- Choroby i warunki
- Leiszmanioza - przyczyny, objawy, diagnoza, leczenie i zapobieganie
Leiszmanioza - przyczyny, objawy, diagnoza, leczenie i zapobieganie
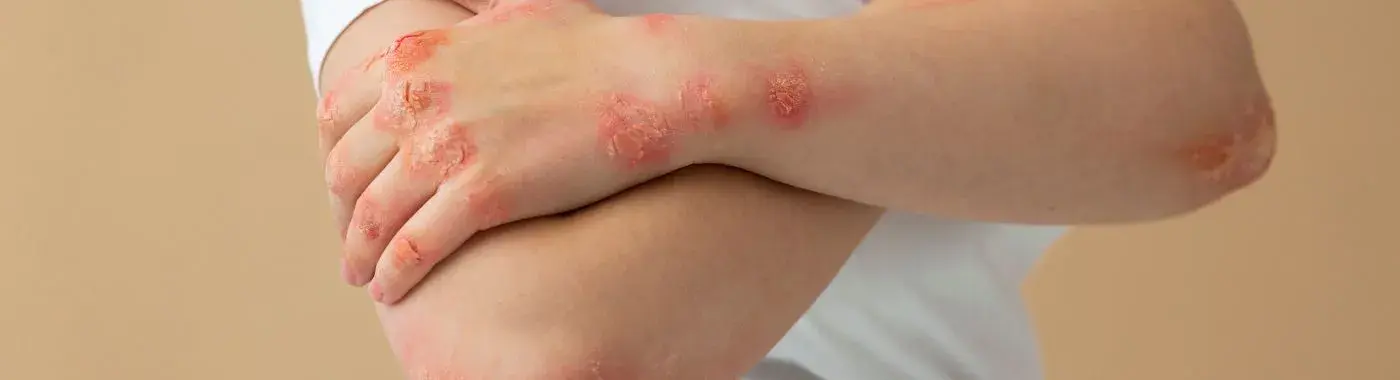
Leiszmanioza: zrozumienie choroby, jej przyczyn, objawów i leczenia
Wprowadzenie
Leiszmanioza to złożona i często źle rozumiana choroba wywoływana przez pasożyty z rodzaju Leishmania. Jest przenoszona przez ukąszenie zarażonych muchówek i może prowadzić do szeregu problemów zdrowotnych, od łagodnych zmian skórnych po ciężką chorobę układową. Znaczenie leiszmaniozy leży nie tylko w jej wpływie na zdrowie jednostki, ale także w jej implikacjach dla zdrowia publicznego, szczególnie w regionach endemicznych. Niniejszy artykuł ma na celu zapewnienie kompleksowego przeglądu leiszmaniozy, w tym jej definicji, przyczyn, objawów, diagnozy, opcji leczenia, powikłań, strategii zapobiegania i prognozy.
Definicja
Czym jest leiszmanioza?
Leiszmanioza to choroba przenoszona przez wektory, wywoływana przez pierwotniaki pasożytnicze należące do gatunku Leishmania. Istnieje kilka postaci leiszmaniozy, które zasadniczo dzielą się na trzy typy: leiszmanioza skórna, leiszmanioza śluzówkowo-skórna i leiszmanioza trzewna. Każdy typ choroby charakteryzuje się innymi objawami i problemami zdrowotnymi, co sprawia, że zrozumienie niuansów choroby jest niezbędne do skutecznego leczenia i zapobiegania.
Przyczyny i czynniki ryzyka
Przyczyny zakaźne/środowiskowe
Leiszmanioza jest przede wszystkim wywoływana przez ukąszenie zarażonych samic muchówek, które występują w regionach tropikalnych i subtropikalnych. Pasożyty Leishmania są przenoszone, gdy muchówka żywi się krwią żywiciela. Czynniki środowiskowe, takie jak klimat, urbanizacja i wylesianie, mogą wpływać na rozmieszczenie muchówek, a w konsekwencji na częstość występowania leiszmaniozy. Obszary ze stojącą wodą, wysoką wilgotnością i wysokimi temperaturami są szczególnie sprzyjające rozmnażaniu muchówek.
Przyczyny genetyczne/autoimmunologiczne
Chociaż leiszmanioza jest przede wszystkim chorobą zakaźną, pewne czynniki genetyczne i autoimmunologiczne mogą wpływać na podatność danej osoby na zakażenie. Niektórzy ludzie mogą mieć predyspozycje genetyczne, które wpływają na ich odpowiedź immunologiczną na pasożyty Leishmania, czyniąc ich bardziej podatnymi na ciężkie formy choroby. Jednak potrzeba więcej badań, aby w pełni zrozumieć te składniki genetyczne.
Styl życia i czynniki dietetyczne
Wybory dotyczące stylu życia i nawyki żywieniowe mogą również odgrywać rolę w ryzyku wystąpienia leiszmaniozy. Na przykład osoby spędzające znaczną ilość czasu na świeżym powietrzu w obszarach endemicznych, szczególnie na obszarach wiejskich, są bardziej narażone. Ponadto niedożywienie może osłabić układ odpornościowy, utrudniając organizmowi zwalczanie infekcji, w tym leiszmaniozy.
Kluczowe czynniki ryzyka
- Lokalizacja geograficzna: Regiony endemiczne obejmują części Ameryki Południowej, Afryki, Bliskiego Wschodu i Azji.
- Wiek: Dzieci i osoby starsze mogą być bardziej podatne ze względu na osłabiony układ odpornościowy.
- Płeć: Mężczyźni są często bardziej narażeni na ryzyko ze względu na narażenie zawodowe na obszarach endemicznych.
- Warunki podstawowe: Osoby z osłabionym układem odpornościowym, np. chore na HIV/AIDS lub cukrzycę, są bardziej narażone na cięższe postacie leiszmaniozy.
objawy
Typowe objawy leiszmaniozy
Objawy leiszmaniozy różnią się w zależności od rodzaju zakażenia:
- Leiszmanioza skórna: Ta forma zwykle objawia się jako rany lub owrzodzenia skóry, które mogą być bezbolesne lub bolesne. Zmiany mogą pojawić się tygodnie lub miesiące po ukąszeniu przez muchówkę i mogą się goić samoistnie, ale mogą pozostawić blizny.
- Leiszmanioza śluzówkowo-skórna: Ten typ atakuje błony śluzowe, powodując takie objawy jak zatkany nos, krwawienia z nosa i zmiany w jamie ustnej i gardle. Może powodować znaczne oszpecenie, jeśli nie zostanie leczony.
- Leiszmanioza trzewna: Znana również jako kala-azar, ta ciężka postać atakuje narządy wewnętrzne, szczególnie wątrobę i śledzionę. Objawy obejmują gorączkę, utratę wagi, anemię i obrzęk śledziony i wątroby. Ta postać może zagrażać życiu, jeśli nie zostanie szybko leczona.
Znaki ostrzegawcze
Należy natychmiast zwrócić się o pomoc lekarską, jeżeli u pacjenta wystąpią następujące objawy:
- Szybka utrata wagi
- Uporczywa gorączka
- Silny ból brzucha lub obrzęk
- Trudności w oddychaniu lub połykaniu
- Objawy wtórnych zakażeń w zmianach skórnych
Diagnoza
Ocena kliniczna
Diagnozę leiszmaniozy rozpoczyna się od dokładnej oceny klinicznej, w tym szczegółowego wywiadu z pacjentem i badania fizykalnego. Dostawcy usług medycznych ocenią objawy, potencjalne narażenie na muchy piaskowe i wszelkie podróże do regionów endemicznych.
Testy diagnostyczne
Leiszmaniozę można potwierdzić za pomocą następujących testów diagnostycznych:
- Testy laboratoryjne: Badania krwi mogą wykryć przeciwciała przeciwko Leishmania lub zidentyfikować pasożyta w próbkach krwi.
- Badania obrazowe: Do oceny zajęcia narządów, szczególnie w przypadku leiszmaniozy trzewnej, można zastosować badanie ultrasonograficzne lub tomografię komputerową.
- Procedury specjalistyczne: W celu bezpośredniej identyfikacji pasożyta można wykonać biopsję zmian skórnych lub aspiracyjne pobranie szpiku kostnego.
Diagnostyka różnicowa
Dostawcy usług opieki zdrowotnej muszą brać pod uwagę inne schorzenia, które mogą przypominać leiszmaniozę, takie jak inne infekcje pasożytnicze, choroby skóry lub choroby ogólnoustrojowe. Dokładna diagnoza różnicowa jest kluczowa dla dokładnego leczenia.
Opcje leczenia
Zabiegi medyczne
Leczenie leiszmaniozy zależy od rodzaju i ciężkości choroby:
- Leiszmanioza skórna: Miejscowe zmiany mogą się goić bez leczenia, jednak w bardziej rozległych przypadkach można zastosować leczenie miejscowe (np. paromomycynę lub imikwimod) lub leki ogólnoustrojowe (np. pięciowartościowe leki antymonowe).
- Leiszmanioza śluzówkowo-skórna: Aby skutecznie kontrolować tę postać choroby, często konieczne jest leczenie ogólnoustrojowe za pomocą pięciowartościowych antymonów lub amfoterycyny B.
- Leiszmanioza trzewna: Ta ciężka postać wymaga agresywnego leczenia lekami, takimi jak liposomalna amfoterycyna B lub miltefosyna. Hospitalizacja może być wymagana w celu monitorowania i leczenia podtrzymującego.
Leczenie niefarmakologiczne
Oprócz leczenia medycznego, w powrocie do zdrowia mogą pomóc zmiany w stylu życia:
- Zmiany w diecie: Zrównoważona dieta bogata w witaminy i minerały może pomóc wzmocnić układ odpornościowy.
- Praktyki higieniczne: Zachowanie dobrej higieny może zapobiec wtórnym zakażeniom zmian skórnych.
- Terapie alternatywne: Niektórzy pacjenci mogą rozważyć terapie uzupełniające, ale należy je omówić z lekarzem, aby zapewnić ich bezpieczeństwo i skuteczność.
Uwagi specjalne
Podejścia terapeutyczne mogą się różnić w zależności od populacji:
- Pacjenci pediatryczni: U dzieci może być konieczne dostosowanie dawek i uważna obserwacja ze względu na rozwój ich organizmu.
- Pacjenci geriatryczni: U osób starszych mogą występować choroby współistniejące, które utrudniają leczenie, wymagając indywidualnego podejścia.
komplikacje
Potencjalne komplikacje
Nieleczona lub źle leczona leiszmanioza może prowadzić do poważnych powikłań:
- Leiszmanioza skórna: Mogą wystąpić blizny i zakażenia wtórne, które mogą prowadzić do długotrwałych problemów skórnych.
- Leiszmanioza śluzówkowo-skórna: Skutkiem może być poważne oszpecenie i upośledzenie funkcji nosa i ust.
- Leiszmanioza trzewna: Ta postać choroby może być śmiertelna, jeśli nie zostanie leczona, powodując powikłania takie jak niewydolność narządów, ciężka anemia i wtórne infekcje.
Powikłania krótkoterminowe i długoterminowe
Krótkoterminowe powikłania mogą obejmować ból i dyskomfort spowodowany zmianami chorobowymi, natomiast długoterminowe powikłania mogą obejmować przewlekłe problemy zdrowotne, w tym skutki psychologiczne z powodu oszpecenia i stygmatyzacji społecznej.
Zapobieganie
Strategie zapobiegania
Zapobieganie leiszmaniozie wymaga stosowania kombinacji strategii:
- Unikanie ukąszeń muchówek: W rejonach endemicznych należy stosować środki odstraszające owady, nosić długie rękawy i spodnie, a także spać pod moskitierami nasączonymi insektycydami.
- Zarządzanie środowiskiem: Zmniejszenie ilości stojącej wody i poprawa warunków sanitarnych może pomóc w kontrolowaniu populacji meszek.
- szczepienia: Chociaż na chwilę obecną nie ma szczepionki przeciwko leiszmaniozie, trwają badania nad opracowaniem skutecznej szczepionki.
Zalecenia
- Praktyki higieniczne: Regularne mycie rąk i utrzymywanie czystości w miejscu zamieszkania może zmniejszyć ryzyko infekcji.
- Modyfikacje diety: Zdrowa dieta może wzmocnić układ odpornościowy, czyniąc go bardziej odpornym na infekcje.
Prognozy i długoterminowe perspektywy
Typowy przebieg choroby
Rokowanie w przypadku leiszmaniozy różni się w zależności od rodzaju zakażenia i terminowości leczenia. Leiszmanioza skórna często ustępuje po leczeniu, natomiast leiszmanioza trzewna wymaga szybkiej interwencji medycznej, aby zapobiec poważnym skutkom.
Czynniki wpływające na rokowanie
Na ogólną prognozę może wpływać kilka czynników:
- Wczesna diagnoza: Wczesne rozpoznanie i rozpoczęcie leczenia znacząco poprawiają wyniki leczenia.
- Przestrzeganie leczenia: Przestrzeganie zaleconego schematu leczenia ma kluczowe znaczenie dla powrotu do zdrowia i zapobiegania powikłaniom.
Najczęściej zadawane pytania (FAQ)
- Jakie są główne objawy leiszmaniozy? Objawy różnią się w zależności od rodzaju, ale mogą obejmować rany skórne, gorączkę, utratę wagi i obrzęk wątroby lub śledziony. W przypadku poważnych objawów konieczna jest natychmiastowa pomoc lekarska.
- Jak diagnozuje się leiszmaniozę? Diagnozę stawia się na podstawie oceny klinicznej, badań laboratoryjnych, badań obrazowych, a czasem biopsji, mających na celu potwierdzenie obecności pasożytów Leishmania.
- Jakie są dostępne metody leczenia leiszmaniozy? Leczenie polega na stosowaniu leków miejscowych i ogólnoustrojowych. Opcje leczenia zależą od rodzaju i nasilenia choroby.
- Czy leiszmaniozie można zapobiegać? Tak, strategie zapobiegawcze obejmują unikanie ukąszeń meszek, poprawę warunków sanitarnych i stosowanie środków odstraszających owady.
- Czy leiszmanioza jest zaraźliwa? Nie, leiszmanioza nie jest zaraźliwa. Choroba przenosi się poprzez ukąszenia muchówek, a nie poprzez kontakt międzyludzki.
- Jakie są długoterminowe skutki leiszmaniozy? Długoterminowe skutki mogą obejmować blizny, oszpecenia i problemy psychologiczne, zwłaszcza w przypadku leiszmaniozy śluzówkowo-skórnej.
- Kto jest bardziej narażony na leiszmaniozę? Osoby mieszkające na terenach endemicznych lub podróżujące do nich, osoby z osłabionym układem odpornościowym oraz osoby pracujące na zewnątrz są narażone na większe ryzyko.
- Jak długo trwa leczenie leiszmaniozy? Czas trwania leczenia jest różny; w przypadku leiszmaniozy skórnej może trwać kilka tygodni, natomiast w przypadku leiszmaniozy trzewnej terapia może trwać od kilku tygodni do kilku miesięcy.
- Czy istnieją szczepionki na leiszmaniozę? Obecnie nie ma zatwierdzonych szczepionek przeciwko leiszmaniozy, ale trwają nad tym badania.
- Kiedy należy zgłosić się do lekarza w przypadku leiszmaniozy? Należy zwrócić się o pomoc lekarską, jeśli wystąpią u Ciebie takie objawy, jak utrzymująca się gorączka, znaczna utrata masy ciała lub niegojące się zmiany skórne.
Kiedy iść do lekarza
Należy natychmiast zwrócić się o pomoc lekarską, jeśli wystąpią następujące objawy:
- Silny ból brzucha lub obrzęk
- Szybka utrata masy ciała lub utrzymująca się gorączka
- Trudności w oddychaniu lub połykaniu
- Objawy wtórnych zakażeń w zmianach skórnych
Wnioski i wyłączenie odpowiedzialności
Leiszmanioza jest poważnym problemem zdrowia publicznego, który wymaga świadomości i zrozumienia. Rozpoznając objawy, rozumiejąc przyczyny i znając opcje leczenia, osoby mogą podejmować proaktywne kroki w celu ochrony siebie i swoich społeczności. Niniejszy artykuł stanowi kompleksowy przewodnik po leiszmaniozie, ale konieczne jest skonsultowanie się z pracownikami służby zdrowia w celu uzyskania spersonalizowanej porady medycznej i leczenia.
Zrzeczenie się: Niniejszy artykuł ma charakter wyłącznie informacyjny i nie zastępuje profesjonalnej porady medycznej. Zawsze konsultuj się z lekarzem w celu uzyskania diagnozy i opcji leczenia dostosowanych do Twoich indywidualnych potrzeb.


 Najlepszy szpital w pobliżu Chennai
Najlepszy szpital w pobliżu Chennai

