
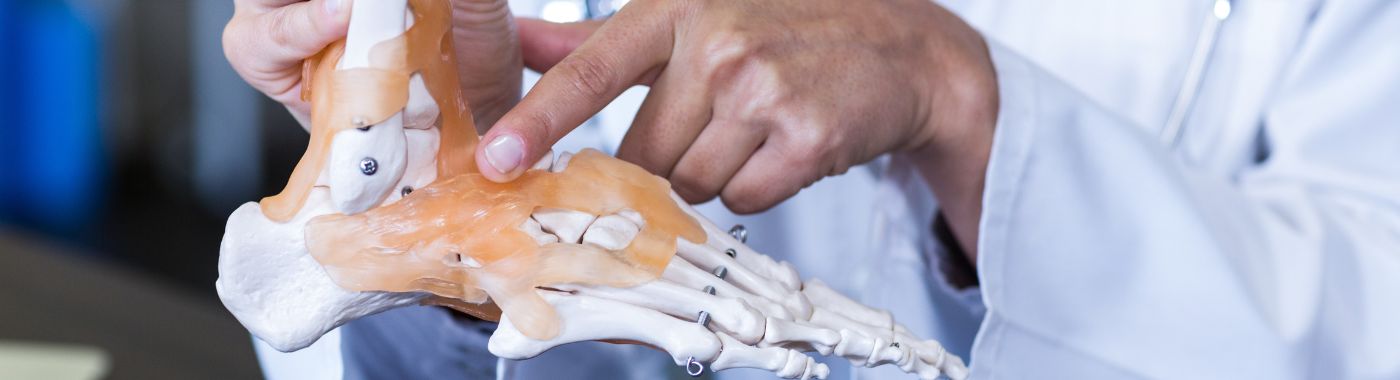
Смяната на глезена, известна още като тотална артропластика на глезена, е хирургична процедура, предназначена да облекчи болката и да възстанови функцията на глезенната става. Тази процедура включва отстраняване на увредена кост и хрущял от глезена и замяната им с изкуствени компоненти, обикновено изработени от метал и пластмаса. Основната цел на смяната на глезена е да се облекчи болката, причинена от състояния като артрит, като същевременно се подобри мобилността и цялостното качество на живот.
Глезенната става е сложна структура, която свързва стъпалото с крака, позволявайки редица движения, необходими за ходене, бягане и други дейности. Когато глезенната става се повреди поради нараняване, износване или дегенеративни заболявания, това може да доведе до значителна болка и инвалидност. Смяната на глезена има за цел да осигури дълготрайно решение за хора, страдащи от хронична болка в глезена, което им позволява да се върнат към ежедневните си дейности с по-голяма лекота.
Процедурата е особено полезна за пациенти, които не са намерили облекчение чрез консервативни лечения като медикаменти, физиотерапия или ортопедия. Смяната на глезена обикновено се препоръчва при хора с тежък артрит на глезена, който може да е резултат от различни състояния, включително остеоартрит, ревматоиден артрит или посттравматичен артрит след нараняване.
Защо се извършва смяна на глезена?
Смяната на глезена се извършва за справяне с няколко инвалидизиращи симптома и състояния, които засягат глезенната става. Най-честата причина за подлагане на тази процедура е хроничната болка, която значително влияе върху качеството на живот на човек. Пациентите могат да изпитват постоянна болка по време на дейности с тежести, подуване, скованост и намален обхват на движение в глезена. Тези симптоми могат да затруднят извършването на ежедневни задачи, като ходене, изкачване на стълби или участие в развлекателни дейности.
Състоянията, които обикновено водят до препоръка за смяна на глезена, включват:
- Остеоартрит: Това дегенеративно ставно заболяване възниква, когато хрущялът, който омекотява глезенната става, се износва с течение на времето, което води до контакт кост-до-кост, болка и възпаление.
- Ревматоиден артрит: Автоимунно заболяване, което причинява хронично възпаление в ставите, ревматоидният артрит може да доведе до увреждане и деформация на ставите, което прави смяната на глезена жизнеспособна опция за облекчаване.
- Посттравматичен артрит: След нараняване на глезена, като фрактура или разкъсване на връзки, някои хора могат да развият артрит в ставата, което води до хронична болка и дисфункция.
- Аваскуларна некроза: Това състояние възниква, когато кръвоснабдяването на костта е нарушено, което води до костна смърт и колапс на ставата. Може да се наложи смяна на глезена, за да се възстанови функцията и да се облекчи болката.
Смяната на глезена обикновено се препоръчва, когато консервативните лечения не са довели до адекватно облекчение. Лекарите могат да предложат тази процедура след оценка на медицинската история на пациента, провеждане на физически преглед и преглед на образни изследвания, като рентгенови снимки или ЯМР, за да оценят степента на увреждане на ставите.
Показания за смяна на глезена
Няколко клинични ситуации и диагностични находки могат да покажат, че пациентът е подходящ кандидат за смяна на глезена. Те включват:
- Силна болка: Пациенти, които изпитват хронична, изтощителна болка в глезена, която пречи на ежедневните дейности, дори в покой, могат да бъдат обмислени за смяна на глезена.
- Ограничен обхват на движение: Значителното намаляване на способността за движение на глезенната става, особено по време на дейности с носене на тежести, може да показва необходимостта от хирургическа интервенция.
- Ставна деформация: Видимите деформации в глезенната става, като например неправилно подравняване или необичайно позициониране, могат да предполагат, че ставата се е влошила до степен, в която е необходима подмяна.
- Неуспех на консервативното лечение: Пациенти, които са опитвали нехирургични методи, включително физиотерапия, лекарства и инжекции, без да са получили достатъчно облекчение, могат да бъдат кандидати за смяна на глезена.
- Образни констатации: Рентгенови снимки или ЯМР сканирания, разкриващи напреднала ставна дегенерация, костни шипове или значителна загуба на хрущял, могат да подкрепят решението за продължаване на смяната на глезена.
- Възраст и ниво на активност: Въпреки че възрастта сама по себе си не е дисквалифициращ фактор, по-млади, по-активни пациенти могат да бъдат разглеждани за смяна на глезена, ако качеството им на живот е силно засегнато от болка в глезена.
В крайна сметка решението за смяна на глезена се взема съвместно между пациента и неговия ортопедичен хирург, като се вземат предвид общото здравословно състояние, начинът на живот и специфичните нужди на пациента.
Видове подмяна на глезена
Има основно два вида процедури за подмяна на глезена: пълна подмяна на глезена и частична подмяна на глезена.
- Пълна смяна на глезена: Това е най-често срещаният вид процедура за смяна на глезена. Тя включва пълно отстраняване на увредената глезенна става и нейната замяна с изкуствена става. Пълната смяна на глезена е предназначена да имитира естественото движение на глезена, което позволява подобрена мобилност и намалена болка.
- Частична смяна на глезена: В някои случаи може да бъде увредена само част от глезенната става. Частичната смяна на глезена включва подмяна само на засегнатата част от ставата, като същевременно се запазва здравата кост и хрущял. Този подход може да бъде полезен за пациенти с локализирано увреждане и може да доведе до по-бързо възстановяване.
И двата вида процедури за смяна на глезена целят да възстановят функцията и да облекчат болката, но изборът между пълна и частична смяна зависи от степента на увреждане на ставата и специфичните нужди на пациента. Ортопедичният хирург ще оцени състоянието на пациента и ще препоръча най-подходящия вид смяна на глезена въз основа на индивидуалните му обстоятелства.
Противопоказания за смяна на глезена
Операцията за смяна на глезена, макар и полезна за много пациенти, страдащи от тежък артрит на глезена или увреждане на ставите, не е подходяща за всеки. Разбирането на противопоказанията е от решаващо значение както за пациентите, така и за здравните специалисти, за да се осигурят най-добри резултати. Ето някои състояния и фактори, които могат да направят пациента неподходящ за смяна на глезена:
- Инфекция: Активните инфекции в глезена или околните области могат да представляват значителен риск по време и след операцията. Смяната на глезена изисква стерилна среда и всяка съществуваща инфекция може да доведе до усложнения.
- Тежка костна загуба: Пациенти със значителна костна загуба или деформации в глезенната става може да нямат достатъчно здрава кост, за да поддържат импланта. Това може да доведе до нестабилност и неуспех на заместителя.
- Затлъстяването: Излишното телесно тегло може да окаже допълнителен натиск върху глезенната става и импланта, увеличавайки риска от усложнения. Хирурзите често препоръчват загуба на тегло, преди да обмислят операция.
- Лоша циркулация: Състояния, които засягат кръвния поток, като периферно съдово заболяване, могат да възпрепятстват заздравяването и да увеличат риска от усложнения след операцията.
- Невромускулни нарушения: Пациенти със състояния, които засягат мускулния контрол или нервната функция, може да не са идеални кандидати, тъй като тези проблеми могат да повлияят на рехабилитацията и възстановяването.
- Алергии към имплантни материали: Някои пациенти може да имат алергии към металите или материалите, използвани в импланта на глезена. Може да са необходими обстойна медицинска анамнеза и тестове за алергии.
- Неконтролирани медицински състояния: Хронични състояния като диабет, сърдечни заболявания или белодробни заболявания, които не се лекуват добре, могат да увеличат хирургическите рискове и да усложнят възстановяването.
- Предишна операция на глезена: Пациентите, които са претърпели множество операции на глезена, може да имат белези или други усложнения, които правят подмяната по-трудна.
- Възрастови съображения: Въпреки че възрастта сама по себе си не е строго противопоказание, на по-младите пациенти може да се препоръча да не се извършва смяна на глезена поради потенциално износване на импланта и необходимостта от бъдещи операции.
- Неадекватна система за подкрепа: Силната система за подкрепа е от съществено значение за възстановяването. Пациентите, които живеят сами или нямат помощ, могат да се сблъскат с трудности по време на процеса на рехабилитация.
Как да се подготвите за смяна на глезена
Подготовката за операция за смяна на глезена включва няколко важни стъпки, за да се осигури гладко протичане на процедурата и възстановяването. Ето какво могат да очакват пациентите в периода преди операцията:
- Консултация с хирург: Първата стъпка е обстойна консултация с ортопедичния хирург. Това включва обсъждане на медицинската история, текущите лекарства и евентуални алергии. Хирургът ще обясни процедурата, рисковете и очакваните резултати.
- Предоперативно изследване: Пациентите могат да се подложат на различни тестове, включително кръвни изследвания, образни изследвания (като рентгенови снимки или ЯМР) и евентуално кардиологична оценка, особено за тези с предшестващи сърдечни заболявания. Тези тестове помагат за оценка на цялостното здравословно състояние и готовността за операция.
- Преглед на лекарствата: Пациентите трябва да предоставят пълен списък с лекарства, включително лекарства без рецепта и хранителни добавки. Хирургът може да посъветва да се спрат определени лекарства, като например разредители на кръвта, за да се намали рискът от кървене по време на операцията.
- Модификации на начина на живот: Пациентите често се насърчават да възприемат по-здравословни навици преди операцията. Това може да включва отказване от тютюнопушене, намаляване на приема на алкохол и поддържане на балансирана диета за насърчаване на заздравяването.
- Физиотерапия: Някои хирурзи препоръчват предоперативна физиотерапия за укрепване на мускулите около глезена и подобряване на обхвата на движение. Това може да помогне за възстановяването след операцията.
- Домашна подготовка: Подготовката на дома за възстановяване е от съществено значение. Пациентите трябва да създадат безопасна среда, като премахнат опасностите от спъване, организират помощ при ежедневните дейности и се уверят, че необходимите вещи са леснодостъпни.
- Транспортни условия: Тъй като пациентите няма да могат да шофират веднага след операцията, е важно да се осигури транспорт до и от болницата.
- Разбиране на процедурата: Пациентите трябва да се информират за процедурата по смяна на глезена, включително какво да очакват в деня на операцията и по време на възстановяването. Това знание може да помогне за облекчаване на тревожността и да насърчи позитивното мислене.
- Инструкции за гладуване: Пациентите ще получат специфични инструкции относно гладуването преди операцията. Обикновено това означава да не се яде и не се пие нищо след полунощ преди процедурата.
- Система за поддръжка: Наличието на надеждна система за подкрепа е от решаващо значение. Пациентите трябва да обсъдят плана си за възстановяване със семейството или приятелите си, които могат да им помогнат по време на началната фаза на оздравяване.
Смяна на глезена: процедура стъпка по стъпка
Разбирането на поетапния процес на смяна на глезена може да помогне за облекчаване на притесненията и да подготви пациентите за това какво да очакват. Ето разбивка на процедурата:
- Предоперативна подготовка: В деня на операцията пациентите ще пристигнат в болницата или хирургичния център. Те ще се регистрират и медицинска сестра ще прегледа тяхната медицинска история и формуляри за съгласие за операция. Ще бъде поставена интравенозна (IV) линия за прилагане на лекарства и течности.
- Анестезия: Пациентите ще получат анестезия, която може да бъде обща (приспиване) или регионална (обезболяване на долната част на крака). Изборът на анестезия ще зависи от препоръката на хирурга и здравословното състояние на пациента.
- разрязване: След като пациентът бъде анестезиран, хирургът ще направи разрез на предната или страничната част на глезена, за да достигне до ставата. Размерът и местоположението на разреза могат да варират в зависимост от използваната хирургична техника.
- Ставна подготовка: Хирургът внимателно ще отстрани увредения хрущял и кост от глезенната става. Тази стъпка е от решаващо значение за осигуряване на правилното прилягане и ефективното функциониране на импланта.
- Поставяне на имплант: След подготовка на ставата, хирургът ще позиционира импланта на глезена. Имплантът обикновено се състои от метален компонент, който замества тибията (пищялната кост), и пластмасов компонент, който замества талуса (глезенната кост). Хирургът ще се увери, че имплантът е здраво закрепен и правилно подравнен.
- Закриване: След като имплантът е поставен, хирургът ще затвори разреза с помощта на конци или скоби. Ще бъде поставена стерилна превръзка за защита на оперативното място.
- Стая за възстановяване: След процедурата пациентите ще бъдат преместени в стая за възстановяване, където ще бъдат наблюдавани, докато се събудят от анестезия. Медицинският персонал ще проверява жизнените показатели и ще овладява евентуална болка.
- Следоперативни грижи: Пациентите ще получат инструкции как да се грижат за оперативното място, да овладеят болката и да започнат рехабилитация. Физиотерапията може да започне скоро след операцията, за да се насърчи мобилността и силата.
- Болничен престой: В зависимост от индивидуалния случай, пациентите могат да останат в болницата от един до три дни. През това време те ще получават обезболяващо лечение и ще започнат физиотерапия.
- Последващи срещи: След изписването, пациентите ще имат последващи прегледи при хирурга си, за да се следи заздравяването, да се премахнат конците, ако е необходимо, и да се оцени функцията на импланта.
Рискове и усложнения от смяната на глезена
Както всяка хирургична процедура, смяната на глезена носи определени рискове и потенциални усложнения. Въпреки че много пациенти изпитват значително облекчение от болката и подобрена мобилност, е важно да са наясно както с често срещаните, така и с редките рискове, свързани с операцията:
- Често срещани рискове:
- Инфекция: Един от най-често срещаните рискове е, че могат да възникнат инфекции на мястото на операцията. Правилната грижа за раната и хигиената са от решаващо значение за минимизиране на този риск.
- Кръвни съсиреци: Пациентите може да са изложени на риск от дълбока венозна тромбоза (ДВТ), състояние, при което се образуват кръвни съсиреци в краката. Често се прилагат превантивни мерки, като например лекарства за разреждане на кръвта и ранно мобилизиране.
- Болка и подуване: Следоперативната болка и подуване са нормални и могат да се овладеят с лекарства и почивка.
- Скованост: Някои пациенти могат да изпитат скованост в глезенната става, която може да се подобри с физиотерапия и време.
- По-рядко срещани рискове:
- Отказ на импланта: Макар и рядко, имплантът може да се разхлаби или да се повреди с течение на времето, което налага ревизионна хирургия.
- Увреждане на нервите: Съществува малък риск от увреждане на нервите по време на операцията, което може да доведе до изтръпване или слабост в стъпалото.
- Фрактури: В някои случаи могат да се появят фрактури около импланта, особено при пациенти с отслабени кости.
- Алергични реакции: Някои пациенти могат да имат алергични реакции към материалите, използвани в импланта, което води до усложнения.
- Редки рискове:
- Усложнения при анестезия: Макар и рядко, могат да възникнат усложнения, свързани с анестезията, включително респираторни проблеми или алергични реакции.
- Хронична болка: Малък процент от пациентите могат да изпитват хронична болка след операция, която може да бъде трудна за овладяване.
- Нестабилност на ставите: В редки случаи глезенът може да стане нестабилен след смяна, което води до затруднено ходене или повишен риск от падания.
- Дългосрочни съображения: Пациентите трябва да са наясно, че макар смяната на глезена да може значително да подобри качеството на живот, дълготрайността на импланта може да варира. Редовните контролни прегледи са от съществено значение за наблюдение на състоянието на импланта и цялостното здраве на ставите.
Възстановяване след смяна на глезена
Процесът на възстановяване след операция за смяна на глезена е от решаващо значение за постигане на оптимални резултати и възстановяване на мобилността. Очакваният срок за възстановяване може да варира от пациент на пациент, но като цяло може да бъде разделен на няколко фази.
- Непосредствена следоперативна фаза (0-2 седмици): През първите няколко дни след операцията пациентите обикновено остават в болницата за наблюдение. Овладяването на болката е приоритет и ще бъдат предписани лекарства, които ще помогнат за овладяване на дискомфорта. През това време пациентите ще бъдат насърчавани да държат крака си повдигнат, за да намалят отока.
- Седмици 2-6: След първоначалния период на възстановяване, пациентите обикновено преминават към рехабилитационна програма. Физиотерапията често започва около две седмици след операцията, като се фокусира върху леки упражнения за обхват на движение. Пациентите могат да бъдат посъветвани да използват патерици или проходилка, за да избегнат натоварване на глезена. Постепенно, с напредването на заздравяването, ще се въвеждат дейности с тежести.
- Седмици 6-12: До шест седмици много пациенти могат да започнат да носят тежест върху оперирания глезен с помощта на обувка за ходене или ортеза. Физиотерапията ще стане по-интензивна, като се фокусира върху упражнения за изграждане на сила и подобряване на баланса. Повечето пациенти могат да очакват да се върнат към леки ежедневни дейности до края на тази фаза.
- Месеци 3-6: С напредването на възстановяването пациентите ще забележат значителни подобрения в мобилността и нивата на болка. До три месеца много хора могат да възобновят повечето нормални дейности, включително шофиране, в зависимост от нивото си на комфорт и съвета на хирурга. Пълното възстановяване може да отнеме до шест месеца, като много пациенти постигат почти нормална функция.
Съвети за последваща грижа:
- Последващи прегледи: Редовните прегледи при вашия хирург са от съществено значение за проследяване на заздравяването и решаване на евентуални проблеми.
- Физиотерапия: Спазването на предписания режим на физиотерапия е жизненоважно за възстановяване на силата и мобилността.
- Управление на болката: Продължете да контролирате болката с предписани лекарства и следвайте препоръките на Вашия лекар.
- Диета и хидратация: Поддържайте балансирана диета, богата на витамини и минерали, за да подпомогнете заздравяването. Поддържането на хидратация е също толкова важно.
- Избягвайте дейности с високо натоварване: Дейности, които натоварват прекомерно глезена, трябва да се избягват по време на началната фаза на възстановяване.
Предимства на смяната на глезена
Операцията за смяна на глезена предлага множество предимства, които значително подобряват качеството на живот на пациента. Ето някои ключови подобрения в здравето, свързани с процедурата:
- Облекчаване на болката: Едно от най-непосредствените ползи от смяната на глезена е намаляването или елиминирането на хроничната болка, причинена от артрит или други дегенеративни състояния. Пациентите често съобщават за значително намаляване на дискомфорта, което им позволява да се занимават с ежедневни дейности безпрепятствено.
- Подобрена мобилност: След възстановяване, много пациенти изпитват подобрена мобилност. Новата става позволява по-плавно движение, което улеснява ходенето, изкачването на стълби и участието в развлекателни дейности.
- Възстановяване на функцията: Смяната на глезена може да възстанови функцията на предварително увредена става, което позволява на пациентите да се върнат към дейности, които може да са избягвали поради болка или ограничена подвижност.
- Дълготрайни резултати: Съвременните импланти за смяна на глезена са проектирани да издържат много години, осигурявайки трайно решение за пациенти, страдащи от тежки проблеми с глезена.
- Подобрено качество на живот: С намалена болка и подобрена мобилност, пациентите често намират подновено чувство за независимост и способност да се наслаждават на живота по-пълноценно. Това може да доведе до по-добро психично здраве и цялостно благополучие.
Цена на подмяна на глезена в Индия
Средната цена на операцията за смяна на глезена в Индия варира от ₹2 000 до ₹4 000. За точна оценка, свържете се с нас днес.
Често задавани въпроси относно смяната на глезена
Какво трябва да ям преди операцията за смяна на глезена?
Преди операцията се съсредоточете върху балансирана диета, богата на плодове, зеленчуци, постни протеини и пълнозърнести храни. Избягвайте тежки храни и алкохол предната вечер. Поддържането на хидратация също е от съществено значение. Обсъдете всички специфични диетични ограничения с вашия хирург.
Колко време ще бъда в болницата след операцията?
Повечето пациенти остават в болницата от 1 до 3 дни след операцията, в зависимост от напредъка на възстановяването им и евентуалните усложнения. Вашият хирург ще ви даде насоки въз основа на вашата индивидуална ситуация.
Какъв тип анестезия се използва по време на процедурата?
Операцията за смяна на глезена обикновено се извършва под обща анестезия или регионална анестезия (нервен блок). Вашият анестезиолог ще обсъди най-добрия вариант за вас преди операцията.
Кога мога да започна физиотерапия след операция?
Физиотерапията обикновено започва в рамките на първите две седмици след операцията. Вашият хирург ще ви даде конкретни инструкции кога да започнете и върху какви упражнения да се съсредоточите.
Колко дълго ще трябва да използвам патерици или проходилка?
Повечето пациенти ще използват патерици или проходилка около 4 до 6 седмици след операцията, в зависимост от напредъка на оздравяването. Вашият физиотерапевт ще ви насочи кога е безопасно да преминете към ходене без помощ.
Мога ли да шофирам след операция за смяна на глезен?
Шофирането обикновено не се препоръчва, докато не можете безопасно да управлявате превозното средство без болка или проблеми с мобилността, което може да отнеме няколко седмици. Консултирайте се с вашия хирург за персонализиран съвет.
Какви са признаците на инфекция, за които трябва да следя?
Признаците на инфекция включват зачервяване, подуване, затопляне около мястото на разреза, треска или секрет. Ако забележите някой от тези симптоми, незабавно се свържете с вашия лекар.
Ще трябва ли да направя някакви промени в начина си на живот след операцията?
Докато много пациенти се връщат към нормалните си дейности, някои може да се наложи да избягват спортове с високо натоварване или дейности, които натоварват прекомерно глезена. Обсъдете всички необходими промени в начина на живот с вашия хирург.
Колко дълго трае имплантът?
Съвременните импланти за глезен са проектирани да издържат от 10 до 20 години или повече, в зависимост от фактори като ниво на активност и цялостно здравословно състояние. Редовните проследявания при вашия хирург могат да помогнат за наблюдение на състоянието на импланта.
Има ли риск от образуване на кръвни съсиреци след операция?
Да, съществува риск от образуване на кръвни съсиреци след всяка операция. Вашият лекар може да Ви предпише лекарства за разреждане на кръвта или да препоръча упражнения за намаляване на този риск. Следвайте стриктно съветите му.
Какво трябва да направя, ако изпитвам силна болка след операцията?
Ако изпитвате силна болка, която не се облекчава от предписаните лекарства, свържете се с вашия лекар. Той може да оцени състоянието ви и да определи дали е необходима допълнителна намеса.
Мога ли да приемам обичайните си лекарства след операцията?
Обсъдете всички лекарства с вашия хирург преди операцията. Някои лекарства може да се нуждаят от пауза или корекция по време на процедурата.
Как мога да се справя с отока след операция?
За да се справите с отока, дръжте крака си повдигнат, прилагайте ледени компреси, както е препоръчано, и следвайте съветите на вашия хирург относно нивата на активност. Компресионните чорапи също могат да помогнат.
Какъв тип обувки трябва да нося след възстановяване?
След възстановяване носете поддържащи обувки, които осигуряват стабилност и омекотяване. Избягвайте високи токчета или обувки, които не поддържат тялото. Вашият физиотерапевт може да ви препоръча подходящи обувки.
Могат ли децата да се подложат на операция за смяна на глезена?
Смяната на глезена обикновено не се извършва при деца, тъй като костите им все още растат. Педиатричните пациенти с проблеми с глезена може да се нуждаят от различно лечение. Консултирайте се с педиатричен ортопед за насоки.
Каква е вероятността да се наложи ревизионна операция?
Въпреки че повечето смени на глезена са успешни, някои пациенти може да се нуждаят от ревизионна операция поради износване или усложнения. Редовните проследявания могат да помогнат за наблюдение на състоянието на импланта.
Как мога да подготвя дома си за възстановяване?
Подгответе дома си, като премахнете опасностите от спъване, осигурите лесен достъп до най-важното и създадете удобна зона за възстановяване. Помислете за организиране на помощ с ежедневните задачи по време на началната фаза на възстановяване.
Ще ми е необходима ли помощ у дома след операцията?
Много пациенти се възползват от това някой да им помага у дома през първите няколко седмици след операцията. Това може да им помогне с мобилността, приготвянето на храна и други ежедневни дейности.
Какви дейности трябва да избягвам по време на възстановяване?
Избягвайте дейности с високо натоварване, като бягане или скачане, по време на началната фаза на възстановяване. Следвайте указанията на вашия хирург за това кога постепенно да възобновите дейностите.
Как мога да си осигуря успешно възстановяване?
За да осигурите успешно възстановяване, следвайте следоперативните инструкции на вашия хирург, посещавайте всички последващи прегледи, участвайте в физиотерапия и поддържайте здравословен начин на живот.
Заключение
Операцията за смяна на глезена може значително да подобри качеството на живот на хора, страдащи от хронична болка в глезена и проблеми с мобилността. С правилно възстановяване и рехабилитация, пациентите могат да очакват да възвърнат функцията си и да се радват на по-активен начин на живот. Ако обмисляте тази процедура, е важно да се консултирате с медицински специалист, за да обсъдите възможностите си и да разработите персонализиран план за лечение.




 Най-добрата болница близо до мен Ченай
Най-добрата болница близо до мен Ченай
