- Acasă
- Tratamente și proceduri
- Angiografie coronariană - Procedură...
Ghid complet pentru cauzele, simptomele și tratamentul tuberculozei
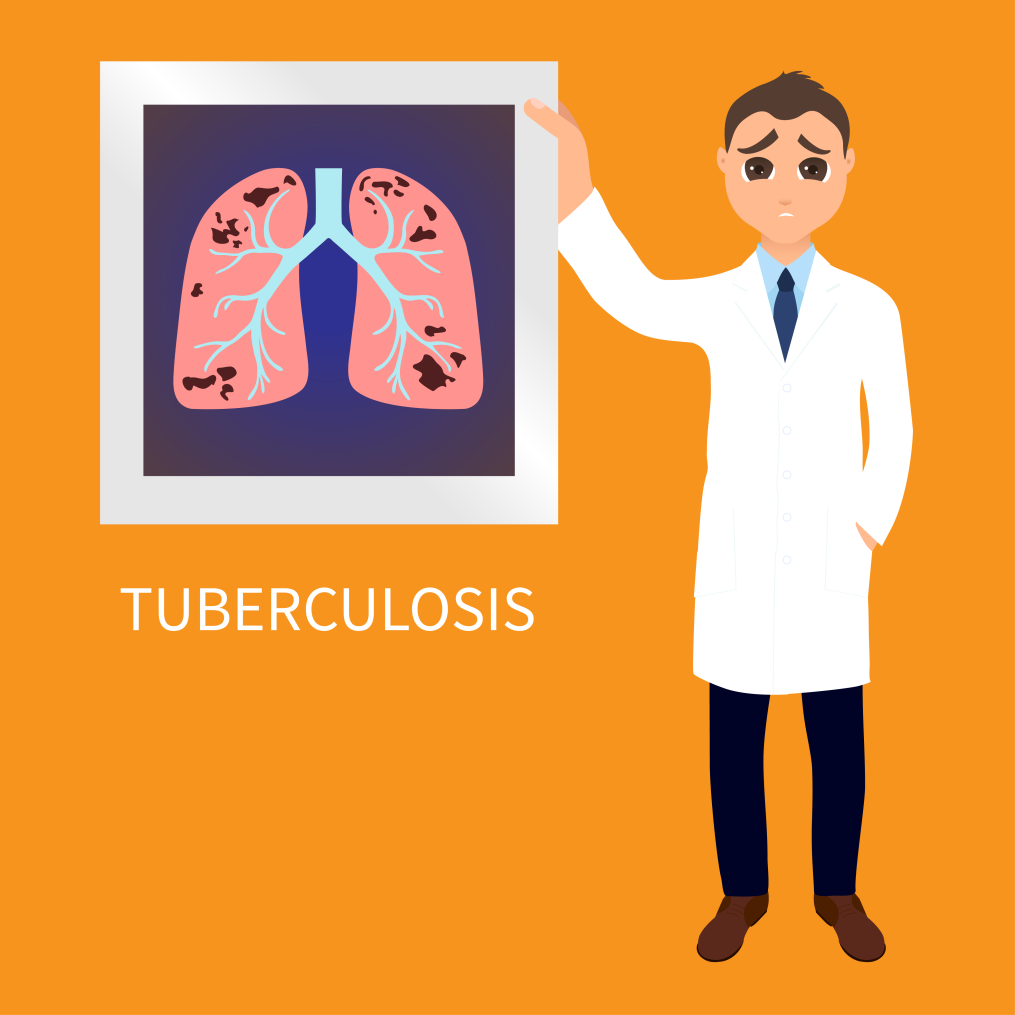
Prezentare generală a TB
Tuberculoza sau TBC este o boală infecțioasă cauzată de bacteria Mycobacterium tuberculosis. Conform raportului global privind tuberculoza oferit de Organizația Mondială a Sănătății sau OMS, tuberculoza este cea mai mare cauze și cea mai mare rată de mortalitate legată de boli infecțioase la nivel mondial. Este a noua cauză de deces la nivel mondial. În 2016, au existat aproximativ 1.3 milioane de decese din cauza tuberculozei HIV-persoane negative (în scădere de la 1.7 milioane în 2000). În 2016, din totalul persoanelor care s-au îmbolnăvit de TBC, aproximativ 90% erau adulți. 56% dintre oameni trăiesc în cinci țări (India, Indonezia, China, Filipine și Pakistan). Se estimează că 10.4 milioane de oameni au suferit de TBC în 2016.
Bacteria TBC se răspândește de obicei de la o persoană la alta prin picături mici eliberate în aer în timpul tusei și strănutului. Aceste bacterii infectează de obicei plămânii, dar pot infecta și alte părți ale corpului, cum ar fi creierul, rinichii sau coloana vertebrală. Sursa de tuberculoză la persoanele cu infecție pulmonară activă. Când o persoană cu boală pulmonară activă tușește, vorbește, strănută, cântă sau râde, ea răspândește TBC. Este o infecție potențial severă care poate fi vindecată cu antibioticele potrivite.
Este posibil să trebuiască să vizitați un medic dacă aveți scădere în greutate inexplicabilă, tuse persistentă, transpirații nocturne umede și febră. Un medic poate confirma dacă aveți sau nu TBC făcând teste specifice. Simptomele pot varia de la o persoană la alta și sunt împărțite în TBC latentă și TBC activă, în funcție de simptomele exprimate la indivizi.
Infecție TBC latentă
- La unii indivizi, după intrarea în organism, bacteriile TBC devin inactive, iar pacientul nu prezintă niciun simptom. Cu toate acestea, dacă sistemul lor imunitar devine slăbit într-o etapă ulterioară a vieții, atunci ei pot dezvolta o boală activă.
TBC activ
- Se poate dezvolta în primele câteva săptămâni sau poate dura până la ani după ce bacteria TBC pătrunde în organism. Această condiție se poate răspândi de la o persoană la alta.
- Persoanele diagnosticate cu HIV sau SIDA iar persoanele care consumă alcool și consumatorii de droguri IV prezintă un risc mai mare de infecții cu TBC. Alți factori de risc includ boala renală în stadiu terminal, diabet, malnutriție și anumite tipuri de cancer. Riscul de tuberculoză este mare atunci când călătoriți în regiuni (țări precum Africa subsahariană, India și Mexic) în care ratele de tuberculoză sunt ridicate.
- În ultimii ani, au apărut multe tulpini de TBC rezistente la medicamente. Apare atunci când un antibiotic nu reușește să omoare toate bacteriile și bacteriile supraviețuitoare devin mai rezistente la medicament. Unele bacterii TBC au dezvoltat rezistență la izoniazidă și rifampină (cele mai frecvente medicamente utilizate în tratamentul tuberculoză).
Cauzele TBC (tuberculoza)
Tuberculoza este o boală infecțioasă cauzată de bacterii, Mycobacterium tuberculosis numită și bacili tuberculi. Se poate răspândi de la o persoană la alta prin picăturile microscopice eliberate în aer de la o persoană infectată (TB activă). Aceste bacterii sunt paraziți aerobi intracelulari, cu creștere lentă. Au un perete celular unic care îl protejează de mecanismele de apărare ale organismului.
Bacteriile infectează în principal plămânii, dar se pot răspândi prin sânge sau sisteme limfatice la majoritatea organelor, cum ar fi rinichii și oasele (în special acele organe care au o cantitate bogată de oxigen). Ele pot reține anumiți coloranți precum fuchsinul, un colorant roșcat chiar și după o clătire cu acid. Bacteriile infectează țesutul și provoacă necroză. Aceste zone au un aspect uscat, moale și brânză.
La pacienții cu infecție HIV, sistemul imunitar este slab, ceea ce face ca organismul să lupte mai greu cu bacilii tuberculoși. Există șanse mai mari de progresie a infecției latente la infecție activă la acești oameni.
Tuberculoză rezistentă la medicamente
Puțini pacienți sunt rezistenți la cele două medicamente cele mai puternice pentru TB (izoniazidă și rifampicină) și se știe că au tuberculoză multi-rezistentă la medicamente. Această rezistență a micobacteriilor se dezvoltă în cazurile în care pacientul nu ia un tratament adecvat sau se observă eșecul tratamentului.
În cazuri rare, puțini pacienți sunt rezistenți la rifampină și izoniazidă, plus orice fluorochinolonă împreună cu cel puțin unul dintre cele trei medicamente de linia a doua, cum ar fi kanamicina, amikacina sau capreomicina. Se știe că acești pacienți au tuberculoză XDR (foarte rezistente la medicamente)
Semne si simptome de TBC
Tuberculoza pulmonara
Este responsabil pentru 85% din infecțiile TBC. Simptomele și semnele clinice clasice ale TB pulmonară pot include următoarele
- Transpirații nocturne
- Febră inexplicabilă, tuse cronică
- Scăderea sau pierderea poftei de mâncare, pierderea inexplicabilă a greutății
- hemoptizii (tușirea cu spută sângeroasă), dificultăți de respirație
- Dureri în piept
- Umflarea ganglionilor limfatici si oboseala
- La pacientii in varsta, pneumonită (infectia care inflameaza sacii de aer din plamani) poate fi vazuta
Tuberculoza extrapulmonară
Simptomele tuberculozei extrapulmonare apar atunci când tuberculoza afectează alte zone decât plămânii (zone nespecifice)
- Revărsările pleurale (lichide în plămâni) și empiem (colectare de puroi în cavitatea pleurală a plămânilor) sunt observate în TB pleurală,
- Dureri la coloana vertebrală, rigiditate de spate și paralizie este posibilă în TBC (numită și boala Pott).
- Dureri de cap persistente, modificări mentale și comă sunt observate în meningita TB.
- TB artrită: Cel mai frecvent afectate sunt șoldurile și genunchii și mai ales este durerea la o singură articulație.
- În TB genito-urinar se observă dureri de flanc, disurie (durere în timpul urinării), frecvență crescută a urinării, mase sau noduli (granuloame) la rinichi.
- Mulți noduli mici au fost răspândiți în organele care seamănă cu semințele de mei în tuberculoza miliară.
- Dificultate la înghițire, dureri abdominale, malabsorbție, ulcere care nu se vindecă, diaree (poate conține sau nu sânge) este observată în TBC gastrointestinal.
- Rareori, tuberculoza poate infecta zonele care vă înconjoară inima. Poate provoca acumularea de lichid în jurul inimii și inflamație. Această condiție poate fi fatală și poate duce la moarte. Este cunoscut sub numele de tamponada cardiacă.
Factori de risc de TBC (tuberculoză)
Riscul de tuberculoză crește atunci când un pacient are un sistem imunitar slăbit. Mulți factori de risc sunt asociați cu TBC, cum ar fi
- Copii și vârstnici cu sistem imunitar slăbit (în special cei cu un test cutanat TB pozitiv)
- Pacienți cu infecție HIV și diabet
- Consumatorii de droguri (în special abuzul de droguri IV al căror sistem imunitar este slab, au un risc mai mare atunci când sunt expuși la bacterii TBC)
- Vizitatorii și imigranții din zone despre care se știe că au o incidență mare a TB (Africa, Rusia, Europa de Est, Asia, America Latină și Insulele Caraibe)
- Pacienții cu transplant
- Pacienți cu boli de rinichi
- Persoanele care urmează terapie imunosupresoare precum CHIMIOTERAPIE
- Malnutriție și silicoză
- Consumul de tutun
- Unele medicamente care sunt utilizate pentru a trata artrita reumatoidă, psoriazis și boala Crohn.
- În țările în care sărăcia și supraaglomerarea sunt mari
Diagnostic de TBC
Tuberculoza poate fi diagnosticată prin următoarele teste
Test de piele
Testul cutanat este cunoscut sub numele de test cutanat cu tuberculină Mantoux (sau) test cutanat cu tuberculină (sau) TST. Acest test cutanat poate fi efectuat pentru a determina dacă sunteți purtător de bacterii tuberculoase. În acest test, 0.1 ml de PPD (derivat proteic purificat sau tuberculină - un extract din micobacterii ucise) sunt injectați sub stratul superior al pielii. Dacă după 2-3 zile se observă o uzură sau indurație pe piele, este posibil să fii pozitiv. Acest test nu determină dacă aveți o infecție activă, dar vă poate spune dacă ați fost expus anterior la TBC sau nu.
Cu toate acestea, testul nu este întotdeauna corect. Persoanele care au primit recent vaccinul BCG pot testa pozitiv. Unii pacienți răspund la test chiar dacă nu au TBC activ, iar alții nu răspund la test chiar dacă au TBC.
Radiografia toracică: Dacă medicul dumneavoastră constată că testul dumneavoastră PPD este pozitiv, atunci vă poate recomanda să efectuați o radiografie toracică. Dacă se observă pete mici în plămâni în radiografiile toracice, atunci poate indica o infecție TBC activă. Când corpul tău încearcă să izoleze bacteriile tuberculoase, aceste pete din plămâni pot apărea pe o radiografie.
Examinarea sputei
Sputa este extrasă din adâncul plămânilor pentru a verifica dacă există bacterii TBC. Dacă testul de spută este pozitiv, atunci indică faptul că aveți o infecție TBC activă și tratamentul trebuie început imediat. Trebuie luate măsuri de precauție, cum ar fi purtarea unei măști speciale, evitarea zonelor publice, pentru a preveni răspândirea bacteriilor TBC către alții.
culturile
Creșterea micobacteriilor din cultura de spută sau țesut biopsie cultura este diagnosticul definitiv de tuberculoză activă. Micobacteriile sunt bacterii cu creștere lentă, prin urmare pot dura câteva săptămâni pentru ca acestea să crească pe medii specializate.
Alte teste
IGRA (interferon-testele de eliberare gamma): Aceste teste pot măsura răspunsul imun la Mycobacterium tuberculosis.
Persoanele cu simptome pozitive, frotiu de spută pozitiv sau culturi pozitive sunt considerate infectate cu TB și contagioase (TB activă).
Tratare de TBC
Dacă sunteți diagnosticat cu TBC, poate fi necesar să luați unul sau mai multe medicamente timp de șase până la nouă luni, în funcție de tipul de infecție. Tratamentul pentru TBC depinde de,
- Tipul de infecție TBC și
- Sensibilitatea la medicamente a micobacteriilor
Medicamentele de primă linie utilizate sunt izoniazida (INH), rifampicina (RIF), etambutolul (EMB) și pirazinamida. Veți fi contagios timp de aproximativ două până la trei săptămâni în cursul tratamentului dacă sunteți diagnosticat cu TBC pulmonar. CDC oferă un ghid pentru programele de tratament de bază pentru TB activă (organisme TB susceptibile la medicamente), după cum urmează:
a) În Faza Inițială
Regimul preferat este izoniazidă zilnică, rifampină, pirazinamidă și etambutol pentru 56 de doze (8 săptămâni),
Regimurile alternative sunt izoniazidă zilnică, rifampină, pirazinamidă și etambutol pentru 14 doze (2 săptămâni), apoi de două ori pe săptămână timp de 12 doze (6 săptămâni).
b) În faza de continuare
| Regimul preferat este
Isoniazidă zilnică și rifampină pentru 126 doze (18 săptămâni) sau Isoniazidă și rifampină de două ori pe săptămână timp de 36 de doze (18 săptămâni) |
Regimurile alternative sunt:
De două ori pe săptămână, izoniazidă și rifampină pentru 36 de doze (18 săptămâni). Isoniazidă și rifampină de trei ori pe săptămână timp de 54 de doze (18 săptămâni). |
Tuberculoză rezistentă la medicamente și multirezistentă
Tratamentul TBC rezistent la medicamente și MDR poate fi dificil. CDC recomandă abordări multiple la pacienții cu TB MDR și XDR care implică programe variabile de tratament și alte medicamente anti-TB. Poate fi necesar un tratament cu șase sau mai multe medicamente diferite, dacă sunteți infectat cu o formă de TBC rezistentă la medicamente.
Noile medicamente și programe de tratament care sunt aprobate de FDA sunt
- Bedaquiline (Sirturo) a fost aprobat pentru tratamentul TB MDR și
- Cercetare pe moxifloxacină (cu un medicament antimicrobian), sugerează că poate ajuta în protocoalele de tratament.
Tratamente chirurgicale
Rezecția chirurgicală a țesutului pulmonar bolnav se face la unii pacienți când distrugerea plămânilor poate fi severă.
Efecte secundare
Pierderea poftei de mâncare, icter, greața sau vărsăturile, formarea de vânătăi (sângerare) și modificările vederii sunt puține efecte secundare ale tratamentului TBC.
Persoanele care iau medicamente pentru tuberculoză ar trebui să evite antibioticele în doze mari care pot dăuna ficatului și trebuie să fie conștienți de simptome precum urină întunecată, pierderea apetitului, inexplicabile. greaţă sau vărsături, icter sau îngălbenirea pielii sau dacă febra durează mai mult de trei zile.
Prevenire de TBC
1) Întregul curs de medicație: La pacientii cu TBC activa, cel mai important pas este terminarea intregului curs de medicatie. Bacteriile TBC pot dezvolta rezistență la cele mai puternice medicamente (Ex: rifampină și izoniazidă) dacă opriți tratamentul devreme sau săriți peste doze. Tulpinile rezistente la medicamente sunt mai dificil de tratat și pot fi fatale pentru pacient.
2) Testul TBC: Dacă locuiți în zone în care prevalența TB este mare sau dacă aveți suspiciunea că ați putea fi afectat de bacterii TB, atunci trebuie să testați pentru TB. Dacă testul este pozitiv, este posibil să fiți sfătuit de către medicul dumneavoastră să luați medicamente.
3) Protejează-te pe tine și familia ta: Doar tuberculoza activă este foarte contagioasă. În cazul infecției active cu tuberculoză, puteți lua anumite măsuri de precauție pentru a preveni răspândirea tuberculozei la familia și prietenii dumneavoastră.
- Acoperiți-vă gura cu un șervețel sau cu un șervețel în timp ce tușiți sau vorbiți cu alte persoane (pentru a preveni răspândirea bacteriilor în aer),
- Puteți purta o mască pentru a reduce riscul de transmitere în primele 3 săptămâni de tratament.
- Este necesară o ventilație adecvată a încăperilor. Bacteriile TBC se pot răspândi mai ușor în încăperi închise și spații mici.
- În primele câteva săptămâni de infecție tuberculoasă activă, evitați să stați sau să dormiți în aceeași cameră cu alte persoane. Evitați să mergeți în zone publice precum locuri de muncă, școală, parcuri etc.
- TB multi-rezistentă și TB extinsă rezistentă la medicamente pot fi prevenite prin diagnosticarea rapidă a cazurilor de indivizi suspectați în zonele cu prevalență a TB. Monitorizarea rapidă a pacienților, respectând ghidurile de tratament recomandate, monitorizarea răspunsului pacienților la tratament și asigurarea că tratamentul este finalizat pot preveni, de asemenea, TB MDR și XDR.
- Experții în controlul infecțiilor și în domeniul sănătății ocupaționale trebuie consultați pentru a lua măsuri de precauție pentru a preveni răspândirea TBC (în special în locuri aglomerate precum închisori, case de bătrâni, adăposturi pentru persoane fără adăpost).
- Trebuie luate procedurile de mediu și administrative necesare pentru a preveni răspândirea TBC. Riscul de expunere la TBC scade odată cu implementarea acestor precauții sau proceduri. De asemenea, pot fi luate măsuri personale suplimentare care includ utilizarea dispozitivelor personale de protecție respiratorie.
- Vaccinul Bacillus Calmette-Guerin (BCG) este administrat sugarilor pentru a preveni formele severe de tuberculoză în zonele în care prevalența tuberculozei este mare.
Întrebări frecvente de TBC
1) Cum mă pot preveni să fac tuberculoză?
Evitați contactul strâns cu pacienții TB cunoscuți în medii aglomerate și închise, cum ar fi spitale, clinici, închisori sau adăposturi pentru persoane fără adăpost.
2) Ce ar trebui să fac dacă cred că am fost expus la cineva cu boală TBC?
Dacă credeți că ați fost expus la cineva cu boală TB, ar trebui să vă contactați medicul și să-l informați despre expunerea dvs. și să faceți un test de piele sau un test de sânge TB.
3) Vaccinul TB (BCG) poate ajuta la prevenirea TB XDR?
Vaccinul TBC se numește Bacil Calmette-Guérin (BCG) și este utilizat în multe țări pentru a preveni formele severe de TBC la copii. Cu toate acestea, nu este dovedit că previne complet tuberculoza la o persoană care a luat vaccin BCG.
Spitalele Apollo au cei mai buni medici în tuberculoză din India. Pentru a găsi cei mai buni medici în tuberculoză din orașul dvs. din apropiere, accesați linkurile de mai jos:
https://www.askapollo.com/book-health-check






 Cel mai bun spital din apropiere, Chennai
Cel mai bun spital din apropiere, Chennai

