- Tratamente și proceduri
- Operație de înlocuire a genunchiului ...
Operație de înlocuire a genunchiului - Tipuri, cost, indicații, pregătire, riscuri și recuperare

Tot ce trebuie să știi despre operația de înlocuire a genunchiului
Ce este chirurgia de înlocuire a genunchiului?
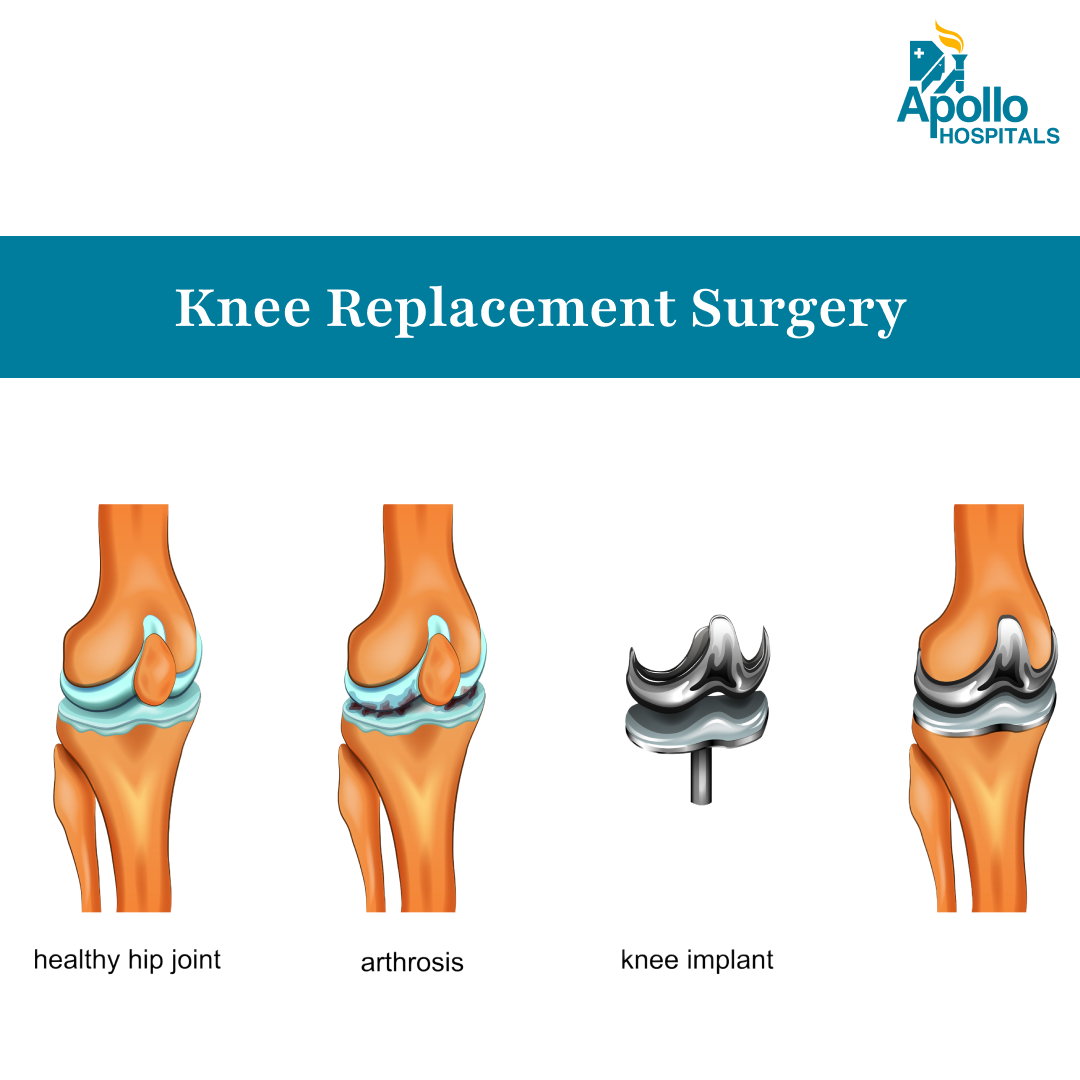
Operația de înlocuire a genunchiului, cunoscută și sub denumirea de artroplastie de genunchi, este o procedură medicală prin care o articulație a genunchiului deteriorată sau uzată este înlocuită cu un implant artificial. Această procedură este de obicei recomandată persoanelor care suferă de dureri severe la genunchi și mobilitate redusă din cauza unor afecțiuni precum osteoartrita, artrita reumatoidă sau leziuni traumatice.
Scopul protezării genunchiului este de a ameliora durerea, de a îmbunătăți funcția articulară și de a spori calitatea vieții. În timpul procedurii, chirurgul îndepărtează suprafețele deteriorate ale articulației genunchiului și le înlocuiește cu componente metalice și plastice care reproduc mișcarea naturală a genunchiului. Intervenția chirurgicală poate fi parțială sau totală, în funcție de amploarea afectării articulare.
Operația de înlocuire a genunchiului este luată în considerare atunci când tratamentele non-chirurgicale, cum ar fi medicamentele, injecțiile, kinetoterapia sau modificările stilului de viață, nu reușesc să ofere ameliorare. Este o soluție extrem de eficientă care a ajutat milioane de oameni să-și recapete mobilitatea și să ducă o viață mai activă.
De ce se efectuează operația de înlocuire a genunchiului?
Operația de înlocuire a genunchiului este efectuată pentru a ameliora durerea cronică la genunchi, a îmbunătăți funcția articulară și a restabili capacitatea de a efectua sarcini zilnice, cum ar fi mersul pe jos, urcatul scărilor sau ridicarea de pe scaun. Este de obicei recomandată atunci când leziunile genunchiului devin severe și nu mai răspund la tratamente non-chirurgicale, cum ar fi medicamente, injecții cu steroizi, fizioterapie sau schimbări ale stilului de viață.
Această intervenție chirurgicală nu are ca scop doar reducerea durerii, ci și restabilirea independenței, mobilității și a calității vieții în general. Pentru mulți pacienți, aceasta oferă oportunitatea de a reveni la hobby-uri, muncă sau activități familiale care deveniseră prea dificile din cauza problemelor articulare.
Afecțiuni frecvente care duc la o intervenție chirurgicală de înlocuire a genunchiului
Mai multe afecțiuni subiacente pot deteriora articulația genunchiului până la punctul în care intervenția chirurgicală devine necesară:
- Osteoartrita:
Osteoartrita este cel mai frecvent motiv pentru înlocuirea genunchiului. Osteoartrita este o afecțiune degenerativă a articulațiilor în care cartilajul protector se uzează în timp. Pe măsură ce cartilajul se erodează, oasele încep să se frece unele de altele, provocând durere, umflare, rigiditate și mobilitate redusă. Este cel mai frecventă la adulții în vârstă, dar poate afecta și persoanele mai tinere din cauza obezității sau a traumatismelor articulare. - Artrita reumatoida:
O tulburare autoimună în care sistemul imunitar atacă din greșeală stratul sinovial al articulației genunchiului. Inflamația cronică rezultată poate distruge cartilajul și osul, provocând durere, deformare și instabilitate articulară. Dacă medicamentele nu reușesc să gestioneze simptomele, poate fi necesară o intervenție chirurgicală pentru a restabili funcția. - Artrita post-traumatică:
Aceasta se dezvoltă după leziuni semnificative la genunchi, cum ar fi fracturi, rupturi de ligamente sau leziuni de menisc. Aceste leziuni pot altera mecanica articulară și pot provoca uzura prematură a cartilajului, ducând la durere cronică și rigiditate. - Deformări ale genunchiului:
Conditii ca picioarele de arc (deformitate în varus) sau genunchii în valgus pun o presiune anormală asupra articulației genunchiului, accelerând deteriorarea acesteia. Proteza de genunchi poate corecta problemele de aliniere și poate ameliora simptomele asociate. - Durere severă și persistentă:
Durerea constantă, în special una care persistă chiar și în timpul repausului sau al somnului, este o indicație puternică pentru o intervenție chirurgicală - mai ales atunci când vă afectează capacitatea de a efectua sarcini simple, cum ar fi mersul pe jos sau statul în picioare pentru perioade lungi de timp. - Pierderea mobilității sau funcției articulare:
Dacă genunchiul devine atât de rigid, slab sau instabil încât limitează mișcarea sau necesită un ajutor pentru mers, înlocuirea genunchiului poate restabili stabilitatea și vă poate îmbunătăți capacitatea de a efectua activități de rutină în mod independent. - Calitatea vieții redusă:
Mulți oameni apelează la o intervenție chirurgicală atunci când problemele la genunchi le afectează viața personală și socială - fie că este vorba de joaca cu nepoții, grădinăritul, munca sau călătoriile. Atunci când problemele articulare limitează stilul de viață și bunăstarea, operația poate fi o opțiune care le poate schimba viața.
Când se recomandă chirurgia de înlocuire a genunchiului?
Medicii recomandă de obicei o intervenție chirurgicală de înlocuire a genunchiului atunci când:
- Aveți dureri severe la genunchi care vă limitează activitățile zilnice, cum ar fi mersul pe jos, urcatul scărilor sau chiar datul jos din pat.
- Aveți umflături sau rigiditate persistentă care nu se ameliorează cu tratamente conservatoare.
- Genunchiul dumneavoastră prezintă o deformare sau o nealiniere vizibilă care vă afectează modul în care mergeți sau stați în picioare.
- Tratamentele nechirurgicale - inclusiv fizioterapia, medicamentele, injecțiile cu steroizi sau pierderea în greutate - nu au reușit să ofere o ușurare de durată.
- Somnul sau bunăstarea ta mentală sunt afectate de durerea cronică sau de mobilitatea limitată.
Intervenția chirurgicală la timp poate ajuta la prevenirea deteriorării ulterioare a articulațiilor și poate îmbunătăți semnificativ mobilitatea și calitatea vieții.
Când nu este recomandată operația de înlocuire a genunchiului?
Deși protezarea genunchiului este sigură și eficientă pentru mulți pacienți, anumite afecțiuni pot face ca intervenția chirurgicală să fie nepotrivită sau mai riscantă. Contraindicațiile includ:
- Infecții active:
Orice infecție din organism, în special în jurul articulației genunchiului, trebuie tratată complet înainte de a se lua în considerare o intervenție chirurgicală. Implantarea unei proteze într-o zonă infectată poate duce la complicații grave.
- Boli cronice necontrolate:
Diabetul zaharat prost gestionat, bolile de inimă avansate sau afecțiunile pulmonare severe pot crește riscurile chirurgicale și de recuperare.
- Obezitate morbida:
Greutatea corporală excesivă pune o presiune suplimentară asupra articulației genunchiului și a protezei, crescând riscul de eșec al implantului, vindecare întârziată a rănilor sau infecții.
- Boală vasculară periferică severă:
Circulația sanguină deficitară la nivelul picioarelor poate afecta vindecarea rănilor și poate crește riscul de complicații după operație.
- Tulburări neurologice:
Conditii ca boala Parkinson, cursă, scleroză multiplă poate afecta coordonarea, controlul muscular sau rezultatele reabilitării, reducând eficacitatea intervenției chirurgicale.
- Alergii la materialele implantului:
Rareori, pacienții pot prezenta hipersensibilitate la materiale precum nichelul, cobaltul sau cromul utilizate în componentele protetice. Testarea alergiilor poate fi recomandată înainte de intervenția chirurgicală în cazurile suspectate.
- Incapacitatea de a respecta reabilitarea:
Recuperarea cu succes necesită terapie fizică și participare activă. Pacienții cu probleme cognitive, lipsă de motivație sau incapacitate de a urma instrucțiunile pot să nu obțină rezultatele dorite.
- Speranță de viață limitată sau boală terminală:
În cazurile în care starea generală de sănătate este precară și este puțin probabil ca beneficiile intervenției chirurgicale să depășească riscurile, înlocuirea genunchiului poate să nu fie adecvată.
Tipuri de chirurgie de înlocuire a genunchiului
Operația de înlocuire a genunchiului nu este o procedură universală. În funcție de gradul de afectare a articulației, vârsta pacientului, nivelul de activitate și starea generală de sănătate, sunt disponibile diferite tipuri de intervenții chirurgicale de înlocuire a genunchiului. Fiecare tip își propune să restabilească funcția genunchiului și să amelioreze durerea, păstrând în același timp cât mai mult țesut sănătos posibil.
1. Înlocuirea totală a genunchiului (TKR)
Acesta este cel mai frecvent și mai des efectuat tip de intervenție chirurgicală de înlocuire a genunchiului. În cazul unei înlocuiri totale de genunchi, chirurgul îndepărtează întreaga articulație a genunchiului deteriorată și o înlocuiește cu componente artificiale din metal și plastic durabil. Această procedură este de obicei recomandată atunci când artrită sau o leziune a deteriorat grav întreaga articulație a genunchiului, provocând dureri semnificative și probleme de mobilitate.
- Potrivit pentru pacienții cu forme severe osteoartrita or artrita reumatoida.
- Îmbunătățește alinierea și stabilitatea generală a genunchiului.
- De obicei, oferă o ușurare de lungă durată și o funcționalitate îmbunătățită.
2. Înlocuirea parțială a genunchiului (PKR)
Numită și proteză unicompartimentală de genunchi, această intervenție chirurgicală vizează doar partea afectată a genunchiului. În loc să înlocuiască întreaga articulație, doar compartimentul afectat - fie cel interior (medial), exterior (lateral), fie rotula (patelofemoral) - este reconstruit cu un implant. Această procedură păstrează osul, cartilajul și ligamentele sănătoase, ducând la o mișcare mai naturală a genunchiului.
- Cel mai bun pentru pacienții cu stadiu incipient artrită limitată la un singur compartiment.
- Incizie mai mică, recuperare mai rapidă și mai puțină durere în comparație cu protezarea totală de genunchi.
- Nu este potrivit pentru pacienții cu leziuni articulare extinse.
3. Înlocuirea bilaterală a genunchiului
Această opțiune implică înlocuirea ambilor genunchi fie în timpul aceleiași intervenții chirurgicale (înlocuire bilaterală simultană), fie în două intervenții chirurgicale separate, la intervale de săptămâni sau luni (înlocuire bilaterală în etape). De obicei, este aleasă de pacienții cu probleme severe artrită care afectează ambii genunchi și care doresc să reducă timpul total de recuperare.
- Poate îmbunătăți rapid mobilitatea ambilor genunchi.
- Necesită un plan de reabilitare mai intensiv.
- Risc chirurgical ușor mai mare, așadar o evaluare preoperatorie amănunțită este esențială.
4. Înlocuirea genunchiului de revizuire
Uneori, implantul inițial de proteză de genunchi se poate uza, slăbi sau infecta la ani după operație. În astfel de cazuri, se efectuează o proteză de revizie a genunchiului pentru a îndepărta vechea proteză și a o înlocui cu una nouă. Această intervenție chirurgicală este mai complexă din cauza țesutului cicatricial, a pierderii osoase și a necesității unor implanturi specializate.
- De obicei, este necesar la 15 până la 20 de ani de la înlocuirea originală.
- Intervenție chirurgicală și timp de recuperare mai lungi în comparație cu protezarea primară a genunchiului.
- Succesul depinde de calitatea oaselor și de sănătatea generală.
5. Înlocuire totală de genunchi Fast Track Daycare
Înlocuire totală de genunchi Fast Track Daycare este abordarea modernă care se concentrează pe recuperarea accelerată. Pacienții încep să meargă în câteva ore după operație și sunt adesea externați în 24 până la 48 de ore. Aceasta implică gestionarea avansată a durerii, tehnici minim invazive și mobilizare precoce.
- Ideal pentru pacienți apți din punct de vedere medical, cu suport la domiciliu.
- Reduce spitalizarea și costurile cu până la 30%.
- Susținut de protocoale de recuperare îmbunătățite și tele-reabilitare.
6. Înlocuire totală de genunchi subvastus minim invazivă
În Inlocuire totală de genunchi subvastus minim invazivă În tehnica de conservare a mușchilor, chirurgul accesează articulația genunchiului trecând pe sub mușchiul cvadriceps (subvastus), evitând tăierea acestuia. Acest lucru are ca rezultat mai puține dureri postoperatorii și o recuperare funcțională mai rapidă.
- Potrivit pentru pacienții care doresc o revenire mai rapidă la activitățile normale.
- Incizie mai scurtă și mai puține traume ale țesuturilor moi.
- Necesită expertiză și o selecție atentă a pacienților.
7. Proteză totală de genunchi din ceramică (TKR ceramică)
In Înlocuire totală de genunchi din ceramică, componentele ceramice sunt utilizate în locul implanturilor metalice tradiționale. Ceramica este biocompatibilă și mai puțin probabilă să provoace reacții alergice sau sensibilitate la metale.
- Benefic pentru pacienții cu alergii la metale.
- Oferă o rezistență excelentă la uzură și longevitate.
- Poate fi puțin mai scump decât implanturile convenționale.
Cum să vă pregătiți pentru o intervenție chirurgicală de înlocuire a genunchiului
O pregătire adecvată înainte de operația de înlocuire a genunchiului poate face o diferență semnificativă în rezultatul chirurgical și în viteza de recuperare. Iată un ghid complet care să vă ajute să vă pregătiți:
1. Evaluare și teste medicale
Chirurgul dumneavoastră și echipa medicală vor efectua o evaluare medicală completă pentru a se asigura că sunteți apt pentru intervenția chirurgicală. Aceasta include, de obicei:
- Analize de sânge de verificat anemieinfecții și starea generală de sănătate.
- Electrocardiograma (ECG) pentru a evalua sănătatea inimii.
- Chist raze X pentru a verifica starea plămânilor.
- Radiografii ale genunchiului or RMN pentru a evalua amploarea afectării articulare.
- Revizuirea istoricului dumneavoastră medical, inclusiv a bolilor cronice precum diabetul sau hipertensiunea arterială.
Orice afecțiuni subiacente vor fi gestionate înainte de programarea intervenției chirurgicale pentru a reduce complicațiile.
2. Revizuirea medicamentelor
Informați-vă chirurgul despre toate medicamentele eliberate pe bază de rețetă, medicamentele fără prescripție medicală, vitaminele și suplimentele pe bază de plante pe care le luați în mod regulat. Anumite medicamente, în special anticoagulantele (cum ar fi aspirina, warfarina) și unele medicamente antiinflamatoare, pot necesita oprirea cu câteva zile înainte de operație pentru a reduce riscul de sângerare. Urmați întotdeauna cu atenție instrucțiunile medicului dumneavoastră.
3. Exerciții preoperatorii
Dezvoltarea forței înainte de operație ajută mușchii să susțină noua articulație și accelerează recuperarea. Concentrați-vă pe:
- Exerciții de întărire a cvadricepșilor (de exemplu, ridicarea picioarelor întinse).
- Întinderi și întăriri ale mușchilor ischiogambieri.
- Activități cu impact redus, cum ar fi mersul pe jos sau înotul, dacă sunt recomandate.
Kinetoterapia poate fi recomandată preoperator pentru a maximiza funcția genunchiului.
4. Pregătirea locuinței și modificările de siguranță
Creați un mediu sigur și confortabil acasă pentru a vă sprijini recuperarea:
- Aranjați dispozitive auxiliare, cum ar fi un scaun de toaletă ridicat, un scaun de duș și balustrade pe scări sau în baie
- Așezați scaune cu perne și cotiere ferme pentru a facilita șezut și ridicarea în picioare.
- Îndepărtați covoarele slăbite, obiectele dezordonate și frânghiile care pot provoca căderi.
- Amenajează-ți spațiul de locuit astfel încât obiectele esențiale să fie ușor accesibile, fără a te apleca sau întinde excesiv.
De asemenea, este benefic să ai ajutor aranjat de la familie sau prieteni în primele săptămâni.
5. Ajustări ale stilului de viață
Anumite obiceiuri pot influența rezultatele intervențiilor chirurgicale:
- Renunță la fumat cu cel puțin câteva săptămâni înainte de operație pentru a îmbunătăți fluxul sanguin și vindecarea.
- Limitați sau evitați consumul de alcool, deoarece acesta poate interfera cu anestezia și recuperarea.
- Mențineți o dietă echilibrată pentru a vă susține sistemul imunitar și repararea țesuturilor.
6. Pregătire mentală și emoțională
Înțelegeți la ce să vă așteptați în timpul și după operație pentru a reduce anxietatea:
- Discutați cu chirurgul dumneavoastră procedura chirurgicală, riscurile, beneficiile și calendarul de recuperare.
- Aflați despre gestionarea durerii postoperatorii și planurile de recuperare.
- Alăturați-vă grupurilor de sprijin sau discutați cu pacienții care au suferit o proteză de genunchi.
- Pregătește-te pentru limitări temporare de mobilitate și activități.
Pregătirea mentală ajută la motivație și la respectarea programului de recuperare.
Operația de înlocuire a genunchiului: Procedură pas cu pas
Înainte de operație: Pregătire
- Internarea la spital: Vei fi internat în spital în ziua operației sau mai devreme, în funcție de starea ta.
- Postul: Vi se va recomanda să nu mâncați și să nu beți timp de câteva ore înainte de operație pentru a reduce riscul de complicații în timpul anesteziei.
- Anestezie: Anestezistul va administra anestezie - de obicei fie anestezie generală (în care dormiți complet), fie anestezie spinală (amorțirea jumătății inferioare a corpului).
- Sterilizare: Zona chirurgicală din jurul genunchiului va fi curățată și sterilizată temeinic pentru a preveni infecția.
În timpul intervenției chirurgicale: Procedura
- Incizie: Chirurgul face o incizie, de obicei de aproximativ 6-10 cm lungime, peste partea din față a genunchiului pentru a accesa articulația.
- Îndepărtarea țesutului deteriorat: Cartilajul și suprafețele osoase deteriorate de la femur (osul coapsei), tibie (osul tibiei) și uneori rotula (rotula) sunt îndepărtate cu grijă.
- Prepararea osoasă: Capetele femurului și tibiei sunt modelate precis pentru a se potrivi noilor componente artificiale.
- Plasarea implantului: Componente artificiale din metal și plastic durabil sunt implantate pentru a înlocui suprafețele articulare deteriorate.
- Testarea alinierii și a mișcării: Chirurgul mișcă genunchiul prin raza sa de mișcare pentru a se asigura că implantul se potrivește corect și funcționează fără probleme.
- Închiderea inciziei: Incizia se închide cu suturi sau capse chirurgicale și se aplică un pansament steril.
După operație: Începe recuperarea
- Cameră de recuperare: Veți fi transferat într-o cameră de recuperare, unde semnele vitale sunt monitorizate cu atenție.
- medicamente: Se administrează medicamente pentru ameliorarea durerii, antibiotice pentru prevenirea infecțiilor și anticoagulante pentru a reduce riscul de formare a cheagurilor.
- Terapie psihica: Reabilitarea începe de obicei în decurs de 24 de ore, concentrându-se pe exerciții ușoare pentru îmbunătățirea mișcării și forței genunchiului.
- Stare de spital: Întreaga intervenție chirurgicală durează de obicei 1 până la 2 ore. Majoritatea pacienților stau în spital timp de 2 până la 4 zile pentru a asigura o recuperare stabilă înainte de externare.
Riscuri și complicații ale chirurgiei de înlocuire a genunchiului
Deși operația de înlocuire a genunchiului este extrem de eficientă pentru ameliorarea durerii și restabilirea funcției la pacienții cu leziuni articulare severe, ca orice procedură chirurgicală majoră, aceasta vine cu riscuri și complicații potențiale. Înțelegerea acestora poate ajuta pacienții să ia decizii informate și să ia măsuri proactive pentru o recuperare fără probleme.
Riscuri comune (de obicei temporare și gestionabile)
- Umflături, vânătăi și dureri în jurul genunchiului
Aceste simptome sunt frecvente imediat după operație și fac parte din procesul normal de vindecare. Durerea este de obicei gestionată cu medicamente prescrise, iar umflarea poate fi redusă la minimum prin ridicare, comprese cu gheață și ciorapi compresivi. - Cheaguri de sânge (Tromboză venoasă profundă - TVP)
Sânge cloturi se pot forma în venele profunde ale piciorului după intervenția chirurgicală, în special în perioada de recuperare incipientă. Pentru a reduce acest risc, medicii prescriu adesea anticoagulante și încurajează mișcarea timpurie sau utilizarea dispozitivelor pneumatice de compresie. - Infecție la locul inciziei
Infecțiile pot apărea extern (superficiale) sau intern (infecții profunde în apropierea articulației). Infecțiile superficiale sunt tratate cu antibiotice, în timp ce infecțiile profunde pot necesita intervenție chirurgicală pentru curățarea sau înlocuirea implantului. - Rigiditate temporară sau dificultate în mișcarea genunchiului
Rigiditatea postoperatorie este frecventă, mai ales dacă exercițiile de recuperare sunt amânate. Respectarea unui program structurat de fizioterapie este esențială pentru a recâștiga flexibilitatea și mobilitatea articulară.
Riscuri rare, dar grave
- Slăbirea sau uzura implantului în timp
Deși implanturile moderne sunt construite să reziste 15-20 de ani sau mai mult, acestea se pot slăbi sau uza treptat, în special la persoanele foarte active. Acest lucru poate necesita o intervenție chirurgicală de revizie. - Lezarea nervilor sau a vaselor de sânge
În cazuri rare, nervii sau vasele de sânge din jur pot fi lezate în timpul intervenției chirurgicale, ducând la amorțeală, furnicături sau slăbiciune. Majoritatea cazurilor se vindecă în timp, dar leziunile severe pot necesita tratament suplimentar. - Reacție alergică la componentele metalice
Unii pacienți pot avea hipersensibilitate la metale precum nichelul, cobaltul sau cromul utilizate în implanturi. Persoanele cu alergii cunoscute la metale ar trebui să își informeze chirurgul în avans, deoarece sunt disponibile implanturi hipoalergenice. - Durere persistentă sau instabilitate articulară
În ciuda unei intervenții chirurgicale reușite, un procent mic de pacienți pot continua să resimtă durere sau o senzație de instabilitate la nivelul articulației. Aceasta se poate datora unei alinieri greșite a implantului, unor probleme cu țesuturile moi sau artritei nerezolvate la nivelul articulațiilor din jur.
Alte complicații posibile
- Cicatrici și decolorarea pielii
Cicatricile postoperatorii sunt normale, dar unele pot deveni ridicate sau întunecate. Îngrijirea adecvată a rănilor și tehnicile de gestionare a cicatricilor pot ajuta la îmbunătățirea aspectului lor. - Rigiditate articulară cauzată de țesutul cicatricial (artrofibroză)
Excesul de țesut cicatricial poate limita mișcarea. În unele cazuri, poate fi necesară o procedură numită „manipulare sub anestezie” pentru a îmbunătăți amplitudinea mișcărilor. - Reacții legate de anestezie
Reacțiile la anestezia generală sau spinală, deși rare, pot include greață, dificultăți de respirație sau modificări ale ritmului cardiac sau ale tensiunii arteriale.
Cum să reduci riscurile
- Alegeți un chirurg ortoped calificat și experimentat.
- Urmați toate instrucțiunile preoperatorii, inclusiv oprirea anumitor medicamente.
- Folosește dispozitive de asistență și mergi cu sprijin pentru a evita căderile.
- Mențineți o dietă sănătoasă și un nivel de hidratare adecvat pentru a promova vindecarea.
- Participă la toate controalele postoperatorii și respectă planul de recuperare.
Depistarea precoce și intervenția medicală imediată pot îmbunătăți considerabil rezultatele și pot reduce probabilitatea complicațiilor pe termen lung. Raportați întotdeauna orice simptome neobișnuite - cum ar fi roșeață, căldură, durere crescută sau febră - furnizorului dumneavoastră de servicii medicale.
Recuperare după operația de înlocuire a genunchiului
Timpul de recuperare pentru o proteză de genunchi variază în funcție de persoană, dar, în general, respectă următorul interval de timp:
Săptămâna 1-2:
- Începeți cu mersul asistat folosind un camerist.
- Exerciții ușoare de îndoire și întindere a genunchilor.
- Durerea și umflarea sunt frecvente, dar pot fi gestionate cu medicamente.
Săptămâna 3-6:
- Mersul pe distanțe mai lungi cu mai puțin sprijin.
- Reluarea unor activități casnice.
- A continuat fizioterapia pentru a recăpăta amplitudinea mișcărilor.
Săptămâna 6-12:
- Majoritatea pacienților reiau conducerea vehiculelor și activitățile ușoare.
- Cele mai bune poziții de ședere includ scaunele cu spătar drept, cu picioarele pe podea.
- Evitați îngenuncherea, alergarea sau exercițiile cu impact puternic.
După 3–6 luni:
- Îmbunătățiri majore ale forței și mobilității.
- Unii pacienți pot simți în continuare rigiditate ocazională.
- Recuperarea completă poate dura până la 12 luni.
Timpul de recuperare pentru pacienții vârstnici poate fi puțin mai lung, iar adesea se recomandă programe de reabilitare personalizate.
Beneficiile chirurgiei de înlocuire a genunchiului
Operația de înlocuire a genunchiului poate schimba viața, în special pentru persoanele care se confruntă cu dureri severe de genunchi sau mobilitate limitată. Procedura oferă mai multe beneficii importante care îmbunătățesc semnificativ atât funcția fizică, cât și calitatea generală a vieții:
Durere Relief
Unul dintre cele mai imediate și vizibile beneficii este ameliorarea durerii cronice la genunchi. Majoritatea pacienților experimentează o reducere semnificativă a durerii și, în multe cazuri, disconfortul dispare complet. Acest lucru permite un stil de viață mai confortabil și mai activ, fără dependența constantă de medicamente pentru durere.
Mobilitate și funcționalitate îmbunătățite
După recuperare, pacienții sunt de obicei capabili să meargă mai confortabil, să urce scările cu mai puțină dificultate și să se angajeze în activități zilnice care odinioară erau dureroase sau imposibile. Sarcini precum statul în picioare perioade lungi de timp, ridicarea de pe scaun sau chiar o plimbare relaxantă devin mai ușoare și mai puțin obositoare.
Calitatea vieții îmbunătățită
A trăi fără durere și cu o mobilitate mai bună înseamnă că pacienții se pot întoarce la hobby-uri, evenimente sociale și chiar la sporturi ușoare sau rutine de fitness. Mulți declară că se simt mai independenți și mai încrezători în mișcările lor, ceea ce contribuie în mare măsură la bunăstarea mintală și la sănătatea emoțională.
Corectarea deformităților articulare
În cazurile în care articulația genunchiului este nealiniată - cum ar fi în cu picioarele arcuite sau afecțiuni ale genunchiului accidentat - operația de înlocuire a genunchiului poate ajuta la îndreptarea piciorului și la restabilirea alinierii corecte. Acest lucru nu numai că îmbunătățește funcția, dar ajută și la prevenirea uzurii ulterioare a articulațiilor sau a problemelor de spate și șold cauzate de o postură incorectă.
Rezultate de lungă durată
Implanturile moderne de genunchi sunt fabricate din materiale durabile precum titanul sau cobaltul-cromul și sunt concepute să reziste la ani de utilizare zilnică. Cu o îngrijire adecvată și o modificare a activității, aceste implanturi pot rezista. 15 până la 20 de ani sau mai mult, reducând probabilitatea de a necesita o altă intervenție chirurgicală în viitorul apropiat.
Îmbunătățirea somnului
Mulți pacienți cu dureri cronice de genunchi întâmpină dificultăți de somn din cauza disconfortului. După operația de înlocuire a genunchiului, pe măsură ce durerea se diminuează, calitatea somnului se îmbunătățește adesea, contribuind la o stare generală de sănătate mai bună și la o recuperare mai rapidă.
Operația de înlocuire a genunchiului vs. artroscopie
Atât chirurgia de înlocuire a genunchiului, cât și artroscopia sunt utilizate pentru a trata problemele articulației genunchiului, dar diferă semnificativ în ceea ce privește scopul, invazivitatea și eficacitatea. Tabelul de mai jos evidențiază principalele diferențe:
|
Caracteristică |
artroscopia |
Knee Surgery înlocuire |
|---|---|---|
|
Tip de procedură |
Minim invazivă (incizii mici) |
Intervenție chirurgicală majoră (incizie mai mare) |
|
Scop |
Diagnosticează și tratează probleme articulare precoce sau ușoare, cum ar fi rupturile cartilajului sau repararea meniscului |
Înlocuiește suprafețele articulare ale genunchiului grav deteriorate |
|
Potrivit pentru |
Artrită în stadiu incipient, leziuni minore, tăierea cartilajului |
Artrită avansată, leziuni articulare severe, deformări |
|
Timp de recuperare |
Recuperare mai rapidă, de obicei în câteva zile sau săptămâni |
Recuperare mai lungă, de obicei de câteva săptămâni până la câteva luni |
|
Durere Relief |
Ameliorare temporară, este posibil să nu prevină progresia artritei |
Ameliorarea durerii pe termen lung și îmbunătățirea funcției articulare |
|
Costat |
În general mai scăzut |
Cost mai mare din cauza complexității |
|
eficacitate |
Limitat pentru artrita severă |
Foarte eficient pentru leziunile articulare în stadiu terminal |
|
Riscuri |
Risc scăzut de complicații |
Riscuri chirurgicale mai mari, dar beneficiile depășesc riscurile în cazurile severe |
Costul intervenției chirurgicale de înlocuire a genunchiului în India
Costul unei intervenții chirurgicale de înlocuire a genunchiului în India variază în funcție de factori precum orașul, spitalul și tipul de implant utilizat. În medie, o singură procedură de înlocuire a genunchiului costă între 2,00,000 și 3,50,000 de ₹, în timp ce o înlocuire bilaterală a genunchiului (ambilor genunchi) variază de obicei între 4,00,000 și 7,00,000 de ₹.
Aceasta include de obicei spitalizare, intervenții chirurgicale, anestezie și fizioterapie.
Pentru a afla costul exact, contactați cel mai apropiat spital Apollo. Înlocuirea genunchiului în spitalele Apollo din India oferă economii semnificative de costuri în comparație cu țările occidentale, cu programări imediate și timpi de recuperare mai buni. Explorați opțiunile accesibile de înlocuire a genunchiului în India cu acest ghid esențial pentru pacienți și îngrijitori.
Întrebări frecvente
Întrebări frecvente despre operația de înlocuire a genunchiului
1. Este dureroasă operația de înlocuire a genunchiului?
Operația de înlocuire a genunchiului poate provoca dureri temporare în timpul recuperării, dar este bine gestionată cu medicamente. În timp, operația reduce semnificativ durerea cronică de genunchi și îmbunătățește mobilitatea, în special atunci când este efectuată în centre specializate precum Spitalele Apollo.
2. Cât durează mersul după o intervenție chirurgicală de înlocuire a genunchiului?
Majoritatea pacienților încep să meargă cu un camerist sau cu cârje în decurs de 24-48 de ore după operație. Mersul independent se reiau de obicei în decurs de 4 până la 6 săptămâni, în funcție de fizioterapia efectuată și de progresul recuperării.
3. Cât timp va dura implantul meu de proteză de genunchi?
Implanturile moderne de proteză de genunchi durează de obicei între 15 și 20 de ani sau mai mult. Longevitatea depinde de greutatea, nivelul de activitate, tipul de implant și respectarea instrucțiunilor de îngrijire postoperatorie.
4. Care este timpul obișnuit de recuperare după o intervenție chirurgicală de înlocuire a genunchiului?
Majoritatea pacienților își reiau activitățile zilnice în decurs de 6-8 săptămâni. Recuperarea completă și funcționarea optimă a articulațiilor pot dura 3 până la 6 luni sau mai mult, în special pentru pacienții vârstnici sau cei cu afecțiuni preexistente.
5. Care sunt riscurile sau complicațiile intervenției chirurgicale de înlocuire a genunchiului?
Complicațiile sunt rare, dar pot include infecții, cheaguri de sânge, rigiditate sau slăbire a implantului. Alegerea unor chirurgi experimentați la Apollo Hospitals ajută la minimizarea acestor riscuri.
6. Este protezarea genunchiului sigură pentru pacienții vârstnici?
Da, protezarea genunchiului este sigură pentru pacienții vârstnici cu o evaluare și îngrijire medicală adecvată. Apollo Hospitals oferă îngrijiri ortopedice geriatrice complete, adaptate persoanelor în vârstă.
7. Care este rolul dietei înainte și după operația de proteză de genunchi?
O dietă echilibrată, bogată în proteine, calciu și vitamine, ajută la pregătirea organismului pentru intervenția chirurgicală și accelerează vindecarea. După operația de înlocuire a genunchiului, hidratarea și alimentele bogate în nutrienți susțin repararea țesuturilor și întăresc oasele.
8. Pot persoanele cu diabet zaharat să fie supuse unei intervenții chirurgicale de înlocuire a genunchiului?
Da, persoanele cu diabet zaharat pot fi supuse unei intervenții chirurgicale de înlocuire a genunchiului. Cu toate acestea, glicemia trebuie bine controlată înainte și după operație pentru a reduce riscul de infecții și a asigura o vindecare corespunzătoare.
9. Este potrivită operația de înlocuire a genunchiului pentru pacienții obezi?
Da, dar pacienții cu obezitate se pot confrunta cu riscuri mai mari în timpul intervenției chirurgicale. Se recomandă adesea gestionarea greutății preoperatorii. Apollo Hospitals oferă planuri personalizate pentru o îngrijire sigură înlocuirea genunchiului la pacienții obezi.
10. Cum se compară operația de înlocuire a genunchiului în India cu alte țări?
Operațiile de înlocuire a genunchiului în India, în special în spitale precum Apollo, oferă o calitate de clasă mondială la o fracțiune din costul țărilor occidentale. Cu chirurgi experți și facilități avansate, rezultatele se ridică la nivelul standardelor globale sau chiar le depășesc.
11. Cât durează o operație de înlocuire a genunchiului?
Procedura chirurgicală durează de obicei 1 până la 2 ore. Incluzând pregătirea și îngrijirile postoperatorii, timpul total de spitalizare se poate extinde la 3 până la 5 zile, în funcție de recuperarea individuală.
12. Când pot conduce după o operație de înlocuire a genunchiului?
Majoritatea pacienților pot relua condusul la 6 până la 8 săptămâni după operație, odată ce își recapătă controlul și forța la piciorul operat. Consultați întotdeauna medicul înainte de a conduce.
13. Pot îngenunchea sau ghemui după o operație de înlocuire a genunchiului?
Mulți pacienți consideră că îngenuncherea sau ghemuirea sunt inconfortabile. Deși nu este dăunător din punct de vedere medical, cel mai bine este să se evite presiunea prelungită asupra genunchiului, în special pe suprafețe dure.
14. Ce activități fizice sunt permise după operația de înlocuire a genunchiului?
Activitățile cu impact redus, cum ar fi mersul pe jos, ciclismul și înotul, sunt încurajate. Sporturile cu impact ridicat, cum ar fi alergarea sau săriturile, trebuie evitate pentru a proteja implantul.
15. Pot fi înlocuiți ambii genunchi în același timp?
Da, proteza bilaterală de genunchi este o opțiune pentru candidații potriviți. Reduce timpul total de recuperare, dar prezintă un risc pe termen scurt puțin mai mare. Discutați cu specialistul dumneavoastră de la Apollo Hospitals.
16. Care este diferența dintre înlocuirea parțială și totală a genunchiului?
Înlocuirea totală a genunchiului implică înlocuirea întregii articulații, în timp ce înlocuirea parțială vizează doar partea deteriorată. Chirurgul ortoped vă va recomanda cea mai bună opțiune în funcție de afecțiunea dumneavoastră.
17. Voi avea nevoie de fizioterapie după operația de înlocuire a genunchiului?
Da, fizioterapia este esențială. Aceasta începe în decurs de 24 de ore după operație și continuă timp de câteva săptămâni pentru a restabili forța, flexibilitatea și funcționalitatea completă.
18. Cum dorm după operația de înlocuire a genunchiului?
Dormiți pe spate cu o pernă sub picior pentru a-l ridica ușor. Evitați să plasați pernele direct sub genunchi. Dormitul pe o parte este de obicei sigur după câteva săptămâni.
19. Există alternative la operația de înlocuire a genunchiului?
Da, stadiu incipient artrită poate fi gestionată cu medicamente, fizioterapie, injecții sau artroscopie. Cu toate acestea, este posibil ca acestea să nu ofere o ameliorare pe termen lung în cazurile severe.
20. Pot femeile însărcinate să fie supuse unei intervenții chirurgicale de înlocuire a genunchiului?
Înlocuirea genunchiului este, în general, amânată până după naștere, cu excepția cazului în care există o nevoie medicală urgentă. Consultați întotdeauna atât un chirurg ortoped, cât și un obstetrician pentru a evalua riscurile.
21. Este recomandată protezarea genunchiului pacienților cu hipertensiune arterială?
Da, dar tensiunea arterială trebuie controlată înainte de operație. La Spitalele Apollo, o echipă multidisciplinară asigură rezultate sigure pentru pacienții cu hipertensiune arterială și alte comorbidități.
22. Pot pacienții cu o intervenție chirurgicală anterioară la șold sau coloană vertebrală să fie supuși unei proteze de genunchi?
Da, dar o evaluare amănunțită este esențială pentru a evalua alinierea articulațiilor, mobilitatea și potențialele complicații. Specialistul dumneavoastră ortoped de la Apollo vă va adapta tratamentul în consecință.
23. Care este costul unei intervenții chirurgicale de înlocuire a genunchiului în India?
Costul unei proteze de genunchi în India variază între 2 și 4 lakh de ₹, în funcție de implant și de spital. Apollo Hospitals oferă pachete transparente cu rezultate de înaltă calitate la prețuri competitive.
Concluzie
Operația de înlocuire a genunchiului este o soluție transformatoare pentru persoanele care suferă de dureri cronice la genunchi și leziuni articulare. Cu pregătirea, îngrijirea și recuperarea adecvate, pacienții se pot aștepta la îmbunătățiri semnificative ale mobilității și calității vieții. Dacă vă gândiți la această intervenție chirurgicală sau aveți întrebări despre timpul de recuperare, exerciții sau ajustări ale stilului de viață, adresați-vă unui specialist ortoped pentru a lua o decizie în cunoștință de cauză.











 Cel mai bun spital din apropiere, Chennai
Cel mai bun spital din apropiere, Chennai

