- Tratamente și proceduri
- Artroscopie la gleznă - Cost,...
Artroscopia gleznei - Cost, indicații, pregătire, riscuri și recuperare
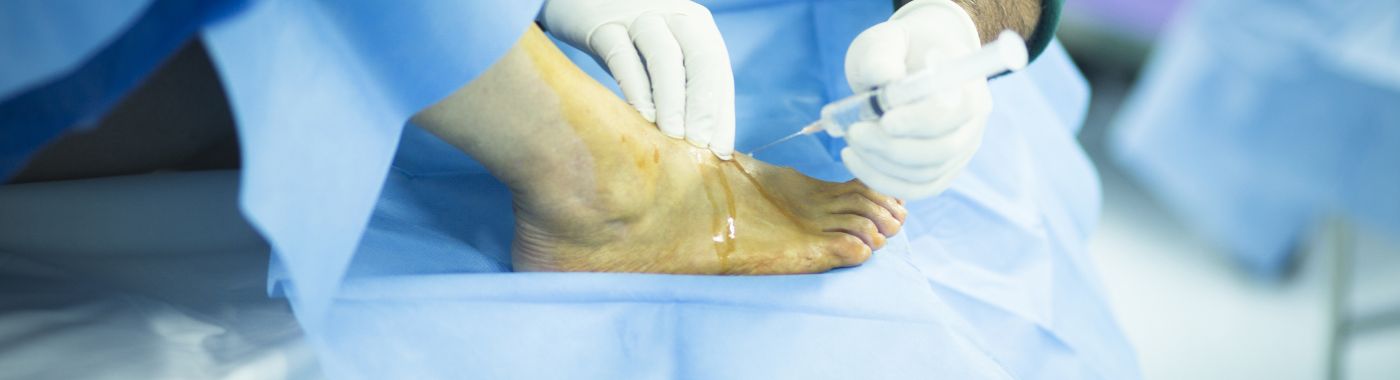
Ce este artroscopia de gleznă?
Artroscopia gleznei este o procedură chirurgicală minim invazivă care permite chirurgilor ortopezi să diagnosticheze și să trateze diverse afecțiuni care afectează articulația gleznei. Această tehnică implică utilizarea unei camere mici, cunoscută sub numele de artroscop, care este introdusă în gleznă prin incizii minuscule. Camera oferă o vedere clară a interiorului articulației pe un monitor, permițând chirurgului să identifice orice anomalii sau leziuni.
Scopul principal al artroscopiei gleznei este de a aborda probleme precum deteriorarea cartilajului, corpii liberi și leziunile ligamentelor. Prin utilizarea acestei tehnici, chirurgii pot efectua diverse proceduri, inclusiv îndepărtarea țesutului deteriorat, repararea ligamentelor și tratarea inflamației articulare. Artroscopia gleznei este deosebit de benefică, deoarece are ca rezultat, de obicei, mai puțină durere, reducerea cicatricilor și o recuperare mai rapidă în comparație cu chirurgia deschisă tradițională.
Afecțiunile tratate prin artroscopie la gleznă includ:
- Impingement la gleznă: Acest lucru se întâmplă atunci când țesuturile moi sau structurile osoase din gleznă devin ciupite în timpul mișcării, ducând la durere și restricționarea mișcării.
- Leziuni osteocondrale: Acestea sunt leziuni ale cartilajului și osului subiacent, adesea rezultate în urma traumelor sau a stresului repetitiv.
- sinovita: Inflamația membranei sinoviale poate provoca umflarea și durerea articulației gleznei.
- Corpuri libere: Fragmente de os sau cartilaj se pot rupe și pluti în interiorul articulației, provocând durere și simptome mecanice.
- Leziuni ligamentare: Deteriorarea ligamentelor care stabilizează glezna poate duce la instabilitate cronică și durere.
Per total, artroscopia gleznei este un instrument valoros în arsenalul chirurgului ortoped, permițând tratamentul eficient al diferitelor afecțiuni ale gleznei, reducând în același timp timpul de recuperare și complicațiile.
De ce se face artroscopia de gleznă?
Artroscopia de gleznă este de obicei recomandată pacienților care prezintă dureri persistente, umflături sau instabilitate la nivelul gleznei, care nu au răspuns la tratamente conservatoare, cum ar fi repausul, fizioterapia sau medicația. Decizia de a continua această procedură apare adesea dintr-o combinație de simptome și constatări diagnostice.
Simptomele frecvente care pot duce la recomandarea artroscopiei gleznei includ:
- Durerea cronică: Pacienții pot prezenta dureri continue care interferează cu activitățile zilnice, sportul sau munca.
- Umflare și inflamație: Umflarea persistentă a articulației gleznei poate indica probleme subiacente care pot necesita intervenție chirurgicală.
- Instabilitate: O senzație de gleznă care „cedează” în timpul mișcării poate sugera leziuni ale ligamentelor sau alte probleme structurale.
- Interval limitat de mișcare: Dificultatea de a mișca articulația gleznei poate fi un semn al afectării sau compresiei articulare.
Artroscopia gleznei este adesea luată în considerare atunci când studiile imagistice, cum ar fi radiografiile sau scanările RMN, relevă anomalii care necesită o evaluare sau un tratament suplimentar. De exemplu, dacă un RMN arată o leziune osteocondrală sau semne de sinovită, chirurgul poate recomanda artroscopia pentru a vizualiza direct și a aborda problema.
În concluzie, artroscopia gleznei se efectuează atunci când tratamentele conservatoare nu reușesc să amelioreze simptomele și există o indicație clară a unor probleme structurale la nivelul articulației gleznei care pot fi tratate eficient prin această abordare minim invazivă.
Indicații pentru artroscopia gleznei
Mai multe situații clinice și constatări diagnostice pot face dintr-un pacient un candidat potrivit pentru artroscopia gleznei. Decizia de a continua această procedură se bazează pe o evaluare amănunțită a simptomelor pacientului, a istoricului medical și a rezultatelor imagistice. Iată câteva indicații cheie pentru artroscopia gleznei:
- Durere persistentă la gleznă: Dacă un pacient are dureri cronice la gleznă care nu se ameliorează cu tratamente conservatoare, pot fi necesare investigații suplimentare prin artroscopie.
- Constatări imagistice: Anomaliile detectate la radiografii sau RMN, cum ar fi leziunile osteocondrale, corpii liberi sau semnele de sinovită, pot indica necesitatea unei intervenții chirurgicale.
- Instabilitatea gleznei: Pacienții care prezintă entorse recurente ale gleznei sau o senzație de instabilitate pot beneficia de artroscopie pentru a evalua și repara ligamentele deteriorate.
- Inflamația articulară: Afecțiuni precum artrita reumatoidă sau alte boli inflamatorii articulare care duc la sinovită pot necesita evaluare și tratament artroscopic.
- Leziuni ale cartilajului: Dacă există dovezi de uzură sau deteriorare a cartilajului, artroscopia poate fi utilizată pentru a evalua amploarea leziunii și a efectua reparațiile necesare.
- Corpuri libere: Prezența fragmentelor libere de os sau cartilaj în articulație poate provoca durere și simptome mecanice, ceea ce face ca artroscopia să fie o opțiune potrivită pentru îndepărtare.
- Impingement la gleznă: Pacienții cu simptome de impingement, cum ar fi durerea în timpul anumitor mișcări, pot necesita artroscopie pentru a aborda cauza subiacentă.
În concluzie, indicațiile pentru artroscopia gleznei sunt diverse și depind de starea fiecărui pacient. O evaluare amănunțită efectuată de un specialist ortoped este esențială pentru a determina dacă această procedură este cea mai potrivită cale de acțiune pentru ameliorarea simptomelor și restabilirea funcției.
Contraindicații pentru artroscopia gleznei
Artroscopia de gleznă este o procedură chirurgicală minim invazivă care permite chirurgilor ortopezi să diagnosticheze și să trateze diverse afecțiuni ale gleznei. Cu toate acestea, anumiți factori pot face ca un pacient să nu fie potrivit pentru această procedură. Înțelegerea acestor contraindicații este crucială pentru asigurarea siguranței pacientului și a rezultatelor optime.
- Artrită severă la gleznă: Pacienții cu osteoartrită avansată sau artrită reumatoidă pot să nu fie candidați ideali pentru artroscopia gleznei. În astfel de cazuri, afectarea articulară poate fi prea extinsă pentru intervenția artroscopică, iar tratamente alternative, cum ar fi fuziunea sau înlocuirea articulară, pot fi mai potrivite.
- Infecţie: Orice infecție activă la nivelul gleznei sau al țesuturilor înconjurătoare poate reprezenta un risc semnificativ în timpul intervenției chirurgicale. Dacă un pacient are o infecție persistentă, este esențial să o trateze înainte de a lua în considerare artroscopia gleznei.
- Circulație slabă: Pacienții cu boli vasculare periferice sau alte probleme circulatorii se pot vindeca fără probleme după intervenția chirurgicală. Fluxul sanguin deficitar poate duce la complicații și poate împiedica recuperarea, ceea ce face ca artroscopia să fie o opțiune mai puțin favorabilă.
- Tulburări neurologice: Afecțiunile care afectează funcția nervoasă, cum ar fi neuropatia, pot complica procedura și recuperarea. Pacienții cu deficiențe neurologice semnificative pot să nu fie candidați potriviți pentru artroscopia gleznei.
- Obezitatea: Excesul de greutate corporală poate crește riscul de complicații în timpul și după intervenția chirurgicală. Pacienții obezi pot întâmpina dificultăți cu anestezia, vindecarea rănilor și recuperarea generală, ceea ce face esențială evaluarea gestionării greutății înainte de a continua.
- Alergii la anestezie: Pacienții cu alergii cunoscute la anestezie sau la anumite medicamente utilizate în timpul procedurii ar trebui să discute aceste preocupări cu chirurgul lor. Pot fi disponibile opțiuni anestezice alternative, dar în unele cazuri, poate fi mai sigur să se evite complet intervenția chirurgicală.
- Afecțiuni medicale necontrolate: Pacienții cu diabet zaharat necontrolat, hipertensiune arterială sau alte afecțiuni medicale cronice se pot confrunta cu riscuri crescute în timpul intervenției chirurgicale. Este esențial ca aceste afecțiuni să fie bine gestionate înainte de a lua în considerare artroscopia gleznei.
- Incapacitatea de a urma instrucțiunile postoperatorii: Recuperarea cu succes după artroscopia gleznei necesită respectarea instrucțiunilor de îngrijire postoperatorie. Pacienții care pot întâmpina dificultăți în respectarea acestor îndrumări din cauza deficiențelor cognitive sau a lipsei de sprijin pot să nu fie candidați potriviți.
Prin identificarea acestor contraindicații, furnizorii de servicii medicale se pot asigura că pacienții primesc cea mai potrivită îngrijire adaptată nevoilor lor individuale.
Cum să te pregătești pentru artroscopia gleznei
Pregătirea pentru artroscopia gleznei implică mai mulți pași importanți pentru a asigura o procedură și o recuperare fără probleme. Iată la ce se pot aștepta pacienții în perioada premergătoare intervenției chirurgicale.
- Consultație preoperatorie: Înainte de procedură, pacienții vor avea o consultație cu chirurgul lor ortoped. Această programare este o oportunitate de a discuta procedura, de a revizui istoricul medical și de a adresa orice întrebări sau nelămuriri.
- Evaluare medicala: Se va efectua o evaluare medicală amănunțită, inclusiv un examen fizic și o analiză a oricăror afecțiuni medicale existente. Pacienții pot fi nevoiți să se supună unor analize de sânge, studii imagistice sau altor teste de diagnostic pentru a evalua starea lor generală de sănătate și starea gleznei.
- Revizuirea medicamentelor: Pacienții trebuie să furnizeze o listă completă de medicamente, inclusiv medicamente fără prescripție medicală și suplimente. Anumite medicamente, cum ar fi anticoagulantele, pot necesita ajustări sau întreruperi temporare înainte de operație pentru a reduce riscul de sângerare.
- Consultație anestezie: În funcție de complexitatea procedurii și de istoricul medical al pacientului, poate fi necesară o consultație de anestezie. Anestezistul va discuta despre tipul de anestezie care va fi utilizat și despre orice riscuri potențiale.
- Instructiuni de post: Pacienții vor primi instrucțiuni specifice privind postul înainte de procedură. De obicei, aceasta înseamnă absența alimentelor și a băuturilor după miezul nopții din noaptea dinaintea operației. Respectarea acestor instrucțiuni este esențială pentru a minimiza riscul de complicații în timpul anesteziei.
- Aranjarea transportului: Întrucât pacienții vor fi anesteziați, este esențial să se asigure că cineva îi va duce acasă după procedură. Pacienții nu ar trebui să își planifice să conducă singuri mașina, deoarece efectele anesteziei pot persista.
- Plan de îngrijire postoperatorie: Pacienții ar trebui să discute planul lor de îngrijire postoperatorie cu chirurgul lor. Aceasta include înțelegerea gestionării durerii, a terapiei fizice și a oricăror restricții privind activitățile postoperatorii.
- Pregătirea casei: Înainte de operație, pacienții ar trebui să își pregătească locuința pentru recuperare. Aceasta poate implica amenajarea unei zone de odihnă confortabile, asigurarea accesului facil la obiectele necesare și eliminarea oricăror pericole de împiedicare.
Urmând acești pași de pregătire, pacienții pot contribui la asigurarea unei experiențe de artroscopie a gleznei reușite și a unui proces de recuperare mai ușor.
Artroscopia gleznei: Procedură pas cu pas
Artroscopia gleznei se efectuează într-un mediu chirurgical controlat, de obicei în regim ambulatoriu. Iată o prezentare generală pas cu pas a ceea ce se întâmplă înainte, în timpul și după procedură.
- Înainte de procedură:
- Sosire: Pacienții sosesc la centrul chirurgical și se înregistrează. Aceștia vor fi duși într-o zonă preoperatorie unde se pot schimba într-un halat chirurgical.
- Plasare IV: O linie intravenoasă (IV) va fi plasată în brațul pacientului pentru a administra fluide și medicamente, inclusiv anestezie.
- Administrarea anesteziei: Anestezistul va administra fie anestezie generală, fie anestezie regională, în funcție de cazul specific și de preferințele pacientului.
- În timpul procedurii:
- poziţionarea: Odată ce pacientul este anesteziat, acesta va fi poziționat confortabil pe masa de operație, cu glezna expusă pentru chirurg.
- Incizia și inserția artroscopului: Chirurgul va face mici incizii (portale) în jurul articulației gleznei. Un artroscop, un tub subțire cu o cameră, este introdus printr-una dintre incizii. Acest lucru permite chirurgului să vizualizeze interiorul articulației pe un monitor.
- Acțiuni diagnostice și terapeutice: Chirurgul va evalua articulația pentru orice anomalii, cum ar fi corpuri libere, leziuni ale cartilajului sau rupturi de ligamente. Dacă este necesar, se pot introduce instrumente suplimentare prin celelalte incizii pentru a efectua reparații, a îndepărta resturile sau a remedia orice probleme identificate.
- Închiderea: Odată ce procedura este finalizată, chirurgul va îndepărta artroscopul și instrumentele. Inciziile mici vor fi închise cu suturi sau benzi adezive și se va aplica un pansament steril.
- După procedură:
- Cameră de recuperare: Pacienții vor fi duși într-o sală de recuperare, unde vor fi monitorizați pe măsură ce efectul anesteziei dispare. Semnele vitale vor fi verificate și se va iniția gestionarea durerii.
- Instrucțiuni de descărcare: Odată stabilizați, pacienții vor primi instrucțiuni de externare, inclusiv informații despre gestionarea durerii, îngrijirea rănilor și restricțiile de activitate. De asemenea, vor fi sfătuiți cu privire la momentul în care să consulte chirurgul.
- Ingrijirea casei: Pacienții ar trebui să se odihnească și să ridice glezna pentru a reduce umflarea. Se pot aplica comprese cu gheață pentru a gestiona disconfortul. Este esențial să se respecte instrucțiunile chirurgului privind susținerea greutății și activitatea fizică.
Prin înțelegerea procesului pas cu pas al artroscopiei gleznei, pacienții se pot simți mai pregătiți și mai informați cu privire la experiența lor chirurgicală.
Riscuri și complicații ale artroscopiei gleznei
Deși artroscopia gleznei este în general considerată sigură și eficientă, ca orice procedură chirurgicală, aceasta prezintă anumite riscuri și potențiale complicații. Este important ca pacienții să fie conștienți de acestea pentru a lua decizii informate cu privire la îngrijirea lor.
- Riscuri comune:
- Infecţie: Ca în cazul oricărei intervenții chirurgicale, există riscul de infecție la locul inciziei. Îngrijirea și igiena adecvată a rănilor pot ajuta la minimizarea acestui risc.
- Umflare și vânătăi: Pacienții pot prezenta umflături și vânătăi în jurul gleznei după procedură. Aceasta este de obicei temporară și se rezolvă în timp.
- Durere: Durerea postoperatorie este frecventă, dar poate fi de obicei gestionată cu medicamente analgezice prescrise și odihnă.
- Rigiditate: Unii pacienți pot prezenta rigiditate la nivelul articulației gleznei după operație. Se poate recomanda fizioterapie pentru a ajuta la recâștigarea amplitudinii de mișcare.
- Riscuri mai puțin frecvente:
- Leziuni nervoase: Există un risc mic de leziuni ale nervilor în timpul procedurii, ceea ce poate duce la amorțeală sau slăbiciune la nivelul piciorului. Majoritatea leziunilor nervoase sunt temporare, dar unele pot necesita tratament suplimentar.
- Cheaguri de sânge: Deși rare, cheagurile de sânge se pot forma la nivelul piciorului după o intervenție chirurgicală. Pacienților li se recomandă adesea să își miște degetele de la picioare și picioarele pentru a stimula circulația și a reduce acest risc.
- Complicații ale anesteziei: Pot apărea reacții la anestezie, deși mai puțin frecvente. Pacienții trebuie să discute orice nelămurire cu anestezistul lor înainte de procedură.
- Complicații rare:
- Daune articulare: În cazuri rare, procedura poate provoca în mod accidental leziuni ale articulației sau structurilor înconjurătoare, ducând la complicații suplimentare.
- Durerea cronică: Unii pacienți pot prezenta dureri cronice după operație, ceea ce poate necesita evaluare și tratament suplimentar.
- Eșecul îmbunătățirii: Deși mulți pacienți experimentează o ameliorare semnificativă a simptomelor, există posibilitatea ca procedura să nu ofere rezultatul dorit, necesitând intervenții suplimentare.
Prin înțelegerea acestor riscuri și complicații, pacienții pot purta discuții informate cu furnizorii lor de servicii medicale, asigurându-se că sunt bine pregătiți pentru artroscopia de gleznă și potențialele rezultate ale acesteia.
Recuperare după artroscopia gleznei
Recuperarea după artroscopia gleznei este o fază crucială care are un impact semnificativ asupra succesului general al procedurii. Timpul de recuperare poate varia în funcție de amploarea intervenției chirurgicale și de factorii individuali de sănătate, dar iată o prezentare generală a ceea ce vă puteți aștepta.
Cronologie de recuperare așteptată
- Faza imediată postoperatorie (0-2 zile): După operație, probabil veți fi monitorizat într-o sală de recuperare timp de câteva ore. Se va iniția gestionarea durerii și este posibil să vi se administreze o atelă sau un gips pentru a proteja glezna. Se recomandă ridicarea articulației și aplicarea de gheață pentru a reduce umflarea.
- Recuperare timpurie (3-7 zile): În această perioadă, vi se poate recomanda să nu vă sprijiniți pe gleznă. Cârjele sau un cadru de mers pot ajuta la mobilitate. Consultațiile ulterioare vor avea loc de obicei în decurs de o săptămână pentru a evalua vindecarea și a îndepărta orice fire de sutură, dacă este necesar.
- Faza de reabilitare (1-4 săptămâni): Kinetoterapia începe adesea în decurs de o săptămână sau două de la operație. Accentul se va pune pe exerciții ușoare de amplitudine a mișcărilor, crescând treptat în intensitate. Majoritatea pacienților pot începe să susțină greutatea pe gleznă în jurul celei de-a doua săptămâni, în funcție de sfatul chirurgului.
- Revenirea la activități normale (4-12 săptămâni): Până la patru săptămâni, mulți pacienți își pot relua activitățile ușoare, în timp ce activitățile mai intense pot dura până la trei luni. Recuperarea completă, inclusiv revenirea la sport sau activități cu impact ridicat, poate dura între trei și șase luni.
Sfaturi de îngrijire ulterioară
- Urmați sfatul medical: Respectați întotdeauna instrucțiunile postoperatorii ale chirurgului dumneavoastră privind capacitatea de susținere a greutății și nivelurile de activitate.
- Managementul durerii: Utilizați medicamentele prescrise conform indicațiilor. De asemenea, pot fi recomandate analgezice fără prescripție medicală.
- Terapie psihica: Participă la toate ședințele de terapie programate pentru a asigura o recuperare adecvată și a recăpăta forța și mobilitatea.
- Monitorizați pentru complicații: Fiți atenți la semnele de infecție, umflături crescute sau dureri persistente și contactați medicul dacă apar acestea.
- Revenirea treptată la activități: Revino la rutina ta obișnuită. Ascultă-ți corpul și evită să te forțezi în ciuda durerii.
Beneficiile artroscopiei gleznei
Artroscopia de gleznă oferă numeroase beneficii care pot îmbunătăți semnificativ calitatea vieții unui pacient. Iată câteva îmbunătățiri cheie ale stării de sănătate asociate cu această procedură:
- Minimal invaziv: Artroscopia de gleznă este mai puțin invazivă decât chirurgia deschisă tradițională, rezultând incizii mai mici, cicatrici reduse și un risc mai mic de infecție.
- Analgezic: Mulți pacienți resimt o ameliorare semnificativă a durerii după procedură, permițându-le să se întoarcă la activitățile zilnice fără disconfort.
- Mobilitate îmbunătățită: Procedura poate aborda probleme precum corpii liberi, deteriorarea cartilajului sau impingementul, ducând la o îmbunătățire a amplitudinii de mișcare și a funcționalității gleznei.
- Recuperare mai rapidă: Comparativ cu chirurgia deschisă, timpii de recuperare sunt în general mai scurți, permițând pacienților să revină la activitățile lor normale mai rapid.
- Calitatea vieții îmbunătățită: Cu reducerea durerii și îmbunătățirea mobilității, pacienții raportează adesea o calitate generală a vieții mai bună, permițându-le să se angajeze în activități de care se bucură.
Artroscopia gleznei vs. chirurgia deschisă a gleznei
Deși artroscopia gleznei este o opțiune populară pentru multe probleme ale gleznei, chirurgia deschisă a gleznei este o altă opțiune care poate fi luată în considerare în anumite cazuri. Iată o comparație a celor două proceduri:
| Caracteristică | Glezna artroscopie | Chirurgie deschisă la gleznă |
|---|---|---|
| Invazivitatea | Minimal invaziv | Mai invaziv |
| Timp de recuperare | Mai scurt (săptămâni) | Mai lung (luni) |
| Cicatrici | Incizii mai mici, mai puține cicatrici | Incizii mai mari, mai multe cicatrici |
| Nivelul durerii | În general, mai puține dureri postoperatorii | Mai multe dureri postoperatorii |
| Complicațiile | Risc mai mic de infecție | Risc mai mare de infecție |
| Indicatii | Cel mai bun pentru probleme ale țesuturilor moi, corpuri libere | Cel mai potrivit pentru fracturi complexe sau leziuni severe |
Costul artroscopiei gleznei în India
Costul mediu al artroscopiei de gleznă în India variază între 50,000 și 1,50,000 de ₹. Pentru o estimare exactă, contactați-ne astăzi.
Întrebări frecvente despre artroscopia gleznei
Ce ar trebui să mănânc înainte de artroscopia la gleznă?
Este esențial să urmați instrucțiunile dietetice ale chirurgului înainte de operație. În general, vi se poate recomanda să evitați alimentele solide timp de cel puțin 6-8 ore înainte de procedură. Lichidele limpezi pot fi permise cu până la 2 ore înainte. Verificați întotdeauna cu furnizorul dumneavoastră de servicii medicale.
Pot să iau medicamentele mele obișnuite înainte de operație?
Discutați toate medicamentele cu chirurgul dumneavoastră. Este posibil să fie nevoie să întrerupeți administrarea unor medicamente, în special a anticoagulantelor, înainte de operație. Urmați cu atenție instrucțiunile medicului dumneavoastră pentru a evita complicațiile.
La ce ar trebui să mă aștept după operație în ceea ce privește durerea?
Unele dureri și umflături sunt normale după artroscopia gleznei. Medicul dumneavoastră vă va prescrie medicamente pentru ameliorarea durerii. Dacă durerea se agravează sau nu se ameliorează, contactați medicul dumneavoastră.
Cât timp va trebui să folosesc cârje?
Utilizarea cârjelor durează de obicei aproximativ 1-2 săptămâni, în funcție de progresul recuperării și de recomandările chirurgului. Urmați îndrumările acestuia pentru activitățile cu susținere de greutate.
Când mă pot întoarce la muncă după artroscopia de gleznă?
Termenul de revenire la muncă variază în funcție de tipul de loc de muncă. Dacă aveți un loc de muncă sedentar, vă puteți întoarce în decurs de o săptămână. Pentru locuri de muncă solicitante din punct de vedere fizic, poate dura câteva săptămâni. Consultați medicul pentru sfaturi personalizate.
Există restricții alimentare după operație?
După operație, mențineți o dietă echilibrată, bogată în proteine, vitamine și minerale, pentru a susține vindecarea. Mențineți o hidratare constantă și evitați alcoolul și excesul de cofeină, deoarece acestea pot interfera cu recuperarea.
Ce exerciții pot face în timpul recuperării?
Inițial, concentrați-vă pe exerciții ușoare de amplitudine a mișcărilor, așa cum vă recomandă kinetoterapeutul. Treceți treptat la exerciții de întărire, pe măsură ce vă permite recuperarea. Consultați întotdeauna terapeutul înainte de a începe exerciții noi.
Este necesară kinetoterapia după artroscopia gleznei?
Da, kinetoterapia este crucială pentru o recuperare reușită. Ajută la restabilirea forței, flexibilității și funcției gleznei. Urmați programul terapeutului dumneavoastră pentru cele mai bune rezultate.
Pot copiii să fie supuși artroscopiei la gleznă?
Da, copiii pot fi supuși unei artroscopii de gleznă dacă este indicat. Pacienții pediatrici pot avea termene de recuperare și considerații diferite, așa că consultați un specialist ortoped pediatru pentru sfaturi personalizate.
La ce semne ar trebui să fiu atent, care indică o problemă?
Fiți atenți la creșterea umflăturilor, roșeață, senzație de căldură sau secreții de la locul inciziei, precum și la durere persistentă sau febră. Dacă observați oricare dintre aceste simptome, contactați imediat medicul dumneavoastră.
Cât timp va trebui să port o atelă sau un gips?
Durata purtării unei atele sau a unui gips variază în funcție de amploarea intervenției chirurgicale. De obicei, poate dura de la câteva zile la câteva săptămâni. Chirurgul dumneavoastră vă va oferi îndrumări specifice.
Pot conduce după o artroscopie la gleznă?
În general, nu se recomandă conducerea vehiculului până când nu puteți suporta greutatea în siguranță și nu aveți control deplin asupra gleznei. Acest lucru poate dura câteva săptămâni. Consultați medicul înainte de a relua condusul.
Ce ar trebui să fac dacă simt anxietate înainte de operație?
Este normal să simțiți anxietate înainte de operație. Discutați despre preocupările dumneavoastră cu medicul dumneavoastră, care vă poate oferi asigurări și strategii pentru a vă ajuta să gestionați anxietatea.
Voi avea nevoie de cineva care să mă ajute după operație?
Da, este recomandabil să aveți pe cineva care să vă asiste cel puțin în primele zile după operație, în special pentru mobilitate și activități zilnice. Aranjați-vă să primiți ajutor în avans.
Cum pot gestiona umflarea după operație?
Ridicați glezna deasupra nivelului inimii, aplicați comprese cu gheață conform instrucțiunilor și urmați sfatul chirurgului privind nivelurile de activitate pentru a ajuta la gestionarea eficientă a umflăturii.
Care este rata de succes a artroscopiei de gleznă?
Artroscopia gleznei are o rată mare de succes, mulți pacienți experimentând o ameliorare semnificativă a durerii și o funcționalitate îmbunătățită. Cu toate acestea, rezultatele individuale pot varia în funcție de afecțiunea specifică tratată.
Pot participa la sport după recuperare?
Majoritatea pacienților se pot întoarce la sport după o recuperare completă, de obicei în termen de 3-6 luni. Consultați medicul și kinetoterapeutul pentru sfaturi personalizate cu privire la momentul reluării activităților.
Care sunt riscurile asociate cu artroscopia gleznei?
Riscurile includ infecții, leziuni ale nervilor, cheaguri de sânge și rigiditate. Discutați aceste riscuri cu chirurgul dumneavoastră pentru a înțelege cum se aplică situației dumneavoastră specifice.
Cum îmi pot pregăti casa pentru recuperare?
Asigurați-vă că locuința dumneavoastră este sigură și accesibilă. Îndepărtați pericolele de împiedicare, pregătiți o zonă de odihnă confortabilă și faceți provizii cu proviziile necesare pentru a vă ușura recuperarea.
Când ar trebui să programez o consultație ulterioară?
Consultațiile ulterioare sunt de obicei programate în decurs de o săptămână după operație. Chirurgul dumneavoastră vă va oferi instrucțiuni specifice cu privire la momentul în care trebuie să reveniți pentru evaluare.
Concluzie
Artroscopia gleznei este o procedură valoroasă care poate îmbunătăți semnificativ mobilitatea și reduce durerea pentru cei care suferă de diverse afecțiuni ale gleznei. Înțelegerea procesului de recuperare, a beneficiilor și a riscurilor potențiale este esențială pentru a lua decizii informate cu privire la sănătatea dumneavoastră. Dacă aveți întrebări sau nelămuriri suplimentare, este esențial să discutați cu un profesionist medical care vă poate oferi îndrumări personalizate adaptate nevoilor dumneavoastră.


 Cel mai bun spital din apropiere, Chennai
Cel mai bun spital din apropiere, Chennai

