
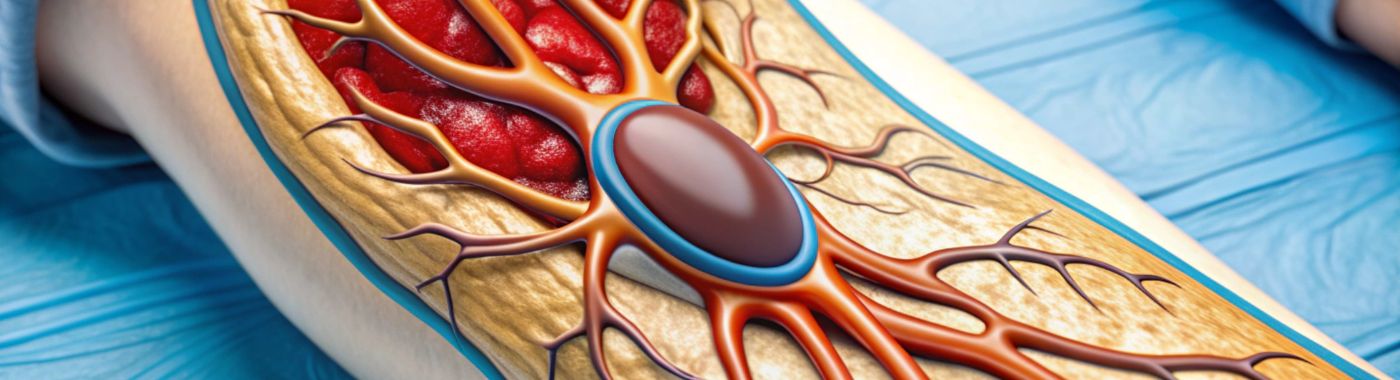
ການຜ່າຕັດເອົາກ້ອນເລືອດອອກແມ່ນຂັ້ນຕອນທາງການແພດທີ່ຖືກອອກແບບມາເພື່ອເອົາກ້ອນເລືອດອອກຈາກເສັ້ນເລືອດ. ຂັ້ນຕອນນີ້ມີຄວາມສຳຄັນຫຼາຍໃນການປິ່ນປົວອາການທີ່ການໄຫຼວຽນຂອງເລືອດຖືກອຸດຕັນ, ເຊິ່ງນຳໄປສູ່ຄວາມສ່ຽງດ້ານສຸຂະພາບທີ່ຮ້າຍແຮງ. ເປົ້າໝາຍຂອງການຜ່າຕັດເອົາກ້ອນເລືອດອອກແມ່ນເພື່ອຟື້ນຟູການໄຫຼວຽນຂອງເລືອດຢ່າງໄວວາ, ຊ່ວຍປ້ອງກັນຄວາມເສຍຫາຍແບບຖາວອນ.
ຂັ້ນຕອນນີ້ມັກຈະຖືກປະຕິບັດໃນກໍລະນີຂອງພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน, ພະຍາດເສັ້ນເລືອດດຳອຸດຕັນ (DVT), ແລະ ພະຍາດເສັ້ນເລືອດອຸດຕັນໃນປອດ (PE). ໃນພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน, ກ້ອນເລືອດຈະອຸດຕັນການໄຫຼວຽນຂອງເລືອດໄປຫາສະໝອງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ສະໝອງຢ່າງຖາວອນຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວຢ່າງທັນການ. ໃນພະຍາດເສັ້ນເລືອດດຳອຸດຕັນ, ກ້ອນເລືອດຈະເກີດຂຶ້ນໃນເສັ້ນເລືອດດຳເລິກ, ໂດຍປົກກະຕິແລ້ວແມ່ນຢູ່ຂາ, ແລະ ສາມາດນໍາໄປສູ່ອາການແຊກຊ້ອນເຊັ່ນ: PE, ບ່ອນທີ່ກ້ອນເລືອດຈະເຄື່ອນໄປຫາປອດ, ເຮັດໃຫ້ເກີດບັນຫາທາງເດີນຫາຍໃຈຮຸນແຮງ.
ການຜ່າຕັດເອົາກ້ອນເລືອດອອກສາມາດເຮັດໄດ້ໂດຍໃຊ້ເຕັກນິກຕ່າງໆ, ລວມທັງອຸປະກອນກົນຈັກທີ່ເອົາກ້ອນເລືອດອອກທາງກາຍະພາບ ຫຼື ຜ່ານວິທີການທີ່ໃຊ້ catheter ເພື່ອລະລາຍກ້ອນເລືອດ. ການເລືອກເຕັກນິກມັກຈະຂຶ້ນກັບສະຖານທີ່ ແລະ ຂະໜາດຂອງກ້ອນເລືອດ, ເຊັ່ນດຽວກັນກັບສຸຂະພາບໂດຍລວມຂອງຄົນເຈັບ.
ເປັນຫຍັງຈຶ່ງຕ້ອງຜ່າຕັດເອົາລິ່ມເລືອດອອກ?
ໂດຍທົ່ວໄປແລ້ວ ການຜ່າຕັດເອົາລິ່ມເລືອດອອກແມ່ນແນະນຳໃຫ້ເຮັດເມື່ອຄົນເຈັບມີອາການຂອງກ້ອນເລືອດທີ່ອາດຈະນຳໄປສູ່ອາການແຊກຊ້ອນຮ້າຍແຮງ. ຕົວຢ່າງ, ໃນກໍລະນີຂອງພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน, ອາການຕ່າງໆອາດຈະປະກອບມີອາການອ່ອນເພຍກະທັນຫັນ ຫຼື ມຶນຊາຢູ່ຂ້າງໜຶ່ງຂອງຮ່າງກາຍ, ມີຄວາມຫຍຸ້ງຍາກໃນການເວົ້າ, ຫຼື ສູນເສຍການປະສານງານ. ອາການເຫຼົ່ານີ້ຊີ້ບອກວ່າການໄຫຼວຽນຂອງເລືອດໄປຫາສະໝອງຖືກທຳລາຍ, ແລະ ຈຳເປັນຕ້ອງມີການແຊກແຊງທັນທີ.
ໃນກໍລະນີຂອງ DVT, ອາການອາດຈະປະກອບມີອາການໃຄ່ບວມ, ເຈັບ, ແລະ ແດງຢູ່ຂາທີ່ໄດ້ຮັບຜົນກະທົບ. ຖ້າສົງໃສວ່າເປັນ DVT, ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງໄປພົບແພດໂດຍດ່ວນ, ເພາະວ່າ DVT ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວສາມາດນຳໄປສູ່ PE, ເຊິ່ງເປັນພາວະທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດ. ອາການຂອງ PE ອາດຈະປະກອບມີຫາຍໃຈຝືດກະທັນຫັນ, ເຈັບໜ້າເອິກ, ຫົວໃຈເຕັ້ນໄວ, ແລະ ໄອເປັນເລືອດ.
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກມັກຈະຖືກແນະນຳໃຫ້ເຮັດເມື່ອການກວດຮູບພາບເຊັ່ນ: ການສະແກນ CT ຫຼື ການກວດດ້ວຍຄື້ນສຽງຄວາມຖີ່ສູງ, ຢືນຢັນວ່າມີກ້ອນເລືອດແຂງຕົວທີ່ມີຄວາມສ່ຽງຕໍ່ສຸຂະພາບຂອງຄົນເຈັບ. ຂັ້ນຕອນນີ້ຈະມີປະສິດທິພາບສູງສຸດເມື່ອປະຕິບັດພາຍໃນໄລຍະເວລາສະເພາະຫຼັງຈາກເລີ່ມມີອາການ, ໂດຍສະເພາະໃນກໍລະນີຂອງພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບ, ເຊິ່ງທຸກໆນາທີມີຄວາມໝາຍ.
ຕົວຊີ້ວັດສໍາລັບ Thrombectomy
ຫຼາຍໆສະຖານະການທາງດ້ານຄລີນິກ ແລະ ຜົນການວິນິດໄສສາມາດຊີ້ບອກເຖິງຄວາມຈຳເປັນໃນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ເຫຼົ່ານີ້ລວມມີ:
- ພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน: ຄົນເຈັບທີ່ມີອາການຂອງພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน ແລະ ມີການສຶກສາຮູບພາບທີ່ສະແດງໃຫ້ເຫັນການອຸດຕັນຂອງເສັ້ນເລືອດຂະໜາດໃຫຍ່ ແມ່ນຜູ້ທີ່ເໝາະສົມທີ່ສຸດສຳລັບການຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ຂັ້ນຕອນນີ້ຈະມີປະສິດທິພາບສູງສຸດເມື່ອປະຕິບັດພາຍໃນ 6 ຊົ່ວໂມງຫຼັງຈາກເລີ່ມມີອາການ, ເຖິງແມ່ນວ່າຄົນເຈັບທີ່ຖືກເລືອກອາດຈະໄດ້ຮັບຜົນປະໂຫຍດສູງສຸດ 24 ຊົ່ວໂມງໂດຍອີງໃສ່ການສະແກນຮູບພາບ (ການທົດລອງ DAWN/DEFUSE 3).
- ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດເລິກ (DVT): ຄົນເຈັບທີ່ມີ DVT ຢ່າງກວ້າງຂວາງ, ໂດຍສະເພາະຜູ້ທີ່ມີຄວາມສ່ຽງສູງໃນການເປັນ PE, ອາດຈະຖືກພິຈາລະນາໃຫ້ຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະຖ້າ DVT ເຮັດໃຫ້ເກີດອາການທີ່ສຳຄັນ ຫຼື ຖ້າມີຄວາມສ່ຽງຂອງໂຣກຫຼັງການແຂງຕົວຂອງເລືອດ.
- Pulmonary Embolism (PE): ໃນກໍລະນີທີ່ມີເສັ້ນເລືອດໃນປອດອຸດຕັນຢ່າງຫຼວງຫຼາຍ, ບ່ອນທີ່ກ້ອນເລືອດເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດໄປສູ່ປອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ ແລະ ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດໃນທັນທີ, ການຜ່າຕັດເອົາກ້ອນເລືອດອອກອາດຈະຖືກແນະນຳ. ນີ້ແມ່ນສິ່ງສຳຄັນໂດຍສະເພາະສຳລັບຄົນເຈັບທີ່ບໍ່ໝັ້ນຄົງ ແລະ ບໍ່ສາມາດໄດ້ຮັບຢາຫຼຸດຄວາມໜືດຂອງເລືອດ.
- Thrombosis ເກີດຂຶ້ນຊ້ຳ: ຄົນເຈັບທີ່ມີອາການເສັ້ນເລືອດແຂງຕົວຊ້ຳແລ້ວຊ້ຳອີກເຖິງວ່າຈະມີການປິ່ນປົວດ້ວຍຢາຕ້ານການແຂງຕົວຂອງເລືອດກໍຕາມ ກໍອາດຈະເປັນຜູ້ສະໝັກຮັບການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໄດ້ເຊັ່ນກັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ແມ່ນເສັ້ນເລືອດແຂງຕົວຊ້ຳແລ້ວຊ້ຳອີກທັງໝົດທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ມີພຽງແຕ່ກໍລະນີທີ່ເລືອກໄວ້ຂອງການເສັ້ນເລືອດແຂງຕົວຊ້ຳແລ້ວຊ້ຳອີກ, ໂດຍສະເພາະກັບອາການທີ່ແຂນຂາ ຫຼື ອາການທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດເທົ່ານັ້ນທີ່ພິຈາລະນາການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໄດ້. ການປິ່ນປົວນີ້ສາມາດຊ່ວຍບັນເທົາອາການ ແລະ ປ້ອງກັນອາການແຊກຊ້ອນຕື່ມອີກ.
- ປັດໄຈສຸຂະພາບຂອງຄົນເຈັບ: ສຸຂະພາບໂດຍລວມຂອງຄົນເຈັບ, ລວມທັງຄວາມສາມາດໃນການທົນທານຕໍ່ການຜ່າຕັດ ແລະ ການມີພະຍາດອື່ນໆ, ຍັງຈະມີບົດບາດໃນການກຳນົດຄວາມເປັນໄປໄດ້ໃນການຜ່າຕັດເອົາກ້ອນເລືອດອອກ.
ສະຫຼຸບແລ້ວ, ການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແມ່ນຂັ້ນຕອນທີ່ສຳຄັນສຳລັບຄົນເຈັບທີ່ມີອາການອຸດຕັນຂອງການໄຫຼວຽນຂອງເລືອດຢ່າງຮຸນແຮງຍ້ອນກ້ອນເລືອດແຂງຕົວ. ມັນເປັນສິ່ງຈຳເປັນສຳລັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບໃນການປະເມີນອາການ, ປະຕິບັດການສະແກນຮູບພາບທີ່ເໝາະສົມ, ແລະ ກຳນົດວິທີການປະຕິບັດທີ່ດີທີ່ສຸດເພື່ອຮັບປະກັນຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດຂອງຄົນເຈັບ.
ຂໍ້ຫ້າມສຳລັບການຜ່າຕັດເອົາລິ່ມເລືອດອອກ
ການຜ່າຕັດເອົາກ້ອນເລືອດອອກຈາກເສັ້ນເລືອດແມ່ນຂັ້ນຕອນທີ່ສຳຄັນທີ່ໃຊ້ເພື່ອເອົາກ້ອນເລືອດອອກຈາກເສັ້ນເລືອດ, ໂດຍສະເພາະໃນກໍລະນີເສັ້ນເລືອດໃນສະໝອງຕີບเฉียบพลัน ຫຼື ເສັ້ນເລືອດດຳອຸດຕັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ແມ່ນຄົນເຈັບທຸກຄົນທີ່ເໝາະສົມສຳລັບການແຊກແຊງນີ້. ການເຂົ້າໃຈຂໍ້ຫ້າມແມ່ນສິ່ງຈຳເປັນສຳລັບທັງຄົນເຈັບ ແລະ ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບເພື່ອຮັບປະກັນຄວາມປອດໄພ ແລະ ປະສິດທິພາບ.
- ການຜ່າຕັດ ຫຼືການບາດເຈັບຫຼ້າສຸດ: ຄົນເຈັບທີ່ໄດ້ຮັບການຜ່າຕັດໃຫຍ່ເມື່ອບໍ່ດົນມານີ້ ຫຼື ມີອາການບາດເຈັບສາຫັດອາດຈະບໍ່ແມ່ນຜູ້ທີ່ເໝາະສົມສຳລັບການຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຂອງເລືອດອອກຈະເພີ່ມຂຶ້ນໃນບຸກຄົນເຫຼົ່ານີ້, ເຮັດໃຫ້ການຜ່າຕັດດັ່ງກ່າວອາດເປັນອັນຕະລາຍໄດ້.
- Coagulopathy ຮ້າຍແຮງ: ສະພາບການທີ່ສົ່ງຜົນກະທົບຕໍ່ການແຂງຕົວຂອງເລືອດ ເຊັ່ນ: ພະຍາດຮີໂມຟີເລຍ ຫຼື ພະຍາດຕັບຮຸນແຮງ ສາມາດກໍ່ໃຫ້ເກີດຄວາມສ່ຽງທີ່ສຳຄັນໃນລະຫວ່າງການຜ່າຕັດເອົາເລືອດອອກ. ຄົນເຈັບເຫຼົ່ານີ້ອາດຈະມີເລືອດອອກຫຼາຍເກີນໄປ, ເຮັດໃຫ້ຂັ້ນຕອນ ແລະ ການຟື້ນຟູມີຄວາມສັບສົນ.
- ຄວາມດັນເລືອດສູງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້: ຄວາມດັນເລືອດທີ່ຄວບຄຸມບໍ່ດີສາມາດນໍາໄປສູ່ອາການແຊກຊ້ອນໃນລະຫວ່າງຂັ້ນຕອນການປິ່ນປົວ. ຖ້າຄວາມດັນເລືອດຂອງຄົນເຈັບສູງຂຶ້ນຢ່າງຫຼວງຫຼາຍ, ມັນອາດຈະເພີ່ມຄວາມສ່ຽງຕໍ່ການເລືອດໄຫຼ.
- ການຕິດເຊື້ອ: ການຕິດເຊື້ອທີ່ມີການເຄື່ອນໄຫວ, ໂດຍສະເພາະຢູ່ໃນບໍລິເວນທີ່ຈະປະຕິບັດການຜ່າຕັດ, ສາມາດເຮັດໃຫ້ການຜ່າຕັດເອົາກ້ອນເລືອດອອກໄດ້ງ່າຍ. ການຕິດເຊື້ອສາມາດນໍາໄປສູ່ອາການແຊກຊ້ອນຕື່ມອີກ ແລະ ອາດເຮັດໃຫ້ຕ້ອງໄດ້ເລື່ອນການຜ່າຕັດອອກໄປຈົນກວ່າການຕິດເຊື້ອຈະຫາຍດີ.
- ພະຍາດຫົວໃຈ ຫຼືປອດຮ້າຍແຮງ: ຄົນເຈັບທີ່ມີບັນຫາກ່ຽວກັບຫົວໃຈ ຫຼື ປອດຢ່າງຮຸນແຮງອາດຈະບໍ່ທົນທານຕໍ່ການໃຊ້ຢາສະລົບ ຫຼື ຄວາມກົດດັນຈາກການຜ່າຕັດ. ອາການຕ່າງໆເຊັ່ນ: ຫົວໃຈລົ້ມເຫຼວຮຸນແຮງ ຫຼື ພະຍາດປອດອຸດຕັນຊໍາເຮື້ອ (COPD) ສາມາດເພີ່ມຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຕ່າງໆ.
- ອາຍຸສູງທີ່ມີພະຍາດຮ່ວມ: ໃນປະຈຸບັນ, ອາຍຸພຽງຢ່າງດຽວບໍ່ແມ່ນຂໍ້ຫ້າມ, ຄົນເຈັບຜູ້ສູງອາຍຸທີ່ມີບັນຫາສຸຂະພາບຫຼາຍຢ່າງອາດຈະປະເຊີນກັບຄວາມສ່ຽງທີ່ສູງຂຶ້ນໃນລະຫວ່າງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ສະນັ້ນ, ການປະເມີນພະຍາດຮ່ວມຢ່າງລະມັດລະວັງແມ່ນສິ່ງຈຳເປັນເພື່ອກຳນົດຄວາມເໝາະສົມ.
- ອາການແພ້ກັບສີຍ້ອມສີກົງກັນຂ້າມ: ການຜ່າຕັດເອົາກ້ອນເລືອດອອກມັກຈະຕ້ອງໃຊ້ຢາຍ້ອມສີເພື່ອຈຸດປະສົງໃນການຖ່າຍພາບ. ຄົນເຈັບທີ່ມີອາການແພ້ຕໍ່ຢາຍ້ອມສີນີ້ອາດຈະຕ້ອງການວິທີການຖ່າຍພາບທາງເລືອກອື່ນ ຫຼື ການໃຊ້ຢາລ່ວງໜ້າເພື່ອຫຼຸດຜ່ອນອາການແພ້.
- ການຖືພາ: ຄົນເຈັບທີ່ຖືພາອາດຈະປະເຊີນກັບຄວາມສ່ຽງເພີ່ມເຕີມໃນລະຫວ່າງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກຍ້ອນການປ່ຽນແປງຂອງປະລິມານເລືອດ ແລະ ປັດໄຈການແຂງຕົວຂອງເລືອດ. ຄວາມສ່ຽງທີ່ອາດເກີດຂຶ້ນຕໍ່ທັງແມ່ ແລະ ລູກໃນທ້ອງຕ້ອງໄດ້ຮັບການຊັ່ງນໍ້າໜັກຢ່າງລະມັດລະວັງ.
- ຂໍ້ຈຳກັດເວລາ: ການຜ່າຕັດເອົາລິ່ມເລືອດອອກຈະມີປະສິດທິພາບສູງສຸດເມື່ອປະຕິບັດພາຍໃນໄລຍະເວລາສະເພາະຫຼັງຈາກເລີ່ມມີອາການ. ຖ້າຄົນເຈັບມາພົບແພດຊ້າເກີນໄປ, ຄວາມສ່ຽງອາດຈະມີຫຼາຍກວ່າຜົນປະໂຫຍດ, ເຮັດໃຫ້ຂັ້ນຕອນດັ່ງກ່າວບໍ່ເໝາະສົມ.
ການເຂົ້າໃຈຂໍ້ຫ້າມເຫຼົ່ານີ້ຊ່ວຍຮັບປະກັນວ່າການຜ່າຕັດເອົາລິ່ມເລືອດອອກໄດ້ຖືກປະຕິບັດຢ່າງປອດໄພ ແລະ ມີປະສິດທິພາບ, ເຊິ່ງເພີ່ມໂອກາດໃນການໄດ້ຮັບຜົນດີສູງສຸດສຳລັບຜູ້ທີ່ຕ້ອງການມັນ.
ວິທີການກຽມຕົວສຳລັບການຜ່າຕັດເອົາລິ່ມເລືອດອອກ
ການກະກຽມສຳລັບການຜ່າຕັດເອົາເສັ້ນເລືອດອອກກ່ຽວຂ້ອງກັບຂັ້ນຕອນທີ່ສຳຄັນຫຼາຍຢ່າງເພື່ອຮັບປະກັນວ່າຂັ້ນຕອນດັ່ງກ່າວດຳເນີນໄປຢ່າງລາບລື່ນ ແລະ ປອດໄພ. ນີ້ແມ່ນສິ່ງທີ່ຄົນເຈັບສາມາດຄາດຫວັງໄດ້ກ່ອນທີ່ຈະຜ່າຕັດເອົາເສັ້ນເລືອດອອກ.
- ປຶກສາກ່ອນຂັ້ນຕອນ: ຄົນເຈັບຈະໄດ້ຮັບການປຶກສາຫາລືຢ່າງລະອຽດກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງເຂົາເຈົ້າ. ການສົນທະນານີ້ຈະກວມເອົາເຫດຜົນຂອງຂັ້ນຕອນ, ຄວາມສ່ຽງທີ່ອາດເກີດຂຶ້ນ, ແລະສິ່ງທີ່ຄວນຄາດຫວັງໃນລະຫວ່າງການຟື້ນຟູ. ມັນເປັນໂອກາດໃຫ້ຄົນເຈັບຖາມຄຳຖາມ ແລະ ສະແດງຄວາມກັງວົນໃດໆ.
- ການທົບທວນຄືນປະຫວັດສາດທາງການແພດ: ການທົບທວນຄືນປະຫວັດທາງການແພດຂອງຄົນເຈັບຢ່າງລະອຽດແມ່ນມີຄວາມຈຳເປັນ. ນີ້ລວມທັງການສົນທະນາກ່ຽວກັບການຜ່າຕັດທີ່ຜ່ານມາ, ຢາທີ່ໃຊ້ໃນປະຈຸບັນ, ອາການແພ້, ແລະ ສະພາບສຸຂະພາບທີ່ມີຢູ່. ຄົນເຈັບຄວນສະໜອງບັນຊີລາຍຊື່ຢາທີ່ຄົບຖ້ວນ, ລວມທັງຢາທີ່ບໍ່ຕ້ອງໃຊ້ໃບສັ່ງແພດ ແລະ ອາຫານເສີມ.
- ການກວດຮ່າງກາຍ: ການກວດຮ່າງກາຍຈະຖືກປະຕິບັດເພື່ອປະເມີນສຸຂະພາບໂດຍລວມຂອງຄົນເຈັບ. ອັນນີ້ອາດຈະລວມເຖິງການກວດສອບອາການທີ່ສຳຄັນ, ການເຮັດວຽກຂອງຫົວໃຈ ແລະ ປອດ, ແລະ ສະຖານະພາບທາງລະບົບປະສາດ, ໂດຍສະເພາະຖ້າການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແມ່ນສຳລັບເສັ້ນເລືອດໃນສະໝອງຕີບ.
- ການທົດສອບຮູບພາບ: ກ່ອນການຜ່າຕັດ, ການກວດຮູບພາບເຊັ່ນ: ການສະແກນ CT ຫຼື MRI ອາດຈະຖືກປະຕິບັດເພື່ອຊອກຫາກ້ອນເລືອດ ແລະ ປະເມີນຂອບເຂດຂອງການອຸດຕັນ. ການກວດເຫຼົ່ານີ້ຊ່ວຍໃຫ້ທີມແພດວາງແຜນວິທີການທີ່ດີທີ່ສຸດສຳລັບການຜ່າຕັດເອົາກ້ອນເລືອດອອກ.
- ການກວດເລືອດ: ການກວດເລືອດໂດຍທົ່ວໄປແມ່ນສັ່ງໃຫ້ປະເມີນປັດໄຈການແຂງຕົວຂອງເລືອດ, ການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ແລະສຸຂະພາບໂດຍລວມ. ການກວດເຫຼົ່ານີ້ຊ່ວຍຮັບປະກັນວ່າຄົນເຈັບສາມາດຜ່ານການຜ່າຕັດໄດ້ຢ່າງປອດໄພ.
- ການປັບຢາ: ຄົນເຈັບອາດຈະຕ້ອງປັບຢາຂອງເຂົາເຈົ້າກ່ອນການຜ່າຕັດ. ຕົວຢ່າງເຊັ່ນຢາລະລາຍເລືອດອາດຈະຕ້ອງຢຸດໃຊ້ຊົ່ວຄາວເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການມີເລືອດອອກໃນລະຫວ່າງການຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມຄຳແນະນຳຂອງຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບກ່ຽວກັບການຈັດການຢາ.
- ຄໍາແນະນໍາການອົດອາຫານ: ໂດຍປົກກະຕິແລ້ວ ຄົນເຈັບຈະໄດ້ຮັບຄຳແນະນຳໃຫ້ງົດການກິນອາຫານ ຫຼື ດື່ມນ້ຳເປັນໄລຍະເວລາທີ່ກຳນົດໄວ້ກ່ອນການຜ່າຕັດ, ໂດຍມັກຈະເລີ່ມຕົ້ນໃນຄືນກ່ອນ. ນີ້ແມ່ນສິ່ງສຳຄັນເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນໃນລະຫວ່າງການໃຊ້ຢາສະລົບ.
- ການຈັດການຂົນສົ່ງ: ເນື່ອງຈາກຄົນເຈັບຈະໄດ້ຮັບຢາລະງັບປະສາດ ຫຼື ຢາສະລົບໃນລະຫວ່າງຂັ້ນຕອນການຜ່າຕັດ, ມັນຈຶ່ງເປັນສິ່ງຈຳເປັນທີ່ຈະຈັດຫາຄົນຂັບລົດໄປສົ່ງກັບບ້ານຫຼັງຈາກນັ້ນ. ຄົນເຈັບບໍ່ຄວນວາງແຜນທີ່ຈະຂັບລົດໄປເອງ.
- ແຜນການດູແລຫຼັງຂັ້ນຕອນ: ປຶກສາກັບທ່ານໝໍຂອງທ່ານກ່ຽວກັບການຟື້ນຕົວ ແລະ ການດູແລຕິດຕາມຂອງທ່ານ. ນີ້ລວມທັງການເຂົ້າໃຈສິ່ງທີ່ຄວນຄາດຫວັງໃນລະຫວ່າງການຟື້ນຕົວ, ອາການແຊກຊ້ອນຕ່າງໆທີ່ຄວນລະວັງ, ແລະ ການນັດໝາຍຕິດຕາມ.
ໂດຍການປະຕິບັດຕາມຂັ້ນຕອນການກະກຽມເຫຼົ່ານີ້, ຄົນເຈັບສາມາດຊ່ວຍຮັບປະກັນການຜ່າຕັດເອົາກ້ອນເລືອດອອກທີ່ປະສົບຜົນສຳເລັດ ແລະ ຂະບວນການຟື້ນຕົວທີ່ລຽບງ່າຍຂຶ້ນ.
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກ: ຂັ້ນຕອນແຕ່ລະຂັ້ນຕອນ
ການເຂົ້າໃຈຂັ້ນຕອນການຜ່າຕັດເອົາເລືອດອອກສາມາດຊ່ວຍບັນເທົາຄວາມກັງວົນ ແລະ ກະກຽມຄົນເຈັບໃຫ້ພ້ອມສຳລັບສິ່ງທີ່ຄວນຄາດຫວັງ. ນີ້ແມ່ນພາບລວມແບບເທື່ອລະຂັ້ນຕອນຂອງຂະບວນການ.
- ມາຮອດ ແລະເຊັກອິນ: ຄົນເຈັບຈະມາຮອດໂຮງໝໍ ຫຼື ສູນຜ່າຕັດ ແລະ ກວດສອບສຸຂະພາບ. ພວກເຂົາອາດຈະຖືກຮ້ອງຂໍໃຫ້ປ່ຽນເປັນຊຸດໂຮງໝໍ ແລະ ຈະມີສາຍ IV ໃສ່ຢາ ແລະ ນໍ້າ.
- ການປະເມີນກ່ອນຂັ້ນຕອນ: ກ່ອນທີ່ຂັ້ນຕອນຈະເລີ່ມຕົ້ນ, ທີມງານດ້ານສຸຂະພາບຈະດໍາເນີນການປະເມີນຜົນສຸດທ້າຍ. ນີ້ລວມທັງການຢືນຢັນຕົວຕົນຂອງຄົນເຈັບ, ການທົບທວນຂັ້ນຕອນ, ແລະຮັບປະກັນວ່າການກວດຮູບພາບ ແລະ ການກວດເລືອດທີ່ຈໍາເປັນທັງໝົດແມ່ນສໍາເລັດ.
- ການບໍລິຫານຢາສລົບ: ຄົນເຈັບຈະໄດ້ຮັບຢາສະລົບເພື່ອຮັບປະກັນວ່າເຂົາເຈົ້າຈະສະບາຍ ແລະ ບໍ່ເຈັບປວດໃນລະຫວ່າງຂັ້ນຕອນການຜ່າຕັດ. ນີ້ອາດຈະເປັນການໃຫ້ຢາສະລົບທົ່ວໄປ, ບ່ອນທີ່ຄົນເຈັບໝົດສະຕິໝົດ, ຫຼື ການໃຫ້ຢາລະງັບປະສາດ, ບ່ອນທີ່ຄົນເຈັບຜ່ອນຄາຍແຕ່ຕື່ນຕົວ.
- ການເຂົ້າເຖິງເສັ້ນເລືອດ: ແພດຜ່າຕັດຈະເຮັດການຜ່າຕັດນ້ອຍໆ, ໂດຍປົກກະຕິແລ້ວຢູ່ບໍລິເວນຂາໜີບ, ເພື່ອເຂົ້າເຖິງເສັ້ນເລືອດໃຫຍ່. ຫຼັງຈາກນັ້ນ, catheter (ທໍ່ບາງໆ ແລະ ຍືດຫຍຸ່ນໄດ້) ຈະຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດ.
- ການນຳທາງໄປຫາກ້ອນຫີນ: ໂດຍການໃຊ້ການນຳທາງຮູບພາບ, ແພດຜ່າຕັດຈະຄ່ອຍໆສອດ catheter ຜ່ານເສັ້ນເລືອດໄປຫາບໍລິເວນທີ່ມີກ້ອນເລືອດ. ຂັ້ນຕອນນີ້ຕ້ອງການຄວາມແມ່ນຍຳສູງເພື່ອຫຼີກເວັ້ນການທຳລາຍເນື້ອເຍື່ອອ້ອມຂ້າງ.
- ການກຳຈັດກ້ອນເລືອດ: ເມື່ອທໍ່ສອດໄປຮອດກ້ອນເລືອດແລ້ວ, ແພດຜ່າຕັດຈະໃຊ້ເຄື່ອງມືພິເສດເພື່ອເອົາມັນອອກ. ສິ່ງນີ້ອາດຈະກ່ຽວຂ້ອງກັບການດູດກ້ອນເລືອດອອກ ຫຼື ການໃຊ້ອຸປະກອນກົນຈັກເພື່ອດັກຈັບ ແລະ ດຶງມັນອອກ. ເປົ້າໝາຍແມ່ນເພື່ອຟື້ນຟູການໄຫຼວຽນຂອງເລືອດໃຫ້ໄວເທົ່າທີ່ຈະໄວໄດ້.
- ຕິດຕາມກວດກາແລະຮູບພາບ: ຕະຫຼອດຂັ້ນຕອນການຜ່າຕັດ, ທີມງານແພດຈະຕິດຕາມກວດກາອາການທີ່ສຳຄັນຂອງຄົນເຈັບ ແລະ ອາດຈະປະຕິບັດການສະແກນພາບເພີ່ມເຕີມເພື່ອຮັບປະກັນວ່າກ້ອນເລືອດໄດ້ຖືກກຳຈັດອອກສຳເລັດ ແລະ ການໄຫຼວຽນຂອງເລືອດໄດ້ຟື້ນຟູຄືນມາ.
- ການປິດ Incision ໄດ້: ຫຼັງຈາກເອົາກ້ອນເລືອດອອກແລ້ວ, ທໍ່ສອດທໍ່ຈະຖືກດຶງອອກ, ແລະບໍລິເວນທີ່ຜ່າຕັດຈະຖືກປິດ. ອັນນີ້ອາດຈະກ່ຽວຂ້ອງກັບການຫຍິບ ຫຼື ແຜ່ນກາວ, ຂຶ້ນກັບຂະໜາດຂອງຮອຍຜ່າຕັດ.
- ຫ້ອງຟື້ນຟູ: ຄົນເຈັບຈະຖືກນຳໄປຫ້ອງຟື້ນຟູສຸຂະພາບບ່ອນທີ່ພວກເຂົາຈະໄດ້ຮັບການຕິດຕາມກວດກາເມື່ອພວກເຂົາຕື່ນນອນຈາກການໃຫ້ຢາສະລົບ. ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຈະກວດເບິ່ງອາການທີ່ສຳຄັນ ແລະ ປະເມີນສະຖານະພາບທາງລະບົບປະສາດຂອງຄົນເຈັບ.
- ຄໍາແນະນໍາຫຼັງຂັ້ນຕອນ: ເມື່ອອາການຄົງທີ່ແລ້ວ, ຄົນເຈັບຈະໄດ້ຮັບຄຳແນະນຳສຳລັບການຟື້ນຕົວ, ລວມທັງການຈັດການຄວາມເຈັບປວດ, ການຈຳກັດກິດຈະກຳ, ແລະ ອາການແຊກຊ້ອນທີ່ຄວນຕິດຕາມ. ພວກເຂົາອາດຈະປຶກສາຫາລືກ່ຽວກັບການນັດໝາຍຕິດຕາມ ແລະ ການຟື້ນຟູສຸຂະພາບຖ້າຈຳເປັນ.
ໂດຍການເຂົ້າໃຈຂັ້ນຕອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ, ຄົນເຈັບສາມາດຮູ້ສຶກກຽມພ້ອມ ແລະ ຮູ້ກ່ຽວກັບການດູແລຂອງເຂົາເຈົ້າຫຼາຍຂຶ້ນ.
ຄວາມສ່ຽງ ແລະ ອາການແຊກຊ້ອນຂອງການຜ່າຕັດເອົາລິ່ມເລືອດອອກ
ເຊັ່ນດຽວກັນກັບຂັ້ນຕອນທາງການແພດອື່ນໆ, ການຜ່າຕັດເອົາເສັ້ນເລືອດອອກມີຄວາມສ່ຽງ ແລະ ອາການແຊກຊ້ອນທີ່ອາດເກີດຂຶ້ນ. ໃນຂະນະທີ່ຄົນເຈັບຫຼາຍຄົນປະສົບຜົນສຳເລັດ, ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງຮູ້ເຖິງຄວາມສ່ຽງທົ່ວໄປ ແລະ ຄວາມສ່ຽງທີ່ຫາຍາກທີ່ກ່ຽວຂ້ອງກັບຂັ້ນຕອນດັ່ງກ່າວ.
- ເລືອດອອກ: ໜຶ່ງໃນຄວາມສ່ຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແມ່ນການມີເລືອດອອກຢູ່ບໍລິເວນທີ່ຜ່າຕັດ ຫຼື ພາຍໃນ. ໃນຂະນະທີ່ຄາດວ່າຈະມີເລືອດອອກບາງຢ່າງ, ແຕ່ເລືອດອອກຫຼາຍເກີນໄປອາດຕ້ອງການການແຊກແຊງເພີ່ມເຕີມ.
- ການຕິດເຊື້ອ: ມີຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອຢູ່ບໍລິເວນທີ່ຜ່າຕັດ ຫຼື ພາຍໃນກະແສເລືອດ. ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບໄດ້ໃຊ້ມາດຕະການປ້ອງກັນເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງນີ້, ແຕ່ມັນຍັງຄົງເປັນໄປໄດ້.
- ການບາດເຈັບຂອງເສັ້ນເລືອດ: ໃນລະຫວ່າງຂັ້ນຕອນການຜ່າຕັດ, ມີຄວາມສ່ຽງເລັກນ້ອຍຕໍ່ການບາດເຈັບຕໍ່ເສັ້ນເລືອດ. ສິ່ງນີ້ສາມາດນໍາໄປສູ່ອາການແຊກຊ້ອນເຊັ່ນ: ເລືອດໄຫຼ (ການສະສົມຂອງເລືອດຢູ່ນອກເສັ້ນເລືອດ) ຫຼື ເສັ້ນເລືອດແດງແດງແຕກ.
- ການປິດບັງຄືນໃໝ່: ໃນບາງກໍລະນີ, ເສັ້ນເລືອດອາດຈະຖືກອຸດຕັນອີກຄັ້ງຫຼັງຈາກການຜ່າຕັດ. ສິ່ງນີ້ສາມາດເກີດຂຶ້ນໄດ້ຖ້າພະຍາດທີ່ເປັນສາເຫດຂອງກ້ອນເລືອດບໍ່ໄດ້ຮັບການແກ້ໄຂ.
- ອາການແຊກຊ້ອນທາງປະສາດ: ສຳລັບຄົນເຈັບທີ່ໄດ້ຮັບການຜ່າຕັດເອົາເສັ້ນເລືອດອອກເພື່ອປິ່ນປົວພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບ, ມີຄວາມສ່ຽງທີ່ຈະເກີດອາການແຊກຊ້ອນທາງລະບົບປະສາດ, ລວມທັງອາການທີ່ຮ້າຍແຮງຂຶ້ນ ຫຼື ການຂາດດຸນໃໝ່. ສິ່ງນີ້ສາມາດເກີດຂຶ້ນໄດ້ຖ້າມີຄວາມເສຍຫາຍຕໍ່ສະໝອງໃນລະຫວ່າງການຜ່າຕັດ.
- ອາການແພ້: ຄົນເຈັບບາງຄົນອາດຈະມີອາການແພ້ຕໍ່ກັບສີຍ້ອມສີທີ່ໃຊ້ໃນລະຫວ່າງການຖ່າຍພາບ. ໃນຂະນະທີ່ຫາຍາກ, ອາການເຫຼົ່ານີ້ສາມາດຢູ່ໃນຂອບເຂດຕັ້ງແຕ່ເບົາບາງຫາຮຸນແຮງ.
- ຄວາມສ່ຽງຕໍ່ການເປັນຢາສລົບ: ເຊັ່ນດຽວກັນກັບຂັ້ນຕອນໃດກໍ່ຕາມທີ່ຕ້ອງການການໃຊ້ຢາສະລົບ, ມີຄວາມສ່ຽງໂດຍທຳມະຊາດ, ລວມທັງອາການແຊກຊ້ອນທາງເດີນຫາຍໃຈ ຫຼື ອາການແພ້ຕໍ່ກັບຢາສະລົບ.
- Thromboembolism: ມີຄວາມສ່ຽງທີ່ຊິ້ນສ່ວນຂອງກ້ອນເລືອດອາດຈະແຕກອອກ ແລະ ເດີນທາງໄປສູ່ສ່ວນອື່ນໆຂອງຮ່າງກາຍ, ເຊິ່ງອາດຈະເຮັດໃຫ້ເກີດການອຸດຕັນໃໝ່ໃນເສັ້ນເລືອດຕ່າງໆ.
- ຄວາມເສຍຫາຍຫມາກໄຂ່ຫຼັງ: ການໃຊ້ຢາຍ້ອມສີທີ່ມີຄວາມເຂັ້ມຂຸ້ນສາມາດເຮັດໃຫ້ເກີດຄວາມສ່ຽງຕໍ່ການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ມີບັນຫາໝາກໄຂ່ຫຼັງຢູ່ແລ້ວ. ການຕິດຕາມກວດກາການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງກ່ອນ ແລະ ຫຼັງການຜ່າຕັດແມ່ນມີຄວາມຈຳເປັນ.
- ອາການແຊກຊ້ອນທີ່ຫາຍາກ: ເຖິງແມ່ນວ່າຈະຫາຍາກ, ແຕ່ຄົນເຈັບບາງຄົນອາດຈະມີອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງກວ່ານັ້ນ, ເຊັ່ນ: ເສັ້ນເລືອດໃນສະໝອງຕີບ, ຫົວໃຈວາຍ, ຫຼືເຖິງຂັ້ນເສຍຊີວິດ. ຄວາມສ່ຽງເຫຼົ່ານີ້ໂດຍທົ່ວໄປແລ້ວແມ່ນຕໍ່າ ແຕ່ຄວນໄດ້ຮັບການປຶກສາຫາລືກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບ.
ການເຂົ້າໃຈຄວາມສ່ຽງ ແລະ ອາການແຊກຊ້ອນເຫຼົ່ານີ້ສາມາດຊ່ວຍໃຫ້ຄົນເຈັບຕັດສິນໃຈຢ່າງມີຂໍ້ມູນກ່ຽວກັບການດູແລຂອງເຂົາເຈົ້າ ແລະ ກະກຽມສຳລັບຂັ້ນຕອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ການສື່ສານຢ່າງເປີດເຜີຍກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບແມ່ນກຸນແຈສຳຄັນໃນການແກ້ໄຂຄວາມກັງວົນຕ່າງໆ ແລະ ຮັບປະກັນຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດເທົ່າທີ່ຈະເປັນໄປໄດ້.
ການຟື້ນຟູຫຼັງຈາກ Thrombectomy
ການຟື້ນຕົວຫຼັງຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກເປັນໄລຍະທີ່ສຳຄັນທີ່ສາມາດສົ່ງຜົນກະທົບຢ່າງຫຼວງຫຼາຍຕໍ່ຄວາມສຳເລັດໂດຍລວມຂອງການຜ່າຕັດ. ໄລຍະເວລາການຟື້ນຕົວທີ່ຄາດໄວ້ແມ່ນແຕກຕ່າງກັນໄປຕາມສະພາບສຸຂະພາບສ່ວນບຸກຄົນ, ຂອບເຂດຂອງການແຂງຕົວຂອງເສັ້ນເລືອດ, ແລະບໍລິເວນສະເພາະຂອງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ໂດຍທົ່ວໄປ, ຄົນເຈັບສາມາດຄາດຫວັງວ່າຈະພັກຢູ່ໂຮງໝໍເປັນເວລາ 1 ຫາ 3 ມື້ຫຼັງຈາກການຜ່າຕັດ, ເຊິ່ງໃນລະຫວ່າງນັ້ນຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຈະຕິດຕາມອາການທີ່ສຳຄັນຂອງເຂົາເຈົ້າ ແລະ ຮັບປະກັນວ່າບໍ່ມີອາການແຊກຊ້ອນໃດໆ.
ໄລຍະເວລາການຟື້ນຕົວທີ່ຄາດໄວ້:
- 24 ຊົ່ວໂມງທໍາອິດ: ໂດຍປົກກະຕິແລ້ວ ຄົນເຈັບຈະໄດ້ຮັບການຕິດຕາມຢ່າງໃກ້ຊິດຢູ່ໃນຫ້ອງຟື້ນຟູ. ການຈັດການຄວາມເຈັບປວດ ແລະ ການສັງເກດອາການແຊກຊ້ອນຕ່າງໆ ເຊັ່ນ: ເລືອດອອກ ຫຼື ການຕິດເຊື້ອ ແມ່ນຖືກຈັດໃຫ້ຄວາມສຳຄັນເປັນອັນດັບຕົ້ນໆ.
- ມື້ 2-3: ຖ້າການຟື້ນຕົວເປັນໄປຢ່າງราบລื่น, ຄົນເຈັບອາດຈະຖືກຍ້າຍໄປຫ້ອງໂຮງໝໍປົກກະຕິ. ການປິ່ນປົວທາງດ້ານຮ່າງກາຍອາດຈະເລີ່ມຕົ້ນ, ໂດຍສຸມໃສ່ການເຄື່ອນໄຫວທີ່ອ່ອນໂຍນເພື່ອສົ່ງເສີມການໄຫຼວຽນຂອງເລືອດ.
- ອາທິດ 1: ຄົນເຈັບສ່ວນໃຫຍ່ສາມາດກັບບ້ານໄດ້, ແຕ່ພວກເຂົາຄວນສືບຕໍ່ພັກຜ່ອນ ແລະ ປະຕິບັດຕາມຄໍາແນະນໍາຂອງທ່ານໝໍກ່ຽວກັບລະດັບກິດຈະກໍາ.
- ອາທິດ 2-4: ແນະນຳໃຫ້ຄ່ອຍໆກັບໄປເຮັດກິດຈະກຳປົກກະຕິ. ໂດຍປົກກະຕິແລ້ວສາມາດກັບໄປເຮັດກິດຈະກຳເບົາໆໄດ້, ແຕ່ຄວນຫຼີກລ່ຽງການອອກກຳລັງກາຍທີ່ມີຜົນກະທົບສູງຈົນກວ່າຈະໄດ້ຮັບການອະນຸຍາດຈາກແພດ.
- 1-3 ເດືອນ: ການຟື້ນຕົວຢ່າງເຕັມທີ່ອາດໃຊ້ເວລາຫຼາຍອາທິດຫາຫຼາຍເດືອນ, ຂຶ້ນກັບປັດໃຈສຸຂະພາບສ່ວນບຸກຄົນ. ການນັດໝາຍຕິດຕາມເປັນປະຈຳຈະຖືກກຳນົດໄວ້ເພື່ອຕິດຕາມຄວາມຄືບໜ້າຂອງການຟື້ນຟູ.
ເຄັດລັບການດູແລຫຼັງ:
- ການປະຕິບັດຕາມຢາ: ມັນເປັນສິ່ງຈຳເປັນທີ່ຈະຕ້ອງກິນຢາຕາມໃບສັ່ງແພດ ເຊັ່ນ: ຢາລະລາຍເລືອດ ຕາມທີ່ໄດ້ແນະນຳເພື່ອປ້ອງກັນການເກີດກ້ອນເລືອດຕື່ມອີກ.
- ຄວາມຊຸ່ມຊື່ນ ແລະໂພຊະນາການ: ການຮັກສາຄວາມຊຸ່ມຊື່ນໃນຮ່າງກາຍ ແລະ ການຮັກສາອາຫານທີ່ສົມດູນທີ່ອຸດົມໄປດ້ວຍໝາກໄມ້, ຜັກ ແລະ ເມັດພືດທັງໝົດສາມາດຊ່ວຍໃຫ້ຟື້ນຕົວໄດ້.
- ກິດຈະກໍາທາງດ້ານຮ່າງກາຍ: ເຮັດກິດຈະກຳທາງດ້ານຮ່າງກາຍເບົາໆຕາມທີ່ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານແນະນຳ. ການຍ່າງມັກຈະຖືກແນະນຳໃຫ້ເຮັດເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດ.
- ການຕິດຕາມອາການ: ໃຫ້ລະມັດລະວັງຕໍ່ອາການຜິດປົກກະຕິໃດໆ ເຊັ່ນ: ອາການເຈັບເພີ່ມຂຶ້ນ, ອາການໃຄ່ບວມ, ຫຼື ມີອາການຕິດເຊື້ອ, ແລະ ລາຍງານອາການເຫຼົ່ານັ້ນໃຫ້ທ່ານໝໍຮູ້ທັນທີ.
ເມື່ອກິດຈະກໍາປົກກະຕິສາມາດສືບຕໍ່ໄດ້:
ຄົນເຈັບສ່ວນໃຫຍ່ສາມາດກັບຄືນໄປເຮັດວຽກເບົາບາງ ແລະ ກິດຈະກຳປະຈຳວັນໄດ້ພາຍໃນ 1 ຫາ 2 ອາທິດ, ແຕ່ການກັບໄປເຮັດກິດຈະກຳທັງໝົດຄືນໃໝ່, ລວມທັງການອອກກຳລັງກາຍ, ອາດໃຊ້ເວລາດົນກວ່າ. ໃຫ້ປຶກສາກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານສະເໝີ ສຳລັບຄຳແນະນຳສ່ວນຕົວໂດຍອີງໃສ່ຄວາມຄືບໜ້າຂອງການຟື້ນຕົວຂອງທ່ານ.
ຜົນປະໂຫຍດຂອງ Thrombectomy
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກໃຫ້ການປັບປຸງສຸຂະພາບທີ່ສຳຄັນຫຼາຍຢ່າງ ແລະ ຜົນໄດ້ຮັບດ້ານຄຸນນະພາບຊີວິດສຳລັບຄົນເຈັບທີ່ເປັນພະຍາດລິ່ມເລືອດອອກ. ນີ້ແມ່ນບາງຜົນປະໂຫຍດຕົ້ນຕໍ:
- ການຟື້ນຟູການໄຫຼຂອງເລືອດ: ຜົນປະໂຫຍດຕົ້ນຕໍຂອງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແມ່ນການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດໄປສູ່ບໍລິເວນທີ່ໄດ້ຮັບຜົນກະທົບໃນທັນທີ, ເຊິ່ງສາມາດປ້ອງກັນຄວາມເສຍຫາຍຂອງເນື້ອເຍື່ອ ແລະ ປັບປຸງການເຮັດວຽກຂອງອະໄວຍະວະຕ່າງໆ.
- ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ: ໂດຍການເອົາກ້ອນເລືອດອອກ, ການຜ່າຕັດເອົາກ້ອນເລືອດອອກຈະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຮ້າຍແຮງເຊັ່ນ: ເສັ້ນເລືອດໃນສະໝອງຕີບ, ຫົວໃຈວາຍ, ຫຼື ການສູນເສຍແຂນຂາ, ເຊິ່ງອາດເກີດຂຶ້ນຈາກການແຂງຕົວຂອງເລືອດທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ.
- ປັບປຸງຄຸນນະພາບຊີວິດ: ຄົນເຈັບຫຼາຍຄົນລາຍງານວ່າຄຸນນະພາບຊີວິດຂອງເຂົາເຈົ້າດີຂຶ້ນຢ່າງຫຼວງຫຼາຍຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ນີ້ລວມທັງອາການເຈັບທີ່ຫຼຸດລົງ, ການເຄື່ອນໄຫວທີ່ເພີ່ມຂຶ້ນ, ແລະຄວາມສາມາດໃນການກັບຄືນສູ່ກິດຈະກໍາປະຈໍາວັນໂດຍບໍ່ມີຂໍ້ຈໍາກັດທີ່ເກີດຈາກການແຂງຕົວຂອງເລືອດ.
- ເວລາຟື້ນຟູສັ້ນກວ່າ: ການຜ່າຕັດເອົາລິ່ມເລືອດອອກຊ່ວຍບັນເທົາອາການໄດ້ໄວ, ແຕ່ຍັງມັກຈະຕ້ອງໃຊ້ຢາຕ້ານການແຂງຕົວຂອງເລືອດໃນໄລຍະຍາວ.
- ທ່າແຮງສຳລັບຜົນໄດ້ຮັບໄລຍະຍາວທີ່ດີກວ່າ: ການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນວ່າຄົນເຈັບທີ່ໄດ້ຮັບການຜ່າຕັດເອົາກ້ອນເລືອດອອກມັກຈະມີຜົນໄດ້ຮັບດ້ານສຸຂະພາບໃນໄລຍະຍາວທີ່ດີກ່ວາເມື່ອທຽບກັບຜູ້ທີ່ອາໄສຢາຢ່າງດຽວ.
ຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດລິ່ມເລືອດໃນປະເທດອິນເດຍແມ່ນຫຍັງ?
ຄ່າໃຊ້ຈ່າຍຂອງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໃນປະເທດອິນເດຍໂດຍທົ່ວໄປແມ່ນຢູ່ລະຫວ່າງ ₹1,00,000 ຫາ ₹2,50,000. ມີຫຼາຍປັດໃຈທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄ່າໃຊ້ຈ່າຍໂດຍລວມ, ລວມທັງ:
- ທາງເລືອກໂຮງຫມໍ: ໂຮງໝໍແຕ່ລະແຫ່ງມີໂຄງສ້າງລາຄາທີ່ແຕກຕ່າງກັນ. ໂຮງໝໍທີ່ມີຊື່ສຽງເຊັ່ນໂຮງໝໍ Apollo ອາດຈະສະເໜີເຕັກໂນໂລຢີທີ່ກ້າວໜ້າ ແລະ ຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການ ເຊິ່ງສາມາດສົ່ງຜົນກະທົບຕໍ່ຄ່າໃຊ້ຈ່າຍ.
- ສະຖານທີ່: ເມືອງ ຫຼື ພາກພື້ນທີ່ດຳເນີນການກວດສາມາດສົ່ງຜົນກະທົບຕໍ່ລາຄາ. ສູນກາງຕົວເມືອງອາດມີຄ່າໃຊ້ຈ່າຍສູງກວ່າເມື່ອທຽບກັບເຂດຊົນນະບົດ.
- ປະເພດຫ້ອງ: ການເລືອກຫ້ອງ (ສ່ວນຕົວ, ເຄິ່ງສ່ວນຕົວ, ຫຼື ທົ່ວໄປ) ຍັງສາມາດສົ່ງຜົນກະທົບຕໍ່ຄ່າໃຊ້ຈ່າຍທັງໝົດຂອງການເຂົ້າໂຮງໝໍໄດ້.
- Complications: ຖ້າມີອາການແຊກຊ້ອນໃດໆເກີດຂຶ້ນໃນລະຫວ່າງ ຫຼື ຫຼັງຈາກຂັ້ນຕອນ, ອາດຈະຕ້ອງມີການປິ່ນປົວເພີ່ມເຕີມ, ເຊິ່ງເຮັດໃຫ້ຄ່າໃຊ້ຈ່າຍໂດຍລວມເພີ່ມຂຶ້ນ.
ໂຮງໝໍ Apollo ແມ່ນໜຶ່ງໃນຫຼາຍສະຖາບັນທີ່ມີຊື່ສຽງທີ່ສະເໜີການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໃນປະເທດອິນເດຍ. ມັນມີຂໍ້ໄດ້ປຽບຫຼາຍຢ່າງ, ລວມທັງສະຖານທີ່ທີ່ທັນສະໄໝ, ຜູ້ຊ່ຽວຊານດ້ານການແພດທີ່ມີປະສົບການ, ແລະ ການດູແລທີ່ສົມບູນແບບ, ເຮັດໃຫ້ມັນເປັນທາງເລືອກທີ່ນິຍົມສຳລັບຄົນເຈັບຫຼາຍຄົນ. ເມື່ອປຽບທຽບກັບບັນດາປະເທດຕາເວັນຕົກ, ຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໃນປະເທດອິນເດຍແມ່ນຕໍ່າກວ່າຢ່າງຫຼວງຫຼາຍ, ເຮັດໃຫ້ມັນເປັນທາງເລືອກທີ່ລາຄາບໍ່ແພງສຳລັບຫຼາຍຄົນທີ່ຊອກຫາການດູແລສຸຂະພາບທີ່ມີຄຸນນະພາບ.
ສໍາລັບລາຄາທີ່ແນ່ນອນແລະທາງເລືອກການດູແລສ່ວນບຸກຄົນ, ພວກເຮົາແນະນໍາໃຫ້ທ່ານຕິດຕໍ່ກັບໂຮງຫມໍ Apollo ໂດຍກົງ.
ຄຳຖາມທີ່ຖືກຖາມເລື້ອຍໆກ່ຽວກັບການຜ່າຕັດເອົາລິ່ມເລືອດອອກ
- ຂ້ອຍຄວນປ່ຽນແປງອາຫານແບບໃດແດ່ກ່ອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ?
ກ່ອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ, ຄວນຮັກສາອາຫານທີ່ສົມດູນທີ່ອຸດົມໄປດ້ວຍໝາກໄມ້, ຜັກ ແລະ ເມັດພືດທັງໝົດ. ຫຼີກລ່ຽງອາຫານທີ່ມີໄຂມັນອີ່ມຕົວ ແລະ ນໍ້າຕານສູງ. ປຶກສາຫາລືກ່ຽວກັບຂໍ້ຈຳກັດດ້ານອາຫານສະເພາະໃດໜຶ່ງກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານເພື່ອຮັບປະກັນສຸຂະພາບທີ່ດີທີ່ສຸດກ່ອນການຜ່າຕັດ.
- ຂ້ອຍສາມາດກິນ ຫຼື ດື່ມກ່ອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໄດ້ບໍ?
ໂດຍທົ່ວໄປ, ທ່ານຈະໄດ້ຮັບຄໍາແນະນໍາໃຫ້ອົດອາຫານເປັນໄລຍະເວລາຫນຶ່ງກ່ອນການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ນີ້ມັກຈະໝາຍຄວາມວ່າບໍ່ໃຫ້ກິນອາຫານ ຫຼື ເຄື່ອງດື່ມເປັນເວລາ 6-8 ຊົ່ວໂມງກ່ອນການຜ່າຕັດ. ໃຫ້ປະຕິບັດຕາມຄໍາແນະນໍາສະເພາະຂອງທ່ານໝໍກ່ຽວກັບການອົດອາຫານສະເໝີ.
- ຂ້ອຍຄວນຄາດຫວັງຫຍັງໃນລະຫວ່າງການຟື້ນຕົວຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ?
ການຟື້ນຕົວຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກໂດຍທົ່ວໄປແລ້ວຈະຕ້ອງນອນໂຮງໝໍປະມານ 1-3 ມື້, ແລະ ຫຼັງຈາກນັ້ນກໍ່ຄ່ອຍໆກັບຄືນສູ່ກິດຈະກຳປົກກະຕິ. ທ່ານອາດຈະມີອາການເຈັບ ແລະ ໃຄ່ບວມ, ເຊິ່ງສາມາດຄວບຄຸມໄດ້ດ້ວຍຢາ. ປະຕິບັດຕາມຄຳແນະນຳຫຼັງການດູແລຂອງທ່ານໝໍເພື່ອການຟື້ນຕົວທີ່ດີທີ່ສຸດ.
- ການຜ່າຕັດເອົາລິ່ມເລືອດອອກມີຜົນກະທົບແນວໃດຕໍ່ຄົນເຈັບຜູ້ສູງອາຍຸ?
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກສາມາດເປັນປະໂຫຍດຕໍ່ຄົນເຈັບຜູ້ສູງອາຍຸ, ເພາະມັນສາມາດຟື້ນຟູການໄຫຼວຽນຂອງເລືອດ ແລະ ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ. ຢ່າງໃດກໍຕາມ, ຄົນເຈັບຜູ້ສູງອາຍຸອາດຈະມີຂໍ້ພິຈາລະນາດ້ານສຸຂະພາບເພີ່ມເຕີມ, ສະນັ້ນການປະເມີນຜົນຢ່າງລະອຽດໂດຍຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຈຶ່ງເປັນສິ່ງຈຳເປັນ.
- ການຜ່າຕັດເອົາກ້ອນເລືອດອອກປອດໄພໃນເວລາຖືພາບໍ?
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກສາມາດເຮັດໄດ້ໃນລະຫວ່າງການຖືພາຖ້າຈຳເປັນ, ແຕ່ມັນຕ້ອງການການພິຈາລະນາຢ່າງລະອຽດກ່ຽວກັບຄວາມສ່ຽງ ແລະ ຜົນປະໂຫຍດ. ຄົນເຈັບທີ່ຖືພາຄວນປຶກສາຫາລືກ່ຽວກັບສະຖານະການສະເພາະຂອງເຂົາເຈົ້າກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງເຂົາເຈົ້າເພື່ອກຳນົດວິທີການປະຕິບັດທີ່ດີທີ່ສຸດ.
- ເດັກນ້ອຍສາມາດຜ່າຕັດເສັ້ນເລືອດອອກໄດ້ບໍ?
ແມ່ນແລ້ວ, ການຜ່າຕັດເອົາເສັ້ນເລືອດອອກສາມາດເຮັດໄດ້ກັບຄົນເຈັບເດັກ, ແຕ່ມັນພົບໜ້ອຍກວ່າ. ການຕັດສິນໃຈຈະຂຶ້ນກັບສະພາບທາງການແພດສະເພາະຂອງເດັກ ແລະ ຄວນໄດ້ຮັບການປຶກສາຫາລືກັບຜູ້ຊ່ຽວຊານດ້ານເດັກ.
- ຈະເປັນແນວໃດຖ້າຂ້ອຍມີປະຫວັດການເປັນໂລກອ້ວນ?
ຖ້າທ່ານມີປະຫວັດຂອງໂລກອ້ວນ, ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງປຶກສາຫາລືເລື່ອງນີ້ກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານກ່ອນທີ່ຈະຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ນ້ຳໜັກສາມາດສົ່ງຜົນກະທົບຕໍ່ການຟື້ນຕົວ ແລະ ຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ, ສະນັ້ນວິທີການທີ່ເໝາະສົມກັບແຕ່ລະຄົນອາດມີຄວາມຈຳເປັນ.
- ພະຍາດເບົາຫວານມີຜົນກະທົບຕໍ່ການຜ່າຕັດເອົາເສັ້ນເລືອດອອກຂອງຂ້ອຍແນວໃດ?
ພະຍາດເບົາຫວານສາມາດເຮັດໃຫ້ການຟື້ນຕົວຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກມີຄວາມສັບສົນຂຶ້ນ ເນື່ອງຈາກບັນຫາທີ່ອາດເກີດຂຶ້ນກັບການຮັກສາ ແລະ ຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອທີ່ເພີ່ມຂຶ້ນ. ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດຂອງທ່ານກ່ອນ ແລະ ຫຼັງການຜ່າຕັດເພື່ອຮັບປະກັນຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດ.
- ຂ້ອຍຄວນລະມັດລະວັງຫຍັງແດ່ຖ້າຂ້ອຍເປັນໂລກຄວາມດັນເລືອດສູງ?
ຖ້າທ່ານເປັນໂລກຄວາມດັນເລືອດສູງ, ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງຄວບຄຸມຄວາມດັນເລືອດຂອງທ່ານຢ່າງມີປະສິດທິພາບກ່ອນ ແລະ ຫຼັງການຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານອາດຈະປັບຢາຂອງທ່ານເພື່ອຮັບປະກັນການຄວບຄຸມທີ່ດີທີ່ສຸດໃນໄລຍະການຟື້ນຕົວ.
- ຂ້ອຍສາມາດສືບຕໍ່ກິດຈະກໍາປົກກະຕິໄດ້ຫຼັງຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແລ້ວບໍ?
ຄົນເຈັບສ່ວນໃຫຍ່ສາມາດກັບຄືນໄປເຮັດກິດຈະກຳເບົາໆໄດ້ພາຍໃນ 1-2 ອາທິດຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວນຫຼີກລ່ຽງການອອກກຳລັງກາຍທີ່ມີຜົນກະທົບສູງຈົນກວ່າຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານຈະອະນຸມັດ. ໃຫ້ປະຕິບັດຕາມຄຳແນະນຳຂອງເຂົາເຈົ້າສະເໝີເພື່ອກັບຄືນສູ່ກິດຈະກຳປົກກະຕິຢ່າງປອດໄພ.
- ອາການແຊກຊ້ອນຫຼັງຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກມີຫຍັງແດ່?
ຫຼັງຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແລ້ວ, ໃຫ້ສັງເກດເບິ່ງອາການແຊກຊ້ອນຕ່າງໆເຊັ່ນ: ອາການເຈັບເພີ່ມຂຶ້ນ, ໃຄ່ບວມ, ແດງ, ຫຼື ໄຂ້. ຖ້າທ່ານມີອາການເຫຼົ່ານີ້, ໃຫ້ຕິດຕໍ່ຫາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານທັນທີເພື່ອກວດສຸຂະພາບ.
- ຂ້ອຍຈະຕ້ອງກິນຢາດົນປານໃດຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ?
ຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກແລ້ວ, ທ່ານອາດຈະໄດ້ຮັບຢາລະລາຍເລືອດເພື່ອປ້ອງກັນການເກີດກ້ອນເລືອດໃໝ່. ໄລຍະເວລາຂອງການໃຊ້ຢາຈະຂຶ້ນກັບປັດໃຈສ່ຽງສ່ວນບຸກຄົນຂອງທ່ານ ແລະ ຄວນປຶກສາກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານ.
- ການຜ່າຕັດເອົາກ້ອນເລືອດອອກມີປະສິດທິພາບສຳລັບກ້ອນເລືອດທຸກປະເພດບໍ?
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກແມ່ນມີປະສິດທິພາບໂດຍສະເພາະສຳລັບການອຸດຕັນຂອງເສັ້ນເລືອດບາງຊະນິດ, ເຊັ່ນ: ເສັ້ນເລືອດທີ່ເຮັດໃຫ້ເກີດການຂາດເລືອດໄປລ້ຽງແຂນຂາສ້ວຍແຫຼມ ຫຼື ເສັ້ນເລືອດໃນສະໝອງຕີບ. ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານຈະກຳນົດວ່າການຜ່າຕັດເອົາລິ່ມເລືອດອອກແມ່ນທາງເລືອກທີ່ດີທີ່ສຸດໂດຍອີງໃສ່ອາການສະເພາະຂອງທ່ານ.
- ຂ້ອຍສາມາດປ່ຽນແປງວິຖີຊີວິດແບບໃດແດ່ເພື່ອປ້ອງກັນການເປັນກ້ອນເລືອດໃນອະນາຄົດ?
ເພື່ອປ້ອງກັນການເປັນກ້ອນເລືອດໃນອະນາຄົດ, ຄວນພິຈາລະນາການດຳລົງຊີວິດທີ່ມີສຸຂະພາບດີເຊິ່ງປະກອບມີການອອກກຳລັງກາຍເປັນປະຈຳ, ອາຫານທີ່ສົມດູນ, ຮັກສານ້ຳໜັກໃຫ້ມີສຸຂະພາບດີ, ແລະ ຫຼີກລ່ຽງການສູບຢາ. ປຶກສາຫາລືມາດຕະການປ້ອງກັນເພີ່ມເຕີມກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານ.
- ການຜ່າຕັດເອົາກ້ອນເລືອດອອກມີຄວາມແຕກຕ່າງກັນແນວໃດກັບການໃຊ້ຢາຢ່າງດຽວ?
ການຜ່າຕັດເອົາກ້ອນເລືອດອອກສາມາດກຳຈັດກ້ອນເລືອດອອກໄດ້ທັນທີ, ເຊິ່ງສາມາດປ້ອງກັນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ, ໃນຂະນະທີ່ຢາອາດໃຊ້ເວລາດົນກວ່າເພື່ອລະລາຍກ້ອນເລືອດ. ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານຈະແນະນຳວິທີການທີ່ດີທີ່ສຸດໂດຍອີງໃສ່ສະຖານະການສະເພາະຂອງທ່ານ.
- ອັດຕາຄວາມສໍາເລັດຂອງ thrombectomy ແມ່ນຫຍັງ?
ອັດຕາຄວາມສຳເລັດຂອງການຜ່າຕັດເອົາກ້ອນເລືອດອອກແມ່ນຂຶ້ນກັບປັດໃຈຕ່າງໆເຊັ່ນ: ສະຖານທີ່ຂອງກ້ອນເລືອດ ແລະ ສຸຂະພາບໂດຍລວມຂອງຄົນເຈັບ. ໂດຍທົ່ວໄປ, ການຜ່າຕັດເອົາກ້ອນເລືອດອອກມີອັດຕາຄວາມສຳເລັດສູງໃນການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດ ແລະ ປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
- ຂ້ອຍສາມາດເດີນທາງໄດ້ຫຼັງຈາກການຜ່າຕັດເອົາເສັ້ນເລືອດອອກແລ້ວບໍ?
ການເດີນທາງຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກຄວນໄດ້ຮັບການປຶກສາຫາລືກັບຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານ. ໂດຍທົ່ວໄປແລ້ວ, ຄວນຫຼີກລ່ຽງການເດີນທາງໄລຍະທາງໄກເປັນເວລາສອງສາມອາທິດຫຼັງຈາກການຜ່າຕັດເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ.
- ຂ້ອຍຄວນເຮັດແນວໃດຖ້າຂ້ອຍມີປະຫວັດຂອງການຜ່າຕັດທີ່ຜ່ານມາ?
ຖ້າທ່ານມີປະຫວັດການຜ່າຕັດມາກ່ອນ, ໃຫ້ແຈ້ງໃຫ້ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານຊາບກ່ອນທີ່ຈະຜ່າຕັດເອົາເສັ້ນເລືອດອອກ. ເຂົາເຈົ້າຈະພິຈາລະນາປະຫວັດການຜ່າຕັດຂອງທ່ານເມື່ອວາງແຜນການປິ່ນປົວ ແລະ ການຟື້ນຟູຂອງທ່ານ.
- ການຜ່າຕັດເອົາກ້ອນເລືອດອອກໃນປະເທດອິນເດຍປຽບທຽບກັບປະເທດອື່ນໆແນວໃດ?
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກໃນປະເທດອິນເດຍມັກຈະມີລາຄາຖືກກວ່າໃນບັນດາປະເທດຕາເວັນຕົກ, ພ້ອມດ້ວຍຄຸນນະພາບການດູແລທີ່ທຽບເທົ່າກັນ. ໂຮງໝໍຫຼາຍແຫ່ງ, ລວມທັງໂຮງໝໍ Apollo, ສະເໜີເຕັກໂນໂລຢີທີ່ກ້າວໜ້າ ແລະ ຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການ, ເຮັດໃຫ້ມັນເປັນທາງເລືອກທີ່ເໝາະສົມສຳລັບຄົນເຈັບ.
- ມີການສະໜັບສະໜູນຫຍັງແດ່ສຳລັບຄົນເຈັບຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ?
ຫຼັງຈາກການຜ່າຕັດເອົາກ້ອນເລືອດອອກ, ຄົນເຈັບສາມາດເຂົ້າເຖິງການບໍລິການສະໜັບສະໜູນຕ່າງໆ, ລວມທັງການປິ່ນປົວທາງດ້ານຮ່າງກາຍ, ການໃຫ້ຄຳປຶກສາດ້ານໂພຊະນາການ, ແລະ ການດູແລຕິດຕາມ. ໂຮງໝໍ Apollo ໃຫ້ການສະໜັບສະໜູນຫຼັງການຜ່າຕັດທີ່ຄົບຖ້ວນເພື່ອຮັບປະກັນການຟື້ນຕົວທີ່ລາບລື່ນ.
ສະຫຼຸບ
ການຜ່າຕັດເອົາລິ່ມເລືອດອອກແມ່ນຂັ້ນຕອນທີ່ສຳຄັນທີ່ສາມາດປັບປຸງຜົນໄດ້ຮັບດ້ານສຸຂະພາບຂອງຄົນເຈັບທີ່ເປັນພະຍາດລິ່ມເລືອດອອກໄດ້ຢ່າງຫຼວງຫຼາຍ. ດ້ວຍຄວາມສາມາດໃນການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດ ແລະ ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຮ້າຍແຮງ, ການຜ່າຕັດເອົາລິ່ມເລືອດອອກມີບົດບາດສຳຄັນໃນການປັບປຸງຄຸນນະພາບຊີວິດຂອງຫຼາຍໆຄົນ. ຖ້າທ່ານຄິດວ່າການຜ່າຕັດເອົາລິ່ມເລືອດອອກອາດຈະເໝາະສົມກັບທ່ານ ຫຼື ຄົນທີ່ທ່ານຮັກ, ໃຫ້ປຶກສາຜູ້ຊ່ຽວຊານດ້ານຫຼອດເລືອດ ຫຼື ແພດຜູ້ຊ່ຽວຊານດ້ານລະບົບປະສາດໂດຍດ່ວນເພື່ອເຂົ້າໃຈຜົນປະໂຫຍດ, ຄວາມສ່ຽງ ແລະ ຂະບວນການຟື້ນຟູທີ່ເໝາະສົມກັບຄວາມຕ້ອງການສະເພາະຂອງທ່ານ.




 ໂຮງໝໍທີ່ດີທີ່ສຸດໃກ້ຂ້ອຍ Chennai
ໂຮງໝໍທີ່ດີທີ່ສຸດໃກ້ຂ້ອຍ Chennai
