- العلاجات والإجراءات
- تنظير القولون - الإجراءات،...
تنظير القولون - الإجراءات، التحضير، التكلفة، والتعافي
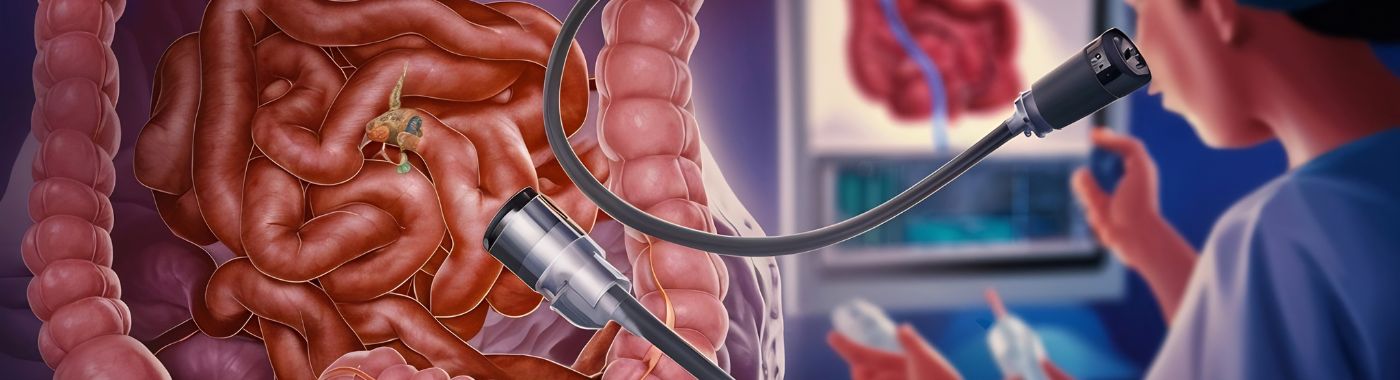
ما هو تنظير القولون؟
تنظير القولون هو إجراء طبي يُمكّن مقدمي الرعاية الصحية من فحص البطانة الداخلية للأمعاء الغليظة، بما في ذلك المستقيم والقولون. يُجرى هذا الفحص باستخدام أنبوب مرن يُسمى منظار القولون، مزود بضوء وكاميرا. يُدخل المنظار عبر المستقيم ويدفعه عبر القولون، مُوفرًا صورًا آنية لبطانة الأمعاء.
الهدف الرئيسي من تنظير القولون هو الكشف عن أي تشوهات فيه، مثل السلائل والأورام والالتهابات والنزيف. وهو أداة بالغة الأهمية للكشف المبكر عن سرطان القولون والمستقيم والوقاية منه، وهو أحد الأسباب الرئيسية للوفيات المرتبطة بالسرطان. من خلال تحديد السلائل وإزالتها أثناء العملية، يمكن لمقدمي الرعاية الصحية تقليل خطر الإصابة بسرطان القولون والمستقيم بشكل كبير.
يُستخدم تنظير القولون أيضًا لتشخيص أمراض الجهاز الهضمي المختلفة، بما في ذلك داء الأمعاء الالتهابي (IBD)، وداء كرون، والتهاب القولون التقرحي. بالإضافة إلى ذلك، يُمكن أن يُساعد في فحص أعراض مثل ألم البطن غير المبرر، أو نزيف المستقيم، أو تغيرات في عادات الأمعاء.
لماذا يتم إجراء تنظير القولون؟
يُنصح عادةً بإجراء تنظير القولون للأشخاص الذين يعانون من أعراض أو حالات محددة تتطلب مزيدًا من الفحص. تشمل الأسباب الشائعة لإجراء تنظير القولون ما يلي:
1. النزيف المستقيمي: إذا لاحظ المريض وجود دم في البراز أو نزيف المستقيم، فإن تنظير القولون يمكن أن يساعد في تحديد مصدر النزيف، سواء كان البواسير، أو السلائل، أو حالات أكثر خطورة مثل السرطان.
2.ألم البطن غير المبرر: قد يؤدي الألم البطني المستمر الذي لا يمكن إرجاعه إلى أسباب أخرى إلى دفع الطبيب إلى التوصية بإجراء تنظير القولون لاستبعاد مشاكل الجهاز الهضمي الخطيرة.
3.تغيرات في عادات الأمعاء: قد تؤدي التغييرات الكبيرة في عادات الأمعاء، مثل الإسهال أو الإمساك الذي يستمر لأكثر من بضعة أسابيع، إلى إجراء تنظير القولون للتحقيق في الأسباب الكامنة.
4. التاريخ العائلي لسرطان القولون والمستقيم: قد يُنصح الأفراد الذين لديهم تاريخ عائلي للإصابة بسرطان القولون والمستقيم أو الاورام الحميدة بالخضوع لتنظير القولون بشكل منتظم كإجراء وقائي، حتى لو لم تظهر عليهم أي أعراض.
5. فحص سرطان القولون والمستقيم: بالنسبة للأفراد ذوي المخاطر المتوسطة، يُنصح بإجراء تنظير القولون ابتداءً من سن 45، أو قبل ذلك لمن لديهم عوامل خطر. يهدف هذا النهج الاستباقي إلى الكشف عن السلائل ما قبل السرطانية قبل أن تتطور إلى سرطان.
6. مراقبة مرض التهاب الأمعاء: قد يحتاج المرضى الذين تم تشخيص إصابتهم بمرض التهاب الأمعاء إلى إجراء تنظير القولون بشكل منتظم لمراقبة الحالة وتقييم فعالية العلاج.
7.متابعة التصوير غير الطبيعي: إذا كشفت اختبارات التصوير الأخرى، مثل التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي، عن وجود خلل في القولون، فقد يكون إجراء تنظير القولون ضروريًا لمزيد من التقييم.
مؤشرات لتنظير القولون
قد تشير العديد من الحالات والنتائج السريرية إلى ضرورة إجراء تنظير القولون. وتشمل هذه الحالات:
- اختبار الدم الخفي في البراز الإيجابي (FOBT): إذا أشار اختبار البراز إلى وجود دم، فغالبًا ما يُنصح بإجراء تنظير القولون لتحديد السبب.
-نتائج التصوير غير الطبيعية: قد تتطلب النتائج التي تظهرها دراسات التصوير، مثل السلائل أو الكتل التي يتم اكتشافها في التصوير المقطعي المحوسب، إجراء تنظير القولون لمزيد من التحقيق.
-تاريخ الاورام الحميدة: إن المرضى الذين لديهم تاريخ من الإصابة بأورام حميدة في القولون والمستقيم معرضون لخطر متزايد للإصابة بأورام حميدة جديدة أو سرطان القولون والمستقيم، مما يجعل إجراء تنظير القولون بشكل منتظم أمراً ضرورياً للمراقبة.
- أعراض مرض التهاب الأمعاء: قد يحتاج المرضى الذين يعانون من أعراض تتوافق مع مرض التهاب الأمعاء، مثل الإسهال المزمن، وآلام البطن، وفقدان الوزن، إلى إجراء تنظير القولون للتشخيص والعلاج.
- العمر وعوامل الخطر: غالبًا ما يُنصح الأفراد الذين تزيد أعمارهم عن 45 عامًا، أو أولئك الذين لديهم تاريخ عائلي للإصابة بسرطان القولون والمستقيم أو المتلازمات الوراثية المرتبطة بزيادة المخاطر، بالخضوع لتنظير القولون.
-المراقبة بعد علاج السرطان: قد يحتاج المرضى الذين تلقوا علاجًا لسرطان القولون والمستقيم إلى إجراء تنظير القولون بشكل منتظم لمراقبة تكرار المرض.
أنواع تنظير القولون
رغم عدم وجود أنواع فرعية مميزة لتنظير القولون، إلا أن هناك اختلافات في التقنية والغرض معروفة سريريًا. وتشمل هذه الاختلافات:
1. تنظير القولون التشخيصي: هذا هو الإجراء القياسي المُتبع للتحقق من الأعراض أو التشوهات. ويهدف إلى تشخيص الحالات التي تُصيب القولون والمستقيم.
2. فحص القولون بالمنظار: يُجرى هذا الفحص على الأفراد الذين لا تظهر عليهم أعراض للكشف المبكر عن السلائل السرطانية أو سرطان القولون والمستقيم. وهو إجراء وقائي يُنصح به للأشخاص ذوي الخطورة المتوسطة بدءًا من سن 45.
3. تنظير القولون العلاجي: في بعض الحالات، يُستخدم تنظير القولون ليس فقط للتشخيص، بل أيضًا للعلاج. خلال العملية، يمكن لمقدمي الرعاية الصحية إزالة السلائل، أو أخذ خزعات، أو علاج الآفات النازفة.
4. تنظير القولون الافتراضي: تُعرف أيضًا باسم تصوير القولون المقطعي المحوسب، وهي تقنية تصوير غير جراحية تستخدم الأشعة المقطعية لإنشاء صورة افتراضية للقولون. ورغم أنها ليست بديلاً عن تنظير القولون التقليدي، إلا أنها تُستخدم لفحص المرضى الذين لا يستطيعون الخضوع للإجراء التقليدي.
في الختام، يُعد تنظير القولون إجراءً بالغ الأهمية لتشخيص أمراض الجهاز الهضمي الخطيرة والوقاية منها، وخاصةً سرطان القولون والمستقيم. إن فهم أسباب هذا الإجراء، ومؤشرات استخدامه، وأنواع تنظير القولون المتاحة، يُمكّن المرضى من الانخراط في إدارة صحية استباقية. كما أن الفحوصات المنتظمة والتدخلات الطبية في الوقت المناسب تُؤدي إلى نتائج أفضل وتحسين جودة الحياة.
موانع إجراء تنظير القولون
رغم أن تنظير القولون يُعدّ أداة قيّمة لتشخيص مشاكل القولون والمستقيم والوقاية منها، إلا أن بعض الحالات أو العوامل قد تجعل المريض غير مؤهل للإجراء. يُعدّ فهم هذه الموانع أمرًا بالغ الأهمية للمرضى ومقدمي الرعاية الصحية لضمان السلامة والفعالية.
1. أمراض القلب والرئة الشديدة: قد يكون المرضى الذين يعانون من أمراض قلبية أو رئوية خطيرة أكثر عرضة للخطر أثناء التخدير وأثناء العملية نفسها. كما أن حالات مثل مرض الانسداد الرئوي المزمن الشديد (COPD) أو الذبحة الصدرية غير المستقرة قد تُعقّد العملية.
2. انسداد الأمعاء: إذا كان المريض يعاني من انسداد معوي كلي أو جزئي، فقد يكون إجراء تنظير القولون خطيرًا. فقد يؤدي هذا الإجراء إلى تفاقم الانسداد أو ثقب الأمعاء.
3. جراحة الأمعاء الحديثة: قد لا يكون الأشخاص الذين خضعوا لجراحة أمعاء حديثة مؤهلين لتنظير القولون. قد تتأثر عملية الشفاء، ويزداد خطر حدوث مضاعفات.
4. نزيف الجهاز الهضمي النشط: قد لا يكون المرضى الذين يعانون من نزيف نشط من الجهاز الهضمي مؤهلين لإجراء تنظير القولون إلا بعد السيطرة على النزيف. قد يؤدي هذا الإجراء إلى تفاقم النزيف أو تعقيد التشخيص.
5. مرض التهاب الأمعاء الشديد (IBD): في حالات التهاب القولون التقرحي الشديد أو داء كرون، قد يكون القولون ملتهبًا جدًا بحيث لا يمكن إجراء تنظير القولون بأمان. في مثل هذه الحالات، يمكن النظر في طرق تشخيصية بديلة.
6. ردود الفعل التحسسية للمهدئات: إذا كان لدى المريض حساسية معروفة تجاه المهدئات المستخدمة عادةً أثناء تنظير القولون، فقد يُشكل ذلك خطرًا كبيرًا. قد يلزم البحث عن طرق تخدير بديلة أو تخدير.
7.الحمل: مع أن تنظير القولون أثناء الحمل ليس موانعًا مطلقة، إلا أنه يُجرى بحذر. يجب تقييم المخاطر على الأم والجنين بعناية.
8. عدم القدرة على اتباع التعليمات: قد لا يكون المرضى الذين لا يستطيعون اتباع تعليمات ما قبل العملية، مثل القيود الغذائية أو تحضير الأمعاء، مرشحين مناسبين. التحضير الجيد ضروري لنجاح تنظير القولون.
9. الجفاف الشديد أو اختلال توازن الإلكتروليت: قد يواجه المرضى الذين يعانون من جفاف شديد أو اختلال في توازن الأملاح مخاطر متزايدة أثناء العملية. يجب معالجة هذه الحالات قبل تحديد موعد لتنظير القولون.
10. بعض الأدوية: قد يلزم تعديل بعض الأدوية، وخاصةً مضادات التخثر أو مميعات الدم، أو إيقافها مؤقتًا قبل العملية. ينبغي على المرضى مناقشة تاريخهم الدوائي مع مقدم الرعاية الصحية.
كيفية الاستعداد لتنظير القولون
يُعدّ التحضير لتنظير القولون خطوةً أساسيةً لضمان سلامة الإجراء وفعاليته. يُساعد التحضير الجيد على تنظيف القولون من أي براز، مما يسمح برؤية واضحة لبطانة الأمعاء. إليك دليل شامل حول كيفية التحضير لتنظير القولون:
1. التغييرات الغذائية: قبل العملية بثلاثة أيام تقريبًا، يُنصح المرضى عادةً باتباع نظام غذائي منخفض الألياف. يشمل ذلك تجنب الحبوب الكاملة والمكسرات والبذور والفواكه والخضراوات النيئة. وبدلاً من ذلك، يُنصح بتناول الخبز الأبيض والأرز والخضراوات المطبوخة جيدًا.
2.نظام غذائي سائل واضح: في اليوم السابق لتنظير القولون، سيحتاج المرضى إلى اتباع نظام غذائي يعتمد على السوائل الصافية. يشمل ذلك الماء، والمرق، والعصائر الصافية (بدون لب)، والجيلاتين. تجنب أي سوائل حمراء أو أرجوانية، إذ قد يُظن أنها دم أثناء العملية.
3. تحضير الأمعاء: سيُوصف للمرضى محلول لتحضير الأمعاء، وهو مُليّن يُساعد على تنظيف القولون. يُؤخذ هذا المحلول عادةً في الليلة السابقة للإجراء، وقد يتطلب شرب كمية كبيرة من السوائل. من الضروري اتباع التعليمات بدقة لضمان تحضير القولون بشكل كافٍ.
4. الترطيب: الحفاظ على رطوبة الجسم أمر بالغ الأهمية خلال مرحلة التحضير. ينبغي على المرضى شرب كميات كبيرة من السوائل الصافية للوقاية من الجفاف، خاصةً بعد تناول محلول تحضير الأمعاء.
5.الأدوية: ينبغي على المرضى إبلاغ مقدم الرعاية الصحية بجميع الأدوية التي يتناولونها. قد يلزم تعديل بعض الأدوية، وخاصةً مميعات الدم، قبل الإجراء. اتبع تعليمات مقدم الرعاية الصحية بشأن الأدوية التي يجب تناولها أو تجنبها.
6. ترتيبات النقل: بما أن التخدير يُستخدم عادةً أثناء تنظير القولون، فسيحتاج المرضى إلى شخص ما ليقودهم إلى منازلهم بعد العملية. من المهم ترتيب وسيلة النقل مسبقًا.
7. الملابس والراحة: في يوم العملية، ارتدِ ملابس مريحة وفضفاضة. قد يُطلب من المرضى ارتداء ملابس المستشفى، لكن ارتداء ملابس مريحة قد يُخفف من أي قلق.
8. الوصول مبكرًا: على المرضى الوصول إلى المنشأة مبكرًا لإتاحة الوقت الكافي لتسجيل الدخول وإجراء أي تقييمات ضرورية قبل العملية. كما يتيح ذلك فرصة لطرح أي أسئلة في اللحظات الأخيرة.
9. مناقشة المخاوف: إذا كانت لدى المرضى أي مخاوف أو استفسارات حول الإجراء، فعليهم مناقشتها مع مقدم الرعاية الصحية مسبقًا. فهم ما يمكن توقعه يمكن أن يساعد في تخفيف القلق.
10.اتبع التعليمات المحددة: قد يكون لدى كل مقدم رعاية صحية تعليمات خاصة بناءً على احتياجاته الصحية. من الضروري اتباع هذه التعليمات بدقة لنجاح تنظير القولون.
تنظير القولون: الإجراء خطوة بخطوة
إن فهم ما يمكن توقعه أثناء تنظير القولون يُساعد على تخفيف قلق المرضى وتهيئتهم للتجربة. إليك نظرة عامة خطوة بخطوة على الإجراء:
1. الوصول وتسجيل الوصول: عند وصولهم إلى المنشأة، سيُسجَّل دخول المرضى ويُكملون جميع المستندات اللازمة. وقد يُطلب منهم أيضًا تقديم نبذة عن تاريخهم الطبي وتأكيد فهمهم للإجراء.
2. غرفة التحضير: سيُنقل المرضى إلى غرفة التحضير حيث سيُغيّرون ملابسهم ويرتدون ثوب المستشفى. ستُفعّل الممرضة خطًا وريديًا لإعطاء المهدئات والسوائل أثناء العملية.
3.التخدير: بمجرد دخول المريض إلى غرفة العمليات، سيتلقى تخديرًا وريديًا. هذا يساعده على الاسترخاء ويقلل من الانزعاج أثناء تنظير القولون. قد يشعر المريض بالنعاس وقد لا يتذكر الكثير من تفاصيل العملية.
4. تحديد المواقع: يستلقي المرضى على جانبهم الأيسر مع رفع ركبتيهم نحو الصدر. هذا الوضع يُسهّل الوصول إلى القولون.
5. إدخال منظار القولون: سيُدخل الطبيب منظار القولون برفق، وهو أنبوب طويل ومرن مزود بكاميرا وضوء، إلى المستقيم، ويوجهه عبر القولون. يُمكّن المنظار الطبيب من رؤية بطانة القولون والمستقيم.
6. نفخ الهواء: للحصول على رؤية أفضل، قد يُضخّ الهواء إلى القولون. قد يُسبب هذا شعورًا بالامتلاء أو التقلصات، ولكنه عادةً ما يكون مؤقتًا.
7. الفحص والخزعة: مع تقدم منظار القولون، يقوم الطبيب بفحص القولون بحثًا عن أي تشوهات، مثل السلائل أو الالتهابات. وإذا لزم الأمر، قد يُؤخذ عينات صغيرة من الأنسجة (خزعات) لمزيد من التحليل.
8. إزالة الزوائد اللحمية: في حال اكتشاف سلائل، يُمكن غالبًا إزالتها أثناء العملية باستخدام أدوات متخصصة تُمرر عبر منظار القولون. هذه ممارسة شائعة، ويمكن أن تُساعد في الوقاية من سرطان القولون والمستقيم.
9.إكمال الإجراء: بعد انتهاء الفحص، يُسحب منظار القولون تدريجيًا. يستغرق الإجراء بأكمله عادةً من 30 إلى 60 دقيقة.
10. الاسترداد: بعد العملية، يُنقل المرضى إلى غرفة التعافي حيث تتم مراقبتهم حتى زوال تأثير التخدير. من الشائع الشعور بالخمول أو تقلصات خفيفة.
11. تعليمات ما بعد العملية: بعد استيقاظ المرضى واستقرار حالتهم، سيقدم فريق الرعاية الصحية تعليمات ما بعد العملية. قد تشمل هذه التعليمات توصيات غذائية ومعلومات حول موعد توقع نتائج أي خزعات.
12.النقل إلى المنزل: بما أن المرضى سيتلقون التخدير، فسيحتاجون إلى شخص ما ليوصلهم إلى المنزل. من المهم تجنب القيادة أو تشغيل الآلات الثقيلة لبقية اليوم.
مخاطر ومضاعفات تنظير القولون
مع أن تنظير القولون يُعتبر آمنًا بشكل عام، كأي إجراء طبي آخر، إلا أنه ينطوي على بعض المخاطر. فهم هذه المخاطر يساعد المرضى على اتخاذ قرارات مدروسة بشأن صحتهم. فيما يلي بعض المخاطر الشائعة والنادرة المرتبطة بتنظير القولون:
1. المخاطر الشائعة:
- عدم الراحة أو التشنج: يعاني العديد من المرضى من انزعاج خفيف أو تقلصات أثناء وبعد العملية، والتي عادة ما تختفي بسرعة.
- الانتفاخ: قد يؤدي دخول الهواء إلى القولون إلى انتفاخ مؤقت، والذي يختفي عادةً بعد فترة وجيزة من العملية.
- الآثار الجانبية للتخدير: قد يعاني بعض المرضى من آثار جانبية نتيجة للتخدير، مثل النعاس، أو الغثيان، أو الصداع.
2. المخاطر النادرة:
- التثقيب: في حالات نادرة، قد يُسبب منظار القولون تمزقًا في جدار القولون، مما يؤدي إلى ثقبه. يُعد هذا مُضاعفًا خطيرًا قد يتطلب تدخلًا جراحيًا.
- النزيف: في حال استئصال السلائل أو أخذ خزعات، يكون هناك خطر ضئيل من النزيف. معظم حالات النزيف تكون طفيفة وتزول من تلقاء نفسها، ولكن قد تتطلب بعض الحالات علاجًا إضافيًا.
- عدوى: على الرغم من ندرة حدوث ذلك، إلا أن هناك خطر الإصابة بالعدوى بعد تنظير القولون، وخاصة إذا تم إجراء خزعة أو إزالة ورم حميد.
- الآثار الجانبية للتخدير: قد يعاني بعض المرضى من رد فعل تحسسي أو آثار جانبية أخرى مرتبطة بالمهدئات المستخدمة أثناء الإجراء.
3. المخاطر طويلة الأجل:
- الآفات المفقودة: على الرغم من فعالية تنظير القولون بشكل كبير، إلا أن هناك احتمالية ضئيلة أن يتم تفويت بعض السلائل أو الآفات أثناء الفحص.
- الحاجة إلى تكرار الإجراءات: اعتمادًا على النتائج، قد يحتاج المرضى إلى إجراء عمليات تنظير القولون المتابعة، والتي قد تحمل مخاطرها الخاصة.
في الختام، مع أن تنظير القولون إجراء آمن وفعال لفحص وتشخيص مشاكل القولون والمستقيم، إلا أنه من الضروري أن يكون المرضى على دراية بموانع الاستعمال، وخطوات التحضير، والمخاطر المحتملة. بفهم هذه الجوانب، يمكن للمرضى التعامل مع الإجراء بثقة ووضوح، مما يضمن تجربة أكثر سلاسة ونتائج صحية أفضل.
التعافي بعد تنظير القولون
بعد الخضوع لتنظير القولون، يمكن للمرضى توقع تعافي سريع نسبيًا، مع أن التجارب الفردية قد تختلف. يخضع معظم المرضى للمراقبة لفترة قصيرة في غرفة الإفاقة قبل خروجهم. الجدول الزمني النموذجي للتعافي هو كما يلي:
1. التعافي الفوري (0-2 ساعة بعد العملية): بعد العملية، سيتم نقلك إلى غرفة التعافي حيث سيراقب الطاقم الطبي علاماتك الحيوية ويتأكد من استقرار حالتك. قد تشعر بالخمول نتيجة المهدئات المستخدمة أثناء العملية.
2. أول 24 ساعة: من الشائع الشعور بتقلصات خفيفة أو انتفاخ بسبب دخول الهواء إلى القولون أثناء العملية. قد تلاحظ أيضًا وجود دم في البراز، خاصةً بعد إزالة السلائل. من المفترض أن يزول هذا خلال يوم أو يومين. الراحة ضرورية خلال هذه الفترة، ويجب تجنب الأنشطة الشاقة.
3.1-3 أيام بعد العملية: يستطيع معظم المرضى العودة إلى نظامهم الغذائي المعتاد خلال يوم واحد، ولكن يُنصح بالبدء بوجبات خفيفة. ثمّ العودة تدريجيًا إلى نظامك الغذائي المعتاد حسب تحمّلك. في حال الشعور بألم شديد، أو نزيف حاد، أو أي أعراض غير عادية، يُرجى الاتصال بمقدم الرعاية الصحية فورًا.
4.1 أسبوع بعد العملية: يستطيع معظم المرضى استئناف أنشطتهم الطبيعية، بما في ذلك العمل وممارسة الرياضة، في غضون أيام قليلة. ومع ذلك، إذا خضعتَ لاستئصال سلائل أو خزعات، فقد يُقدم لك طبيبك تعليمات مُحددة بشأن مستويات النشاط.
نصائح الرعاية اللاحقة:
- حافظ على رطوبة جسمك وتناول نظامًا غذائيًا متوازنًا للمساعدة في التعافي.
- تجنب تناول الكحول والوجبات الثقيلة لمدة 24 ساعة على الأقل بعد العملية.
- اتبع أي توصيات غذائية محددة يقدمها لك مقدم الرعاية الصحية.
- راقب أعراضك وأبلغ عن أي تغييرات مثيرة للقلق.
فوائد تنظير القولون
يُعد تنظير القولون إجراءً بالغ الأهمية يوفر فوائد صحية عديدة، ويحسّن بشكل ملحوظ نتائج المرضى وجودة حياتهم. وفيما يلي بعض أهم هذه المزايا:
1. الكشف المبكر عن سرطان القولون والمستقيم: يُعد تنظير القولون المعيار الأمثل لفحص سرطان القولون والمستقيم واكتشافه في مراحله المبكرة. فالكشف المبكر يُحسّن فعالية العلاج ويزيد من فرص النجاة.
2. إزالة الزوائد اللحمية: أثناء تنظير القولون، يمكن تحديد السلائل وإزالتها قبل أن تتطور إلى سرطان. هذا الإجراء الوقائي يقلل بشكل كبير من خطر الإصابة بسرطان القولون والمستقيم.
3. تشخيص اضطرابات الجهاز الهضمي: يتيح تنظير القولون تشخيص العديد من أمراض الجهاز الهضمي، مثل داء الأمعاء الالتهابي (IBD)، والتهاب الرتج، والالتهابات. وهذا بدوره يُمكّن من تقديم العلاج المناسب في الوقت المناسب.
4. تحسين نوعية الحياة: من خلال معالجة المشكلات المحتملة في وقت مبكر، يمكن أن يخفف تنظير القولون من الأعراض مثل آلام البطن، والنزيف، والتغيرات في عادات الأمعاء، مما يؤدي إلى تحسن عام في نوعية الحياة.
5. الحد الأدنى من وقت التعافي: يمكن لمعظم المرضى العودة إلى أنشطتهم اليومية بعد فترة وجيزة من العملية، مما يجعلها خيارًا مناسبًا للعديد منهم.
تنظير القولون مقابل تصوير القولون المقطعي المحوسب
في حين أن تنظير القولون هو الإجراء القياسي لفحص القولون والمستقيم، فإن تصوير القولون المقطعي المحوسب (المعروف أيضًا باسم تنظير القولون الافتراضي) يُعد بديلاً غير جراحي. فيما يلي مقارنة بين الاثنين:
| ميزة | تنظير القولون | تصوير القولون المقطعي المحوسب |
|----------------------------|-------------------------------------|-----------------------------------------------------|
| التدخل الجراحي | التدخل الجراحي، يتطلب التخدير | غير التدخلي، لا يحتاج إلى تخدير |
| القدرة على التشخيص | التصور المباشر والخزعة | التصوير فقط، لا يمكن إجراء خزعة |
| التحضير | يتطلب تحضير الأمعاء | يتطلب تحضير الأمعاء |
| وقت التعافي | تعافي قصير، تأثيرات التخدير | لا تخدير، تعافي أسرع |
| إزالة الزوائد اللحمية | نعم | لا |
| معدل اكتشاف السرطان | معدل اكتشاف أعلى | معدل اكتشاف أقل |
| التكلفة | أعلى عمومًا | أقل عمومًا |
ما هي تكلفة عملية تنظير القولون في الهند؟
تتراوح تكلفة تنظير القولون في الهند عادةً بين 1,00,000 و2,50,000 روبية هندية. وتؤثر عدة عوامل على هذه التكلفة، منها:
- نوع المستشفى: قد تفرض المستشفيات الخاصة رسومًا أعلى من المستشفيات العامة.
- موقعك: يمكن أن تختلف التكاليف بشكل كبير بين المناطق الحضرية والريفية.
- نوع الغرفة: يمكن أن يؤثر اختيار الغرفة (جناح عام أو غرفة خاصة) على السعر الإجمالي.
- المضاعفات: في حالة حدوث مضاعفات أثناء الإجراء، قد يتم تكبد تكاليف إضافية.
تقدم مستشفيات أبولو أسعارًا تنافسية لإجراءات تنظير القولون، مما يضمن رعاية عالية الجودة بأسعار معقولة مقارنةً بالدول الغربية. لمعرفة الأسعار الدقيقة ومناقشة احتياجاتكم الخاصة، يُرجى التواصل مع مستشفيات أبولو مباشرةً.
الأسئلة الشائعة حول تنظير القولون
1. ماذا يجب أن أتناول قبل إجراء تنظير القولون؟
قبل تنظير القولون، من الضروري اتباع نظام غذائي يعتمد على السوائل الصافية لمدة ٢٤ ساعة على الأقل. يشمل ذلك الماء والمرق والعصائر الصافية. تجنب الأطعمة الصلبة وأي شيء يحتوي على صبغة حمراء أو أرجوانية. اتباع هذه الإرشادات يضمن رؤية واضحة أثناء تنظير القولون.
2. هل يمكنني تناول أدويتي المعتادة قبل إجراء تنظير القولون؟
من الضروري مناقشة أدويتك مع طبيبك قبل تنظير القولون. قد تحتاج بعض الأدوية، وخاصةً مميعات الدم، إلى تعديل. اتبع دائمًا تعليمات مقدم الرعاية الصحية بشأن إدارة الأدوية.
3. هل تنظير القولون آمن للمرضى المسنين؟
نعم، يُعد تنظير القولون آمنًا بشكل عام للمرضى المسنين. ومع ذلك، من الضروري تقييم صحتهم العامة وأي أمراض مصاحبة. لدى مستشفيات أبولو فرق متخصصة لضمان سلامة وراحة المرضى المسنين أثناء العملية.
4. هل يمكن للمرأة الحامل إجراء عملية تنظير القولون؟
عادةً ما يُتجنب تنظير القولون أثناء الحمل إلا للضرورة القصوى. إذا كنتِ حاملاً وتعانين من مشاكل في الجهاز الهضمي، فاستشيري طبيبكِ للحصول على خيارات تشخيصية بديلة.
5. ماذا لو احتاج طفلي إلى إجراء تنظير القولون؟
يُجرى تنظير القولون للأطفال تحت التخدير، وهو مشابه لإجراء البالغين. من الضروري مناقشة أي مخاوف مع طبيب الأطفال والتأكد من راحته طوال العملية.
6. كيف تؤثر السمنة على تنظير القولون؟
قد تُعقّد السمنة عملية تنظير القولون نظرًا لصعوبة تصويره واحتمالية إطالة وقت العملية. مع ذلك، يبقى تنظير القولون آمنًا وضروريًا لمرضى السمنة. ناقش أي استفسارات مع مقدم الرعاية الصحية الخاص بك.
7. ما هي التغييرات الغذائية التي يجب أن أقوم بها بعد تنظير القولون؟
بعد تنظير القولون، ابدأ بوجبات خفيفة، ثم عد تدريجيًا إلى نظامك الغذائي المعتاد. ركّز على الأطعمة الغنية بالألياف لتعزيز صحة الجهاز الهضمي. حافظ على رطوبة جسمك وتجنب الأطعمة الدسمة أو الدسمة خلال أول ٢٤ ساعة.
8.هل يمكنني العودة إلى المنزل بنفسي بعد إجراء تنظير القولون؟
لا، لا يجب عليك قيادة السيارة بنفسك إلى المنزل بعد تنظير القولون بسبب المهدئات المستخدمة أثناء العملية. رتب مع شخص بالغ مسؤول لمرافقتك إلى المنزل.
9.ما هي المخاطر المرتبطة بالتنظير القولوني؟
مع أن تنظير القولون آمن بشكل عام، إلا أن مخاطره تشمل النزيف، وثقب القولون، والآثار الجانبية للتخدير. ناقش هذه المخاطر مع مقدم الرعاية الصحية لفهم حالتك بدقة.
10.كم مرة يجب أن أقوم بإجراء تنظير القولون؟
يعتمد تكرار إجراء تنظير القولون على عوامل الخطر والتاريخ العائلي. يُنصح عمومًا بإجرائه كل ١٠ سنوات للأشخاص ذوي الخطورة المتوسطة، بدءًا من سن ٤٥ عامًا. استشر طبيبك للحصول على توصيات شخصية.
11. ماذا لو كنت مصابًا بمرض السكري؟
إذا كنت تعاني من داء السكري، فأخبر مقدم الرعاية الصحية قبل إجراء تنظير القولون. قد تحتاج إلى تعديل نظامك الدوائي أو الأنسولين، خاصةً إذا كنت تتبع نظامًا غذائيًا مقيدًا قبل الإجراء.
12.هل تنظير القولون مؤلم؟
يعاني معظم المرضى من انزعاج طفيف أثناء تنظير القولون بسبب التخدير. قد يشعر البعض بتقلصات أو انتفاخ بعد ذلك، ولكن عادةً ما يزول هذا الانزعاج بسرعة. ناقش أي مخاوف تتعلق بإدارة الألم مع طبيبك.
13. هل يمكنني إجراء تنظير القولون إذا كنت أعاني من ارتفاع ضغط الدم؟
نعم، ارتفاع ضغط الدم لا يمنعك من إجراء تنظير القولون. مع ذلك، من الضروري التحكم بضغط دمك وإبلاغ طبيبك بحالتك قبل الإجراء.
14. ماذا لو كان لدي تاريخ من جراحات الجهاز الهضمي؟
إذا خضعتَ سابقًا لجراحات في الجهاز الهضمي، فأخبر طبيبك. فقد يحتاج إلى اتخاذ احتياطات خاصة أثناء تنظير القولون لضمان السلامة والفعالية.
15. كيف أستعد لتنظير القولون؟
يتضمن التحضير اتباع نظام غذائي يعتمد على السوائل الصافية وتناول الملينات الموصوفة لتنظيف الأمعاء. الالتزام بهذه التعليمات ضروري لنجاح العملية.
16. ماذا يجب أن أفعل إذا شعرت بألم شديد بعد تنظير القولون؟
إذا كنت تعاني من ألم شديد أو نزيف مفرط أو أي أعراض مثيرة للقلق بعد تنظير القولون، فاتصل بمقدم الرعاية الصحية الخاص بك على الفور لإجراء التقييم.
17. هل يمكنني تناول الطعام الصلب في اليوم التالي لتنظير القولون؟
نعم، يمكن لمعظم المرضى استئناف تناول الأطعمة الصلبة في اليوم التالي لتنظير القولون. ابدأ بوجبات خفيفة، ثم عد تدريجيًا إلى نظامك الغذائي المعتاد حسب تحملك.
18. هل من الضروري إجراء تنظير القولون إذا لم يكن لدي أي أعراض؟
نعم، يُنصح بإجراء تنظير القولون كإجراء وقائي، حتى لو لم تظهر عليك أي أعراض. الكشف المبكر عن سرطان القولون والمستقيم يُحسّن النتائج بشكل ملحوظ.
19. ماذا لو كان لدي تاريخ عائلي للإصابة بسرطان القولون والمستقيم؟
إذا كان لديك تاريخ عائلي للإصابة بسرطان القولون والمستقيم، فقد تحتاج إلى البدء بالفحص مبكرًا عن السن القانوني. ناقش تاريخ عائلتك مع مقدم الرعاية الصحية للحصول على توصيات شخصية.
20. كيف تتم مقارنة عملية تنظير القولون في الهند بالدول الأخرى؟
غالبًا ما يكون تنظير القولون في الهند أكثر تكلفةً من الدول الغربية، مع الحفاظ على معايير رعاية عالية. تقدم مستشفيات أبولو خدمات عالية الجودة على يد أطباء ذوي خبرة، مما يجعلها خيارًا عمليًا للمرضى الذين يسعون للفحص والعلاج.
خاتمة
يُعد تنظير القولون إجراءً بالغ الأهمية للحفاظ على صحة الجهاز الهضمي والوقاية من سرطان القولون والمستقيم. وبفضل فوائده العديدة، بما في ذلك الكشف المبكر وإزالة الزوائد اللحمية، يلعب دورًا هامًا في تحسين نتائج المرضى. إذا كانت لديك أي مخاوف أو استفسارات حول الإجراء، فمن الضروري استشارة طبيب مختص لتقديم إرشادات ودعم شخصي. أعطِ صحتك الأولوية، وفكّر في حجز موعد لتنظير القولون إذا كنت تستوفي معايير الفحص.











 أفضل مستشفى بالقرب مني في تشيناي
أفضل مستشفى بالقرب مني في تشيناي

