- مكتبة الصحة
- دليل كامل عن مرض السل وأسبابه وأعراضه وعلاجه
دليل كامل عن مرض السل وأسبابه وأعراضه وعلاجه
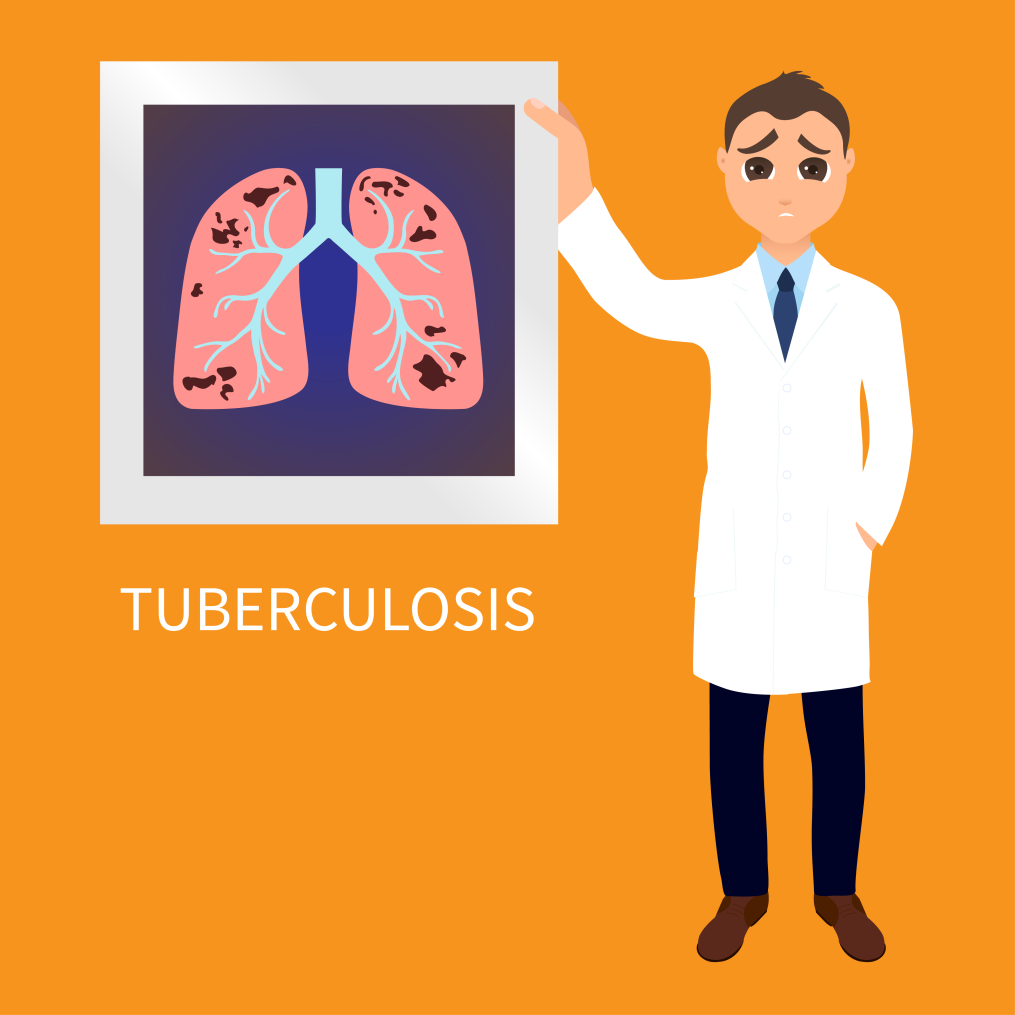
نظرة عامة على مرض السل
السل هو مرض معدٍ تسببه بكتيريا المتفطرة السلية. ووفقًا لتقرير السل العالمي الصادر عن منظمة الصحة العالمية، فإن السل هو السبب الأكثر شيوعًا لأعلى معدل وفيات متعلقة بالأمراض المعدية في جميع أنحاء العالم. وهو السبب التاسع الرئيسي للوفاة في جميع أنحاء العالم. في عام 2016، كان هناك ما يقدر بنحو 1.3 مليون حالة وفاة بسبب السل بين فيروس نقص المناعة البشرية HIV- الأشخاص السلبيون (انخفاضًا من 1.7 مليون في عام 2000). في عام 2016، من بين جميع الأشخاص الذين أصيبوا بالسل، كان حوالي 90٪ من البالغين. يعيش 56٪ من الأشخاص في خمس دول (الهند وإندونيسيا والصين والفلبين وباكستان). ويقدر عدد الأشخاص الذين عانوا من السل في عام 10.4 بنحو 2016 مليون شخص.
تنتشر بكتيريا السل عادة من شخص إلى آخر من خلال قطرات صغيرة تنطلق في الهواء أثناء السعال والعطس. تصيب هذه البكتيريا الرئتين عادة، ولكنها قد تصيب أيضًا أجزاء أخرى من الجسم، مثل المخ أو الكلى أو العمود الفقري. مصدر السل لدى الأشخاص المصابين بعدوى رئوية نشطة. عندما يسعل الشخص المصاب بمرض السل الرئوي النشط أو يتحدث أو يعطس أو يغني أو يضحك، فإنه ينشر السل. إنه عدوى شديدة محتملة يمكن علاجها بالمضادات الحيوية المناسبة.
قد تحتاج إلى زيارة الطبيب إذا كنت تعاني من فقدان الوزن غير المبرر، والسعال المستمر، والتعرق الليلي الشديد، والإسهال غير المبرر. حمىيستطيع الطبيب التأكد من إصابتك بالسل أم لا من خلال إجراء فحوصات محددة، وقد تختلف الأعراض من شخص لآخر وتنقسم إلى سل كامن وسلّ نشط حسب الأعراض التي تظهر على الأفراد.
عدوى السل الكامنة
- في بعض الأفراد، بعد دخول البكتيريا المسببة للسل إلى الجسم، تصبح غير نشطة، ولا يعاني المريض من أي أعراض. ومع ذلك، إذا ضعف جهاز المناعة لديهم في مرحلة لاحقة من حياتهم، فقد يصابون بالمرض النشط.
السل النشط
- يمكن أن تتطور هذه الحالة خلال الأسابيع القليلة الأولى أو قد تستغرق ما يصل إلى سنوات بعد دخول بكتيريا السل إلى الجسم. ويمكن أن تنتشر هذه الحالة من شخص إلى آخر.
- الأشخاص الذين تم تشخيص إصابتهم بفيروس نقص المناعة البشرية أو الإيدز والأشخاص الذين يستخدمون الكحول ومدمني المخدرات عن طريق الوريد هم أكثر عرضة للإصابة بعدوى السل. وتشمل عوامل الخطر الأخرى مرض الكلى في مرحلته النهائية، مرض السكريوسوء التغذية وبعض أنواع السرطان. ويرتفع خطر الإصابة بالسل عند السفر إلى مناطق (مثل دول جنوب الصحراء الكبرى في أفريقيا والهند والمكسيك) حيث ترتفع معدلات الإصابة بالسل.
- في السنوات الأخيرة، ظهرت العديد من سلالات السل المقاومة للأدوية. ويحدث ذلك عندما يفشل المضاد الحيوي في قتل جميع البكتيريا وتصبح البكتيريا الباقية أكثر مقاومة للدواء. وقد طورت بعض بكتيريا السل مقاومة للإيزونيازيد والريفامبيسين (أكثر الأدوية شيوعًا المستخدمة في علاج السل). مرض السل).
أسباب مرض السل
السل مرض معدٍ تسببه بكتيريا Mycobacterium tuberculosis، والتي تسمى أيضًا بعصيات السل. ويمكن أن ينتشر من شخص إلى آخر من خلال الرذاذ المجهري الذي ينطلق في الهواء من شخص مصاب (السل النشط). هذه البكتيريا هي طفيليات بطيئة النمو داخل الخلايا، ولديها جدار خلوي فريد يحميها من آليات الدفاع في الجسم.
تصيب البكتيريا الرئتين في المقام الأول، ولكنها قد تنتشر عبر الدم أو الجهاز الليمفاوي إلى معظم الأعضاء مثل الكلى والعظام (خاصة تلك الأعضاء التي تحتوي على إمداد غني بالأكسجين). ويمكن أن تحتفظ ببعض الأصباغ مثل الفوكسين، وهي صبغة حمراء حتى بعد الشطف بالحامض. تصيب البكتيريا الأنسجة وتسبب نخرًا. تتميز هذه المناطق بمظهر جاف وناعم وملمس جبن.
في المرضى المصابين بعدوى فيروس نقص المناعة البشرية، يكون الجهاز المناعي ضعيفًا، مما يجعل من الصعب على الجسم محاربة عصيات السل. هناك احتمالات أعلى لتطور العدوى الكامنة إلى عدوى نشطة لدى هؤلاء الأشخاص.
السل المقاوم للأدوية
هناك عدد قليل من المرضى الذين لديهم مقاومة لعقاري السل الأكثر فعالية (أيزونيازيد وريفامبين) ومن المعروف أنهم مصابون بالسل المقاوم للأدوية المتعددة. تتطور هذه المقاومة للبكتيريا في الحالات التي لا يتناول فيها المريض العلاج المناسب أو في حالة فشل العلاج.
في حالات نادرة، لا يقاوم سوى عدد قليل من المرضى الريفامبين والإيزونيازيد، بالإضافة إلى أي فلوروكينولون إلى جانب واحد على الأقل من الأدوية الثلاثة من الخط الثاني مثل كاناميسين أو أميكاسين أو كابريوميسين. ومن المعروف أن هؤلاء المرضى مصابون بالسل المقاوم للأدوية بشكل كبير.
العلامات والأعراض من مرض السل
السل الرئوي
وهو مسؤول عن 85% من حالات الإصابة بالسل. وقد تشمل الأعراض والعلامات السريرية الكلاسيكية لمرض السل الرئوي ما يلي:
- تعرق ليلي
- حمى غير مبررة، سعال مزمن
- انخفاض أو فقدان الشهية، فقدان الوزن غير المبرر
- نفث الدم (سعال مصحوب ببلغم دموي) وضيق في التنفس
- ألم في الصدر
- تضخم الغدد الليمفاوية والتعب
- في المرضى المسنين، التهاب رئوي (يمكن رؤية العدوى التي تسبب التهاب الحويصلات الهوائية في الرئتين)
السل خارج الرئة
تظهر أعراض السل خارج الرئة عندما يؤثر السل على مناطق أخرى غير الرئتين (مناطق غير محددة)
- تظهر الانصبابات الجنبية (السوائل في الرئتين) والتقيح (تجمع القيح في التجويف الجنبي للرئتين) في مرض السل الجنبي،
- آلام في العمود الفقري وتيبس الظهر شلل من الممكن حدوث ذلك في مرض السل (ويسمى أيضًا مرض بوت).
- ويُشاهد في التهاب السحايا السل الصداع المستمر والتغيرات العقلية والغيبوبة.
- TB التهاب المفاصل:أكثر المفاصل تأثرًا هي الوركين والركبتين وغالبًا ما يكون الألم في مفصل واحد.
- في مرض السل البولي التناسلي، يمكن رؤية ألم الخاصرة، وعسر التبول (ألم أثناء التبول)، وزيادة وتيرة التبول، ووجود كتل أو كتل (حبيبات) في الكلى.
- كانت هناك عقيدات صغيرة متعددة منتشرة على نطاق واسع في الأعضاء التي تشبه بذور الدخن في مرض السل الدخني.
- صعوبة في البلع، آلام في البطن، سوء الامتصاص، تقرحات غير قابلة للشفاء، الإسهال (قد يحتوي أو لا يحتوي على دم) يُرى في مرض السل المعوي.
- نادرًا ما يمكن أن يصيب مرض السل المناطق المحيطة بالقلب. وقد يسبب تراكم السوائل حول القلب والالتهاب. وقد تكون هذه الحالة قاتلة وقد تؤدي إلى الوفاة. وتُعرف باسم انصباب القلب.
عوامل الخطر مرض السل
تزداد مخاطر الإصابة بالسل عندما يكون لدى المريض جهاز مناعي ضعيف. وترتبط العديد من عوامل الخطر بالسل مثل
- الأطفال وكبار السن الذين يعانون من ضعف في جهاز المناعة (وخاصة أولئك الذين لديهم اختبار جلدي إيجابي لمرض السل)
- مرضى مصابين بفيروس نقص المناعة البشرية والسكري
- مدمنو المخدرات (خاصة مدمنو المخدرات عن طريق الوريد الذين يعانون من ضعف في جهاز المناعة لديهم مخاطر أعلى عند التعرض لبكتيريا السل)
- الزوار والمهاجرون من المناطق المعروفة بارتفاع معدل الإصابة بالسل (أفريقيا وروسيا وأوروبا الشرقية وآسيا وأمريكا اللاتينية وجزر الكاريبي)
- مرضى زراعة الأعضاء
- مرضى الكلى
- الأشخاص الذين يخضعون للعلاج المثبط للمناعة مثل العلاج الكيميائي
- سوء التغذية ومرض السل الرئوي
- استخدام التبغ
- بعض الأدوية المستخدمة لعلاج التهاب المفاصل الروماتويدي، الصدفية ومرض كرون.
- في البلدان التي تعاني من الفقر والاكتظاظ السكاني المرتفع
تشخيص من مرض السل
يمكن تشخيص مرض السل من خلال الاختبارات التالية
الجلد اختبار
يُعرف اختبار الجلد باسم اختبار مانتو للسل الجلدي (أو) اختبار السل الجلدي (أو) TST. يمكن إجراء اختبار الجلد هذا لتحديد ما إذا كنت تحمل بكتيريا السل. في هذا الاختبار، يتم حقن 0.1 مل من PPD (مشتق بروتيني نقي أو السل - مستخلص مصنوع من البكتيريا المقتولة) تحت الطبقة العليا من الجلد. إذا لوحظ وجود نتوء أو تصلب بعد 2-3 أيام على الجلد، فقد تكون إيجابيًا. لا يحدد هذا الاختبار ما إذا كنت مصابًا بعدوى نشطة ولكنه يمكن أن يخبرك ما إذا كنت قد تعرضت لمرض السل سابقًا أم لا.
ومع ذلك، فإن الاختبار ليس صحيحًا دائمًا. فالأشخاص الذين تلقوا مؤخرًا لقاح BCG قد تكون نتائج اختبارهم إيجابية. ويستجيب بعض المرضى للاختبار حتى لو لم يكن لديهم مرض السل النشط، بينما لا يستجيب آخرون للاختبار حتى لو كانوا مصابين بالسل.
تصوير الصدر بالأشعة السينية: إذا وجد طبيبك أن اختبار PPD إيجابي، فقد يوصيك بإجراء تصوير بالأشعة السينية للصدر. إذا لوحظت بقع صغيرة في رئتيك في تصوير الصدر بالأشعة السينية، فقد يشير ذلك إلى إصابة نشطة بالسل. عندما يحاول جسمك عزل بكتيريا السل، فقد تظهر هذه البقع في الرئتين على الأشعة السينية.
فحص البلغم
يتم استخراج البلغم من عمق الرئتين للتحقق من وجود بكتيريا السل. إذا كانت نتيجة اختبار البلغم إيجابية، فهذا يشير إلى إصابتك بعدوى السل النشطة ويجب البدء في العلاج على الفور. يجب اتخاذ تدابير احترازية مثل ارتداء قناع خاص وتجنب الأماكن العامة لمنع انتشار بكتيريا السل إلى الآخرين.
الثقافات
نمو البكتيريا الفطرية من مزرعة البلغم أو الأنسجة خزعة تعتبر الثقافة هي التشخيص النهائي لمرض السل النشط. تنمو البكتيريا الفطرية ببطء، وبالتالي قد يستغرق نموها على الوسائط المتخصصة أسابيع.
اختبارات أخرى
ايجرا (مضاد للفيروسات- اختبارات إطلاق جاما: يمكن لهذه الاختبارات قياس الاستجابة المناعية لمرض السل.
يُعتبر الأشخاص الذين تظهر عليهم أعراض إيجابية، أو لطاخة البلغم إيجابية، أو الثقافات الإيجابية مصابين بالسل ومعدين (السل النشط).
علاج من مرض السل
إذا تم تشخيص إصابتك بمرض السل، فقد يتعين عليك تناول دواء واحد أو أكثر لمدة تتراوح بين ستة إلى تسعة أشهر، وذلك حسب نوع العدوى. ويعتمد علاج مرض السل على:
- نوع عدوى السل و
- حساسية الدواء للبكتيريا
الأدوية المستخدمة في الخط الأول هي إيزونيازيد (INH)، وريفامبين (RIF)، وإيثامبوتول (EMB)، وبيرازيناميد. ستكون معديًا لمدة أسبوعين إلى ثلاثة أسابيع من مسار العلاج إذا تم تشخيص إصابتك بالسل الرئوي. تقدم مراكز السيطرة على الأمراض والوقاية منها دليلاً لجداول العلاج الأساسية لمرض السل النشط (كائنات السل الحساسة للأدوية) على النحو التالي:
أ) في المرحلة الأولية
النظام المفضل هو الإيزونيازيد والريفامبين والبيرازيناميد والإيثامبوتول يوميًا لمدة 56 جرعة (8 أسابيع).
وتتضمن الأنظمة البديلة تناول إيزونيازيد، وريفامبين، وبيرازيناميد، وإيثامبوتول يوميًا لمدة 14 جرعة (أسبوعين)، ثم مرتين أسبوعيًا لمدة 2 جرعة (12 أسابيع).
ب) في مرحلة الاستمرار
| النظام المفضل هو
إيزونيازيد وريفامبيسين يوميًا لمدة 126 جرعة (18 أسبوعًا) أو إيزونيازيد وريفامبين مرتين أسبوعيا لمدة 36 جرعة (18 أسبوعا) |
الأنظمة البديلة هي:
مرتين أسبوعيا إيزونيازيد وريفامبيسين لمدة 36 جرعة (18 أسبوعا). إيزونيازيد وريفامبيسين ثلاث مرات أسبوعيا لمدة 54 جرعة (18 أسبوعا). |
السل المقاوم للأدوية والسل المقاوم للأدوية المتعددة
قد يكون علاج السل المقاوم للأدوية والسل المقاوم للأدوية المتعددة صعبًا. توصي مراكز السيطرة على الأمراض والوقاية منها باتباع عدة طرق في علاج مرضى السل المقاوم للأدوية المتعددة والسل المقاوم للأدوية المتعددة، والتي تتضمن جداول علاجية مختلفة وأدوية أخرى مضادة للسل. قد يكون العلاج بستة أدوية مختلفة أو أكثر ضروريًا، إذا كنت مصابًا بنوع مقاوم للأدوية من السل.
الأدوية الجديدة وجداول العلاج التي وافقت عليها إدارة الغذاء والدواء هي
- تمت الموافقة على دواء بيداكيلين (سيرتورو) لعلاج السل المقاوم للأدوية المتعددة
- البحث عن موكسيفلوكساسين (مع دواء مضاد للميكروبات)، مما يشير إلى أنه قد يساعد في بروتوكولات العلاج.
العلاجات الجراحية
يتم إجراء استئصال جراحي لأنسجة الرئة المريضة في بعض المرضى عندما يكون تدمير الرئة شديدًا.
الآثار الجانبية
فقدان الشهية، اليرقانالغثيان أو القيء، وتكوين كدمات (نزيف)، وتغيرات في الرؤية هي بعض الآثار الجانبية لعلاج السل.
يجب على الأشخاص الذين يتناولون أدوية السل تجنب تناول جرعات عالية من المضادات الحيوية التي قد تضر بالكبد ويجب أن يكونوا على دراية بالأعراض مثل البول الداكن وفقدان الشهية والإسهال غير المبرر. غثيان أو القيء، أو اليرقان، أو اصفرار الجلد، أو إذا استمرت الحمى لمدة أطول من ثلاثة أيام.
الوقاية من مرض السل
1) دورة العلاج كاملة:في حالة المرضى المصابين بالسل النشط، فإن الخطوة الأكثر أهمية هي إكمال دورة العلاج بالكامل. قد تتطور بكتيريا السل مقاومة للأدوية الأكثر فعالية (على سبيل المثال: ريفامبين وإيزونيازيد) إذا توقفت عن العلاج مبكرًا أو تخطيت الجرعات. يصعب علاج السلالات المقاومة للأدوية وقد تكون قاتلة للمريض.
2) اختبار السل:إذا كنت تعيش في مناطق حيث يكون انتشار مرض السل مرتفعًا أو إذا كان لديك شك في أنك قد تكون مصابًا ببكتيريا السل، فعليك إجراء اختبار السل. إذا كانت نتيجة الاختبار إيجابية، فقد ينصحك أخصائي الرعاية الصحية بتناول الأدوية.
3) حماية نفسك وعائلتك:إن مرض السل النشط فقط هو الذي يكون شديد العدوى. وفي حالة الإصابة بمرض السل النشط، يمكنك اتخاذ بعض الاحتياطات لمنع انتشار مرض السل إلى عائلتك وأصدقائك.
- قم بتغطية فمك بمنديل أو منديل ورقي أثناء السعال أو التحدث مع الآخرين (لمنع انتشار البكتيريا في الهواء)،
- يمكنك ارتداء قناع لتقليل خطر انتقال العدوى خلال الأسابيع الثلاثة الأولى من العلاج.
- من الضروري توفير تهوية جيدة للغرف، حيث يمكن لبكتيريا السل أن تنتشر بسهولة أكبر في الغرف المغلقة والمساحات الصغيرة.
- خلال الأسابيع القليلة الأولى من الإصابة بمرض السل النشط، تجنب البقاء أو النوم في نفس الغرفة مع أشخاص آخرين. تجنب الذهاب إلى الأماكن العامة مثل أماكن العمل والمدارس والحدائق وما إلى ذلك.
- يمكن الوقاية من السل المقاوم للأدوية المتعددة والسل المقاوم للأدوية على نطاق واسع من خلال التشخيص السريع لحالات الأفراد المشتبه في إصابتهم بالسل في المناطق التي ينتشر فيها السل. كما يمكن للمراقبة السريعة للمرضى، واتباع إرشادات العلاج الموصى بها، ومراقبة استجابة المرضى للعلاج والتأكد من إكمال العلاج، أن تمنع أيضًا السل المقاوم للأدوية المتعددة والسل المقاوم للأدوية المتعددة.
- ويجب استشارة خبراء مكافحة العدوى والرعاية الصحية المهنية لاتخاذ التدابير الاحترازية اللازمة لمنع انتشار مرض السل (خاصة في الأماكن المزدحمة مثل السجون ودور رعاية المسنين وملاجئ المشردين).
- يجب اتخاذ الإجراءات البيئية والإدارية اللازمة لمنع انتشار مرض السل. ويقل خطر التعرض لمرض السل بمجرد تنفيذ هذه الاحتياطات أو الإجراءات. كما يمكن اتخاذ تدابير شخصية إضافية تشمل استخدام أجهزة الحماية التنفسية الشخصية.
- يتم إعطاء لقاح Bacillus Calmette-Guerin (BCG) للأطفال للوقاية من الأشكال الشديدة من مرض السل في المناطق التي يكون فيها انتشار مرض السل مرتفعًا.
الاسئلة المتكررة من مرض السل
1) كيف يمكنني منع نفسي من الإصابة بمرض السل؟
تجنب الاتصال الوثيق مع مرضى السل المعروفين في البيئات المزدحمة والمغلقة مثل المستشفيات والعيادات والسجون أو ملاجئ المشردين.
2) ماذا يجب أن أفعل إذا كنت أعتقد أنني تعرضت لشخص مصاب بمرض السل؟
إذا كنت تعتقد أنك تعرضت لشخص مصاب بمرض السل، يجب عليك الاتصال بطبيبك وإبلاغه عن تعرضك وإجراء اختبار جلد السل أو اختبار دم السل.
3) هل يمكن أن يساعد لقاح السل (BCG) في الوقاية من السل المقاوم للأدوية المتعددة؟
يُطلق على لقاح السل اسم Bacille Calmette-Guérin (BCG)، ويُستخدم في العديد من البلدان للوقاية من الأشكال الشديدة من السل لدى الأطفال. ومع ذلك، لم يثبت أنه يمنع السل تمامًا لدى الشخص الذي تناول لقاح BCG.
يضم مستشفيات أبولو أفضل أطباء السل في الهند. للعثور على أفضل أطباء السل في مدينتك القريبة، قم بزيارة الروابط أدناه:
https://www.askapollo.com/book-health-check









 أفضل مستشفى بالقرب مني في تشيناي
أفضل مستشفى بالقرب مني في تشيناي

