- การรักษาและขั้นตอนการรักษา
- การตรวจหลอดเลือดหัวใจ - Proc...
การตรวจหลอดเลือดหัวใจ - ขั้นตอน การเตรียมการ ค่าใช้จ่าย และการฟื้นตัว
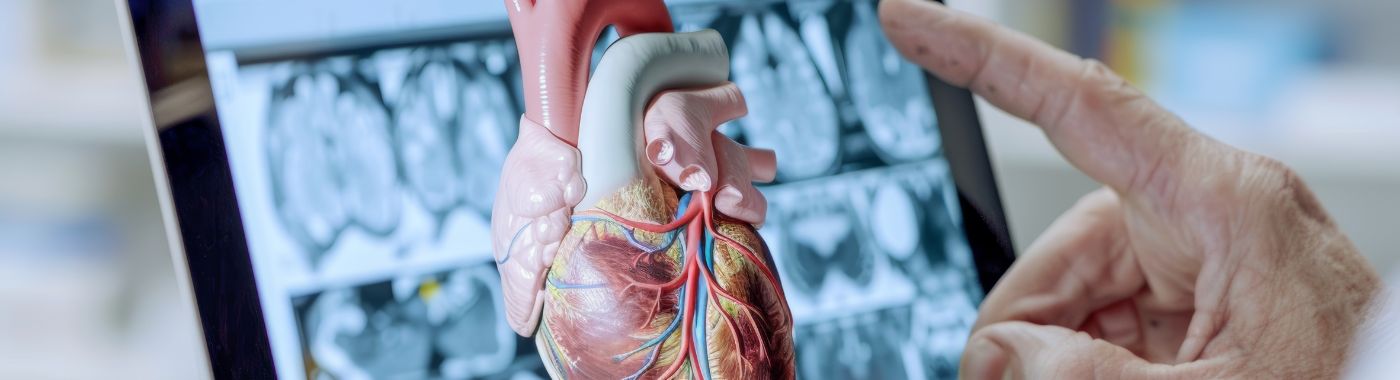
การตรวจหลอดเลือดหัวใจคืออะไร?
การตรวจหลอดเลือดหัวใจ (Coronary Angiogram) เป็นหัตถการทางภาพทางการแพทย์เฉพาะทางที่ใช้เพื่อดูหลอดเลือดของหัวใจ ขั้นตอนนี้มีความสำคัญอย่างยิ่งต่อการวินิจฉัยและประเมินโรคหลอดเลือดหัวใจ (CAD) ซึ่งเกิดขึ้นเมื่อหลอดเลือดหัวใจตีบหรืออุดตันเนื่องจากการสะสมของคราบพลัค การตรวจหลอดเลือดหัวใจ (Coronary Angiogram) จะใช้สารทึบรังสีฉีดเข้าไปในหลอดเลือดหัวใจผ่านท่อขนาดเล็กที่เรียกว่าสายสวน (Catheter) ซึ่งโดยทั่วไปจะสอดผ่านข้อมือหรือขาหนีบ จากนั้นจะมีการถ่ายภาพเอกซเรย์เพื่อดูการไหลเวียนของเลือดผ่านหลอดเลือดหัวใจ ช่วยให้ผู้ให้บริการด้านสุขภาพสามารถระบุการอุดตันหรือความผิดปกติต่างๆ ได้
วัตถุประสงค์หลักของการตรวจหลอดเลือดหัวใจ (Coronary Angiogram) คือการประเมินสภาพของหลอดเลือดหัวใจและกำหนดแนวทางการรักษาที่ดีที่สุดสำหรับผู้ป่วยที่มีอาการที่เกี่ยวข้องกับหัวใจ การตรวจนี้สามารถช่วยระบุภาวะต่างๆ เช่น เจ็บหน้าอก หัวใจวาย และปัญหาเกี่ยวกับหัวใจและหลอดเลือดอื่นๆ การตรวจนี้มีบทบาทสำคัญในการตัดสินใจเกี่ยวกับการรักษา ซึ่งอาจรวมถึงการเปลี่ยนแปลงวิถีชีวิต การใช้ยา หรือการผ่าตัด เช่น การทำบอลลูนขยายหลอดเลือดหัวใจหรือการผ่าตัดบายพาสหลอดเลือดหัวใจ โดยให้ภาพหลอดเลือดหัวใจที่ชัดเจน
เหตุใดจึงต้องทำการตรวจหลอดเลือดหัวใจ?
โดยทั่วไปแล้ว การตรวจหลอดเลือดหัวใจ (Coronary Angiography) จะแนะนำสำหรับผู้ป่วยที่มีอาการบ่งชี้ว่าเป็นโรคหลอดเลือดหัวใจหรือโรคหัวใจอื่นๆ อาการทั่วไปที่อาจนำไปสู่ขั้นตอนนี้ ได้แก่:
- อาการเจ็บหน้าอกหรือไม่สบาย: อาการนี้มักอธิบายว่าเป็นความรู้สึกกดดัน บีบ หรือแน่นในหน้าอก ซึ่งอาจบ่งบอกถึงการไหลเวียนของเลือดไปที่หัวใจลดลง
- หายใจถี่: อาการหายใจลำบากระหว่างออกกำลังกายหรือขณะพักผ่อนอาจเป็นสัญญาณของปัญหาหัวใจที่แฝงอยู่
- ความเมื่อยล้า: อาการเหนื่อยล้าโดยไม่ทราบสาเหตุ โดยเฉพาะขณะออกแรง อาจเป็นสัญญาณของปัญหาหัวใจ
- ใจสั่นหัวใจ: การเต้นของหัวใจที่ไม่สม่ำเสมอหรือหัวใจเต้นเร็วอาจบ่งชี้ถึงปัญหาของระบบไฟฟ้าของหัวใจหรือการไหลเวียนโลหิต
- ปัจจัยเสี่ยง: ผู้ป่วยที่มีปัจจัยเสี่ยง เช่น ความดันโลหิตสูง คอเลสเตอรอลสูง เบาหวาน การสูบบุหรี่ หรือมีประวัติครอบครัวเป็นโรคหัวใจ ก็อาจเป็นผู้สมควรเข้ารับการตรวจหลอดเลือดหัวใจได้ แม้ว่าจะไม่มีอาการแสดงก็ตาม
การตัดสินใจทำการตรวจหลอดเลือดหัวใจ (Coronary Angiography) มักพิจารณาจากผลการตรวจวินิจฉัยอื่นๆ เช่น การตรวจคลื่นไฟฟ้าหัวใจ (ECG) การทดสอบสมรรถภาพหัวใจ (Stress Test) หรือการตรวจคลื่นเสียงสะท้อนหัวใจ (Echocardiogram) หากผลการตรวจเหล่านี้บ่งชี้ว่ามีโรคหลอดเลือดหัวใจตีบอย่างรุนแรง การตรวจหลอดเลือดหัวใจ (Coronary Angiography) อาจเป็นขั้นตอนต่อไปเพื่อยืนยันการวินิจฉัยและประเมินความรุนแรงของโรค
ข้อบ่งชี้สำหรับการตรวจหลอดเลือดหัวใจ
สถานการณ์ทางคลินิกและผลการตรวจหลายอย่างอาจบ่งชี้ถึงความจำเป็นในการตรวจหลอดเลือดหัวใจ ซึ่งรวมถึง:
- โรคหลอดเลือดหัวใจตีบไม่แน่นอน: ผู้ป่วยที่มีอาการเจ็บหน้าอกอย่างรุนแรงซึ่งเกิดขึ้นขณะพักผ่อนหรือออกแรงเพียงเล็กน้อย อาจต้องได้รับการประเมินทันทีผ่านการตรวจหลอดเลือดหัวใจเพื่อประเมินความเสี่ยงของการเกิดอาการหัวใจวาย
- กล้ามเนื้อหัวใจตายเฉียบพลัน (หัวใจวาย): หากผู้ป่วยมีอาการของอาการหัวใจวาย มักจะต้องทำการตรวจหลอดเลือดหัวใจอย่างเร่งด่วนเพื่อระบุและรักษาการอุดตันในหลอดเลือดหัวใจ
- ผลการทดสอบความเครียดเชิงบวก: หากการทดสอบความเครียดบ่งชี้ว่าหัวใจไม่ได้รับเลือดเพียงพอในระหว่างกิจกรรมทางกาย อาจจำเป็นต้องทำการตรวจหลอดเลือดหัวใจเพื่อสร้างภาพหลอดเลือดหัวใจและระบุสาเหตุ
- โรคหลอดเลือดหัวใจตีบรุนแรง: ผู้ป่วยที่ได้รับการวินิจฉัยว่ามีการอุดตันของหลอดเลือดหัวใจอย่างมีนัยสำคัญจากการตรวจภาพแบบไม่รุกราน อาจได้รับการส่งตัวไปทำการตรวจหลอดเลือดหัวใจเพื่อประเมินขอบเขตของโรคและวางแผนการแทรกแซงที่อาจเกิดขึ้น
- การประเมินก่อนการผ่าตัด: ในบางกรณี อาจต้องทำการตรวจหลอดเลือดหัวใจก่อนการผ่าตัดใหญ่ โดยเฉพาะในผู้ป่วยที่มีโรคหัวใจหรือมีปัจจัยเสี่ยงที่ทราบอยู่แล้ว เพื่อให้แน่ใจว่าหัวใจแข็งแรงเพียงพอที่จะทนต่อขั้นตอนการผ่าตัดได้
- การประเมินภาวะหัวใจล้มเหลว: สำหรับผู้ป่วยที่มีภาวะหัวใจล้มเหลวโดยไม่ทราบสาเหตุ การตรวจหลอดเลือดหัวใจสามารถช่วยระบุได้ว่าโรคหลอดเลือดหัวใจมีส่วนทำให้เกิดอาการดังกล่าวหรือไม่
- การประเมินการแทรกแซงก่อนหน้านี้: ผู้ป่วยที่เคยได้รับขั้นตอนการรักษา เช่น การทำบอลลูนขยายหลอดเลือดหัวใจ หรือการทำบายพาสหลอดเลือดหัวใจ (CABG) อาจจำเป็นต้องทำการตรวจหลอดเลือดหัวใจเพื่อประเมินสถานะของหลอดเลือดหัวใจและความสำเร็จของการรักษาครั้งก่อน
ประเภทของการตรวจหลอดเลือดหัวใจ
แม้ว่าคำว่า "การตรวจหลอดเลือดหัวใจ" โดยทั่วไปจะหมายถึงหัตถการเดียวกัน แต่ก็มีเทคนิคและวิธีการเฉพาะที่สามารถนำไปใช้ได้ตามความต้องการของผู้ป่วยและความต้องการของผู้ให้บริการด้านสุขภาพ ประเภทที่พบบ่อยที่สุด ได้แก่:
- การตรวจหลอดเลือดหัวใจเพื่อวินิจฉัย: นี่คือขั้นตอนมาตรฐานที่ใช้ในการตรวจหลอดเลือดหัวใจและประเมินการอุดตันหรือความผิดปกติ มักทำในผู้ป่วยที่สงสัยว่าเป็นโรคหลอดเลือดหัวใจ
- การตรวจหลอดเลือดหัวใจแบบแทรกแซง: ในบางกรณี การตรวจหลอดเลือดหัวใจอาจทำควบคู่ไปกับหัตถการแทรกแซง เช่น การทำบอลลูนขยายหลอดเลือด (Angioplasty) และการใส่ขดลวดขยายหลอดเลือด (Stenting) หากตรวจพบการอุดตันอย่างมีนัยสำคัญระหว่างการตรวจหลอดเลือด ผู้ให้บริการด้านสุขภาพอาจเลือกทำบอลลูนขยายหลอดเลือด (Angioplasty) เพื่อเปิดหลอดเลือดแดงและใส่ขดลวดขยายหลอดเลือด (Stent) เพื่อให้หลอดเลือดเปิดอยู่
- การตรวจหลอดเลือดหัวใจด้วย CT: เทคนิคการถ่ายภาพแบบไม่รุกรานนี้ใช้เอกซเรย์คอมพิวเตอร์ (CT) เพื่อสร้างภาพหลอดเลือดหัวใจที่มีรายละเอียด มักใช้กับผู้ป่วยที่อาจไม่เหมาะกับการตรวจหลอดเลือดหัวใจแบบดั้งเดิม หรือผู้ที่มีความเสี่ยงต่อโรคหลอดเลือดหัวใจต่ำถึงปานกลาง
- การอัลตราซาวนด์ภายในหลอดเลือด (IVUS): เทคนิคนี้เกี่ยวข้องกับการใช้ภาพอัลตราซาวนด์จากภายในหลอดเลือดหัวใจเพื่อให้ข้อมูลโดยละเอียดเกี่ยวกับโครงสร้างของผนังหลอดเลือดและระดับการสะสมของคราบพลัค มักใช้ร่วมกับการตรวจหลอดเลือดหัวใจแบบดั้งเดิมเพื่อเพิ่มความแม่นยำในการวินิจฉัย
- เอกซ์เรย์การเชื่อมโยงกันด้วยแสง (OCT): คล้ายกับ IVUS, OCT ให้ภาพความละเอียดสูงของหลอดเลือดหัวใจโดยใช้คลื่นแสง เทคนิคนี้สามารถช่วยประเมินลักษณะของคราบพลัคและช่วยตัดสินใจในการรักษา
โดยสรุป การตรวจหลอดเลือดหัวใจ (Coronary Angiography) เป็นหัตถการสำคัญในการวินิจฉัยและจัดการโรคหลอดเลือดหัวใจ การทำความเข้าใจวัตถุประสงค์ ข้อบ่งชี้ และประเภทของหัตถการนี้ จะช่วยให้ผู้ป่วยสามารถเตรียมความพร้อมสำหรับสิ่งที่จะเกิดขึ้นและผลกระทบต่อสุขภาพหัวใจได้ดีขึ้น ในบทความส่วนถัดไป เราจะเจาะลึกถึงการเตรียมตัวสำหรับการตรวจหลอดเลือดหัวใจ ลักษณะของหัตถการ และสิ่งที่ผู้ป่วยสามารถคาดหวังได้ในระหว่างการฟื้นตัวหลังการตรวจหลอดเลือดหัวใจ
ข้อห้ามสำหรับการตรวจหลอดเลือดหัวใจ
แม้ว่าการตรวจหลอดเลือดหัวใจจะเป็นเครื่องมือวินิจฉัยที่มีประโยชน์สำหรับการประเมินสุขภาพหัวใจ แต่ภาวะหรือปัจจัยบางอย่างอาจทำให้ผู้ป่วยไม่เหมาะกับการผ่าตัดนี้ การทำความเข้าใจข้อห้ามเหล่านี้เป็นสิ่งสำคัญอย่างยิ่งสำหรับทั้งผู้ป่วยและผู้ให้บริการด้านสุขภาพ เพื่อให้มั่นใจถึงความปลอดภัยและประสิทธิภาพ
- อาการแพ้รุนแรง: ผู้ป่วยที่มีประวัติแพ้สารทึบรังสีไอโอดีน ซึ่งมักใช้ระหว่างการผ่าตัด อาจมีความเสี่ยงต่ออาการแพ้อย่างรุนแรง ในกรณีเช่นนี้ อาจพิจารณาใช้วิธีการตรวจทางรังสีวิทยาแบบอื่น
- ความผิดปกติของไต: ผู้ที่มีภาวะไตบกพร่องอย่างรุนแรงอาจไม่เหมาะกับการตรวจหลอดเลือดหัวใจ สีคอนทราสต์อาจส่งผลต่อการทำงานของไต นำไปสู่ภาวะที่เรียกว่าภาวะไตเสื่อมจากสารทึบรังสี
- โรคเลือดออกที่ไม่ได้รับการควบคุม: ผู้ป่วยที่มีภาวะเลือดออกผิดปกติหรือผู้ที่ใช้ยาต้านการแข็งตัวของเลือดอาจมีความเสี่ยงเพิ่มขึ้นระหว่างการผ่าตัด การควบคุมภาวะเหล่านี้เป็นสิ่งสำคัญก่อนเข้ารับการตรวจหลอดเลือดหัวใจ
- หัวใจล้มเหลวอย่างรุนแรง: ผู้ป่วยที่มีภาวะหัวใจล้มเหลวระยะลุกลามอาจไม่สามารถทนต่อการผ่าตัดได้เนื่องจากความเครียดที่ส่งผลต่อหัวใจ จำเป็นต้องมีการประเมินอย่างละเอียดโดยแพทย์โรคหัวใจเพื่อพิจารณาความเสี่ยงและประโยชน์ที่ได้รับ
- การติดเชื้อ: หากผู้ป่วยมีการติดเชื้ออยู่ โดยเฉพาะบริเวณที่จะใส่สายสวน อาจต้องเลื่อนขั้นตอนการรักษาออกไปเพื่อป้องกันการแพร่กระจายของการติดเชื้อ
- การตั้งครรภ์: โดยทั่วไปไม่แนะนำให้สตรีมีครรภ์เข้ารับการตรวจหลอดเลือดหัวใจเนื่องจากอาจมีความเสี่ยงต่อทารกในครรภ์จากการได้รับรังสีและสีคอนทราสต์
- อาการหัวใจวายหรือโรคหลอดเลือดสมองเมื่อเร็วๆ นี้: ผู้ป่วยที่เพิ่งมีอาการหัวใจวายหรือโรคหลอดเลือดสมองอาจต้องรอจนกว่าจะมีอาการคงที่ก่อนจึงจะเข้ารับการตรวจหลอดเลือดหัวใจ
- โรคอ้วนขั้นรุนแรง: ในบางกรณี โรคอ้วนรุนแรงอาจทำให้ขั้นตอนการรักษามีความซับซ้อนเนื่องจากความยากลำบากในการเข้าถึงหลอดเลือดหรือความเสี่ยงต่อภาวะแทรกซ้อนที่เพิ่มขึ้น
ก่อนเข้ารับการตรวจหลอดเลือดหัวใจ ผู้ป่วยควรแจ้งประวัติทางการแพทย์และอาการป่วยที่มีอยู่ให้ผู้ให้บริการด้านสุขภาพทราบก่อน เพื่อให้แน่ใจว่าขั้นตอนการตรวจมีความเหมาะสมและปลอดภัยสำหรับผู้ป่วยแต่ละราย
การเตรียมตัวก่อนการตรวจหลอดเลือดหัวใจ
การเตรียมตัวสำหรับการตรวจหลอดเลือดหัวใจเป็นขั้นตอนสำคัญที่ช่วยให้มั่นใจว่าขั้นตอนต่างๆ จะเป็นไปอย่างราบรื่น ต่อไปนี้คือคำแนะนำ การทดสอบ และข้อควรระวังที่สำคัญก่อนการผ่าตัดที่ผู้ป่วยควรปฏิบัติตาม:
- การปรึกษาหารือกับผู้ให้บริการด้านสุขภาพ: ก่อนเข้ารับการรักษา ผู้ป่วยจะต้องปรึกษาแพทย์โรคหัวใจ เพื่อเป็นการเตรียมการสำหรับปรึกษาเกี่ยวกับข้อกังวลต่างๆ ตรวจสอบประวัติทางการแพทย์ และทำความเข้าใจวัตถุประสงค์ของการรักษา
- ยา: ผู้ป่วยควรแจ้งแพทย์เกี่ยวกับยาทุกชนิดที่กำลังรับประทานอยู่ รวมถึงยาที่จำหน่ายหน้าเคาน์เตอร์และอาหารเสริม ยาบางชนิดอาจจำเป็นต้องปรับหรือหยุดยาชั่วคราวก่อนเข้ารับการรักษา โดยเฉพาะยาละลายลิ่มเลือด
- การถือศีลอด: โดยทั่วไปผู้ป่วยจะได้รับคำแนะนำให้งดอาหารเป็นเวลาหลายชั่วโมงก่อนการตรวจหลอดเลือด ซึ่งโดยปกติหมายถึงงดอาหารหรือเครื่องดื่มหลังเที่ยงคืนของคืนก่อนเข้ารับการตรวจ การอดอาหารจะช่วยลดความเสี่ยงของภาวะแทรกซ้อนระหว่างการให้ยาระงับประสาท
- การทดสอบก่อนขั้นตอน: ก่อนการตรวจหลอดเลือดหัวใจ อาจต้องมีการตรวจเพิ่มเติม ขึ้นอยู่กับสถานะสุขภาพของผู้ป่วย ซึ่งอาจรวมถึงการตรวจเลือด การตรวจคลื่นไฟฟ้าหัวใจ (ECG) หรือการตรวจด้วยภาพเพื่อประเมินการทำงานของหัวใจ
- การจัดเตรียมการขนส่ง: เนื่องจากขั้นตอนนี้ต้องใช้ยาสลบ ผู้ป่วยจึงควรให้คนขับรถมารับกลับบ้าน การขับรถทันทีหลังการผ่าตัดไม่ปลอดภัย เนื่องจากยาสลบอาจมีผลต่อผู้ป่วยในระยะยาว
- เสื้อผ้าและของใช้ส่วนตัว: ผู้ป่วยควรสวมเสื้อผ้าที่สบายและอาจถูกขอให้เปลี่ยนเป็นชุดของโรงพยาบาล ขอแนะนำให้ทิ้งของมีค่าไว้ที่บ้าน เนื่องจากอาจไม่อนุญาตให้เข้าห้องทำหัตถการ
- การพูดคุยเกี่ยวกับอาการแพ้: ผู้ป่วยควรแจ้งผู้ให้บริการด้านสุขภาพของตนเกี่ยวกับอาการแพ้ใดๆ โดยเฉพาะอย่างยิ่งต่อสารทึบรังสีหรือยา หากมีประวัติแพ้ยา อาจสั่งจ่ายยาล่วงหน้าเพื่อลดความเสี่ยงของการเกิดอาการแพ้
- ไฮเดร: การดื่มน้ำให้เพียงพอก่อนเข้ารับการตรวจสามารถช่วยการทำงานของไตได้ โดยเฉพาะอย่างยิ่งหากต้องใช้สารทึบรังสี อย่างไรก็ตาม ผู้ป่วยควรปฏิบัติตามคำแนะนำเฉพาะเกี่ยวกับการดื่มน้ำตามคำแนะนำของผู้ให้บริการด้านสุขภาพ
ผู้ป่วยสามารถช่วยให้แน่ใจว่าการตรวจหลอดเลือดหัวใจจะประสบความสำเร็จและลดความเสี่ยงที่อาจเกิดขึ้นได้โดยปฏิบัติตามขั้นตอนการเตรียมการเหล่านี้
การตรวจหลอดเลือดหัวใจ: ขั้นตอนโดยละเอียด
การทำความเข้าใจสิ่งที่จะเกิดขึ้นระหว่างการตรวจหลอดเลือดหัวใจจะช่วยบรรเทาความวิตกกังวลและเตรียมความพร้อมให้ผู้ป่วยสำหรับประสบการณ์นี้ นี่คือภาพรวมขั้นตอนโดยละเอียดของขั้นตอนการตรวจ:
- มาถึงและเช็คอิน: ผู้ป่วยจะมาถึงโรงพยาบาลหรือศูนย์ผู้ป่วยนอกและเช็คอิน พวกเขาอาจถูกขอให้กรอกเอกสารบางอย่างและให้ความยินยอมสำหรับขั้นตอนการรักษา
- การประเมินก่อนขั้นตอน: พยาบาลจะทำการประเมินเบื้องต้น ตรวจสัญญาณชีพและยืนยันประวัติทางการแพทย์ของผู้ป่วย นอกจากนี้ยังเป็นโอกาสให้ผู้ป่วยถามคำถามในนาทีสุดท้ายได้อีกด้วย
- ข้อแนะนำในการเตรียมตัวก่อนตรวจ: ผู้ป่วยจะต้องเปลี่ยนเป็นชุดคลุมของโรงพยาบาล และอาจมีการใส่สายน้ำเกลือ (IV) ที่แขนเพื่อจ่ายยาและสารน้ำ ผู้ป่วยจะถูกนำตัวไปยังห้องทำหัตถการ ซึ่งผู้ป่วยจะนอนราบอยู่บนโต๊ะตรวจ
- ใจเย็น: เพื่อช่วยให้ผู้ป่วยผ่อนคลาย อาจให้ยาคลายเครียดผ่านทางหลอดเลือดดำ ผู้ป่วยจะยังคงตื่นอยู่ แต่อาจรู้สึกง่วงและผ่อนคลาย
- การดมยาสลบเฉพาะที่: บริเวณที่จะสอดสายสวน ซึ่งปกติจะอยู่ที่ขาหนีบหรือข้อมือ จะได้รับการทำความสะอาดและฉีดยาชาเฉพาะที่ ซึ่งจะช่วยลดความรู้สึกไม่สบายระหว่างการผ่าตัด
- การใส่สายสวน: แพทย์จะสอดสายสวนเข้าไปในหลอดเลือดด้วยท่อขนาดเล็กและยืดหยุ่นที่เรียกว่าสายสวน แพทย์จะนำสายสวนผ่านหลอดเลือดไปยังหลอดเลือดหัวใจโดยใช้เทคนิคฟลูออโรสโคปี ซึ่งเป็นการถ่ายภาพเอกซเรย์แบบเรียลไทม์ชนิดหนึ่ง
- การฉีดสีคอนทราสต์: เมื่อใส่สายสวนเรียบร้อยแล้ว จะมีการฉีดสารทึบรังสีผ่านสายสวน สารทึบรังสีนี้จะช่วยเน้นหลอดเลือดหัวใจในภาพเอกซเรย์ ทำให้แพทย์มองเห็นการอุดตันหรือความผิดปกติต่างๆ ได้
- การถ่ายภาพ: เมื่อสีย้อมไหลผ่านหลอดเลือดแดง จะมีการถ่ายภาพเอกซเรย์หลายชุด แพทย์จะวิเคราะห์ภาพเหล่านี้อย่างละเอียดเพื่อประเมินสภาพของหลอดเลือดหัวใจ
- การเสร็จสิ้นขั้นตอน: หลังจากการถ่ายภาพเสร็จสิ้น จะมีการถอดสายสวนออก จะมีการกดบริเวณที่ใส่สายสวนเพื่อป้องกันเลือดออก และจะพันผ้าพันแผลบริเวณนั้น
- การกู้คืน: ผู้ป่วยจะถูกนำตัวไปยังห้องพักฟื้น ซึ่งจะมีการเฝ้าติดตามอาการเป็นระยะเวลาสั้นๆ จะมีการตรวจวัดสัญญาณชีพ และอาจแนะนำให้ผู้ป่วยนอนราบเป็นเวลาสองสามชั่วโมงเพื่อลดความเสี่ยงของการมีเลือดออก
- คำแนะนำหลังการรักษา: เมื่ออาการคงที่แล้ว ผู้ป่วยจะได้รับคำแนะนำเกี่ยวกับวิธีดูแลบริเวณที่ใส่ และกิจกรรมที่ควรหลีกเลี่ยงในวันถัดไป ผู้ป่วยจะหารือเกี่ยวกับการนัดติดตามผลและการเปลี่ยนแปลงวิถีชีวิตที่จำเป็นตามผลการตรวจหลอดเลือด
โดยการเข้าใจกระบวนการทีละขั้นตอนของการตรวจหลอดเลือดหัวใจ ผู้ป่วยจะรู้สึกเตรียมพร้อมและได้รับข้อมูลเกี่ยวกับประสบการณ์ของตนมากขึ้น
ความเสี่ยงและภาวะแทรกซ้อนของการตรวจหลอดเลือดหัวใจ
เช่นเดียวกับหัตถการทางการแพทย์อื่นๆ การตรวจหลอดเลือดหัวใจมีความเสี่ยงและภาวะแทรกซ้อนที่อาจเกิดขึ้นได้ แม้ว่าผู้ป่วยส่วนใหญ่จะเข้ารับการตรวจโดยไม่มีปัญหาใดๆ แต่การตระหนักถึงความเสี่ยงทั้งที่พบได้บ่อยและพบได้น้อยก็เป็นสิ่งสำคัญ
ความเสี่ยงทั่วไป:
- เลือดออก: การมีเลือดออกเล็กน้อยที่บริเวณที่ใส่สายสวนเป็นเรื่องปกติ แต่โดยปกติจะหายได้เร็วด้วยแรงกด
- ห้อ: อาจมีเลือดคั่งสะสมบริเวณที่ใส่ ทำให้เกิดอาการบวมและรู้สึกไม่สบาย โดยทั่วไปอาการจะหายไปเอง
- การติดเชื้อ: มีความเสี่ยงเล็กน้อยที่จะเกิดการติดเชื้อบริเวณที่ใส่สายสวน การดูแลและสุขอนามัยที่เหมาะสมจะช่วยลดความเสี่ยงนี้ได้
- ปฏิกิริยาการแพ้: ผู้ป่วยบางรายอาจมีอาการแพ้เล็กน้อยต่อสีย้อมคอนทราสต์ เช่น อาการคันหรือผื่น อาการแพ้รุนแรงพบได้น้อยแต่สามารถเกิดขึ้นได้
ความเสี่ยงที่หายาก:
- หัวใจวาย: แม้ว่าจะไม่ค่อยเกิดขึ้น แต่ก็มีความเสี่ยงเล็กน้อยที่จะเกิดอาการหัวใจวายในระหว่างหรือหลังขั้นตอนการรักษา โดยเฉพาะในผู้ป่วยที่มีภาวะหัวใจอยู่แล้ว
- โรคหลอดเลือดสมอง: ภาวะแทรกซ้อนที่พบได้น้อยมาก หรือที่เรียกว่าโรคหลอดเลือดสมอง อาจเกิดขึ้นได้หากลิ่มเลือดก่อตัวและเดินทางไปที่สมองในระหว่างขั้นตอนการรักษา
- ความเสียหายของไต: ในผู้ป่วยที่มีปัญหาไตอยู่ก่อนแล้ว สีคอนทราสต์อาจทำให้เกิดความเสียหายต่อไต ซึ่งเรียกว่า โรคไตที่เกิดจากคอนทราสต์
- ความเสียหายของหลอดเลือดแดง: สายสวนอาจสร้างความเสียหายให้กับหลอดเลือด ทำให้เกิดภาวะแทรกซ้อน เช่น การผ่าตัดหรือการแตก ซึ่งอาจต้องได้รับการผ่าตัด
- ภาวะ: ผู้ป่วยบางรายอาจมีอาการหัวใจเต้นผิดจังหวะในระหว่างขั้นตอนการรักษา ซึ่งโดยปกติจะหายได้เร็วแต่ก็อาจสร้างความกังวลได้
แม้ว่าโดยทั่วไปความเสี่ยงที่เกี่ยวข้องกับการตรวจหลอดเลือดหัวใจจะค่อนข้างต่ำ แต่ผู้ป่วยควรปรึกษาผู้ให้บริการด้านสุขภาพเกี่ยวกับข้อกังวลต่างๆ ของตน การทำความเข้าใจภาวะแทรกซ้อนที่อาจเกิดขึ้นจะช่วยให้ผู้ป่วยตัดสินใจเกี่ยวกับสุขภาพหัวใจและความจำเป็นของการผ่าตัดได้อย่างชาญฉลาด
การฟื้นตัวหลังการตรวจหลอดเลือดหัวใจ
หลังจากการตรวจหลอดเลือดหัวใจด้วยการฉีดสี ผู้ป่วยอาจต้องพักฟื้นเป็นระยะเวลานาน ซึ่งแตกต่างกันไปตามสภาพร่างกายและความซับซ้อนของขั้นตอนการรักษา โดยทั่วไป กระบวนการพักฟื้นสามารถแบ่งออกเป็นหลายระยะ ดังนี้
การฟื้นตัวทันที (ไม่กี่ชั่วโมงแรก):
หลังการผ่าตัด ผู้ป่วยมักจะได้รับการเฝ้าติดตามอาการในพื้นที่พักฟื้นเป็นเวลาสองสามชั่วโมง ในช่วงเวลานี้ ผู้ให้บริการด้านสุขภาพจะตรวจวัดสัญญาณชีพและตรวจสอบว่าไม่มีภาวะแทรกซ้อนใดๆ เกิดขึ้นทันที ผู้ป่วยอาจรู้สึกมึนงงจากฤทธิ์ยาระงับประสาท และมักรู้สึกไม่สบายบริเวณที่ใส่สายสวน
24 ชั่วโมงแรก:
ผู้ป่วยส่วนใหญ่สามารถกลับบ้านได้ภายในไม่กี่ชั่วโมงหลังการผ่าตัด หากไม่มีภาวะแทรกซ้อนใดๆ จำเป็นต้องมีคนขับรถไปส่งที่บ้าน ในช่วง 24 ชั่วโมงแรก การพักผ่อนเป็นสิ่งสำคัญอย่างยิ่ง ผู้ป่วยควรหลีกเลี่ยงกิจกรรมที่ต้องออกแรงมากและการยกของหนัก การดื่มน้ำมากๆ จะช่วยชะล้างสารทึบรังสีที่ใช้ในการตรวจหลอดเลือด
สัปดาห์แรก:
โดยทั่วไปผู้ป่วยจะได้รับคำแนะนำให้ค่อยๆ กลับไปทำกิจกรรมตามปกติภายในสองสามวัน กิจกรรมเบาๆ เช่น การเดิน อาจเป็นประโยชน์ อย่างไรก็ตาม สิ่งสำคัญคือต้องหลีกเลี่ยงการออกกำลังกายหนักหรือการยกของหนักเป็นเวลาอย่างน้อยหนึ่งสัปดาห์ หากใส่สายสวนผ่านข้อมือ ผู้ป่วยควรระมัดระวังในการใช้แขนข้างนั้น
การดูแลติดตามผล:
โดยทั่วไปจะมีการนัดติดตามผลกับผู้ให้บริการด้านสุขภาพภายในหนึ่งหรือสองสัปดาห์หลังการผ่าตัด การนัดครั้งนี้จะช่วยให้แพทย์ประเมินการฟื้นตัวและหารือเกี่ยวกับการรักษาเพิ่มเติมหากจำเป็น
เคล็ดลับการดูแลภายหลัง:
- รักษาบริเวณที่ใส่สายสวนให้สะอาดและแห้ง
- เฝ้าระวังสัญญาณการติดเชื้อ เช่น มีรอยแดง บวม หรือมีตกขาวมากขึ้น
- รับประทานยาตามที่แพทย์สั่ง รวมถึงยาละลายลิ่มเลือดทุกชนิด
- รักษาการรับประทานอาหารให้ดีต่อสุขภาพหัวใจและดื่มน้ำให้เพียงพอ
- หลีกเลี่ยงการสูบบุหรี่และจำกัดการดื่มแอลกอฮอล์
เมื่อใดจึงจะกลับมาทำกิจกรรมตามปกติ:
ผู้ป่วยส่วนใหญ่สามารถกลับไปทำกิจกรรมตามปกติได้ภายในหนึ่งสัปดาห์ แต่สิ่งสำคัญคือต้องฟังเสียงร่างกายของคุณ หากคุณมีอาการผิดปกติใดๆ เช่น เจ็บหน้าอกหรือหายใจลำบาก ให้ติดต่อผู้ให้บริการด้านสุขภาพของคุณทันที
ประโยชน์ของการตรวจหลอดเลือดหัวใจ
การตรวจหลอดเลือดหัวใจเป็นเครื่องมือวินิจฉัยที่สำคัญซึ่งมีประโยชน์มากมายสำหรับผู้ป่วยที่มีอาการสงสัยว่าเป็นโรคหัวใจ ต่อไปนี้คือผลลัพธ์สำคัญที่ส่งผลต่อสุขภาพและคุณภาพชีวิตที่เกี่ยวข้องกับขั้นตอนนี้:
- การวินิจฉัยที่แม่นยำ: การตรวจหลอดเลือดหัวใจจะช่วยให้เห็นหลอดเลือดหัวใจได้ชัดเจน ช่วยให้แพทย์สามารถระบุการอุดตันหรือการตีบแคบได้ การวินิจฉัยที่แม่นยำนี้มีความสำคัญอย่างยิ่งต่อการกำหนดแผนการรักษาที่เหมาะสม
- แนวทางการตัดสินใจการรักษา: ผลการตรวจหลอดเลือดหัวใจสามารถช่วยให้ผู้ให้บริการด้านการแพทย์ตัดสินใจได้ว่าผู้ป่วยจำเป็นต้องมีการแทรกแซงเพิ่มเติม เช่น การทำบอลลูนขยายหลอดเลือดหรือการใส่ขดลวดหรือไม่ หรือการจัดการยาจะเพียงพอหรือไม่
- การป้องกันอาการหัวใจวาย: การตรวจหลอดเลือดหัวใจสามารถช่วยป้องกันภาวะหัวใจวายได้ด้วยการตรวจพบการอุดตันที่สำคัญตั้งแต่ระยะเริ่มแรก การแทรกแซงอย่างทันท่วงทีสามารถลดความเสี่ยงของการเกิดภาวะหัวใจและหลอดเลือดรุนแรงได้อย่างมาก
- คุณภาพชีวิตที่ดีขึ้น: สำหรับผู้ป่วยที่มีโรคหลอดเลือดหัวใจอยู่แล้ว การตรวจหลอดเลือดหัวใจด้วยการฉีดสี (Coronary angiogram) จะช่วยให้อาการต่างๆ ดีขึ้น เช่น อาการเจ็บหน้าอกลดลง และความทนทานต่อการออกกำลังกายเพิ่มขึ้น การปรับปรุงนี้จะช่วยยกระดับคุณภาพชีวิตโดยรวม
- การตรวจติดตามสุขภาพหัวใจ: สำหรับผู้ป่วยที่มีภาวะหัวใจอยู่แล้ว การตรวจหลอดเลือดหัวใจเป็นประจำสามารถช่วยติดตามความคืบหน้าของโรคและประสิทธิผลของกลยุทธ์การรักษาได้
ค่าใช้จ่ายในการตรวจหลอดเลือดหัวใจในอินเดียคือเท่าไร?
ค่าใช้จ่ายในการตรวจหลอดเลือดหัวใจในอินเดียโดยทั่วไปจะอยู่ระหว่าง 1,00,000 ถึง 2,50,000 รูปี ปัจจัยหลายประการที่มีผลต่อค่าใช้จ่ายนี้ ได้แก่:
- ประเภทโรงพยาบาล: ชื่อเสียงและสิ่งอำนวยความสะดวกของโรงพยาบาลอาจส่งผลต่อราคาได้อย่างมาก โรงพยาบาลระดับไฮเอนด์อาจเรียกเก็บค่าบริการที่สูงขึ้นเนื่องจากเทคโนโลยีขั้นสูงและการดูแลเฉพาะทาง
- ที่ตั้ง: ค่าใช้จ่ายอาจแตกต่างกันไปในแต่ละเมือง โดยเขตมหานครมักจะมีราคาแพงกว่าเมืองเล็กๆ
- ประเภทห้อง: การเลือกห้องพัก (ส่วนตัว กึ่งส่วนตัว หรือทั่วไป) อาจส่งผลต่อต้นทุนโดยรวมได้เช่นกัน
- ภาวะแทรกซ้อน: หากเกิดภาวะแทรกซ้อนใดๆ ในระหว่างขั้นตอนการรักษา อาจมีค่าใช้จ่ายเพิ่มเติมสำหรับการดูแลเพิ่มเติมหรือการแทรกแซงเพิ่มเติม
โรงพยาบาล Apollo มีข้อได้เปรียบมากมาย ทั้งสิ่งอำนวยความสะดวกที่ทันสมัย บุคลากรทางการแพทย์ผู้เชี่ยวชาญ และการดูแลที่ครอบคลุม ผู้ป่วยจะได้รับบริการคุณภาพสูงในราคาที่แข่งขันได้เมื่อเทียบกับประเทศตะวันตก ซึ่งขั้นตอนการรักษาที่คล้ายคลึงกันอาจมีค่าใช้จ่ายสูงกว่ามาก
หากต้องการทราบราคาที่แน่นอนและตัวเลือกการดูแลแบบเฉพาะบุคคล เราขอแนะนำให้คุณติดต่อ Apollo Hospitals โดยตรง
คำถามที่พบบ่อยเกี่ยวกับการตรวจหลอดเลือดหัวใจ
1. ก่อนเข้ารับการตรวจหลอดเลือดหัวใจ ควรรับประทานอาหารอย่างไร?
ก่อนการตรวจหลอดเลือดหัวใจ ควรปฏิบัติตามคำแนะนำด้านโภชนาการของแพทย์อย่างเคร่งครัด โดยทั่วไป ผู้ป่วยควรงดอาหารแข็งอย่างน้อย 6 ชั่วโมงก่อนเข้ารับการตรวจ สามารถให้รับประทานของเหลวใสได้ไม่เกิน 2 ชั่วโมงก่อนเข้ารับการตรวจ วิธีนี้จะช่วยให้การผ่าตัดเป็นไปอย่างราบรื่น
2. หลังการตรวจหลอดเลือดหัวใจ สามารถรับประทานอาหารได้หรือไม่?
หลังจากการตรวจหลอดเลือดหัวใจแล้ว โดยทั่วไปคุณสามารถกลับมารับประทานอาหารได้เมื่อรู้สึกพร้อม เริ่มต้นด้วยอาหารเบาๆ ที่ย่อยง่าย หลีกเลี่ยงอาหารมื้อหนักและเครื่องดื่มแอลกอฮอล์ในช่วง 24 ชั่วโมงแรกเพื่อช่วยในการฟื้นตัว
3. ผู้ป่วยสูงอายุควรทราบอะไรเกี่ยวกับการตรวจหลอดเลือดหัวใจ? ผู้ป่วยสูงอายุที่กำลังพิจารณาการตรวจหลอดเลือดหัวใจ ควรปรึกษาแพทย์เกี่ยวกับสุขภาพโดยรวมและอาการป่วยที่มีอยู่ อาจจำเป็นต้องได้รับการดูแลเป็นพิเศษในการจัดการยาและติดตามภาวะแทรกซ้อน เนื่องจากผู้สูงอายุอาจมีความเสี่ยงสูงกว่า
4. การตรวจหลอดเลือดหัวใจปลอดภัยในระหว่างตั้งครรภ์หรือไม่?
โดยทั่วไปไม่แนะนำให้ทำการตรวจหลอดเลือดหัวใจในระหว่างตั้งครรภ์ เว้นแต่จำเป็นอย่างยิ่ง เนื่องจากอาจมีความเสี่ยงต่อทารกในครรภ์ หากคุณกำลังตั้งครรภ์และมีปัญหาเกี่ยวกับหัวใจ โปรดปรึกษาผู้ให้บริการด้านสุขภาพของคุณเพื่อหาทางเลือกในการวินิจฉัยอื่นๆ
5. เด็กสามารถเข้ารับการตรวจหลอดเลือดหัวใจได้หรือไม่?
ใช่ เด็กสามารถเข้ารับการตรวจหลอดเลือดหัวใจได้ หากมีภาวะหัวใจเฉพาะที่ต้องได้รับการประเมิน แพทย์โรคหัวใจเด็กจะประเมินความเสี่ยงและประโยชน์ก่อนเริ่มขั้นตอนการรักษา
6. ผู้ป่วยโรคอ้วนควรมีข้อควรระวังอะไรบ้างก่อนการตรวจหลอดเลือดหัวใจ?
ผู้ป่วยโรคอ้วนควรแจ้งผู้ให้บริการด้านสุขภาพเกี่ยวกับน้ำหนักและปัญหาสุขภาพที่เกี่ยวข้อง อาจต้องพิจารณาเป็นพิเศษสำหรับการให้ยาระงับประสาทและการใส่สายสวน อาจมีการหารือเกี่ยวกับกลยุทธ์การควบคุมน้ำหนักหลังการผ่าตัดด้วย
7. โรคเบาหวานส่งผลต่อการตรวจหลอดเลือดหัวใจอย่างไร?
โรคเบาหวานอาจเพิ่มความเสี่ยงต่อภาวะแทรกซ้อนระหว่างการตรวจหลอดเลือดหัวใจ ผู้ป่วยควรควบคุมระดับน้ำตาลในเลือดก่อนเข้ารับการตรวจ และแจ้งทีมแพทย์เกี่ยวกับอาการของตนเองเพื่อการดูแลที่เหมาะสม
8. หากฉันมีความดันโลหิตสูงก่อนการตรวจหลอดเลือดหัวใจจะทำอย่างไร?
หากคุณมีความดันโลหิตสูง การควบคุมความดันโลหิตก่อนเข้ารับการตรวจหลอดเลือดหัวใจเป็นสิ่งสำคัญ แพทย์อาจปรับยาของคุณเพื่อให้แน่ใจว่าความดันโลหิตของคุณคงที่ตลอดระยะเวลาที่เข้ารับการตรวจ
9. ฉันสามารถรับประทานยาตามปกติก่อนการตรวจหลอดเลือดหัวใจได้หรือไม่?
คุณควรปรึกษากับผู้ให้บริการด้านสุขภาพของคุณเกี่ยวกับยาทุกชนิดก่อนเข้ารับการรักษา ยาบางชนิด โดยเฉพาะยาละลายลิ่มเลือด อาจจำเป็นต้องหยุดหรือปรับยาเพื่อลดความเสี่ยงในการมีเลือดออก
10. การตรวจหลอดเลือดหัวใจมีความเสี่ยงอะไรบ้าง?
แม้ว่าการตรวจหลอดเลือดหัวใจจะปลอดภัยโดยทั่วไป แต่ความเสี่ยงต่างๆ ได้แก่ ภาวะเลือดออก การติดเชื้อ อาการแพ้สารทึบรังสี และในบางกรณีที่พบได้ยาก อาจเกิดภาวะหัวใจวายหรือโรคหลอดเลือดสมอง ควรปรึกษาแพทย์เพื่อทำความเข้าใจเกี่ยวกับความเสี่ยงเหล่านี้
11. การฟื้นตัวหลังการตรวจหลอดเลือดหัวใจต้องใช้เวลานานเท่าใด?
การฟื้นตัวจากการตรวจหลอดเลือดหัวใจมักใช้เวลาไม่กี่ชั่วโมงถึงหนึ่งสัปดาห์ ขึ้นอยู่กับปัจจัยด้านสุขภาพของแต่ละบุคคล ผู้ป่วยส่วนใหญ่สามารถกลับไปใช้ชีวิตตามปกติได้ภายในหนึ่งสัปดาห์ แต่ควรปฏิบัติตามคำแนะนำของแพทย์เพื่อความปลอดภัยในการฟื้นตัว
12. หากมีอาการปวดหลังการตรวจหลอดเลือดหัวใจ ควรทำอย่างไร?
อาการไม่สบายเล็กน้อยบริเวณที่ใส่สายสวนเป็นเรื่องปกติหลังการตรวจหลอดเลือดหัวใจ อย่างไรก็ตาม หากคุณมีอาการปวดอย่างรุนแรง บวม หรือมีอาการติดเชื้อ ควรติดต่อผู้ให้บริการด้านสุขภาพของคุณทันทีเพื่อประเมินอาการ
13. การตรวจหลอดเลือดหัวใจจำเป็นหรือไม่ หากฉันมีประวัติครอบครัวเป็นโรคหัวใจ?
ประวัติครอบครัวที่เป็นโรคหัวใจอาจจำเป็นต้องทำการตรวจหลอดเลือดหัวใจหากคุณมีอาการหรือปัจจัยเสี่ยง แพทย์จะประเมินสุขภาพและอาการโดยรวมของคุณเพื่อพิจารณาความจำเป็นของการผ่าตัด
14. ฉันสามารถขับรถกลับบ้านเองหลังจากการตรวจหลอดเลือดหัวใจได้หรือไม่?
ไม่ คุณไม่ควรขับรถกลับบ้านเองหลังจากการตรวจหลอดเลือดหัวใจ การใช้ยาระงับประสาทอาจทำให้ความสามารถในการขับรถของคุณลดลง ควรติดต่อสมาชิกในครอบครัวหรือเพื่อนเพื่อพาคุณกลับบ้าน
15. ฉันควรพิจารณาการเปลี่ยนแปลงวิถีชีวิตอะไรบ้างหลังการตรวจหลอดเลือดหัวใจ?
หลังการตรวจหลอดเลือดหัวใจ ควรพิจารณาปรับเปลี่ยนวิถีชีวิตเพื่อสุขภาพหัวใจ รวมถึงการรับประทานอาหารที่สมดุล ออกกำลังกายสม่ำเสมอ และเลิกสูบบุหรี่ การเปลี่ยนแปลงเหล่านี้สามารถช่วยให้สุขภาพหัวใจของคุณดีขึ้นและลดความเสี่ยงในอนาคตได้
16. การถ่ายภาพหลอดเลือดหัวใจเปรียบเทียบกับการถ่ายภาพหลอดเลือดด้วย CT ได้อย่างไร?
การตรวจหลอดเลือดหัวใจ (Coronary Angiography) เป็นหัตถการรุกรานที่ให้ภาพหลอดเลือดหัวใจอย่างละเอียด ในขณะที่การตรวจหลอดเลือดหัวใจด้วย CT Angiography เป็นการตรวจภาพที่ไม่รุกราน การเลือกวิธีการตรวจขึ้นอยู่กับความต้องการด้านสุขภาพเฉพาะบุคคลของคุณและข้อมูลที่แพทย์ต้องการ
17. จะเกิดอะไรขึ้นหากฉันเคยได้รับการผ่าตัดหัวใจมาก่อน?
หากคุณมีประวัติการผ่าตัดหัวใจ โปรดแจ้งผู้ให้บริการด้านสุขภาพของคุณก่อนเข้ารับการตรวจหลอดเลือดหัวใจ ผู้ให้บริการจะพิจารณาประวัติการผ่าตัดของคุณเมื่อวางแผนการผ่าตัด และอาจปรับวิธีการรักษาให้เหมาะสม
18. หลังการตรวจหลอดเลือดหัวใจ มีข้อจำกัดด้านอาหารใดๆ หรือไม่?
หลังการตรวจหลอดเลือดหัวใจ ควรหลีกเลี่ยงอาหารมื้อหนักและเครื่องดื่มแอลกอฮอล์ในช่วง 24 ชั่วโมงแรก เน้นรับประทานอาหารเบาๆ ที่มีคุณค่าทางโภชนาการ เพื่อช่วยในการฟื้นตัวและเสริมสร้างสุขภาพหัวใจ
19. ค่าใช้จ่ายของการตรวจหลอดเลือดหัวใจในอินเดียเปรียบเทียบกับประเทศตะวันตกเป็นอย่างไร?
ค่าใช้จ่ายในการตรวจหลอดเลือดหัวใจในอินเดียต่ำกว่าในประเทศตะวันตกอย่างมาก ซึ่งขั้นตอนที่คล้ายคลึงกันอาจมีค่าใช้จ่ายสูงกว่าหลายเท่า ผู้ป่วยจึงมั่นใจได้ว่าจะได้รับการดูแลคุณภาพสูงในราคาที่ถูกกว่ามาก
20. ฉันควรทำอย่างไรหากมีความกังวลเกี่ยวกับขั้นตอนการตรวจหลอดเลือดหัวใจ?
หากคุณมีข้อกังวลเกี่ยวกับการตรวจหลอดเลือดหัวใจ ควรปรึกษาผู้ให้บริการด้านสุขภาพของคุณ พวกเขาสามารถให้ข้อมูลโดยละเอียดเกี่ยวกับขั้นตอนการรักษา คลายความกังวลของคุณ และช่วยให้คุณตัดสินใจได้อย่างถูกต้อง
สรุป
โดยสรุป การตรวจหลอดเลือดหัวใจเป็นขั้นตอนสำคัญในการวินิจฉัยและจัดการภาวะหัวใจ มีประโยชน์มากมาย รวมถึงการวินิจฉัยที่แม่นยำ การป้องกันภาวะหัวใจวาย และการพัฒนาคุณภาพชีวิต หากคุณมีข้อกังวลหรือคำถามเกี่ยวกับขั้นตอนนี้ สิ่งสำคัญคือต้องปรึกษาแพทย์ผู้เชี่ยวชาญที่สามารถให้คำแนะนำและการสนับสนุนเฉพาะบุคคลได้ สุขภาพหัวใจของคุณมีความสำคัญอย่างยิ่ง และการเข้าใจทางเลือกของคุณคือก้าวแรกสู่อนาคตที่มีสุขภาพดี












 โรงพยาบาลที่ดีที่สุดใกล้ฉันในเชนไน
โรงพยาบาลที่ดีที่สุดใกล้ฉันในเชนไน

