- โรคและเงื่อนไข
- โรคหัด - อาการ สาเหตุ ระยะ ความเสี่ยง การวินิจฉัย การรักษา และการป้องกัน
โรคหัด - อาการ สาเหตุ ระยะ ความเสี่ยง การวินิจฉัย การรักษา และการป้องกัน
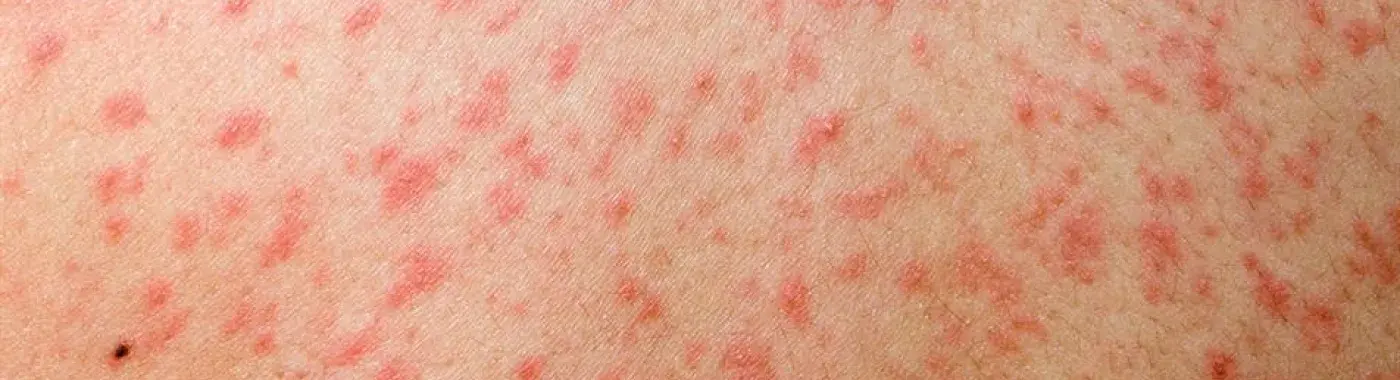
โรคหัด (Rubeola) คืออะไร?
โรคหัด หรือที่รู้จักกันในชื่อโรคหัดเยอรมัน (Rubeola) เป็นโรคติดเชื้อไวรัสที่ติดต่อได้ง่ายและส่งผลกระทบต่อระบบทางเดินหายใจเป็นหลัก แพร่กระจายผ่านละอองฝอยละอองฝอยที่ปล่อยออกมาเมื่อผู้ติดเชื้อไอหรือจาม และไวรัสสามารถคงอยู่ในอากาศหรือบนพื้นผิวต่างๆ ได้นานหลายชั่วโมง การใช้ภาชนะ อุปกรณ์ดื่ม หรืออยู่ในห้องเดียวกันกับผู้ติดเชื้อร่วมกันก็สามารถทำให้เกิดการแพร่เชื้อได้
โรคหัดเกิดจากเชื้อไวรัสรูบีโอลา ซึ่งสามารถติดต่อได้ตั้งแต่ 4 วันก่อนเกิดผื่นขึ้นจนถึง 4-5 วันหลังเกิดผื่นขึ้น การติดเชื้อนี้เป็นอันตรายอย่างยิ่งต่อเด็กที่ไม่ได้รับวัคซีน และในหลายพื้นที่ของโลก โรคหัดยังคงเป็นสาเหตุหลักของการเสียชีวิตที่สามารถป้องกันได้
ไวรัสชนิดนี้เริ่มแรกจะติดเชื้อที่เยื่อเมือกของจมูกและลำคอ และอาการมักจะปรากฏหลังจากสัมผัสเชื้อ 10 ถึง 14 วัน อาการอาจเริ่มจากอาการทั่วไป เช่น มีไข้ น้ำมูกไหล และไอ ตามด้วยผื่นหัดที่เด่นชัดซึ่งแพร่กระจายไปทั่วร่างกาย
แม้ว่าการฉีดวัคซีนจะช่วยลดจำนวนผู้ป่วยทั่วโลกได้อย่างมาก แต่โรคหัดก็ยังคงเกิดขึ้นในพื้นที่ที่มีอัตราการฉีดวัคซีนต่ำ ในปี พ.ศ. 2014 โรคหัดทำให้มีผู้เสียชีวิตทั่วโลกมากกว่า 114,000 ราย โดยส่วนใหญ่เป็นเด็กอายุต่ำกว่า 5 ปี ตามข้อมูลขององค์การอนามัยโลก (WHO)
หากคุณสงสัยว่าได้รับสาร:
หากคุณเชื่อว่าคุณได้รับเชื้อและไม่ได้รับการฉีดวัคซีน สิ่งสำคัญคือต้อง:
- รับวัคซีนป้องกันโรคหัดภายใน 72 ชั่วโมงหลังจากสัมผัสโรคเพื่อช่วยป้องกันการติดเชื้อ
- นอกจากนี้ อาจให้อิมมูโนโกลบูลินภายในหกวันหลังจากการสัมผัสเพื่อลดความรุนแรงของโรค
การตรวจพบแต่เนิ่นๆ และการดูแลทางการแพทย์อย่างทันท่วงทีสามารถปรับปรุงผลลัพธ์ได้อย่างมีนัยสำคัญและลดความเสี่ยงของภาวะแทรกซ้อน
อะไรทำให้เกิดโรคหัด?
โรคหัดเกิดจากเชื้อไวรัสรูบีโอลา ซึ่งเป็นไวรัสที่ติดต่อได้ง่ายและส่งผลกระทบต่อระบบทางเดินหายใจ เมื่อไวรัสเข้าสู่ร่างกาย ซึ่งโดยปกติจะผ่านทางเยื่อเมือกของจมูกหรือลำคอ ไวรัสจะขยายตัวและแพร่กระจายอย่างรวดเร็ว ทำให้เกิดอาการต่างๆ เช่น มีไข้ ไอ และมีผื่นขึ้น
ไวรัสแพร่กระจายได้สองวิธีหลักๆ คือ
- การส่งผ่านทางอากาศ: เมื่อมีคนติดเชื้อ ไอ จาม หรือแม้แต่พูดคุยละอองฝอยขนาดเล็กที่พาเชื้อไวรัสจะฟุ้งกระจายในอากาศ ใครก็ตามที่อยู่ใกล้เคียงสามารถสูดดมละอองฝอยเหล่านี้เข้าไปและติดเชื้อได้
- การสัมผัสพื้นผิว: ละอองเหล่านี้สามารถเกาะบนพื้นผิวต่างๆ เช่น ลูกบิดประตู โต๊ะ หรือของเล่น ไวรัสสามารถ อยู่รอดบนพื้นผิวได้นานถึง 2 ชั่วโมงหากบุคคลสัมผัสพื้นผิวเหล่านี้แล้วสัมผัสใบหน้า (โดยเฉพาะปาก จมูก หรือตา) ไวรัสก็สามารถเข้าสู่ร่างกายได้
เนื่องจากโรคหัดแพร่กระจายได้ง่าย โรคนี้จึงเป็นหนึ่งในโรคติดต่อที่เป็นที่รู้จักมากที่สุด การสัมผัสเพียงระยะสั้นๆ กับผู้ติดเชื้อหรือพื้นผิวที่ปนเปื้อนก็อาจนำไปสู่การติดเชื้อได้หากไม่ได้รับการฉีดวัคซีน
โรคหัดแพร่กระจายได้อย่างไร?
โรคหัดเป็นหนึ่งในโรคติดเชื้อไวรัสที่ติดต่อได้ง่ายที่สุดในโลก ไวรัสชนิดนี้อาศัยอยู่ในเยื่อเมือกของจมูกและลำคอของผู้ติดเชื้อ และแพร่กระจายส่วนใหญ่ผ่านการไอ จาม หรือแม้แต่การหายใจใกล้ชิดผู้อื่น
เมื่อถูกปล่อยสู่อากาศ อนุภาคของโรคหัดสามารถตกค้างอยู่บนพื้นผิวหรือในอากาศได้นานถึงสองชั่วโมง การสัมผัสพื้นผิวที่ปนเปื้อนแล้วขยี้ตา จมูก หรือปาก อาจทำให้เกิดการติดเชื้อได้
วิธีการแพร่กระจายของโรคหัดโดยทั่วไป:
- การสัมผัสโดยตรงกับผู้ติดเชื้อ
- การแพร่กระจายทางอากาศผ่านละอองทางเดินหายใจ (จากการไอหรือจาม)
- การสัมผัสวัตถุที่ปนเปื้อน เช่น ลูกบิดประตูหรือเฟอร์นิเจอร์ แล้วมาสัมผัสใบหน้า
แม้แต่ก่อนที่จะมีอาการ ผู้ติดเชื้อก็สามารถแพร่เชื้อไวรัสโดยไม่รู้ตัวได้ โรคหัดสามารถแพร่เชื้อได้ตั้งแต่ 4 วันก่อนถึง 4 วันหลังผื่นขึ้น
เมื่อเข้าสู่ร่างกายแล้ว ไวรัสจะแพร่กระจายอย่างรวดเร็วในบริเวณต่างๆ เช่น ลำคอ ปอด ต่อมน้ำเหลือง และต่อมาแพร่กระจายไปยังดวงตา ทางเดินปัสสาวะ หลอดเลือด และแม้แต่สมอง อาการมักจะเริ่ม 9-11 วันหลังจากได้รับเชื้อ
คุณรู้หรือไม่?
ประมาณร้อยละ 90 ของผู้ที่ไม่ได้รับวัคซีนจะติดโรคหัดหากอาศัยอยู่ในครัวเรือนเดียวกับผู้ติดเชื้อ
เนื่องจากโรคหัดมีอัตราการแพร่เชื้อสูง การระบาดของโรคจึงสามารถแพร่กระจายได้อย่างรวดเร็ว โดยเฉพาะในชุมชนที่มีการฉีดวัคซีนไม่เพียงพอ ดังนั้น การฉีดวัคซีนและการแยกผู้ป่วยแต่เนิ่นๆ จึงมีความสำคัญอย่างยิ่งต่อการป้องกันการแพร่ระบาด
โรคหัดมีระยะต่างๆ อะไรบ้าง?
โรคหัดจะดำเนินไปในรูปแบบที่คาดเดาได้ โดยทั่วไปจะกินเวลาประมาณ 2 ถึง 3 สัปดาห์ ตั้งแต่การได้รับเชื้อไปจนถึงการฟื้นตัว การเข้าใจขั้นตอนเหล่านี้จะช่วยให้ระบุและดูแลรักษาได้อย่างทันท่วงที
1. ระยะฟักตัว (7–14 วัน)
- ไม่มีอาการใดๆ ปรากฏให้เห็น
- ไวรัสจะขยายพันธุ์อย่างเงียบๆ ในร่างกายหลังจากสัมผัสเชื้อ
- คุณอาจรู้สึกปกติดี แต่การติดเชื้อกำลังเกิดขึ้นภายใน
2. ระยะเริ่มต้น (อาการเริ่มแรก – 2 ถึง 4 วัน)
- เริ่มด้วยไข้เล็กน้อยถึงปานกลาง ไอแห้ง น้ำมูกไหล ตาแดงและมีน้ำตาไหล และบางครั้งอาจเจ็บคอ
- จุดโคปลิกอาจปรากฏภายในช่องปาก (จุดสีขาวเล็กๆ บนพื้นหลังสีแดง)
- อาการเหล่านี้คล้ายกับไข้หวัดหรือไข้หวัดใหญ่ ทำให้โรคหัดในระยะเริ่มแรกอาจตรวจพบได้ง่าย
3. ระยะผื่น (4–7 วัน)
- ผื่นสีน้ำตาลแดงจะปรากฏขึ้น มักเริ่มที่ใบหน้า (หลังหูและไรผม)
- มันแพร่กระจายลงไปที่คอ ลำตัว แขน ขา และเท้า
- ไข้จะพุ่งสูงถึง 104–105.8°F (40–41°C) เมื่อผื่นลุกลาม
- ผื่นจะค่อยๆ จางลงตามรูปแบบเดิม คือ ใบหน้าจะหายก่อน จากนั้นจึงหายที่ลำตัว
4. ระยะการฟื้นตัว
- ผื่นและไข้จะค่อยๆ ลดลง
- คุณอาจยังรู้สึกอ่อนแรง อ่อนเพลีย หรือไอเรื้อรังเป็นเวลาหลายวัน
- ผิวหนังอาจลอกเล็กน้อยบริเวณที่มีผื่น
5. ระยะติดต่อ
โรคหัดเป็นโรคติดต่อได้ง่ายมากจาก
- 4 วันก่อนผื่นจะปรากฏ
- ถึง 4 วันหลังผื่นขึ้น
แม้ว่าจะไม่มีอาการ แต่ผู้ติดเชื้อก็สามารถแพร่เชื้อไวรัสได้ในช่วงนี้
อาการของโรคหัด
โรคหัดมักจะเริ่มต้นเหมือน โรคไข้หวัดแต่ลุกลามอย่างรวดเร็วไปสู่อาการป่วยที่ร้ายแรงกว่ามาก หนึ่งในสัญญาณแรกสุดคือ “สามซี”:
- ไอ
- โคริซ่า (อาการน้ำมูกไหล)
- ตาแดง (ตาแดงมีน้ำตาไหล)
สิ่งเหล่านี้มักจะมาพร้อมกับ ไข้ซึ่งอาจมีตั้งแต่เล็กน้อยไปจนถึงสูงมาก และอาจพุ่งสูงขึ้นอีกเมื่อมีผื่นขึ้น
อาการเริ่มแรก (3–4 วันแรก)
- อาการไอแห้ง
- อาการน้ำมูกไหล
- เจ็บคอ หรือระคายเคืองในลำคอ
- แหยะตาแดงและคัน
- ความไวต่อแสง (กลัวแสง)
- ปวดเมื่อยตามร่างกายเล็กน้อยและอ่อนเพลีย
- จุดของ Koplik:จุดสีขาวเล็กๆ ที่มีจุดสีน้ำเงินตรงกลาง มักอยู่ภายในปาก แก้ม และลำคอ ซึ่งเป็นสัญญาณเริ่มต้นของโรคหัด
การพัฒนาผื่น
รอบ 3 ถึง 4 วันหลังจากอาการเริ่มแรกที่ ผื่นผิวหนังสีน้ำตาลแดง ปรากฏขึ้น โดยทั่วไปแล้ว:
- เริ่มตั้งแต่หลังใบหู
- กระจายไปทั่วใบหน้า ลำคอ และส่วนบนของร่างกาย
- พัฒนาไปครอบคลุมลำตัว แขน และขา
- เริ่มเป็นจุดแดงเล็กๆ แต่สามารถรวมตัวเป็นจุดด่างขนาดใหญ่ได้
ผื่นมักจะเกิดขึ้นนาน เพื่อ 5 7 วันเมื่อผื่นลุกลาม ไข้ก็อาจกลับมาเป็นอีกหรือแย่ลงก่อนที่จะค่อยๆ ลดลง
หมายเหตุ โรคหัดสามารถติดต่อได้ง่ายแม้ก่อนที่จะมีผื่นขึ้น การรู้ทันอาการตั้งแต่เนิ่นๆ จะช่วยป้องกันการแพร่เชื้อและทำให้ได้รับการรักษาทางการแพทย์อย่างทันท่วงที
ใครบ้างที่มีความเสี่ยงในการเป็นโรคหัด?
แม้ว่าโรคหัดสามารถเกิดขึ้นกับใครก็ได้ แต่บุคคลบางคนก็... มีความเสี่ยงสูง การติดเชื้อไวรัสหรือเกิดภาวะแทรกซ้อนรุนแรง คุณอาจมีความเสี่ยงเพิ่มขึ้นหาก:
- คุณไม่ได้รับการฉีดวัคซีน:
ผู้ที่ไม่เคยได้รับ วัคซีนป้องกันโรคหัด (MMR) มีแนวโน้มที่จะติดเชื้อไวรัสได้มากขึ้น โดยเฉพาะในช่วงที่มีการระบาด - คุณเดินทางไปยังพื้นที่ที่มีอัตราการฉีดวัคซีนต่ำ:
การเดินทางไปยังประเทศหรือภูมิภาคที่ การฉีดวัคซีนป้องกันโรคหัดยังไม่ครอบคลุม ทำให้คุณมีความเสี่ยงต่อการได้รับเชื้อไวรัสเพิ่มมากขึ้น - คุณมีระบบภูมิคุ้มกันที่อ่อนแอ:
บุคคลที่มีระบบภูมิคุ้มกันอ่อนแอเนื่องจากสภาวะต่างๆ เช่น เอชไอวี / เอดส์, โรคมะเร็งหรือ ยาที่กดภูมิคุ้มกัน—อาจมีความเสี่ยงต่อการติดเชื้อและภาวะแทรกซ้อนมากขึ้น - คุณขาดวิตามินเอ:
A การขาดวิตามินเอ อาจทำให้ภูมิคุ้มกันอ่อนแอลง ทำให้การติดเชื้อ เช่น โรคหัด รุนแรงมากขึ้น และเพิ่มความเสี่ยงต่อภาวะแทรกซ้อน เช่น ตาบอดหรือปอดบวม
โรคหัดมีภาวะแทรกซ้อนอะไรบ้าง?
โรคหัดมักถูกมองว่าเป็นโรคในวัยเด็กที่สามารถหายได้เอง แต่สามารถนำไปสู่... ภาวะแทรกซ้อนร้ายแรงโดยเฉพาะในเด็กเล็ก ผู้ใหญ่ และผู้ที่มีระบบภูมิคุ้มกันอ่อนแอ หากคุณหรือบุตรหลานของคุณมีอาการใดๆ ต่อไปนี้ ไปพบแพทย์ทันที:
- การติดเชื้อที่หู:
ภาวะแทรกซ้อนที่พบบ่อย โดยเฉพาะในเด็ก โรคหัดอาจทำให้เกิดอาการปวด การติดเชื้อแบคทีเรียของหูชั้นกลางซึ่งอาจทำให้เกิดการสูญเสียการได้ยินชั่วคราวหากไม่ได้รับการรักษา - โรคปอดอักเสบ:
โรคหัดอย่างมีนัยสำคัญ ทำให้ระบบภูมิคุ้มกันอ่อนแอลงทำให้ร่างกายเสี่ยงต่อการติดเชื้อแทรกซ้อน เช่น โรคปอดบวม อันที่จริง โรคปอดบวมเป็นหนึ่งในสาเหตุหลักของการเสียชีวิตจากโรคหัด - โรคสมองอักเสบ (สมองอักเสบ):
ภาวะแทรกซ้อนที่หายากแต่ร้ายแรง โรคไข้สมองอักเสบ อาจเกิดขึ้นได้ไม่นานหลังจากหายดีหรือหลายเดือนต่อมา อาจทำให้เกิดอาการชัก สับสน หรือแม้กระทั่งสมองเสียหายถาวรในกรณีที่รุนแรง - การอักเสบของทางเดินหายใจ:
โรคหัดสามารถทำให้อักเสบได้ กล่องเสียง และ หลอดลมทำให้เกิดเสียงแหบ หายใจลำบาก และมีอาการคล้ายโรคคอตีบ - ภาวะแทรกซ้อนในการตั้งครรภ์:
หญิงตั้งครรภ์ที่ติดเชื้อหัดมีความเสี่ยงสูงที่จะติดเชื้อ การแท้งบุตร, คลอดก่อนกำหนดและ น้ำหนักแรกเกิดต่ำ ทารก ในบางกรณี โรคหัดอาจทำให้ทารกคลอดออกมาตายได้
การวินิจฉัยโรคหัด
โรคหัดได้รับการวินิจฉัยโดยพิจารณาจากอาการทางคลินิกและประวัติการสัมผัสโรคเป็นหลัก โดยทั่วไปแพทย์จะตรวจหา:
- มีไข้สูง ไอ น้ำมูกไหล และเยื่อบุตาอักเสบ
- การมีจุด Koplik (จุดสีขาวเล็กๆ ภายในแก้ม)
- ผื่นแดงเป็นปื้นๆ ที่เริ่มจากหลังหูแล้วลามลงมา
เพื่อยืนยันการวินิจฉัยในกรณีที่ไม่แน่นอนหรือเพื่อการติดตามสุขภาพของประชาชน แพทย์อาจแนะนำดังนี้:
- การตรวจเลือดแอนติบอดี IgM: ตรวจพบการติดเชื้อหัดที่กำลังดำเนินอยู่
- การตรวจ RT-PCR:ระบุเชื้อไวรัสหัดจากคอหรือโพรงจมูก หรือบางครั้งอาจตรวจปัสสาวะ
การตรวจทางห้องปฏิบัติการมีประโยชน์อย่างยิ่งในช่วงที่มีการระบาดหรือในพื้นที่ที่โรคหัดพบได้น้อย ช่วยหลีกเลี่ยงการวินิจฉัยผิดพลาดและสนับสนุนการเฝ้าระวังด้านสาธารณสุข การวินิจฉัยตั้งแต่เนิ่นๆ มีความสำคัญอย่างยิ่งต่อการจัดการอาการ ลดภาวะแทรกซ้อน และป้องกันการแพร่ระบาดเพิ่มเติม
สิ่งที่ควรทำหลังจากได้รับเชื้อหัด
แม้ว่าจะสัมผัสเชื้อไวรัสหัดแล้ว มาตรการป้องกันบางประการก็สามารถลดความเสี่ยงของการติดเชื้อหรือความรุนแรงของโรคได้อย่างมาก:
การฉีดวัคซีนหลังการสัมผัสโรค
- วัคซีนป้องกันโรคหัด คางทูม และหัดเยอรมัน (MMR) หากได้รับภายใน 72 ชั่วโมงหลังจากสัมผัสโรค อาจช่วยป้องกันโรคหัดหรือลดความรุนแรงของโรคได้
- ขอแนะนำเป็นพิเศษสำหรับผู้ที่ไม่ได้รับภูมิคุ้มกัน รวมถึงทารกที่มีอายุมากกว่า 6 เดือนในช่วงที่มีการระบาด
อิมมูโนโกลบูลินปกติของมนุษย์ (HNIG)
- HNIG คือการฉีดแอนติบอดีที่สร้างขึ้นล่วงหน้าซึ่งให้การป้องกันโรคหัดในระยะสั้นและทันที
- จะต้องดำเนินการให้ภายใน 6 วันหลังจากการสัมผัส และโดยทั่วไปจะแนะนำสำหรับ:
- ทารกอายุต่ำกว่า 6 เดือนที่ยังเล็กเกินไปสำหรับการฉีดวัคซีน
- สตรีมีครรภ์ที่ไม่ได้รับวัคซีนครบถ้วน
- ผู้ที่มีภูมิคุ้มกันบกพร่อง เช่น ผู้ติดเชื้อเอชไอวี/เอดส์ หรือผู้ที่กำลังรับการรักษามะเร็ง
ตารางการฉีดวัคซีน MMR ตามปกติ
- โดสแรก: ระหว่าง 12 เดือน 13 อายุ
- โดสที่ 2: ระหว่าง 3 ปี 5 อายุ
- ในสถานการณ์พิเศษ (เช่น ในช่วงการระบาดหรือการเดินทางระหว่างประเทศ) สามารถให้วัคซีน MMR ได้เร็วที่สุด อายุ6เดือนอย่างไรก็ตาม การได้รับยาในช่วงแรกนี้จะต้องปฏิบัติตามตารางการได้รับยา 2 โดสตามปกติเพื่อให้ได้รับการปกป้องอย่างเต็มที่
มีทางเลือกการรักษาโรคหัดอะไรบ้าง?
ยังไม่มียาต้านไวรัสเฉพาะสำหรับโรคหัด การรักษาจะเน้นไปที่การประคับประคองอาการเป็นหลัก และมุ่งเน้นไปที่การบรรเทาอาการและป้องกันภาวะแทรกซ้อน
การรักษาตามอาการประกอบด้วย:
- บรรเทาไข้: พาราเซตามอลหรือไอบูโพรเฟนเพื่อลดไข้และบรรเทาอาการปวดเมื่อยตามร่างกาย หลีกเลี่ยงแอสไพรินในเด็กเพื่อป้องกันโรคเรย์ซินโดรม
- ไฮเดร: ดื่มน้ำปริมาณมากเพื่อให้ร่างกายไม่ขาดน้ำ
- ส่วนที่เหลือ: การพักผ่อนให้เพียงพอเป็นสิ่งสำคัญต่อการฟื้นตัว
- ความชื้น: ใช้เครื่องเพิ่มความชื้นหรือสูดดมไอน้ำเพื่อบรรเทาอาการเจ็บคอและไอ
- อาหารเสริมวิตามินเอ: แนะนำให้รับประทานวิตามินเอปริมาณสูง (200,000 IU เป็นเวลา XNUMX วัน) โดยเฉพาะสำหรับเด็ก เนื่องจากการขาดวิตามินเออาจทำให้มีอาการแย่ลงได้
หากเกิดการติดเชื้อซ้ำซ้อน:
- ยาแก้อักเสบ อาจกำหนดให้ใช้สำหรับการติดเชื้อแบคทีเรีย เช่น การติดเชื้อที่หู หรือปอดบวม
ป้องกันโรคหัดได้อย่างไร?
โรคหัดเป็นโรคไวรัสที่ติดต่อได้ง่ายแต่สามารถป้องกันได้ วิธีที่มีประสิทธิภาพที่สุดในการป้องกันโรคหัดคือการฉีดวัคซีนให้ตรงเวลาและปฏิบัติตามมาตรการป้องกันที่เหมาะสมเมื่อเกิดการระบาด
1. การฉีดวัคซีน MMR
- เด็ก:วัคซีนป้องกันโรคหัด-คางทูม-หัดเยอรมัน (MMR) เข็มแรกให้ที่ 9 – 12 เดือน ของอายุ โดยให้ยาครั้งที่สองระหว่าง 12 – 15 เดือน. ตารางการฉีดวัคซีนบางรายการอาจให้ฉีดวัคซีนเข็มที่สองได้ 3–5 ปี.
- ผู้ใหญ่หากคุณไม่เคยได้รับวัคซีนหรือไม่แน่ใจเกี่ยวกับสถานะการฉีดวัคซีนของคุณ โปรดปรึกษาแพทย์ ผู้ใหญ่ที่เกิดในหรือหลังปี พ.ศ. 1957 ควรได้รับวัคซีน MMR อย่างน้อยหนึ่งโดส เว้นแต่จะได้รับวัคซีนหรือเคยสัมผัสกับเชื้อไวรัสมาก่อน
- นักท่องเที่ยว:ผู้ที่วางแผนเดินทางไปยังพื้นที่ที่มีการระบาดของโรคหัด ควรตรวจสอบให้แน่ใจว่าได้รับวัคซีนครบถ้วน แม้ว่าจะหมายถึงการได้รับวัคซีนตั้งแต่เนิ่นๆ ก่อนอายุ 12 เดือนก็ตาม อาจแนะนำให้ฉีดวัคซีนกระตุ้นหลังการเดินทาง
2. การฉีดวัคซีนในช่วงการระบาด
- ในช่วงที่มีการระบาดในพื้นที่ ทารกอายุน้อยเพียง 6 เดือนก็อาจได้รับวัคซีนได้เพื่อเป็นการป้องกันไว้ก่อน
- บุคคลที่สัมผัสใกล้ชิดกับผู้ที่ได้รับการวินิจฉัยว่าเป็นโรคหัด ควรปรึกษาแพทย์เกี่ยวกับการฉีดวัคซีนหลังสัมผัสโรคหรือการบำบัดด้วยอิมมูโนโกลบูลิน
3. แยกผู้ติดเชื้อ
- โรคหัดแพร่กระจายผ่านละอองฝอยในอากาศ หากสมาชิกในครอบครัวได้รับการวินิจฉัยว่าเป็นโรคหัด ควรแยกตัวบุคคลดังกล่าวอย่างน้อย 4 วันหลังจากมีผื่นขึ้น เพื่อลดความเสี่ยงในการแพร่เชื้อ
- หลีกเลี่ยงการสัมผัสกับกลุ่มเสี่ยง เช่น เด็กที่ไม่ได้รับวัคซีน สตรีมีครรภ์ และผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง ในช่วงเวลานี้
4. ส่งเสริมภูมิคุ้มกันชุมชน (ภูมิคุ้มกันหมู่)
- การรักษาระดับการครอบคลุมการฉีดวัคซีนให้สูงในชุมชนจะช่วยปกป้องผู้ที่ไม่สามารถรับวัคซีนได้เนื่องจากเงื่อนไขทางการแพทย์
- โรงเรียน สถานที่ทำงาน และสถาบันสาธารณะควรส่งเสริมการฉีดวัคซีนให้ทันสมัยเพื่อป้องกันการระบาด
5. ปรึกษาแพทย์ของคุณเกี่ยวกับขนาดยาเสริม
- ในสถานการณ์เฉพาะ เช่น พื้นที่ที่มีการระบาด การเดินทางระหว่างประเทศ หรือการสัมผัสกับผู้ติดเชื้อ แพทย์อาจแนะนำให้ฉีดวัคซีนกระตุ้นหรือฉีดแอนติบอดีเพื่อป้องกันหรือลดความรุนแรงของโรคหัด
การติดตามการฉีดวัคซีนและการเฝ้าระวังการระบาดจะช่วยให้คุณสามารถปกป้องตนเองและคนที่คุณรักจากโรคหัดได้อย่างมีประสิทธิภาพ
เมื่อใดควรไปพบแพทย์เมื่อเป็นโรคหัด?
คุณควรปรึกษาแพทย์ทันทีหาก:
- คุณสงสัยว่าจะสัมผัสกับโรคหัด
- อาการเช่นมีไข้สูง ไอเรื้อรัง หรือมีผื่นขึ้น
- มีไข้สูงเกิน 38°C (100.4°F) หรือเป็นอยู่เกินสองสามวัน
- อาการอื่นดีขึ้น แต่ไข้ยังขึ้นเรื่อยๆ
- ผู้ป่วยเป็นเด็กเล็ก ตั้งครรภ์ หรือมีระบบภูมิคุ้มกันอ่อนแอ
ควรปรึกษาแพทย์ท่านไหนดี?
สำหรับเด็กควรปรึกษาแพทย์เด็ก
สำหรับผู้ใหญ่ แพทย์ทั่วไปคือผู้เชี่ยวชาญที่เหมาะสม
ในกรณีที่รุนแรงหรือซับซ้อนมากขึ้น คุณอาจถูกส่งตัวไปพบผู้เชี่ยวชาญด้านโรคติดเชื้อ
สิ่งที่ควรคาดหวังระหว่างการไปพบแพทย์?
แพทย์ของคุณอาจขอให้คุณมาพบแพทย์ก่อนหรือหลังเวลาทำการปกติ เพื่อลดความเสี่ยงในการแพร่เชื้อไปยังผู้อื่น หากสงสัยว่าเป็นโรคหัด แพทย์มีหน้าที่ตามกฎหมายที่จะต้องรายงานให้หน่วยงานสาธารณสุขในพื้นที่ทราบ
เตรียมตอบคำถามต่อไปนี้
- บุตรหลานหรือสมาชิกในครอบครัวของคุณได้รับวัคซีนป้องกันโรคหัดแล้วหรือยัง? ถ้าใช่ เมื่อไหร่?
- คุณเพิ่งเดินทางไปต่างประเทศหรือสัมผัสกับผู้ป่วยโรคหัดหรือไม่?
- สมาชิกในครัวเรือนอื่น ๆ ได้รับวัคซีนแล้วหรือยัง?
แพทย์จะตรวจดูผื่น ตรวจหาจุด Koplik และอาจยืนยันการวินิจฉัยด้วยการตรวจเลือดหาแอนติบอดี IgM หากมีอาการขาดน้ำ แพทย์อาจแนะนำให้ดื่มน้ำเกลือแร่หรือน้ำเกลือแร่
หมายเหตุ: วัคซีน MMR มีความปลอดภัยสูง ผลข้างเคียงร้ายแรงพบได้น้อยมาก โดยเกิดขึ้นน้อยกว่าหนึ่งในล้านโดส การศึกษาทางวิทยาศาสตร์หลายชิ้นยืนยันว่าไม่มีความเชื่อมโยงระหว่างวัคซีน MMR กับโรคออทิซึม
โทร 1860-500-1066 เพื่อทำการนัดหมาย
โรงพยาบาลอพอลโลมี กุมารแพทย์ที่ดีที่สุดในอินเดียหากต้องการค้นหาแพทย์กุมารแพทย์ที่ดีที่สุดในเมืองใกล้บ้านคุณ โปรดไปที่ลิงก์ด้านล่าง:
- กุมารแพทย์ในบังกาลอร์
- กุมารแพทย์ในเจนไน
- กุมารแพทย์ในไฮเดอราบาด
- กุมารแพทย์ในเดลี
- กุมารแพทย์ในมุมไบ
- กุมารแพทย์ในโกลกาตา
สรุป
การฉีดวัคซีนให้ตรงเวลายังคงเป็นวิธีที่มีประสิทธิภาพมากที่สุดในการป้องกันตนเองและคนที่คุณรักจากโรคหัด เด็กควรได้รับวัคซีน MMR ทั้งสองโดสเป็นส่วนหนึ่งของการสร้างภูมิคุ้มกันตามปกติ ผู้ใหญ่ที่ไม่เคยได้รับวัคซีนหรือเคยสัมผัสกับเชื้อไวรัสมาก่อนควรปรึกษาแพทย์เกี่ยวกับการฉีดวัคซีน โดยเฉพาะอย่างยิ่งก่อนเดินทางไปยังภูมิภาคที่มีระดับวัคซีนต่ำ การป้องกันโรคหัดไม่เพียงแต่มีความสำคัญต่อสุขภาพส่วนบุคคลเท่านั้น แต่ยังมีความสำคัญต่อการปกป้องสุขภาพของประชาชนและหยุดยั้งการระบาดก่อนที่จะเกิดขึ้นอีกด้วย
คำถามที่พบบ่อย
1. โรคหัดร้ายแรงแค่ไหน?
โรคหัดไม่ได้เป็นเพียงผื่นหรือไข้เท่านั้น แต่ยังอาจทำให้เกิดภาวะแทรกซ้อน เช่น ปอดบวม โรคสมองอักเสบ และอาจถึงขั้นเสียชีวิตได้ โดยเฉพาะในเด็กอายุต่ำกว่า 5 ขวบและในภูมิภาคที่การเข้าถึงบริการด้านสุขภาพมีจำกัด
2. หญิงตั้งครรภ์สามารถฉีดวัคซีนป้องกันโรคหัดได้หรือไม่?
ไม่แนะนำให้ฉีดวัคซีน MMR ในระหว่างตั้งครรภ์ สตรีที่วางแผนตั้งครรภ์ควรได้รับวัคซีนอย่างน้อยหนึ่งเดือนก่อนตั้งครรภ์ หากยังไม่มีภูมิคุ้มกัน
3. โรคหัดเป็นโรคที่ต้องแจ้งในอินเดียหรือไม่?
ใช่ โรคหัดเป็นโรคที่ต้องแจ้ง หมายความว่าผู้ให้บริการด้านการดูแลสุขภาพมีหน้าที่ตามกฎหมายในการรายงานผู้ป่วยที่ได้รับการยืนยันหรือสงสัยว่าติดเชื้อไปยังหน่วยงานสาธารณสุขท้องถิ่น
4. วัคซีน MMR มีประสิทธิภาพแค่ไหน?
วัคซีน MMR สองโดสมีประสิทธิภาพในการป้องกันโรคหัดได้ประมาณ 97% ถือเป็นวัคซีนที่ดีที่สุดในปัจจุบัน และมีบทบาทสำคัญในการรักษาภูมิคุ้มกันของชุมชน
5. ผู้ใหญ่สามารถติดโรคหัดได้หรือไม่?
ใช่ ผู้ใหญ่ที่ไม่ได้รับวัคซีนหรือผู้ที่มีภูมิคุ้มกันลดลงอาจติดโรคหัดได้ โดยเฉพาะในช่วงที่มีการระบาดหรือหลังจากการเดินทางระหว่างประเทศ
6. MMR XNUMX โดสเพียงพอหรือไม่?
ไม่ครับ วัคซีน 1 โดสสามารถป้องกันได้บางส่วน แต่วัคซีน 2 โดสก็เพียงพอต่อภูมิคุ้มกันโรคหัดได้เต็มที่และยาวนานครับ
7. หลังจากหายจากโรคหัดแล้วสามารถกลับมาเป็นซ้ำได้หรือไม่?
โดยทั่วไปแล้ว ผู้ป่วยจะมีภูมิคุ้มกันตลอดชีวิตหลังจากหายจากโรคหัด อย่างไรก็ตาม ภาวะแทรกซ้อนระยะยาวที่พบได้ยาก เช่น โรคสมองอักเสบชนิดเฉียบพลันชนิดสเกลอโรซิงแพนเอนเซฟาไลติส (SSPE) อาจพัฒนาไปในหลายปีต่อมา
8. โรคหัดและโรคหัดเยอรมันคือโรคเดียวกันหรือไม่?
ไม่ แม้ว่าทั้งสองโรคจะทำให้เกิดผื่นและครอบคลุมอยู่ภายใต้วัคซีน MMR แต่โรคหัด (rubeola) และโรคหัดเยอรมัน (หัดเยอรมัน) เกิดจากไวรัสที่แตกต่างกันและมีผลกระทบต่อสุขภาพที่แตกต่างกัน
9. ใครไม่ควรได้รับวัคซีน MMR?
ผู้ที่มีภูมิคุ้มกันบกพร่องรุนแรง แพ้ส่วนประกอบของวัคซีน เช่น เจลาตินหรือนีโอไมซิน หรือสตรีมีครรภ์ ควรหลีกเลี่ยงวัคซีน MMR และปรึกษาแพทย์เพื่อหาทางเลือกอื่น เช่น HNIG
10. หากคิดว่าตนเองได้รับเชื้อหัด ควรทำอย่างไร?
หากคุณไม่ได้รับวัคซีนหรือมีภูมิคุ้มกันบกพร่องและอาจสัมผัสเชื้อ ให้ติดต่อแพทย์ทันที การฉีดวัคซีนหลังสัมผัสเชื้อหรืออิมมูโนโกลบูลินอาจช่วยป้องกันการติดเชื้อหรือลดความรุนแรงได้
โรงพยาบาลอพอลโลมี กุมารแพทย์ที่ดีที่สุดในอินเดียหากต้องการค้นหาแพทย์กุมารแพทย์ที่ดีที่สุดในเมืองใกล้บ้านคุณ โปรดไปที่ลิงก์ด้านล่าง:


 โรงพยาบาลที่ดีที่สุดใกล้ฉันในเชนไน
โรงพยาบาลที่ดีที่สุดใกล้ฉันในเชนไน

