- Kab mob thiab tej yam kev mob
- Coagulative necrosis - Ua rau, tsos mob, kuaj mob, kho, thiab tiv thaiv
Coagulative necrosis - Ua rau, tsos mob, kuaj mob, kho, thiab tiv thaiv
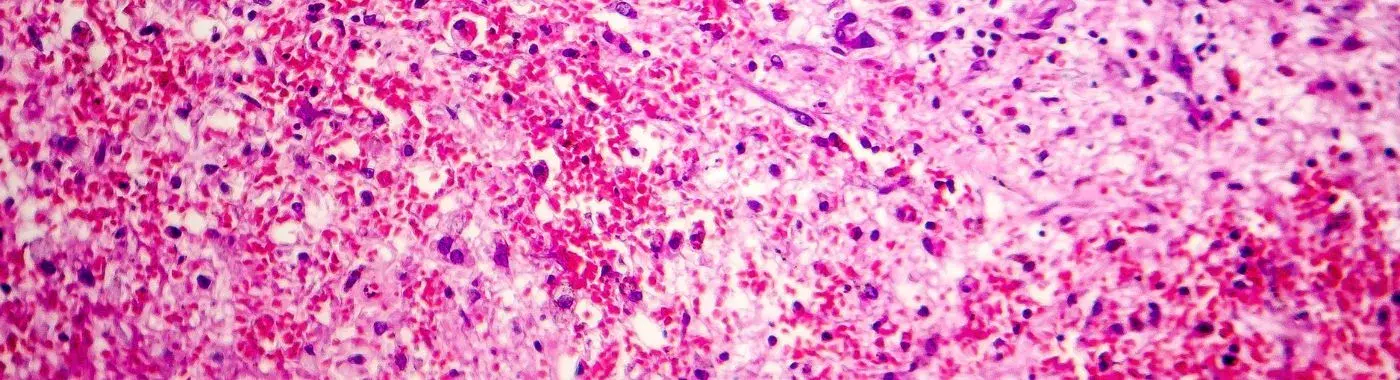
Coagulative Necrosis: Nkag Siab Txog Nws Cov Ua Rau, Cov tsos mob, Kev kuaj mob, thiab Kev Kho Mob
Introduction
Kev mob ntshav txhaws yog ib hom kev tuag ntawm cov nqaij uas tshwm sim thaum cov cell tsis muaj ntshav txaus, ua rau cov qauv thiab kev ua haujlwm ntawm cov cell poob qis. Qhov mob no tseem ceeb vim tias nws tuaj yeem tshwm sim los ntawm ntau yam teeb meem kev noj qab haus huv, suav nrog kev mob plawv, mob hlwb, thiab lwm yam xwm txheej ischemic. Kev nkag siab txog kev mob ntshav txhaws yog qhov tseem ceeb rau kev paub txog nws cov tsos mob, kuaj mob, thiab siv cov tswv yim kho mob zoo.
Lus txhais
Coagulative Necrosis yog dab tsi?
Qhov mob coagulative necrosis yog tus yam ntxwv los ntawm kev khaws cia cov qauv ntawm cov nqaij mos thaum cov hlwb hauv cov nqaij mos ntawd tuag. Hom mob necrosis no feem ntau cuam tshuam nrog ischemia, qhov twg cov ntshav ntws raug txwv, ua rau tsis muaj oxygen thiab cov as-ham. Cov hlwb uas raug cuam tshuam feem ntau ua rau pom cov qauv khov kho thiab yuav zoo li daj ntseg lossis daj. Coagulative necrosis feem ntau pom hauv cov kabmob khov kho, xws li lub plawv, lub raum, thiab tus po, thiab yog ib qho tseem ceeb ntawm ntau yam mob pathological.
Ua rau thiab Risk Factors
Kab mob/ib puag ncig ua rau
Txawm hais tias qhov coagulative necrosis feem ntau yog txuas nrog ischemia, qee yam kab mob sib kis tuaj yeem ua rau mob hnyav dua. Piv txwv li, cov kab mob bacterial tuaj yeem ua rau muaj abscess, uas yuav ua rau cov ntshav ntws mus rau cov nqaij ib puag ncig tsis zoo. Cov yam ntxwv ib puag ncig, xws li kev raug tshuaj lom lossis kub heev, kuj tuaj yeem ua rau cov nqaij puas tsuaj thiab necrosis.
Genetic/autoimmune ua rau
Tej tus neeg yuav muaj cov noob caj noob ces uas ua rau lawv muaj feem yuav mob hnyav ua rau cov ntshav txhaws. Cov kab mob autoimmune, qhov twg lub cev tiv thaiv kab mob tawm tsam nws cov nqaij tsis raug, kuj tuaj yeem ua rau ischemic puas tsuaj. Piv txwv li, cov mob xws li lupus lossis vasculitis tuaj yeem ua rau cov hlab ntsha o, txo cov ntshav ntws mus rau cov kabmob tseem ceeb.
Txoj kev ua neej thiab kev noj haus
Kev xaiv txoj kev ua neej, xws li kev haus luam yeeb, kev haus cawv ntau dhau, thiab kev noj zaub mov tsis zoo, tuaj yeem ua rau muaj cov mob uas ua rau cov hlab ntsha tawg. Kev noj zaub mov uas muaj cov rog ntau thiab cov as-ham tsawg tuaj yeem ua rau muaj kev pheej hmoo ntawm cov kab mob plawv, uas yog cov neeg ua rau muaj cov xwm txheej ischemic.
Yam Tseem Ceeb Risk
Muaj ntau yam ua rau muaj kev pheej hmoo ntawm kev tsim cov coagulative necrosis:
- Hnub nyoog: Cov neeg laus muaj feem yuav mob ntau dua vim yog kev noj qab haus huv ntawm cov hlab ntsha tsis zoo thiab muaj cov kab mob ntev ntev ntau ntxiv.
- Tub los ntxhais: Feem ntau cov txiv neej muaj feem yuav mob plawv ischemic ntau dua, uas tuaj yeem ua rau cov hlab ntsha coagulative necrosis.
- Qhov chaw Geographic: Tej thaj chaw yuav muaj cov kab mob plawv ntau dua vim yog txoj kev ua neej thiab tej yam ib puag ncig.
- Cov xwm txheej hauv qab: Cov mob xws li ntshav qab zib, ntshav siab, thiab hyperlipidemia ua rau muaj kev pheej hmoo ntawm cov xwm txheej ischemic ua rau coagulative necrosis.
Cov tsos mob
Cov tsos mob ntawm Coagulative Necrosis
Cov tsos mob ntawm cov ntshav txhaws tuaj yeem sib txawv nyob ntawm seb lub cev puas tsuaj thiab qhov kev puas tsuaj ntawm cov ntaub so ntswg. Cov tsos mob feem ntau muaj xws li:
- Hauv siab: Feem ntau cuam tshuam nrog myocardial infarction (mob plawv nres).
- Ua tsis taus pa: Yuav tshwm sim tau yog tias lub plawv lossis lub ntsws raug cuam tshuam.
- Mob plab: Tej zaum yuav qhia tau tias muaj kev koom tes ntawm lub raum lossis tus po.
- Tsis muaj zog los yog qaug zog: Kev qaug zog dav dav tuaj yeem tshwm sim los ntawm cov teebmeem ntawm kev tuag ntawm cov ntaub so ntswg.
Ceeb Toom Qhia Txog Kev Kho Mob Tam Sim No
Qee cov tsos mob ua rau muaj kev kho mob tam sim ntawd, suav nrog:
- Mob hauv siab hnyav lossis muaj kev nyuaj siab, tshwj xeeb tshaj yog tias nrog kev tawm hws, xeev siab, lossis mob rau sab caj npab lossis lub puab tsaig.
- Sudden tsis muaj zog lossis loog loog ntawm ib sab ntawm lub cev, uas tej zaum yuav qhia tau tias muaj mob stroke.
- Mob plab heev, tshwj xeeb yog tias nws tshwm sim sai thiab muaj zog.
mob
Soj ntsuam soj ntsuam
Kev kuaj mob ntawm cov ntshav txhaws pib nrog kev soj ntsuam mob kom meej. Cov kws kho mob yuav sau keeb kwm ntawm tus neeg mob kom meej, tsom mus rau cov tsos mob, cov yam ua rau muaj kev pheej hmoo, thiab txhua yam mob nkeeg. Kev kuaj lub cev yuav pab txheeb xyuas cov cim qhia tias cov nqaij puas lawm.
Kev kuaj mob
Yuav siv tau ntau yam kev kuaj mob los xyuas kom meej tias cov kab mob coagulative necrosis:
- Laboratory xeem: Cov kev kuaj ntshav tuaj yeem qhia tau cov cim qhia txog kev puas tsuaj ntawm cov nqaij, xws li cov enzymes hauv lub plawv nce siab thaum muaj mob plawv nres.
- Kev tshawb fawb duab: Cov txheej txheem xws li ultrasound, CT scans, lossis MRIs tuaj yeem pom cov kab mob cuam tshuam thiab ntsuas qhov dav ntawm necrosis.
- Cov txheej txheem tshwj xeeb: Qee zaum, yuav tsum tau kuaj xyuas cov ntaub so ntswg kom paub tseeb tias muaj mob.
Differential Diagnosis
Nws yog ib qho tseem ceeb kom paub qhov txawv ntawm coagulative necrosis thiab lwm hom necrosis, xws li liquefactive necrosis lossis caseous necrosis, uas muaj ntau yam ua rau thiab qhov cuam tshuam sib txawv. Cov mob xws li myocardial infarction, renal infarction, thiab qee yam kev kis kab mob kuj yuav tsum tau xav txog.
Cov Kev Xaiv Kho
Kev kho mob kev kho mob
Kev kho mob ntawm cov ntshav txhaws feem ntau tsom mus rau kev daws qhov ua rau thiab tswj cov tsos mob. Kev kho mob yuav suav nrog:
- Tshuaj: Cov tshuaj Anticoagulants, thrombolytics, lossis antiplatelet agents yuav raug sau tseg kom rov qab tau cov ntshav ntws.
- Kev xaiv phais: Hauv cov xwm txheej hnyav, kev phais mob yuav tsim nyog los tshem tawm cov ntaub so ntswg necrotic lossis rov qab muaj ntshav.
- Lwm Txoj Kev Kho Mob: Nyob ntawm lub cev uas raug mob, tej zaum yuav xav tau kev kho mob ntxiv, xws li kev kho mob oxygen rau cov teeb meem ua pa.
Cov Kev Kho Mob Tsis-Pharmacological
Kev hloov pauv txoj kev ua neej ua lub luag haujlwm tseem ceeb hauv kev tswj thiab tiv thaiv kev coagulative necrosis. Cov lus qhia yuav suav nrog:
- Kev hloov noj zaub mov: Kev noj zaub mov zoo rau lub plawv uas muaj txiv hmab txiv ntoo, zaub, cov nplej tag nrho, thiab cov protein uas tsis muaj roj ntau tuaj yeem pab txo qhov kev pheej hmoo ntawm cov teeb meem ischemic.
- ce: Kev tawm dag zog tsis tu ncua tuaj yeem txhim kho kev noj qab haus huv ntawm lub plawv thiab txo qhov kev pheej hmoo ntawm cov mob uas ua rau muaj cov ntshav txhaws.
- Kev Tswj Kev Nyuaj Siab: Cov txheej txheem xws li yoga, kev xav, thiab kev sab laj tuaj yeem pab tswj kev ntxhov siab, uas yog ib qho kev pheej hmoo rau kab mob plawv.
Kev txiav txim siab tshwj xeeb rau cov neeg sib txawv
Cov kev kho mob yuav txawv raws li hnub nyoog thiab kev noj qab haus huv. Piv txwv li, cov menyuam yaus yuav xav tau cov tshuaj sib txawv, thaum cov neeg laus yuav muaj ntau yam kab mob uas ua rau kev kho mob nyuaj.
Teeb meem
Tej Yam Teeb Meem
Yog tias tsis kho lossis tswj tsis tau zoo, coagulative necrosis tuaj yeem ua rau muaj ntau yam teeb meem, suav nrog:
- Lub cev tsis ua haujlwm: Kev mob ischemia ntev tuaj yeem ua rau muaj kev puas tsuaj rau lub cev uas cuam tshuam, ua rau poob haujlwm.
- Kab mob: Cov nqaij necrotic tuaj yeem dhau los ua qhov chaw yug me nyuam rau kev kis kab mob, ua rau muaj teeb meem ntxiv.
- Systemic Effects: Cov mob hnyav heev yuav ua rau muaj kev o ntawm lub cev, thiab tej zaum yuav ua rau muaj mob sepsis.
Short-Term and Long-Term Complications
Cov teeb meem luv luv yuav suav nrog kev ua tsis tiav ntawm lub cev, thaum cov teeb meem ntev tuaj yeem suav nrog kev mob ntev, txo qhov zoo ntawm lub neej, thiab kev pheej hmoo ntawm cov xwm txheej ischemic yav tom ntej.
Kev tiv thaiv
Cov tswv yim tiv thaiv
Kev tiv thaiv cov hlab ntsha coagulative necrosis suav nrog kev daws cov teeb meem uas ua rau muaj kev pheej hmoo thiab txhawb kev noj qab haus huv tag nrho. Cov tswv yim yuav suav nrog:
- Cov Tshuaj Tiv Thaiv: Kev txhaj tshuaj tiv thaiv kab mob kom raws sijhawm yuav tiv thaiv tau cov kab mob uas yuav ua rau cov nqaij puas tsuaj.
- Cov kev coj huv huv: Kev tu cev huv si zoo tuaj yeem txo qhov kev pheej hmoo ntawm kev kis kab mob uas yuav ua rau cov mob hauv qab no hnyav dua.
- Kev Hloov Kho Kev Noj Qab Haus Huv: Kev noj zaub mov kom sib npaug tuaj yeem pab tswj qhov hnyav thiab txo qhov kev pheej hmoo ntawm cov kab mob plawv.
- Kev Hloov Kev Ua Neej: Tso kev haus luam yeeb, txo kev haus cawv, thiab tswj kev ntxhov siab tuaj yeem txo qhov kev pheej hmoo ntawm cov xwm txheej ischemic.
Prognosis & Long-Term Outlook
Course of the Disease
Qhov kev kwv yees rau cov tib neeg uas muaj cov kab mob coagulative necrosis feem ntau nyob ntawm seb cov nqaij puas tsuaj npaum li cas thiab kev kho mob raws sijhawm. Kev kuaj mob thaum ntxov thiab kev cuam tshuam tuaj yeem ua rau muaj txiaj ntsig zoo dua thiab muaj kev cia siab zoo dua.
Factors Influencing Prognosis
Ntau yam tuaj yeem cuam tshuam rau tag nrho cov kev mob tshwm sim, suav nrog:
- Thaum ntxov Diagnosis: Kev paub sai thiab kev kho mob ntawm cov xwm txheej ischemic tuaj yeem txhim kho cov txiaj ntsig tau zoo heev.
- Treatment Adherence: Ua raws li cov lus qhia kho mob thiab cov phiaj xwm kho mob yog qhov tseem ceeb rau kev tswj hwm cov xwm txheej hauv qab thiab tiv thaiv kev rov tshwm sim.
Cov Lus Nquag Nug (FAQ)
- Coagulation necrosis yog dab tsi? Kev puas tsuaj ntawm cov ntshav uas los ntawm cov ntshav yog ib hom kev tuag ntawm cov nqaij uas tshwm sim thaum cov ntshav tsis txaus, ua rau cov cell tuag thaum tseem khaws cov qauv ntawm cov nqaij. Nws feem ntau cuam tshuam nrog cov xwm txheej ischemic xws li mob plawv nres.
- Dab tsi ua rau muaj cov kab mob coagulation necrosis? Qhov ua rau cov ntshav coagulative necrosis yog ischemia, uas tuaj yeem tshwm sim los ntawm ntau yam, suav nrog cov ntshav txhaws, atherosclerosis, lossis cov kab mob hnyav uas ua rau cov ntshav ntws tsis zoo.
- Cov tsos mob ntawm cov ntshav coagulative necrosis yog dab tsi? Cov tsos mob yuav txawv raws li lub cev uas raug mob tab sis tej zaum yuav muaj xws li mob hauv siab, ua tsis taus pa, mob plab, thiab qaug zog. Cov tsos mob hnyav yuav xav tau kev kho mob tam sim ntawd.
- Yuav kuaj mob coagulative necrosis li cas? Kev kuaj mob suav nrog kev ntsuam xyuas hauv chaw kho mob, kev kuaj hauv chaw kuaj mob kom paub tseeb tias cov nqaij puas lawm, kev tshawb fawb txog duab kom pom cov kab mob uas raug mob, thiab qee zaum kev kuaj nqaij los xyuas kom meej tias muaj mob.
- Muaj kev kho mob dab tsi rau cov kab mob coagulative necrosis? Kev kho mob tsom mus rau kev daws qhov teeb meem tseem ceeb thiab tej zaum yuav suav nrog kev siv tshuaj, kev phais mob, thiab kev hloov pauv txoj kev ua neej kom txhim kho kev noj qab haus huv tag nrho.
- Puas tuaj yeem tiv thaiv tau cov kab mob coagulative necrosis? Yog, kev tiv thaiv cov kab mob coagulative necrosis suav nrog kev tswj hwm cov yam ntxwv uas ua rau muaj kev pheej hmoo xws li kev noj zaub mov zoo, kev tawm dag zog tsis tu ncua, tsis txhob haus luam yeeb, thiab tswj cov mob ntev.
- Cov teeb meem ntawm cov coagulative necrosis uas tsis tau kho yog dab tsi? Kev tsis kho cov ntshav coagulative necrosis tuaj yeem ua rau lub cev tsis ua haujlwm zoo, muaj kev kis kab mob, thiab ua rau lub cev tsis ua haujlwm zoo, uas tuaj yeem ua rau tuag taus.
- Puas yog cov kab mob coagulative necrosis kho tau? Qhov kev kho mob coagulative necrosis yuav rov qab zoo li qub tau nyob ntawm seb cov nqaij puas tsuaj npaum li cas thiab kev kho mob raws sijhawm. Kev kho mob thaum ntxov tuaj yeem txhim kho txoj kev cia siab rov zoo.
- Kev hloov pauv hauv lub neej li cas thiaj li pab tiv thaiv tau cov kab mob coagulative necrosis? Kev noj zaub mov zoo rau lub plawv, ua ub ua no tsis tu ncua, tswj kev ntxhov siab, thiab tsis txhob haus luam yeeb tuaj yeem txo qhov kev pheej hmoo ntawm cov teeb meem ischemic uas ua rau coagulative necrosis.
- Thaum twg kuv yuav tsum mus ntsib kws kho mob yog tias muaj cov tsos mob ntawm cov ntshav txhaws? Yog tias koj mob hauv siab heev, qaug zog lossis tsis muaj zog tam sim ntawd, lossis mob plab heev, nrhiav kev kho mob tam sim ntawd, vim tias cov no yuav qhia txog cov mob hnyav.
Thaum Mus ntsib Tus Kws Kho Mob
Nws yog ib qho tseem ceeb kom nrhiav kev kho mob tam sim yog tias koj ntsib ib qho ntawm cov tsos mob loj hauv qab no:
- Mob hauv siab hnyav lossis muaj kev nyuaj siab, tshwj xeeb tshaj yog tias nrog kev tawm hws, xeev siab, lossis ua tsis taus pa.
- Sudden tsis muaj zog lossis loog loog ntawm ib sab ntawm lub cev, uas tej zaum yuav qhia tau tias muaj mob stroke.
- Mob plab plab qhov ntawd los sai sai, tshwj xeeb yog tias nws hnyav thiab kav ntev.
Xaus & Tsis lees paub
Kev mob ntshav txhaws yog ib yam mob hnyav uas tuaj yeem tshwm sim los ntawm ntau yam ua rau mob, feem ntau yog mob ischemia. Kev nkag siab txog nws cov tsos mob, kev kuaj mob, thiab kev kho mob yog qhov tseem ceeb rau kev tswj hwm thiab kev tiv thaiv zoo. Los ntawm kev daws cov teeb meem txaus ntshai thiab kev ua neej noj qab haus huv, cov tib neeg tuaj yeem txo qis lawv qhov kev pheej hmoo ntawm kev mob ntshav txhaws.
Disclaimer: Kab lus no yog rau cov ntaub ntawv xov xwm nkaus xwb thiab tsis hloov cov lus qhia txog kev kho mob. Nco ntsoov sab laj nrog tus kws kho mob kom kuaj xyuas thiab kho cov mob.


 Tsev Kho Mob Zoo Tshaj Plaws Nyob Ze Kuv Chennai
Tsev Kho Mob Zoo Tshaj Plaws Nyob Ze Kuv Chennai

