- درمان ها و روش ها
- غشای برون پیکری ...
اکسیژن رسانی غشایی برون پیکری (ECMO) - مراحل، آماده سازی، هزینه و بهبودی
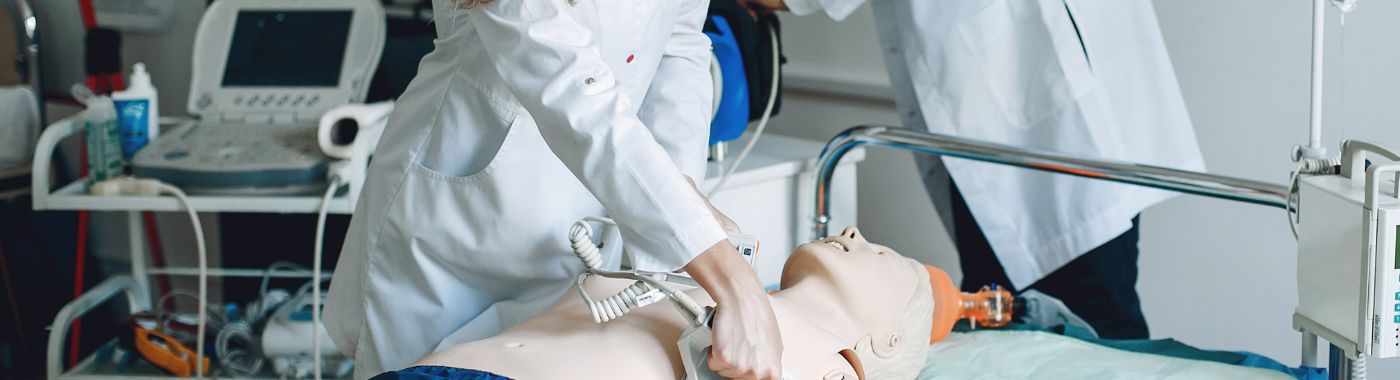
اکسیژن رسانی غشایی برون پیکری (ECMO) چیست؟
اکسیژنرسانی غشایی برونپیکری (ECMO) یک تکنیک حمایت از حیات است که برای ارائه پشتیبانی قلبی و تنفسی طولانیمدت به بیمارانی که قلب و ریههایشان به تنهایی قادر به عملکرد کافی نیستند، استفاده میشود. این روش پزشکی پیشرفته معمولاً در بخشهای مراقبتهای ویژه، مانند بخشهای مراقبتهای ویژه (ICU) به کار میرود و به گونهای طراحی شده است که به طور موقت کار قلب و ریهها را بر عهده بگیرد و به آنها اجازه استراحت و بهبودی دهد.
روش ECMO شامل استفاده از دستگاهی است که خون را از بدن خارج میکند، آن را اکسیژنه میکند و سپس آن را به بیمار بازمیگرداند. این کار از طریق مجموعهای از لولههای متصل به یک اکسیژناتور غشایی انجام میشود که مانند یک ریه مصنوعی عمل میکند و تبادل اکسیژن و دی اکسید کربن را تسهیل میکند. خون از یک ورید یا شریان بزرگ گرفته میشود، از طریق دستگاه ECMO پردازش میشود و سپس به بدن بازگردانده میشود و اطمینان حاصل میشود که اندامهای حیاتی اکسیژن مورد نیاز خود را برای عملکرد صحیح دریافت میکنند.
ECMO در درجه اول در بیمارانی با نارسایی شدید تنفسی یا قلبی استفاده میشود. شرایطی که ممکن است استفاده از ECMO را ضروری کند شامل سندرم زجر تنفسی حاد (ARDS)، ذاتالریه شدید، شوک کاردیوژنیک و ایست قلبی است. با ارائه این پشتیبانی حیاتی، ECMO میتواند برای درمان بیماری زمینهای یا بهبود قلب و ریهها زمان بخرد.
چرا اکسیژن رسانی غشایی برون پیکری (ECMO) انجام میشود؟
تصمیم برای شروع ECMO معمولاً در پاسخ به علائم شدید یا شرایطی که نشان دهنده نارسایی قلب یا ریههای بیمار است، گرفته میشود. این روش، درمان خط اول نیست؛ بلکه برای مواردی در نظر گرفته میشود که درمانهای مرسوم شکست خورده یا ناکافی هستند.
بیماران ممکن است علائم مختلفی را نشان دهند که منجر به توصیه ECMO میشود. در موارد نارسایی تنفسی، علائم ممکن است شامل تنگی نفس شدید، تنفس سریع و سطح پایین اکسیژن در خون باشد که میتوان از طریق پالس اکسیمتری یا آزمایش گازهای خون شریانی آن را تشخیص داد. در نارسایی قلبی، بیماران ممکن است درد قفسه سینه، خستگی و علائم گردش خون ضعیف مانند سردی اندامها یا گیجی را تجربه کنند.
ECMO معمولاً زمانی توصیه میشود که بیمار شرایط تهدیدکننده زندگی را تجربه میکند که به درمانهای استاندارد پاسخ نمیدهد. به عنوان مثال، در موارد ARDS، ریهها به شدت ملتهب و پر از مایع میشوند و ورود اکسیژن به جریان خون را دشوار میکنند. در چنین شرایطی، ECMO میتواند اکسیژنرسانی لازم را فراهم کند و در عین حال به ریهها اجازه بهبودی دهد. به طور مشابه، در موارد شوک کاردیوژنیک، که در آن قلب قادر به پمپاژ خون کافی برای رفع نیازهای بدن نیست، ECMO میتواند گردش خون را تا زمان بهبودی قلب یا تا زمان انجام مداخلات بیشتر، مانند جراحی، پشتیبانی کند.
موارد مصرف اکسیژن رسانی غشایی برون پیکری (ECMO)
چندین موقعیت بالینی و معیارهای تشخیصی میتواند بیمار را کاندید ECMO کند. تصمیم برای شروع این روش بر اساس ترکیبی از قضاوت بالینی، شدت وضعیت بیمار و احتمال بهبودی است.
- سندرم دیسترس تنفسی حاد (ARDS)این بیماری با التهاب گسترده در ریهها مشخص میشود که منجر به مشکل شدید در تنفس و سطح پایین اکسیژن میشود. ECMO ممکن است زمانی که بیماران به تهویه مکانیکی یا سایر اقدامات حمایتی پاسخ نمیدهند، تجویز شود.
- ذاتالریه شدیددر مواردی از ذاتالریه که منجر به نارسایی تنفسی قابل توجه میشود، ECMO میتواند در حین درمان عفونت زمینهای، پشتیبانی حیاتی ارائه دهد.
- شوک کاردیوژنیکبیمارانی که به دلیل نارسایی قلبی یا انفارکتوس میوکارد دچار شوک کاردیوژنیک میشوند، ممکن است برای حفظ جریان خون کافی و رساندن اکسیژن به اندامهای حیاتی به ECMO نیاز داشته باشند.
- بازداشت قلبیدر موارد خاصی از ایست قلبی، به ویژه هنگامی که احتمال بهبودی وجود دارد، میتوان از ECMO برای پشتیبانی از گردش خون و اکسیژنرسانی در طول اقدامات احیا استفاده کرد.
- بعد از جراحی قلببرخی از بیماران ممکن است پس از جراحیهای پیچیده قلب، در صورتی که عملکرد قلبشان طبق انتظار تثبیت نشود، به ECMO نیاز داشته باشند.
- پل پیوندECMO میتواند به عنوان یک اقدام موقت برای بیمارانی که در انتظار پیوند قلب یا ریه هستند، عمل کند و تا زمانی که یک عضو اهدایی مناسب در دسترس قرار گیرد، پشتیبانی لازم را فراهم کند.
- ترومای شدیدبیمارانی که آسیبهای قابل توجهی دارند، به ویژه آنهایی که قفسه سینه یا شکم را تحت تأثیر قرار میدهند، در صورت بروز نارسایی تنفسی یا قلبی ممکن است به ECMO نیاز داشته باشند.
تصمیم به استفاده از ECMO توسط یک تیم چند رشتهای از متخصصان مراقبتهای بهداشتی، از جمله متخصصان مراقبتهای ویژه، متخصصان قلب و جراحان، گرفته میشود که وضعیت کلی بیمار، پیشآگهی و پتانسیل بهبودی را ارزیابی میکنند. لازم به ذکر است که ECMO یک روش پیچیده است که خطراتی از جمله خونریزی، عفونت و عوارض مربوط به فرآیند کانولاسیون را به همراه دارد. بنابراین، قبل از انجام این مداخله نجاتبخش، مزایا و خطرات احتمالی آن به دقت بررسی میشود.
انواع اکسیژن رسانی غشایی برون پیکری (ECMO)
دو نوع اصلی ECMO وجود دارد که هر کدام برای رفع نیازهای بالینی خاص طراحی شدهاند:
- اکمو وریدی-وریدی (ECMO-VV)این نوع در درجه اول برای بیمارانی که نارسایی شدید تنفسی دارند استفاده میشود. در VV-ECMO، خون از یک ورید بزرگ گرفته میشود، اکسیژنه میشود و سپس به سیستم وریدی بازگردانده میشود. این رویکرد به ریهها اجازه میدهد تا استراحت کنند و در عین حال اکسیژن را به بدن برسانند. این روش به ویژه برای شرایطی مانند ARDS یا ذاتالریه شدید مفید است.
- اکمو وریدی-شریانی (VA-ECMO): این نوع برای بیمارانی که هم نارسایی قلبی و هم نارسایی تنفسی دارند استفاده میشود. در VA-ECMO، خون از ورید گرفته میشود، اکسیژنه میشود و سپس به شریان بازگردانده میشود و به آن اجازه میدهد در سراسر بدن گردش کند. این روش از قلب و ریهها پشتیبانی میکند و اغلب در موارد شوک کاردیوژنیک یا ایست قلبی استفاده میشود.
هر نوع ECMO بر اساس نیازهای خاص بیمار و بیماری زمینهای تحت درمان انتخاب میشود. انتخاب بین VV-ECMO و VA-ECMO بسیار مهم است، زیرا مستقیماً بر مدیریت و نتایج مراقبت از بیمار تأثیر میگذارد.
در پایان، اکسیژنرسانی غشایی برونپیکری (ECMO) یک روش حیاتی برای پشتیبانی از حیات است که میتواند به بیمارانی که با نارسایی شدید قلبی یا تنفسی مواجه هستند، کمک شایانی کند. درک هدف، موارد مصرف و انواع ECMO برای بیماران و خانوادههایشان در مواجهه با پیچیدگیهای مراقبتهای ویژه ضروری است. در بخش بعدی این مقاله، روش ECMO را به طور مفصل بررسی خواهیم کرد، از جمله نحوه انجام آن، خطرات ناشی از آن و آنچه بیماران میتوانند در طول بهبودی پس از ECMO انتظار داشته باشند.
موارد منع مصرف اکسیژن رسانی غشایی برون پیکری (ECMO)
اگرچه اکسیژنرسانی غشایی برونپیکری (ECMO) میتواند یک مداخله نجاتبخش برای بسیاری از بیماران مبتلا به نارسایی شدید تنفسی یا قلبی باشد، اما شرایط و عوامل خاصی وجود دارد که ممکن است بیمار را برای این روش نامناسب کند. درک این موارد منع مصرف هم برای بیماران و هم برای ارائه دهندگان خدمات درمانی بسیار مهم است.
- آسیب شدید عصبیبیماران مبتلا به آسیبهای مغزی قابل توجه یا بیماریهایی مانند سکته مغزی شدید ممکن است کاندید مناسبی برای ECMO نباشند. پتانسیل بهبودی باید ارزیابی شود، زیرا ECMO بعید است برای افرادی که پیشآگهی عصبی ضعیفی دارند، مفید باشد.
- خونریزی کنترل نشدهبیمارانی که خونریزی کنترل نشده دارند یا در معرض خطر بالای عوارض خونریزی هستند، ممکن است برای ECMO مناسب نباشند. این روش شامل داروهای ضد انعقاد (رقیق کننده خون) است که میتواند مشکلات خونریزی را تشدید کند.
- بیماریهای همراه شدیدافراد مبتلا به نارسایی پیشرفته و برگشتناپذیر اندامها در سایر سیستمها (مانند نارسایی کبد یا کلیه) ممکن است از ECMO بهرهمند نشوند. تمرکز بر روی بیمارانی است که پتانسیل بهبودی دارند و افرادی که نارسایی چندین اندام دارند ممکن است نتوانند این روش را تحمل کنند.
- سن و وضعیت فیزیولوژیکیاگرچه سن به تنهایی یک منع مصرف قطعی نیست، اما بیماران بسیار مسن یا افراد دارای ضعف قابل توجه ممکن است کاندیدای ایدهآلی نباشند. این تصمیم اغلب به وضعیت کلی سلامت و احتمال بهبودی بستگی دارد.
- عفونتعفونتهای فعال و کنترل نشده، به ویژه عفونتهای سیستمیک (سپسیس)، میتوانند مدیریت ECMO را پیچیده کنند. خطر عوارض بیشتر در بیماران مبتلا به عفونتهای شدید افزایش مییابد.
- ضعف پشتیبانیECMO به یک تیم چند رشتهای و منابع قابل توجه نیاز دارد. بیمارانی که سیستمهای حمایتی کافی ندارند یا بعید است که به مراقبتهای پس از ECMO پایبند باشند، ممکن است کاندیداهای مناسبی نباشند.
- اولویت بیماردر برخی موارد، بیماران یا خانوادههایشان ممکن است ECMO را رد کنند، به خصوص اگر از خطرات و عوارض احتمالی آگاه باشند. رضایت آگاهانه بخش مهمی از فرآیند تصمیمگیری است.
درک این موارد منع مصرف به اطمینان از استفاده مناسب از ECMO و دریافت بهترین مراقبت ممکن متناسب با شرایط فردی بیماران کمک میکند.
چگونه برای اکسیژن رسانی غشایی برون پیکری (ECMO) آماده شویم؟
آماده شدن برای ECMO شامل چندین مرحله مهم است تا اطمینان حاصل شود که این روش تا حد امکان ایمن و مؤثر است. در اینجا آنچه بیماران و خانوادههایشان میتوانند از نظر دستورالعملها، آزمایشها و اقدامات احتیاطی قبل از عمل انتظار داشته باشند، آورده شده است.
- ارزیابی پزشکیقبل از شروع ECMO، یک ارزیابی پزشکی کامل انجام خواهد شد. این شامل بررسی سابقه پزشکی بیمار، داروهای فعلی و هرگونه بیماری موجود است. تیم مراقبتهای بهداشتی، سلامت کلی بیمار و مناسب بودن او برای ECMO را ارزیابی خواهد کرد.
- آزمایش های تشخیصیبیماران ممکن است آزمایشهای مختلفی را برای ارزیابی عملکرد قلب و ریه خود انجام دهند. آزمایشهای رایج شامل عکسبرداری با اشعه ایکس از قفسه سینه، اکوکاردیوگرام، آزمایش خون و احتمالاً سیتیاسکن است. این آزمایشها به تیم پزشکی کمک میکند تا شدت وضعیت بیمار را درک کرده و پشتیبانی ECMO را بر اساس آن تنظیم کنند.
- رضایت آگاهانهاز بیماران یا نمایندگان قانونی آنها خواسته میشود که رضایت آگاهانه خود را ارائه دهند. این فرآیند شامل بحث در مورد مزایا، خطرات و جایگزینهای ECMO است. ضروری است که بیماران سوالاتی بپرسند و درک کنند که این روش شامل چه مواردی میشود.
- بررسی داروهابیماران باید تیم مراقبتهای بهداشتی خود را در مورد تمام داروهایی که در حال حاضر مصرف میکنند، از جمله داروهای بدون نسخه و مکملها، مطلع کنند. ممکن است لازم باشد مصرف برخی از داروها قبل از عمل تنظیم یا موقتاً متوقف شود.
- دستورالعمل های قبل از رویهممکن است به بیماران دستورالعملهای خاصی در مورد مصرف غذا و نوشیدنی داده شود. معمولاً به بیماران توصیه میشود که قبل از عمل، برای مدت معینی از خوردن یا آشامیدن خودداری کنند تا خطر عوارض در حین بیهوشی به حداقل برسد.
- سیستم پشتیبانیداشتن یک سیستم حمایتی برای بیماران مهم است. اعضای خانواده یا دوستان باید در مورد این عمل و نتایج احتمالی آن مطلع باشند. این حمایت میتواند در طول مرحله بهبودی بسیار مهم باشد.
- آمادگی عاطفیانجام ECMO میتواند یک تجربه استرسزا باشد. بیماران و خانوادههایشان باید برای جنبههای عاطفی این روش آماده باشند. صحبت با یک مشاور یا مددکار اجتماعی برای رفع هرگونه نگرانی یا اضطراب میتواند مفید باشد.
با پیروی از این مراحل آمادهسازی، بیماران میتوانند به اطمینان از یک تجربه راحتتر ECMO کمک کنند و زمینه را برای درمان و بهبودی مؤثر فراهم کنند.
اکسیژن رسانی غشایی برون پیکری (ECMO): روش گام به گام
درک روش ECMO میتواند به کاهش اضطراب بیماران و خانوادههایشان کمک کند. در اینجا یک مرور گام به گام از آنچه قبل، حین و بعد از روش ECMO اتفاق میافتد، ارائه شده است.
- قبل از رویه:
- پس از تصمیمگیری برای ECMO، بیمار معمولاً برای نظارت دقیق به بخش مراقبتهای ویژه (ICU) منتقل میشود.
- تیم پزشکی دستگاه ECMO را آماده کرده و از آماده بودن تمام تجهیزات لازم اطمینان حاصل میکند.
- ممکن است یک خط وریدی (IV) برای تجویز دارو قرار داده شود و بیمار ممکن است برای اطمینان از راحتی، آرامبخش دریافت کند.
- بیهوشیبرای اطمینان از بیهوشی و عدم درد در طول عمل، به بیمار بیهوشی عمومی داده میشود. این عمل معمولاً توسط متخصص بیهوشی انجام میشود.
- کانول کردنمرحله بعدی شامل کانولاسیون است، که در آن لولههایی (کانولاها) به رگهای خونی بیمار وارد میشوند. این کار معمولاً در گردن (ورید ژوگولار) یا کشاله ران (ورید فمورال) برای دسترسی وریدی و در قفسه سینه (شریان ساب کلاوین) برای دسترسی شریانی انجام میشود. کانولاها به دستگاه ECMO متصل میشوند که عملکرد قلب و ریهها را بر عهده خواهد گرفت.
- شروع ECMOوقتی کانولها در محل خود قرار گرفتند، دستگاه ECMO روشن میشود. این دستگاه خون را از بدن بیمار پمپ میکند، آن را از طریق یک غشاء اکسیژنه میکند و به بدن برمیگرداند. تیم پزشکی علائم حیاتی، جریان خون و سطح اکسیژن بیمار را به دقت کنترل میکنند تا از عملکرد صحیح ECMO اطمینان حاصل شود.
- در طول ECMOبیمار در طول مدت استفاده از ECMO در بخش مراقبتهای ویژه (ICU) باقی خواهد ماند. نظارت مداوم برای ارزیابی اثربخشی درمان و انجام هرگونه تنظیمات لازم ضروری است. تیم مراقبتهای بهداشتی، درمان ضد انعقاد را برای جلوگیری از لخته شدن خون مدیریت میکند و در عین حال اطمینان حاصل میکند که خطرات خونریزی به حداقل میرسد. ضد انعقاد برای جلوگیری از تشکیل لختههای خون در مدار ECMO و درون رگهای خونی بیمار بسیار مهم است.
- مدت زمان ECMOمدت زمانی که بیمار تحت پوشش ECMO قرار میگیرد، بسته به شرایط و پاسخ به درمان متفاوت است. برخی از بیماران ممکن است فقط برای چند روز به ECMO نیاز داشته باشند، در حالی که برخی دیگر ممکن است برای هفتهها به آن نیاز داشته باشند.
- بعد از روشبه محض اینکه وضعیت بیمار تثبیت و بهبود یافت، تیم پزشکی فرآیند جدا کردن آنها از ECMO را آغاز میکند. این شامل کاهش تدریجی حمایت در حین نظارت بر عملکرد قلب و ریه بیمار است. به محض اینکه بیمار پایدار شد و توانست به تنهایی به اندازه کافی نفس بکشد، کانولها برداشته میشوند و بیمار در بخش مراقبتهای ویژه (ICU) به بهبودی خود ادامه میدهد.
- مراقبتهای پس از ECMOپس از ECMO، بیماران به نظارت و پشتیبانی مداوم نیاز خواهند داشت. ممکن است توانبخشی برای کمک به بازیابی قدرت و عملکرد ضروری باشد. قرار ملاقاتهای بعدی برای ارزیابی بهبودی و رسیدگی به هرگونه مشکل باقیمانده برنامهریزی خواهد شد.
با درک روش ECMO، بیماران و خانوادههایشان میتوانند آمادگی و آگاهی بیشتری در مورد آنچه در طول این درمان حیاتی انتظار میرود، داشته باشند.
خطرات و عوارض اکسیژن رسانی غشایی برون پیکری (ECMO)
اگرچه ECMO میتواند یک مداخله نجاتبخش باشد، اما بدون خطر و عوارض احتمالی نیست. مهم است که بیماران و خانوادههایشان از این خطرات آگاه باشند تا بتوانند در مورد مراقبت از خود تصمیمات آگاهانهای بگیرند.
- خطرات مشترک:
- خون ریزیبه دلیل نیاز به داروهای ضد انعقاد در طول ECMO، بیماران در معرض خطر خونریزی هستند که میتواند در محل کانولاسیون یا به صورت داخلی رخ دهد.
- عفونتوجود کانولا و ماهیت تهاجمی این روش میتواند منجر به عفونت، از جمله عفونتهای جریان خون یا ذاتالریه شود.
- ترومبوزلختههای خون میتوانند در مدار ECMO یا در بدن بیمار تشکیل شوند که به طور بالقوه منجر به عوارضی مانند سکته مغزی یا آسیب به اندامها میشود.
- اختلال عملکرد اندامپشتیبانی طولانی مدت ECMO میتواند به دلیل تغییرات در جریان خون و اکسیژنرسانی، منجر به عوارض در سایر اندامها، به ویژه کلیهها و کبد شود.
- خطرات نادر:
- عوارض عصبیبرخی از بیماران ممکن است به دلیل تغییرات در جریان خون یا سطح اکسیژن، مشکلات عصبی از جمله تشنج یا سکته مغزی را تجربه کنند.
- آسیب ریهاگرچه ECMO برای پشتیبانی از عملکرد ریه طراحی شده است، اما خطر آسیب ریه در اثر تهویه مکانیکی یا خود فرآیند ECMO وجود دارد.
- عوارض قلبیتغییرات در دینامیک جریان خون میتواند منجر به آریتمی یا سایر مشکلات قلبی در طول یا بعد از ECMO شود.
- خرابی دستگاهاگرچه نادر است، اما احتمال خرابی مکانیکی دستگاه ECMO وجود دارد که در صورت عدم رسیدگی سریع میتواند منجر به عوارض جدی شود.
- ملاحظات بلند مدتبرخی از بیماران ممکن است پس از ECMO اثرات طولانیمدتی از جمله ضعف جسمی، تغییرات شناختی یا تأثیرات روانی مانند اضطراب یا افسردگی را تجربه کنند. خدمات توانبخشی و حمایتی میتوانند به رفع این مشکلات کمک کنند.
اگرچه خطرات مرتبط با ECMO قابل توجه است، اما مزایای بالقوه آن برای بیماران مبتلا به نارسایی شدید تنفسی یا قلبی میتواند از این خطرات بیشتر باشد. بحث کامل با تیم مراقبتهای بهداشتی میتواند به بیماران و خانوادهها کمک کند تا خطرات را درک کرده و در مورد گزینههای درمانی خود تصمیمات آگاهانهای بگیرند.
بهبودی پس از اکسیژن رسانی غشایی برون پیکری (ECMO)
بهبودی از اکسیژنرسانی غشایی برونپیکری (ECMO) میتواند بسته به شرایط سلامتی فرد و دلیل اصلی پشتیبانی ECMO، از بیماری به بیمار دیگر بهطور قابلتوجهی متفاوت باشد. بهطورکلی، جدول زمانی بهبودی را میتوان به چند مرحله تقسیم کرد.
جدول زمانی بازیابی مورد انتظار
- مرحله بلافاصله پس از ECMO (روزهای ۱ تا ۳)پس از قطع پشتیبانی ECMO، بیماران معمولاً در بخش مراقبتهای ویژه (ICU) تحت نظارت دقیق قرار میگیرند. این مرحله بر تثبیت علائم حیاتی و اطمینان از عملکرد مناسب قلب و ریهها بدون پشتیبانی مکانیکی تمرکز دارد.
- ریکاوری کوتاه مدت (روزهای ۴ تا ۱۴)بیماران ممکن است با بهبود وضعیتشان، به اتاقهای معمولی بیمارستان منتقل شوند. در این مدت، فیزیوتراپی ممکن است به بازیابی قدرت و تحرک کمک کند. بسته به روند بهبودی، بیماران میتوانند حدود یک تا دو هفته در بیمارستان بستری شوند.
- بهبودی طولانی مدت (هفتههای ۲ تا ۶)بیماران پس از ترخیص از بیمارستان، روند بهبودی خود را در خانه ادامه خواهند داد. ویزیتهای بعدی برای نظارت بر عملکرد قلب و ریه ضروری خواهد بود. بهبودی کامل میتواند چندین هفته تا چند ماه طول بکشد، به خصوص برای کسانی که قبل از ECMO به شدت بیمار بودهاند. این اغلب شامل توانبخشی فشرده جسمی و شغلی برای بازیابی قدرت و عملکرد است.
نکات مراقبت پس از آن
- قرارهای بعدیمعاینات منظم با پزشک برای نظارت بر روند بهبودی و مدیریت هرگونه مشکل سلامتی مداوم بسیار مهم است.
- فعالیت بدنیبه تدریج فعالیت بدنی خود را طبق توصیه تیم مراقبتهای بهداشتی افزایش دهید. با فعالیتهای سبک شروع کنید و به آرامی به سمت تمرینات شدیدتر بروید.
- ملاحظات غذایییک رژیم غذایی متعادل و سرشار از مواد مغذی میتواند به بهبودی کمک کند. روی میوهها، سبزیجات، پروتئینهای بدون چربی و غلات کامل تمرکز کنید. برای مدیریت فشار خون، آب کافی بنوشید و مصرف نمک را محدود کنید.
- مدیریت داروبرای جلوگیری از عوارض، داروهای تجویز شده، از جمله داروهای ضد انعقاد را به طور کامل مصرف کنید. در مورد هرگونه عارضه جانبی با پزشک خود مشورت کنید.
- حمایت عاطفیبهبودی میتواند از نظر احساسی طاقتفرسا باشد. در صورت نیاز از خانواده، دوستان یا متخصصان سلامت روان کمک بگیرید.
چه زمانی میتوان فعالیتهای عادی را از سر گرفت
اکثر بیماران میتوانند انتظار داشته باشند که ظرف ۶ تا ۱۲ هفته پس از ECMO به فعالیتهای عادی خود بازگردند، اما این میتواند متفاوت باشد. فعالیتهای سبک ممکن است زودتر از سر گرفته شوند، در حالی که فعالیتهای شدیدتر، مانند بلند کردن اجسام سنگین یا ورزش شدید، باید با احتیاط و تنها پس از مشورت با پزشک انجام شوند.
مزایای اکسیژن رسانی غشایی برون پیکری (ECMO)
اکسیژنرسانی غشایی برونپیکری (ECMO) مزایای قابل توجهی برای بیماران مبتلا به نارسایی شدید تنفسی یا قلبی ارائه میدهد. درک این مزایا میتواند به بیماران و خانوادههایشان کمک کند تا در مورد گزینههای درمانی تصمیمات آگاهانهای بگیرند.
- پشتیبانی نجاتبخشECMO پشتیبانی حیاتی را برای بیمارانی که قلب و ریههایشان قادر به عملکرد کافی نیستند، فراهم میکند. این روش میتواند پلی برای بهبودی یا یک راه حل موقت در انتظار پیوند باشد.
- بهبود اکسیژن رسانیبا اکسیژنرسانی به خون در خارج از بدن، ECMO امکان اکسیژنرسانی بهتر به اندامهای حیاتی را فراهم میکند که میتواند از آسیب بیشتر جلوگیری کرده و پیامدهای کلی سلامت را بهبود بخشد.
- کاهش بار کاری روی قلب و ریههاECMO کار پمپاژ خون و اکسیژنرسانی به آن را بر عهده میگیرد و به قلب و ریهها اجازه استراحت و بهبودی میدهد. این امر میتواند به ویژه در موارد ذاتالریه شدید، ARDS یا ایست قلبی مفید باشد.
- پتانسیل بهبودی بهبود یافتهبرای بیمارانی که شرایط برگشتپذیر دارند، ECMO میتواند زمان لازم برای بهبودی را فراهم کند و منجر به بهبود پیامدهای بلندمدت و کیفیت زندگی شود.
- مراقبت چند رشته ایبیمارانی که تحت ECMO قرار میگیرند، معمولاً توسط تیمی از متخصصان، شامل متخصصان قلب، متخصصان ریه و پرستاران مراقبتهای ویژه، تحت مراقبت قرار میگیرند و مدیریت جامع سلامت آنها تضمین میشود.
پشتیبانی از اندامهای حیاتی: ECMO در مقابل تهویه مکانیکی و وازوپرسورها
در مراقبتهای ویژه، هنگامی که قلب و/یا ریههای بیمار به شدت از کار میافتند، مداخلات مختلف حمایت از حیات به کار گرفته میشود. اکسیژنرسانی غشایی برونپیکری (ECMO) پشتیبانی خارجی پیشرفته و موقت را برای هر دو اندام فراهم میکند. با این حال، روشهای مرسومتر شامل تهویه مکانیکی برای نارسایی تنفسی و وازوپرسورها/اینوتروپها برای فروپاشی گردش خون هستند. این درمانها از نظر مکانیسم، تهاجمی بودن و نوع حمایت از اندامی که ارائه میدهند، تفاوتهای قابل توجهی دارند.
درک این تمایزات برای خانوادههای بیماران بسیار مهم است، زیرا آنها در بخش مراقبتهای ویژه با تصمیمات درمانی پیچیده روبرو میشوند.
نکته مهم: تهویه مکانیکی و وازوپرسورها/اینوتروپها اغلب مداخلات اولیه و اساسی برای نارسایی شدید قلب و ریه در بخش مراقبتهای ویژه هستند. ECMO یک درمان نجاتبخش است که زمانی در نظر گرفته میشود که این درمانهای مرسوم برای حفظ زندگی کافی نباشند. تصمیم به استفاده از ECMO یک تصمیم پیچیده است که توسط یک تیم مراقبتهای ویژه چندرشتهای گرفته میشود و خطرات قابل توجه را در مقابل پتانسیل بقا و بهبودی از یک وضعیت تهدیدکننده زندگی میسنجد.
هزینه اکسیژن رسانی غشایی برون پیکری (ECMO) در هند چقدر است؟
هزینه اکسیژنرسانی غشایی برونپیکری (ECMO) در هند معمولاً از ۱۰۰۰۰۰ تا ۲۵۰۰۰۰ روپیه متغیر است. عوامل متعددی میتوانند بر این هزینه تأثیر بگذارند:
- نوع بیمارستاناعتبار و امکانات بیمارستان میتواند به طور قابل توجهی بر قیمتگذاری تأثیر بگذارد. بیمارستانهای سطح بالا ممکن است به دلیل فناوری پیشرفته و مراقبتهای تخصصی، هزینه بیشتری دریافت کنند.
- موقعیت مکانیهزینهها میتوانند در هر شهر متفاوت باشند، به طوری که مناطق شهری معمولاً گرانتر از شهرهای کوچکتر هستند.
- نوع اتاقانتخاب اتاق (بخش عمومی، اتاق خصوصی یا سوئیت) نیز میتواند بر هزینه کلی تأثیر بگذارد.
- عوارضاگر در طول درمان عوارضی ایجاد شود، ممکن است هزینههای اضافی برای مراقبتهای طولانی مدت یا اقدامات اضافی متحمل شوید.
بیمارستانهای آپولو به خاطر خدمات پیشرفته ECMO خود شناخته شدهاند و مراقبتهای با کیفیت بالا را با قیمتهای رقابتی در مقایسه با کشورهای غربی ارائه میدهند. مقرون به صرفه بودن ECMO در هند، آن را به گزینهای جذاب برای بیمارانی که به دنبال درمان نجاتبخش هستند، تبدیل کرده است.
برای اطلاع از قیمت دقیق و گزینههای مراقبت شخصی، توصیه میکنیم مستقیماً با بیمارستانهای آپولو تماس بگیرید.
سوالات متداول در مورد اکسیژن رسانی غشایی برون پیکری (ECMO)
قبل از انجام اکسیژن رسانی غشایی برون پیکری (ECMO) چه تغییراتی در رژیم غذایی باید ایجاد کنم؟
قبل از انجام اکسیژنرسانی غشایی برونپیکری (ECMO)، توصیه میشود رژیم غذایی متعادلی سرشار از میوهها، سبزیجات و پروتئینهای بدون چربی داشته باشید. از وعدههای غذایی سنگین خودداری کنید و برای دریافت توصیههای غذایی خاص متناسب با وضعیت سلامتی خود با پزشک مشورت کنید.
آیا بیماران مسن میتوانند با خیال راحت تحت اکسیژنرسانی غشایی برونپیکری (ECMO) قرار گیرند؟
بله، بیماران مسن میتوانند با خیال راحت تحت اکسیژنرسانی غشایی برونپیکری (ECMO) قرار گیرند، اما سلامت کلی و بیماریهای همراه آنها به دقت ارزیابی خواهد شد. تیم پزشکی خطرات و فواید را ارزیابی میکند تا مشخص شود که آیا ECMO مناسب است یا خیر.
آیا اکسیژن رسانی غشایی برون پیکری (ECMO) در دوران بارداری ایمن است؟
اکسیژنرسانی غشایی برونپیکری (ECMO) میتواند در بیماران باردار مبتلا به نارسایی شدید تنفسی یا قلبی مورد استفاده قرار گیرد، اما نیاز به نظارت دقیق توسط یک تیم تخصصی دارد. خطرات آن برای مادر و جنین به طور کامل ارزیابی خواهد شد.
اکسیژن رسانی غشایی برون پیکری (ECMO) چگونه برای بیماران کودک عمل میکند؟
اکسیژنرسانی غشایی برونپیکری (ECMO) همچنین در بیماران کودک مبتلا به مشکلات شدید قلبی یا ریوی استفاده میشود. این روش با اندازه و وضعیت کودک تطبیق داده میشود و یک تیم متخصص اطفال مراقبت از آنها را مدیریت میکند.
بیماران چاق قبل از اکسیژن رسانی غشایی برون پیکری (ECMO) چه مواردی را باید در نظر بگیرند؟
بیماران چاق ممکن است در طول اکسیژنرسانی غشایی برونپیکری (ECMO) با خطرات بیشتری مانند عوارض مربوط به بیهوشی و بهبودی مواجه شوند. ارزیابی کامل توسط تیم پزشکی به تعیین بهترین اقدام کمک خواهد کرد.
دیابت چگونه بر بهبودی پس از اکسیژن رسانی غشایی برون پیکری (ECMO) تأثیر میگذارد؟
دیابت میتواند به دلیل مشکلات احتمالی در بهبود زخم و عفونت، بهبودی پس از اکسیژنرسانی غشایی برونپیکری (ECMO) را پیچیده کند. نظارت دقیق بر سطح قند خون و پایبندی به یک برنامه مدیریت دیابت در طول بهبودی ضروری است.
خطرات فشار خون بالا در طول اکسیژن رسانی غشایی برون پیکری (ECMO) چیست؟
فشار خون بالا میتواند خطر عوارضی مانند خونریزی یا مشکلات لخته شدن خون را در طول اکسیژنرسانی غشایی برونپیکری (ECMO) افزایش دهد. مدیریت فشار خون قبل و در طول عمل برای ایمنی بیمار بسیار مهم است.
بهبودی پس از اکسیژن رسانی غشایی برون پیکری (ECMO) چقدر طول میکشد؟
بهبودی از اکسیژنرسانی غشایی برونپیکری (ECMO) بسته به شرایط سلامت فردی و دلیل اصلی پشتیبانی ECMO میتواند از چند هفته تا چند ماه طول بکشد. پیگیریهای منظم برای نظارت بر پیشرفت ضروری است.
آیا میتوانم پس از اکسیژنرسانی غشایی برونپیکری (ECMO) فعالیتهای عادی خود را از سر بگیرم؟
بیشتر بیماران میتوانند فعالیتهای عادی خود را ظرف ۶ تا ۱۲ هفته پس از اکسیژنرسانی غشایی برونپیکری (ECMO) از سر بگیرند، اما این زمان متغیر است. برای راهنمایی شخصی در مورد از سرگیری فعالیتها، با پزشک خود مشورت کنید.
چه حمایت عاطفی پس از اکسیژن رسانی غشایی برون پیکری (ECMO) در دسترس است؟
حمایت عاطفی پس از اکسیژنرسانی غشایی برونپیکری (ECMO) بسیار مهم است. بیماران میتوانند برای کنار آمدن با جنبههای عاطفی بهبودی، به دنبال مشاوره، گروههای حمایتی یا صحبت با خانواده و دوستان باشند.
اکسیژنرسانی غشایی برونپیکری (ECMO) چگونه با دستگاههای تنفس مصنوعی سنتی مقایسه میشود؟
اکسیژنرسانی غشایی برونپیکری (ECMO) پشتیبانی پیشرفتهتری نسبت به دستگاههای تنفس مصنوعی سنتی ارائه میدهد، به خصوص برای بیمارانی که نارسایی شدید تنفسی یا قلبی دارند. ECMO میتواند خون را مستقیماً اکسیژنرسانی کند و امکان پشتیبانی بهتر از اندامها را فراهم کند.
علائم عوارض پس از اکسیژن رسانی غشایی برون پیکری (ECMO) چیست؟
علائم عوارض پس از اکسیژن رسانی غشایی برون پیکری (ECMO) ممکن است شامل مشکل در تنفس، درد قفسه سینه، تب یا تورم غیرمعمول باشد. در صورت بروز هرگونه علائم نگران کننده، فوراً با پزشک خود تماس بگیرید.
آیا اکسیژن رسانی غشایی برون پیکری (ECMO) برای بیماران کووید-۱۹ مؤثر است؟
بله، اکسیژنرسانی غشایی برونپیکری (ECMO) به طور مؤثر برای بیماران کووید-۱۹ با نارسایی شدید تنفسی استفاده شده است. این روش میتواند در حین بهبودی ریهها، پشتیبانی نجاتبخشی را فراهم کند.
فیزیوتراپی چه نقشی پس از اکسیژن رسانی غشایی برون پیکری (ECMO) ایفا میکند؟
فیزیوتراپی پس از اکسیژنرسانی غشایی برونپیکری (ECMO) برای کمک به بازیابی قدرت، تحرک و استقامت بیماران ضروری است. یک برنامه توانبخشی متناسب میتواند به طور قابل توجهی بهبودی را افزایش دهد.
آیا بیمارانی که سابقه جراحی قلب دارند میتوانند تحت اکسیژنرسانی غشایی برونپیکری (ECMO) قرار گیرند؟
بله، بیمارانی که سابقه جراحی قلب دارند میتوانند تحت اکسیژنرسانی غشایی برونپیکری (ECMO) قرار گیرند، اما شرایط خاص آنها برای تعیین مناسب بودن این روش ارزیابی خواهد شد.
بعد از اکسیژن رسانی غشایی برون پیکری (ECMO) چه تغییراتی در سبک زندگی باید در نظر بگیرم؟
پس از اکسیژنرسانی غشایی برونپیکری (ECMO)، اتخاذ یک سبک زندگی سالم برای قلب، از جمله ورزش منظم، رژیم غذایی متعادل و پرهیز از سیگار کشیدن را در نظر بگیرید. این تغییرات میتواند سلامت کلی را بهبود بخشد و خطر عوارض بعدی را کاهش دهد.
کیفیت مراقبتهای ECMO در هند در مقایسه با کشورهای غربی چگونه است؟
کیفیت مراقبتهای اکسیژنرسانی غشایی برونپیکری (ECMO) در هند با کشورهای غربی قابل مقایسه است، چرا که فناوری پیشرفته و متخصصان پزشکی ماهری در این زمینه وجود دارد. علاوه بر این، هزینه ECMO در هند به طور قابل توجهی پایینتر است و همین امر دسترسی به آن را آسانتر میکند.
در مورد روند بهبودی بیماران کودک پس از اکسیژن رسانی غشایی برون پیکری (ECMO) چه چیزهایی باید بدانم؟
بیماران کودک که از اکسیژن رسانی غشایی برون پیکری (ECMO) بهبود مییابند، ممکن است نیاز به مراقبت و نظارت تخصصی داشته باشند. جدول زمانی بهبودی میتواند متفاوت باشد و والدین باید برای حمایت از توانبخشی فرزندشان با تیم پزشکی همکاری نزدیکی داشته باشند.
آیا پس از اکسیژن رسانی غشایی برون پیکری (ECMO) محدودیت غذایی وجود دارد؟
پس از اکسیژنرسانی غشایی برونپیکری (ECMO)، بیماران باید یک رژیم غذایی متعادل را دنبال کنند و ممکن است نیاز به محدود کردن مصرف نمک و شکر داشته باشند، به خصوص اگر بیماریهای زمینهای مانند فشار خون بالا یا دیابت دارند. برای مشاوره رژیم غذایی شخصی با پزشک خود مشورت کنید.
اهمیت مراقبتهای بعدی پس از اکسیژنرسانی غشایی برونپیکری (ECMO) چیست؟
مراقبتهای بعدی پس از اکسیژنرسانی غشایی برونپیکری (ECMO) برای نظارت بر بهبودی، مدیریت هرگونه مشکل سلامتی مداوم و پیشگیری از عوارض بسیار مهم است. معاینات منظم تضمین میکند که بیماران حمایت لازم را برای بهبودی مطلوب دریافت میکنند.
نتیجه
اکسیژن رسانی غشایی برون پیکری (ECMO) یک روش حیاتی است که میتواند پشتیبانی نجاتبخشی را برای بیماران مبتلا به بیماریهای شدید قلبی و ریوی فراهم کند. آشنایی با روند بهبودی










 بهترین بیمارستان نزدیک من در چنای
بهترین بیمارستان نزدیک من در چنای

