- Behandelingen en procedures
- Orchiopexy - Types, Procedures...
Orchiopexy - soorten, procedure, kosten in India, risico's, herstel en voordelen
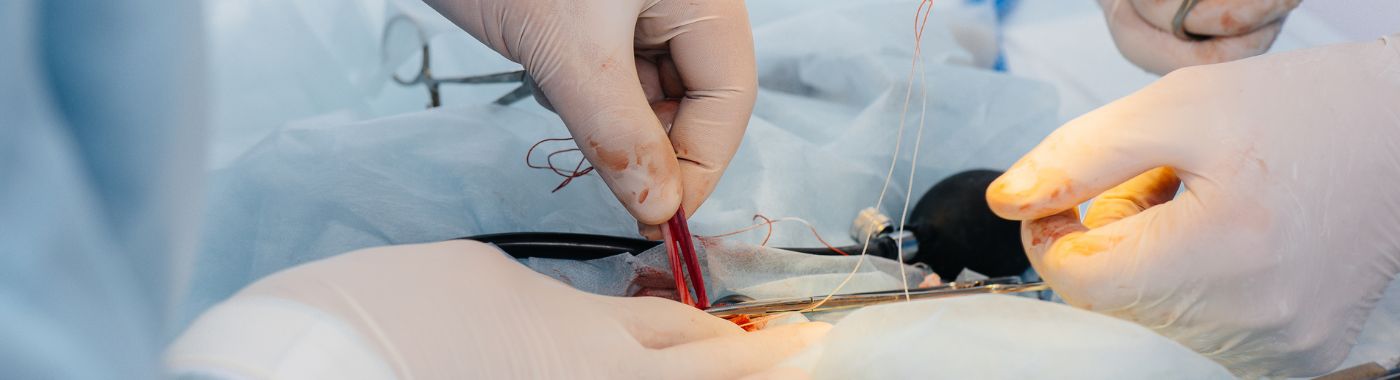
Wat is orchiopexie?
Orchiopexie is een chirurgische ingreep die is ontworpen om cryptorchisme te corrigeren, een aandoening waarbij één of beide testikels niet in het scrotum indalen. Deze aandoening komt het meest voor bij pasgeborenen en baby's, maar kan ook bij oudere kinderen voorkomen. Het primaire doel van orchiopexie is om de niet-ingedaalde testikel(len) terug in het scrotum te plaatsen, zodat ze zich in een normale anatomische positie bevinden. Deze ingreep draagt niet alleen bij aan een goede ontwikkeling van de testikels, maar vermindert ook het risico op complicaties zoals onvruchtbaarheid, teelbalkanker en torsie.
Tijdens de orchidopexie maakt een chirurg een kleine incisie in de lies of de buik, afhankelijk van de locatie van de niet-ingedaalde teelbal. De teelbal wordt vervolgens voorzichtig gemobiliseerd en in het scrotum gebracht, waar hij wordt vastgezet. Deze chirurgische ingreep wordt meestal poliklinisch uitgevoerd, wat betekent dat de patiënt dezelfde dag na de ingreep weer naar huis kan.
Het belang van orchidopexie reikt verder dan alleen het cosmetische aspect. Niet-ingedaalde testikels worden vaak blootgesteld aan hogere temperaturen dan die in het scrotum, wat de spermaproductie en hormoonspiegels negatief kan beïnvloeden. Door deze aandoening vroegtijdig te corrigeren, speelt orchidopexie een cruciale rol bij het bevorderen van een gezonde testikelfunctie en de algehele reproductieve gezondheid.
Waarom wordt orchidopexie uitgevoerd?
Orchiopexie is in de eerste plaats geïndiceerd voor kinderen met niet-ingedaalde testikels. De symptomen die tot deze procedure leiden, kunnen variëren, maar omvatten vaak de afwezigheid van één of beide testikels in het scrotum bij de geboorte of tijdens routinematige onderzoeken bij kinderen. Ouders kunnen merken dat de testikel van hun kind niet is ingedaald, wat alarmerend kan zijn. In sommige gevallen kan de testikel palpabel zijn in de liesstreek, terwijl deze in andere gevallen volledig onzichtbaar is.
De timing van orchidopexie is cruciaal. Over het algemeen wordt aanbevolen de ingreep uit te voeren voordat het kind 1 jaar oud is, omdat vroege interventie gepaard gaat met betere resultaten. Uitstel van de operatie kan leiden tot complicaties, waaronder een verhoogd risico op onvruchtbaarheid en teelbalkanker op latere leeftijd. Bovendien kan een niet-ingedaalde teelbal gevoeliger zijn voor torsie, een pijnlijke aandoening waarbij de teelbal verdraait en de bloedtoevoer afsnijdt.
Kortom, orchidopexie wordt uitgevoerd om het probleem van niet-ingedaalde testikels aan te pakken, wat tot diverse gezondheidsproblemen kan leiden als het niet snel wordt behandeld. De procedure is een proactieve maatregel om de reproductieve gezondheid en het algehele welzijn van het kind te waarborgen.
Indicaties voor orchidopexie
Verschillende klinische situaties en diagnostische bevindingen kunnen wijzen op de noodzaak van orchidopexie. De meest voorkomende indicatie is de diagnose cryptorchisme, die indien nodig kan worden bevestigd door lichamelijk onderzoek en beeldvormend onderzoek. Hier zijn enkele specifieke indicaties voor de procedure:
- Niet-ingedaalde testikel(len): De belangrijkste indicatie voor orchidopexie is de aanwezigheid van één of beide testikels die op de leeftijd van 6 maanden nog niet in het scrotum zijn ingedaald. Kinderartsen houden deze aandoening doorgaans nauwlettend in de gaten tijdens routinecontroles.
- Intrekbare testikels: Dit zijn testikels die heen en weer bewegen tussen het scrotum en de lies door een overactieve cremasterreflex. Terugtrekkende testikels zijn niet hetzelfde als niet-ingedaalde testikels en vereisen vaak geen operatie. Als ze echter opstijgen (dus niet meer in het scrotum blijven), kan orchidopexie worden overwogen.
- Hormonale onevenwichtigheden: Als uit hormonaal onderzoek blijkt dat de niet-ingedaalde teelbal de testosteronproductie of andere hormoonspiegels beïnvloedt, kan orchidopexie nodig zijn om de normale functie te herstellen.
- Liesbreuk: Kinderen met niet-ingedaalde testikels kunnen ook een liesbreuk hebben, wat de aandoening kan compliceren. In dergelijke gevallen kan orchidopexie worden uitgevoerd in combinatie met een liesbreukcorrectie.
- Familiegeschiedenis van teelbalproblemen: Als er in de familie teelbalkanker of onvruchtbaarheid voorkomt, kan het verstandig zijn om eerder over te gaan op orchidopexie om mogelijke risico's te beperken.
- Leeftijdsoverwegingen: Als een kind bijna 1 jaar oud is en de teelbal nog niet is ingedaald, wordt doorgaans orchidopexie aangeraden om complicaties op de lange termijn te voorkomen.
Concluderend kunnen we stellen dat de indicaties voor orchidopexie primair gericht zijn op de diagnose van niet-ingedaalde testikels en bijbehorende aandoeningen. Vroegtijdige identificatie en interventie zijn cruciaal om optimale resultaten te garanderen en het risico op toekomstige complicaties te minimaliseren.
Soorten orchidopexie
Er zijn verschillende chirurgische methoden om niet-ingedaalde testikels te repositioneren, en de keuze van de techniek hangt af van de locatie van de testikel, de lengte van de zaadstreng en de leeftijd en anatomie van de patiënt. Orchiopexie kan grofweg worden ingedeeld in de volgende typen:
- Open orchidopexie: Deze traditionele techniek wordt uitgevoerd via een kleine incisie in de liesstreek of onderbuik. De teelbal wordt gemobiliseerd en in het scrotum gebracht, waar hij wordt vastgezet.
- Meest geschikt voor: Voelbare testikels gelegen in de lies of net buiten het scrotum.
- Voordelen: Directe toegang en visualisatie; kan ook gelijktijdige reparatie van de bijbehorende liesbreuk mogelijk maken.
- Overwegingen : Vaak de voorkeur bij jongere kinderen met laag gelegen, niet-ingedaalde testikels.
- Laparoscopische orchidopexie: Deze minimaal invasieve aanpak is ideaal voor niet-palpabele of hoog intra-abdominale testikels. Kleine incisies en een camera worden gebruikt om de testikel te lokaliseren en de levensvatbaarheid en positie ervan te beoordelen.
- Meest geschikt voor: Intra-abdominale testikels niet voelbaar bij lichamelijk onderzoek.
- Voordelen:Uitstekende visualisatie van de buikstructuren; kan diagnostisch en therapeutisch zijn in één enkele procedure.
- Overwegingen : Kan speciale expertise en apparatuur vereisen.
- Fowler-Stephens Orchiopexie: Deze gespecialiseerde techniek wordt gebruikt wanneer de teelbal zich hoog in de buik bevindt en de zaadvaten te kort zijn voor directe mobilisatie naar het scrotum. De procedure omvat het afsnijden of splitsen van de arteria testikels, waardoor collaterale bloedstroom vanuit de cremaster- en vaatvaten de teelbal kan ondersteunen. Er zijn twee varianten:
- Enkeltraps Fowler-Stephens:De teelbalvaten worden afgeknipt en tijdens dezelfde operatie wordt de teelbal naar beneden gehaald.
- Twee-traps Fowler-Stephens:In het eerste stadium worden de vaten gesplitst; 6–9 maanden later wordt de teelbal gemobiliseerd en in het scrotum gefixeerd, nadat de collaterale circulatie is ontwikkeld.
- Meest geschikt voor: Hoge intra-abdominale testikels met onvoldoende vaatlengte.
- Overwegingen : Vereist zorgvuldige selectie van patiënten en intraoperatief oordeel.
- Gefaseerde orchidopexie: In sommige complexe gevallen – zoals bilaterale niet-palpabele testikels of eerdere mislukte orchidopexies – kan een tweefasenbenadering de voorkeur hebben om het risico op testisatrofie te verminderen. De chirurg kan eerst de vaatligatie of gedeeltelijke mobilisatie uitvoeren, gevolgd door een vertraagde repositie in een tweede ingreep.
Elke techniek is erop gericht de teelbal zo in het scrotum te positioneren dat de bloedtoevoer behouden blijft, het risico op beschadiging wordt geminimaliseerd en een normale ontwikkeling wordt ondersteund. De keuze van de methode hangt af van de ervaring van de chirurg, de anatomische bevindingen tijdens de operatie en de leeftijd en conditie van het kind.
Contra-indicaties voor orchidopexie
Hoewel orchidopexie een veelvoorkomende en over het algemeen veilige procedure is, zijn er bepaalde omstandigheden en factoren die een patiënt mogelijk ongeschikt maken voor deze operatie. Het begrijpen van deze contra-indicaties is cruciaal voor zowel patiënten als zorgverleners om de beste resultaten te garanderen.
- Ernstige anesthesierisico's: Patiënten met een voorgeschiedenis van ernstige reacties op anesthesie of patiënten met bepaalde medische aandoeningen die het hart of de longen aantasten, zijn mogelijk geen ideale kandidaten voor orchidopexie. De risico's van anesthesie moeten zorgvuldig worden geëvalueerd voordat u verdergaat.
- Actieve infecties: Als een patiënt een actieve infectie heeft, met name in de genitale of urinewegen, kan dit de operatie vertragen of verhinderen. Infecties kunnen het herstel bemoeilijken en het risico op postoperatieve complicaties verhogen.
- Ongediagnosticeerde testikelmassa's: Bij verdenking op een testikelmassa of tumor is verder onderzoek noodzakelijk voordat orchidopexie wordt overwogen. Een biopsie of beeldvormend onderzoek kan nodig zijn om maligniteit uit te sluiten.
- Ernstige ontwikkelingsachterstanden: In sommige gevallen komen kinderen met een significante ontwikkelingsachterstand mogelijk niet in aanmerking voor orchidopexie. Het kunnen opvolgen van de postoperatieve zorginstructies is essentieel voor een succesvol herstel.
- Stoornissen van de bloedstolling: Patiënten met bloedingsstoornissen of patiënten die anticoagulantia gebruiken, kunnen tijdens en na de operatie een verhoogd risico lopen. Een grondige beoordeling van de stollingsstatus van de patiënt is noodzakelijk om de veiligheid van de procedure te bepalen.
- Ongecontroleerde medische aandoeningen: Aandoeningen zoals diabetes, obesitas of andere chronische ziekten die niet goed worden behandeld, kunnen het risico op complicaties tijdens en na de operatie verhogen. Deze patiënten hebben mogelijk een optimalisatie van hun medische toestand nodig voordat ze een orchidopexie ondergaan.
- Ouderlijke zorgen: In sommige gevallen kunnen zorgen of een gebrek aan begrip van de procedure bij de ouders leiden tot uitstel of annulering van de operatie. Het is essentieel dat ouders goed geïnformeerd zijn en zich goed voelen bij de beslissing om door te gaan.
Door deze contra-indicaties te identificeren, kunnen zorgverleners ervoor zorgen dat orchidopexie wordt uitgevoerd bij geschikte kandidaten. Zo worden de risico's geminimaliseerd en de kans op een succesvolle uitkomst vergroot.
Hoe u zich kunt voorbereiden op een orchidopexie
Voorbereiding op orchidopexie is een belangrijke stap die een aanzienlijke impact kan hebben op het succes van de procedure en het herstelproces. Hieronder volgen enkele essentiële instructies, tests en voorzorgsmaatregelen die u vóór de procedure moet overwegen:
- Consultatie met de chirurg: Voorafgaand aan de ingreep is een uitgebreid consult met de chirurg noodzakelijk. Hierbij worden de medische voorgeschiedenis van de patiënt, eventuele medicatiegebruik en eventuele allergieën besproken. De chirurg zal de ingreep, de voordelen en mogelijke risico's ervan uitleggen.
- Preoperatieve tests: Afhankelijk van de leeftijd en medische voorgeschiedenis van de patiënt kunnen bepaalde onderzoeken nodig zijn vóór de operatie. Dit kunnen bloedonderzoeken zijn om de algehele gezondheid te beoordelen, beeldvormende onderzoeken zoals echo's om de positie van de testikels te evalueren, en mogelijk een elektrocardiogram (ECG) bij oudere patiënten.
- Instructies voor vasten: Patiënten wordt doorgaans geadviseerd om gedurende een bepaalde periode vóór de operatie te vasten, meestal ten minste 6-8 uur. Dit betekent dat ze niets eten of drinken, inclusief water, om het risico op complicaties tijdens de anesthesie te verminderen.
- Medicatiebeheer: Patiënten moeten hun zorgverlener informeren over alle medicijnen die ze gebruiken, inclusief zelfzorgmedicijnen en supplementen. Sommige medicijnen, met name bloedverdunners, moeten mogelijk worden aangepast of tijdelijk worden stopgezet vóór de operatie.
- Hygiënische voorbereidingen: De dag vóór de operatie kunnen patiënten worden geïnstrueerd om te baden of te douchen met antibacteriële zeep om het risico op infectie te verminderen. Dit is vooral belangrijk voor het operatiegebied.
- Vervoer regelen: Omdat orchidopexie meestal onder algehele narcose wordt uitgevoerd, hebben patiënten iemand nodig die hen na de ingreep naar huis kan brengen. Het is belangrijk om een verantwoordelijke volwassene te regelen die kan helpen met het vervoer en de verzorging na de operatie.
- Postoperatieve zorgplanning: Het is essentieel om de postoperatieve zorg met het zorgteam te bespreken. Dit omvat het begrijpen van pijnbestrijding, bewegingsbeperkingen en vervolgafspraken. Ouders moeten voorbereid zijn om hun kind na de operatie in de gaten te houden op tekenen van complicaties.
Door deze voorbereidingsstappen te volgen, kunnen patiënten bijdragen aan een soepelere operatie en een sneller herstel.
Orchiopexy: Stap-voor-stap procedure
Begrijpen wat u kunt verwachten tijdens de orchidopexieprocedure kan helpen om angst te verminderen en patiënten en hun families voor te bereiden op de ervaring. Hieronder volgt een stapsgewijs overzicht van wat er voor, tijdens en na de procedure gebeurt:
- Vóór de procedure:
- Aankomst in het Chirurgisch Centrum: Patiënten arriveren bij het operatiekwartier, waar ze zich aanmelden en de benodigde papieren invullen.
- Preoperatieve beoordeling: Een verpleegkundige zal een preoperatieve beoordeling uitvoeren, inclusief het controleren van de vitale functies en het bevestigen van de procedure. De chirurg kan ook langskomen om eventuele laatste vragen te beantwoorden.
- Anesthesie Toediening: Eenmaal in de operatiekamer krijgt de patiënt anesthesie. Dit kan algehele anesthesie zijn, wat betekent dat de patiënt tijdens de operatie slaapt, of plaatselijke verdoving met sedatie, afhankelijk van het geval.
- Tijdens de procedure:
- Insnijding: De chirurg maakt een kleine snee in de liesstreek om toegang te krijgen tot het lieskanaal, waar de niet-ingedaalde teelbal zich bevindt.
- Mobilisatie van de testikels: De chirurg zal de niet-ingedaalde teelbal lokaliseren en deze voorzichtig in het scrotum mobiliseren. Dit kan betekenen dat al het weefsel dat de teelbal verhindert in te dalen, wordt losgemaakt.
- fixatie: Zodra de teelbal in de juiste positie zit, zal de chirurg deze met hechtingen vastzetten. Dit voorkomt dat de teelbal terugtrekt in de buik.
- Sluiting: Nadat de chirurg heeft gecontroleerd of de testikel goed gepositioneerd is, sluit hij de incisie met hechtingen of chirurgische lijm. De procedure duurt meestal ongeveer 30 minuten tot een uur.
- Na de procedure:
- Herstelruimte: Patiënten worden naar een uitslaapkamer gebracht, waar ze worden gemonitord als ze ontwaken uit de narcose. De vitale functies worden gecontroleerd en er wordt begonnen met pijnbestrijding.
- Instructies voor ontslag: Zodra de patiënt stabiel en alert is, krijgt hij/zij ontslaginstructies. Deze bevatten informatie over pijnbestrijding, bewegingsbeperkingen en tekenen van mogelijke complicaties waar u op moet letten.
- Vervolg afspraak: Er wordt een vervolgafspraak gepland om de genezing te controleren en ervoor te zorgen dat de teelbal op de juiste plaats blijft.
Als patiënten en hun families het stapsgewijze proces van orchidopexie begrijpen, kunnen ze zich beter voorbereiden en informeren over de procedure.
Risico's en complicaties van orchidopexie
Zoals bij elke chirurgische ingreep brengt orchidopexie bepaalde risico's en mogelijke complicaties met zich mee. Hoewel de meeste patiënten een voorspoedig herstel ervaren, is het belangrijk om op de hoogte te zijn van zowel veelvoorkomende als zeldzame risico's die aan de operatie verbonden zijn.
- Veelvoorkomende risico's:
- Pijn en ongemak: Het is normaal dat u na de ingreep wat pijn en ongemak ervaart. Dit kan meestal worden behandeld met vrij verkrijgbare pijnstillers of voorgeschreven medicijnen.
- Zwelling en blauwe plekken: Zwelling en blauwe plekken rond de operatieplek komen vaak voor en verdwijnen meestal binnen een paar weken.
- Infectie: Er bestaat een risico op infectie op de incisieplek. Tekenen van infectie zijn onder andere toegenomen roodheid, zwelling, warmte of afscheiding. Bij deze symptomen is onmiddellijke medische hulp noodzakelijk.
- Minder vaak voorkomende risico's:
- Testiculaire atrofie: In zeldzame gevallen kan de teelbal na de ingreep onvoldoende bloedtoevoer krijgen, wat leidt tot krimp of atrofie. Dit is een ernstige complicatie die onmiddellijk medisch onderzoek vereist.
- Terugkeer van niet-ingedaalde teelbal: Soms kan de teelbal na de operatie terugtrekken in de buik. In dat geval kan een aanvullende chirurgische ingreep nodig zijn.
- Schade aan omliggende structuren: Er is een kleine kans op schade aan omliggende structuren, zoals bloedvaten of zenuwen, tijdens de procedure. Dit kan leiden tot complicaties zoals chronische pijn of een veranderd gevoel.
- Zeldzame risico's:
- Complicaties bij anesthesie: Hoewel zeldzaam, kunnen complicaties door anesthesie optreden, vooral bij patiënten met onderliggende gezondheidsproblemen. Deze kunnen variëren van milde reacties tot ernstigere complicaties.
- Herniavorming: Er bestaat een klein risico dat er zich een hernia ontwikkelt op de incisieplek. Mogelijk is hiervoor een chirurgische ingreep nodig.
Hoewel de risico's van orchidopexie over het algemeen laag zijn, is het essentieel dat patiënten en hun familie eventuele zorgen met hun zorgverlener bespreken. Inzicht in deze risico's kan helpen bij het nemen van weloverwogen beslissingen en het voorbereiden op een succesvol herstel.
Herstel na orchidopexie
Het herstel na een orchidopexie is cruciaal voor het beste resultaat voor de patiënt. Over het algemeen kan de hersteltijd variëren afhankelijk van de leeftijd van de patiënt, zijn algehele gezondheid en de specifieke omstandigheden van de operatie. De meeste patiënten kunnen verwachten dezelfde dag of de dag na de ingreep weer naar huis te kunnen, afhankelijk van hun individuele omstandigheden.
Verwachte hersteltijdlijn:
- Eerste paar dagen: Na de operatie kunnen patiënten last krijgen van ongemak, zwelling of blauwe plekken in de liesstreek. Pijnbestrijding gebeurt meestal met vrij verkrijgbare pijnstillers, zoals voorgeschreven door de chirurg. Het is essentieel om in deze eerste periode rust te nemen en inspannende activiteiten te vermijden.
- 1-2 weken na de operatie: De meeste patiënten kunnen binnen een week geleidelijk lichte activiteiten hervatten. Fysieke activiteiten zoals zwaar tillen, hardlopen of sporten moeten echter minstens twee weken worden vermeden. Vervolgafspraken met de chirurg helpen de genezing te monitoren en eventuele zorgen te bespreken.
- 3-4 weken na de operatie: Tegen die tijd kunnen veel patiënten hun normale routines, zoals school of werk, weer oppakken. Het is echter nog steeds raadzaam om zware activiteiten te vermijden totdat de chirurg toestemming geeft.
- 6-8 weken na de operatie: De meeste patiënten zullen tegen die tijd volledig hersteld zijn en eventuele resterende zwelling of ongemak zouden moeten zijn afgenomen. Een vervolgbezoek zal bevestigen dat de testikel correct is ingedaald en normaal functioneert.
Nazorgtips:
- Wondverzorging: Houd het operatiegebied schoon en droog. Volg de instructies van de chirurg met betrekking tot baden en verbandwisselingen.
- Pijnbeheersing: Gebruik de voorgeschreven pijnstillers zoals voorgeschreven. Vrij verkrijgbare middelen kunnen ook effectief zijn bij het verlichten van lichte pijnklachten.
- Activiteitsbeperkingen: Vermijd zwaar tillen, intensieve lichaamsbeweging en sport gedurende ten minste vier weken. Rustig wandelen wordt aanbevolen om de bloedsomloop te bevorderen.
- Dieet: Een uitgebalanceerd, vezelrijk dieet kan constipatie helpen voorkomen, wat belangrijk is na een operatie. Gehydrateerd blijven is ook essentieel voor herstel.
- Tekenen van complicaties: Wees alert op tekenen van infectie, zoals toegenomen roodheid, zwelling of afscheiding uit de incisieplek. Neem onmiddellijk contact op met uw zorgverlener als u hevige pijn of koorts ervaart.
Voordelen van Orchiopexie
Orchiopexie biedt een aantal significante gezondheidsverbeteringen en een hogere levenskwaliteit voor patiënten, met name voor patiënten met niet-ingedaalde testikels. Hier zijn enkele van de belangrijkste voordelen:
- Vruchtbaarheidsbehoud: Een van de belangrijkste voordelen van orchidopexie is de mogelijkheid om de vruchtbaarheid te behouden. Testikels die langdurig niet ingedaald zijn, kunnen leiden tot een verminderde spermaproductie en -kwaliteit. Door de testikel terug in het scrotum te plaatsen, kan orchidopexie bijdragen aan het behoud van een normale testikelfunctie.
- Verminderd risico op teelbalkanker: Studies hebben aangetoond dat mannen met niet-ingedaalde testikels een hoger risico lopen op teelbalkanker op latere leeftijd. Orchiopexie kan dit risico aanzienlijk verminderen door ervoor te zorgen dat de testikel zich in een normale anatomische positie bevindt.
- Verbeterd esthetisch uiterlijk: Voor veel patiënten, met name kinderen, kan een correcte positie van de testikels het zelfvertrouwen en lichaamsbeeld verbeteren. Dit is vooral belangrijk tijdens de adolescentie, wanneer het uiterlijk een belangrijke zorg wordt.
- Verminderd risico op liesbreuk: Niet-ingedaalde testikels kunnen gepaard gaan met een verhoogd risico op een liesbreuk. Orchiopexie kan dit risico helpen verminderen door ervoor te zorgen dat de testikel correct in het scrotum ligt.
- Verbeterde kwaliteit van leven: Over het algemeen rapporteren patiënten die een orchidopexie ondergaan vaak een verbeterde kwaliteit van leven. Dit omvat beter fysiek comfort, minder angst voor mogelijke gezondheidsproblemen en een positiever zelfbeeld.
Kosten van orchidopexie in India
De gemiddelde kosten van een orchidopexie in India variëren van ₹30,000 tot ₹1,00,000. Deze kosten kunnen variëren afhankelijk van factoren zoals de locatie van het ziekenhuis, de ervaring van de chirurg en eventuele aanvullende behandelingen.
De prijs kan variëren op basis van verschillende belangrijke factoren:
-
Ziekenhuis: Verschillende ziekenhuizen hebben verschillende prijsstructuren. Gerenommeerde instellingen zoals Apollo Hospitals kunnen uitgebreide zorg en geavanceerde faciliteiten bieden, wat de totale kosten kan beïnvloeden.
-
Locatie: De stad en regio waar de orchidopexie wordt uitgevoerd, kunnen van invloed zijn op de kosten vanwege verschillen in kosten voor levensonderhoud en prijzen voor gezondheidszorg.
-
Kamertype: De keuze van de accommodatie (algemene afdeling, semi-privé, privé, etc.) kan een grote invloed hebben op de totale kosten.
-
complicaties: Eventuele complicaties tijdens of na de procedure kunnen leiden tot extra kosten.
Bij Apollo Hospitals geven we prioriteit aan transparante communicatie en gepersonaliseerde zorgplannen. Apollo Hospitals is het beste ziekenhuis voor orchidopexie in India dankzij onze betrouwbare expertise, geavanceerde infrastructuur en constante focus op patiëntresultaten. Wij moedigen potentiële patiënten die een orchidopexie in India willen ondergaan aan om rechtstreeks contact met ons op te nemen voor gedetailleerde informatie over de kosten van de procedure en hulp bij de financiële planning.
Met Apollo Hospitals krijgt u toegang tot:
-
Betrouwbare medische expertise
-
Uitgebreide nazorgdiensten
-
Uitstekende prijs-kwaliteitverhouding en kwaliteitszorg
Dit maakt Apollo Hospitals een goede keuze voor orchidopexie in India.
Veelgestelde vragen over orchidopexie
-
Wat moet ik eten voor de operatie?
Het is essentieel om de voedingsinstructies van uw chirurg vóór de operatie op te volgen. Over het algemeen wordt u geadviseerd om de avond ervoor een lichte maaltijd te nuttigen en na middernacht niets meer te eten of te drinken. Dit helpt het risico op complicaties tijdens de anesthesie te verminderen. -
Kan ik mijn gebruikelijke medicijnen innemen voor de operatie?
Overleg altijd met uw chirurg over uw gebruikelijke medicatie. Sommige medicijnen moeten mogelijk vóór de operatie worden stopgezet of aangepast, met name bloedverdunners of medicijnen die de bloedsuikerspiegel beïnvloeden. -
Wat kan ik verwachten tijdens de herstelperiode?
Houd er rekening mee dat u na de operatie wat ongemak en zwelling in de liesstreek kunt ervaren. Er wordt pijnbestrijding gegeven en u dient de nazorginstructies van uw chirurg nauwgezet op te volgen om een voorspoedig herstel te garanderen. -
Hoe lang moet ik in het ziekenhuis blijven?
De meeste patiënten kunnen dezelfde dag of de dag erna naar huis. Uw chirurg bepaalt het juiste tijdstip voor ontslag op basis van uw herstel. -
Wanneer kan mijn kind na een orchidopexie weer naar school?
Kinderen kunnen doorgaans binnen een week na de operatie weer naar school, maar ze moeten minstens twee weken geen gymlessen of sport volgen. Raadpleeg altijd uw chirurg voor persoonlijk advies. -
Zijn er langetermijneffecten van orchidopexie?
Orchiopexie is over het algemeen veilig en effectief, met minimale langetermijneffecten. De meeste patiënten ervaren een verbeterde vruchtbaarheid en een lager risico op kanker. Regelmatige controles door uw zorgverlener zijn essentieel voor de controle. -
Op welke signalen moet ik letten na de operatie?
Let op tekenen van infectie, zoals toegenomen roodheid, zwelling of afscheiding uit de incisieplek. Bij ernstige pijn of koorts dient u ook onmiddellijk contact op te nemen met uw zorgverlener. -
Mag ik na de operatie baden of douchen?
Uw chirurg zal u specifieke instructies geven over het baden. Over het algemeen kunt u het advies krijgen om de operatiewond een paar dagen niet te baden totdat de incisie genezen is. -
Is orchidopexie een pijnlijke procedure?
Hoewel er na de operatie enig ongemak te verwachten is, is de pijn meestal te behandelen met voorgeschreven medicijnen. De meeste patiënten merken dat de pijn binnen een paar dagen aanzienlijk afneemt. -
Wat als mijn teelbal na de operatie niet indaalt?
In zeldzame gevallen kan het voorkomen dat de teelbal na orchidopexie niet volledig is ingedaald. In dat geval kan uw chirurg nader onderzoek of aanvullende procedures aanbevelen om het probleem aan te pakken. -
Kunnen volwassenen een orchidopexie ondergaan?
Ja, orchidopexie kan bij volwassenen worden uitgevoerd, hoewel het vaker bij kinderen gebeurt. Volwassen patiënten kunnen andere overwegingen hebben en een grondige evaluatie is noodzakelijk. -
Welk type anesthesie wordt gebruikt tijdens orchidopexie?
Orchiopexie wordt doorgaans uitgevoerd onder algehele narcose. Hierdoor is de patiënt volledig bewusteloos en pijnloos tijdens de procedure. -
Hoe lang duurt de operatie?
De duur van een orchidopexie kan variëren, maar duurt over het algemeen ongeveer 1 tot 2 uur. Uw chirurg zal op basis van uw specifieke geval een nauwkeurigere schatting geven. -
Zal ik littekens overhouden na de operatie?
Er zullen wat littekens ontstaan na een orchidopexie, maar de incisies zijn meestal klein en op discrete plekken. Littekens vervagen doorgaans na verloop van tijd. -
Mag ik na de operatie autorijden?
Het is raadzaam om gedurende ten minste 24 uur na de operatie niet te autorijden, vooral als u onder algehele narcose bent geweest. Raadpleeg altijd uw chirurg voor persoonlijk advies. -
Welke activiteiten moet ik vermijden tijdens mijn herstel?
Vermijd zwaar tillen, intensieve lichaamsbeweging en sport gedurende ten minste vier weken na de operatie. Rustig wandelen wordt aanbevolen om de genezing te bevorderen. -
Bestaat er een risico op complicaties bij orchidopexie?
Zoals bij elke chirurgische ingreep zijn er risico's aan verbonden, zoals infectie, bloedingen en complicaties die verband houden met anesthesie. Orchiopexie wordt echter over het algemeen als veilig beschouwd. -
Hoe vaak moet ik na de operatie contact opnemen met mijn chirurg?
Vervolgafspraken worden meestal binnen enkele weken na de operatie gepland om de genezing te monitoren. Uw chirurg zal een persoonlijk vervolgplan opstellen. -
Wat als ik zorgen heb tijdens het herstel?
Als u zich zorgen maakt of ongewone symptomen ervaart tijdens het herstel, aarzel dan niet om contact op te nemen met uw zorgverlener voor advies. -
Kan orchidopexie de ontwikkeling van mijn kind beïnvloeden?
Orchiopexie is bedoeld om een normale testisfunctie en -ontwikkeling te bevorderen. De meeste kinderen ondervinden geen nadelige effecten op hun algehele ontwikkeling na de ingreep.
Conclusie
Orchiopexie is een belangrijke chirurgische ingreep die het probleem van niet-ingedaalde testikels aanpakt. Het biedt talloze gezondheidsvoordelen en verbetert de kwaliteit van leven van patiënten. Als u of uw kind met deze aandoening kampt, is het essentieel om een arts te raadplegen om de beste behandelmethode te bespreken. Vroegtijdige interventie kan leiden tot betere resultaten, dus aarzel niet om deskundig advies in te winnen.











 Beste ziekenhuis bij mij in de buurt in Chennai
Beste ziekenhuis bij mij in de buurt in Chennai

