
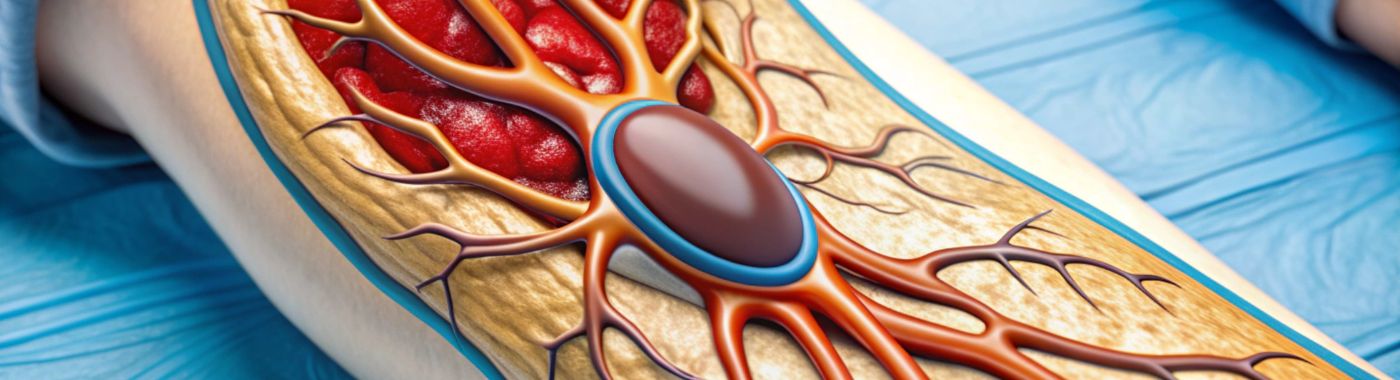
த்ரோம்பெக்டமி என்பது இரத்த நாளத்திலிருந்து இரத்தக் கட்டியை (த்ரோம்பஸ்) அகற்ற வடிவமைக்கப்பட்ட ஒரு மருத்துவ செயல்முறையாகும். இரத்த ஓட்டம் தடைபட்டு, கடுமையான உடல்நல அபாயங்களுக்கு வழிவகுக்கும் நிலைமைகளுக்கு சிகிச்சையளிப்பதில் இந்த செயல்முறை முக்கியமானது. த்ரோம்பெக்டமியின் குறிக்கோள் இரத்த ஓட்டத்தை விரைவாக மீட்டெடுப்பதும், நிரந்தர சேதத்தைத் தடுப்பதும் ஆகும்.
இந்த செயல்முறை பொதுவாக கடுமையான இஸ்கிமிக் பக்கவாதம், ஆழமான நரம்பு இரத்த உறைவு (DVT) மற்றும் நுரையீரல் தக்கையடைப்பு (PE) போன்ற நிகழ்வுகளில் செய்யப்படுகிறது. கடுமையான இஸ்கிமிக் பக்கவாதத்தில், இரத்த உறைவு மூளைக்கு இரத்த ஓட்டத்தைத் தடுக்கிறது, இது உடனடியாக சிகிச்சையளிக்கப்படாவிட்டால் நிரந்தர மூளை சேதத்தை ஏற்படுத்தும். DVT இல், ஆழமான நரம்புகளில், பொதுவாக கால்களில், கட்டிகள் உருவாகின்றன, மேலும் PE போன்ற சிக்கல்களுக்கு வழிவகுக்கும், அங்கு ஒரு கட்டி நுரையீரலுக்குச் சென்று கடுமையான சுவாசப் பிரச்சினைகளை ஏற்படுத்துகிறது.
இரத்த உறைவை உடல் ரீதியாக அகற்றும் இயந்திர சாதனங்கள் அல்லது இரத்த உறைவை கரைக்கும் வடிகுழாய் அடிப்படையிலான முறைகள் உட்பட பல்வேறு நுட்பங்களைப் பயன்படுத்தி த்ரோம்பெக்டமி செய்யப்படலாம். நுட்பத்தின் தேர்வு பெரும்பாலும் இரத்த உறைவின் இடம் மற்றும் அளவைப் பொறுத்தது, அத்துடன் நோயாளியின் ஒட்டுமொத்த ஆரோக்கியத்தையும் பொறுத்தது.
த்ரோம்பெக்டமி ஏன் செய்யப்படுகிறது?
ஒரு நோயாளிக்கு இரத்த உறைவு அறிகுறிகள் இருந்தால், அது கடுமையான சிக்கல்களுக்கு வழிவகுக்கும் போது த்ரோம்பெக்டமி பொதுவாக பரிந்துரைக்கப்படுகிறது. உதாரணமாக, கடுமையான இஸ்கிமிக் பக்கவாதத்தின் விஷயத்தில், அறிகுறிகளில் உடலின் ஒரு பக்கத்தில் திடீர் பலவீனம் அல்லது உணர்வின்மை, பேசுவதில் சிரமம் அல்லது ஒருங்கிணைப்பு இழப்பு ஆகியவை அடங்கும். இந்த அறிகுறிகள் மூளைக்கு இரத்த ஓட்டம் பாதிக்கப்படுவதைக் குறிக்கின்றன, மேலும் உடனடி தலையீடு அவசியம்.
DVT ஏற்பட்டால், பாதிக்கப்பட்ட காலில் வீக்கம், வலி மற்றும் சிவத்தல் போன்ற அறிகுறிகள் இருக்கலாம். DVT இருப்பதாக சந்தேகிக்கப்பட்டால், உடனடியாக மருத்துவ உதவியை நாடுவது மிகவும் முக்கியம், ஏனெனில் சிகிச்சையளிக்கப்படாத DVT உயிருக்கு ஆபத்தான ஒரு PE-க்கு வழிவகுக்கும். PE-யின் அறிகுறிகளில் திடீர் மூச்சுத் திணறல், மார்பு வலி, விரைவான இதயத் துடிப்பு மற்றும் இரத்த இருமல் ஆகியவை அடங்கும்.
CT ஸ்கேன் அல்லது அல்ட்ராசவுண்ட் போன்ற இமேஜிங் சோதனைகள், நோயாளியின் ஆரோக்கியத்திற்கு ஆபத்தை விளைவிக்கும் ஒரு குறிப்பிடத்தக்க இரத்த உறைவு இருப்பதை உறுதிப்படுத்தும்போது, த்ரோம்பெக்டமி பெரும்பாலும் பரிந்துரைக்கப்படுகிறது. அறிகுறிகள் தோன்றிய பிறகு ஒரு குறிப்பிட்ட காலத்திற்குள், குறிப்பாக பக்கவாதம் ஏற்பட்டால், ஒவ்வொரு நிமிடமும் கணக்கிடப்படும்போது, இந்த செயல்முறை மிகவும் பயனுள்ளதாக இருக்கும்.
த்ரோம்பெக்டோமிக்கான அறிகுறிகள்
பல மருத்துவ சூழ்நிலைகள் மற்றும் நோயறிதல் கண்டுபிடிப்புகள் த்ரோம்பெக்டமியின் அவசியத்தைக் குறிக்கலாம். இவற்றில் பின்வருவன அடங்கும்:
- கடுமையான இஸ்கிமிக் பக்கவாதம்: கடுமையான இஸ்கிமிக் பக்கவாதத்தின் அறிகுறிகளைக் கொண்ட நோயாளிகள் மற்றும் பெரிய இரத்த நாள அடைப்பைக் காட்டும் இமேஜிங் ஆய்வுகள் உள்ளவர்கள் த்ரோம்பெக்டமிக்கு முதன்மையான வேட்பாளர்கள். அறிகுறி தோன்றிய 6 மணி நேரத்திற்குள் இந்த செயல்முறை செய்யப்படும்போது மிகவும் பயனுள்ளதாக இருக்கும், இருப்பினும் தேர்ந்தெடுக்கப்பட்ட நோயாளிகள் இமேஜிங் (DAWN/DEFUSE 3 சோதனைகள்) அடிப்படையில் 24 மணிநேரம் வரை பயனடையலாம்.
- ஆழமான நரம்பு இரத்த உறைவு (DVT): விரிவான DVT உள்ள நோயாளிகள், குறிப்பாக PE உருவாகும் அதிக ஆபத்தில் உள்ளவர்கள், த்ரோம்பெக்டமிக்கு பரிசீலிக்கப்படலாம். DVT குறிப்பிடத்தக்க அறிகுறிகளை ஏற்படுத்தினால் அல்லது போஸ்ட்-த்ரோம்போடிக் நோய்க்குறியின் ஆபத்து இருந்தால் இது குறிப்பாக உண்மை.
- நுரையீரல் தக்கையடைப்பு (PE): இரத்த உறைவு நுரையீரலுக்கு இரத்த ஓட்டத்தை கணிசமாக பாதித்து உயிருக்கு உடனடி அச்சுறுத்தலை ஏற்படுத்தும் மிகப்பெரிய PE நிகழ்வுகளில், த்ரோம்பெக்டமி பரிந்துரைக்கப்படலாம். நிலையற்ற மற்றும் இரத்தத்தை மெலிக்கும் மருந்துகளைப் பெற முடியாத நோயாளிகளுக்கு இது மிகவும் முக்கியமானது.
- தொடர்ச்சியான இரத்த உறைவு: உறைதல் எதிர்ப்பு சிகிச்சை இருந்தபோதிலும் மீண்டும் மீண்டும் இரத்த உறைவு ஏற்படும் நோயாளிகளும் த்ரோம்பெக்டமிக்கு தகுதியானவர்களாக இருக்கலாம். இருப்பினும், மீண்டும் மீண்டும் இரத்த உறைவு ஏற்படும் அனைத்து நிலைகளுக்கும் த்ரோம்பெக்டமி சிகிச்சை அளிக்கப்படுவதில்லை. குறிப்பிட்ட சில தொடர்ச்சியான இரத்த உறைவு நிகழ்வுகள், குறிப்பாக மூட்டு அல்லது உயிருக்கு ஆபத்தான அறிகுறிகளுடன் மட்டுமே த்ரோம்பெக்டமிக்கு பரிசீலிக்கப்படும். இந்த சிகிச்சையானது அறிகுறிகளைக் குறைக்கவும் மேலும் சிக்கல்களைத் தடுக்கவும் உதவும்.
- நோயாளியின் உடல்நலக் காரணிகள்: நோயாளியின் ஒட்டுமொத்த ஆரோக்கியம், அறுவை சிகிச்சையை பொறுத்துக்கொள்ளும் திறன் மற்றும் பிற மருத்துவ நிலைமைகளின் இருப்பு உட்பட, த்ரோம்பெக்டமிக்கான வேட்புமனுவை தீர்மானிப்பதில் பங்கு வகிக்கும்.
சுருக்கமாக, இரத்தக் கட்டிகள் காரணமாக கடுமையான இரத்த ஓட்டத் தடையை அனுபவிக்கும் நோயாளிகளுக்கு த்ரோம்பெக்டமி ஒரு முக்கியமான செயல்முறையாகும். அறிகுறிகளை மதிப்பிடுவது, பொருத்தமான இமேஜிங் செய்வது மற்றும் உகந்த நோயாளி விளைவுகளை உறுதி செய்வதற்கு சிறந்த நடவடிக்கையைத் தீர்மானிப்பது சுகாதார வழங்குநர்களுக்கு அவசியம்.
த்ரோம்பெக்டோமிக்கு முரண்பாடுகள்
இரத்த நாளங்களில் இருந்து இரத்தக் கட்டிகளை அகற்றுவதற்கு, குறிப்பாக கடுமையான இஸ்கிமிக் பக்கவாதம் அல்லது ஆழமான நரம்பு இரத்த உறைவு போன்ற நிகழ்வுகளில், த்ரோம்பெக்டமி ஒரு முக்கியமான செயல்முறையாகும். இருப்பினும், ஒவ்வொரு நோயாளியும் இந்த தலையீட்டிற்கு பொருத்தமான வேட்பாளர் அல்ல. பாதுகாப்பு மற்றும் செயல்திறனை உறுதி செய்வதற்கு நோயாளிகள் மற்றும் சுகாதார வழங்குநர்கள் இருவருக்கும் முரண்பாடுகளைப் புரிந்துகொள்வது அவசியம்.
- சமீபத்திய அறுவை சிகிச்சை அல்லது அதிர்ச்சி: சமீபத்தில் பெரிய அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட அல்லது குறிப்பிடத்தக்க அதிர்ச்சியை அனுபவித்த நோயாளிகள் த்ரோம்பெக்டமிக்கு சிறந்த வேட்பாளர்களாக இருக்கக்கூடாது. இந்த நபர்களுக்கு இரத்தப்போக்கு சிக்கல்களின் ஆபத்து அதிகரிக்கிறது, இதனால் இந்த செயல்முறை ஆபத்தானதாகிறது.
- கடுமையான குருதி உறைவு நோய்: த்ரோம்பெக்டமியின் போது ஹீமோபிலியா அல்லது கடுமையான கல்லீரல் நோய் போன்ற இரத்த உறைதலை பாதிக்கும் நிலைமைகள் குறிப்பிடத்தக்க ஆபத்துகளை ஏற்படுத்தக்கூடும். இந்த நோயாளிகளுக்கு அதிகப்படியான இரத்தப்போக்கு ஏற்படலாம், இது செயல்முறை மற்றும் மீட்சியை சிக்கலாக்கும்.
- கட்டுப்பாடற்ற உயர் இரத்த அழுத்தம்: இரத்த அழுத்தம் சரியாகக் கட்டுப்படுத்தப்படாவிட்டால், அறுவை சிகிச்சையின் போது சிக்கல்கள் ஏற்படலாம். நோயாளியின் இரத்த அழுத்தம் கணிசமாக உயர்ந்தால், அது இரத்தப்போக்கு அபாயத்தை அதிகரிக்கக்கூடும்.
- தொற்று: குறிப்பாக அறுவை சிகிச்சை செய்யப்படும் பகுதியில் ஏற்படும் தொற்றுகள், த்ரோம்பெக்டமியை சிக்கலாக்கும். தொற்றுகள் மேலும் சிக்கல்களுக்கு வழிவகுக்கும் மற்றும் தொற்று தீர்க்கப்படும் வரை செயல்முறையை ஒத்திவைக்க வேண்டியிருக்கும்.
- கடுமையான இதயம் அல்லது நுரையீரல் நோய்: குறிப்பிடத்தக்க இதயம் அல்லது நுரையீரல் நிலைமைகளைக் கொண்ட நோயாளிகள் மயக்க மருந்து அல்லது செயல்முறையின் அழுத்தத்தை பொறுத்துக்கொள்ளாமல் போகலாம். கடுமையான இதய செயலிழப்பு அல்லது நாள்பட்ட அடைப்பு நுரையீரல் நோய் (COPD) போன்ற நிலைமைகள் சிக்கல்களின் அபாயத்தை அதிகரிக்கலாம்.
- கூட்டு நோய்கள் உள்ள மேம்பட்ட வயது: தற்போது, வயது மட்டும் ஒரு முரண்பாடல்ல, பல உடல்நலப் பிரச்சினைகள் உள்ள வயதான நோயாளிகள் த்ரோம்பெக்டமியின் போது அதிக ஆபத்துகளைச் சந்திக்க நேரிடும். எனவே, பொருத்தத்தைத் தீர்மானிக்க, இணை நோய்களை கவனமாக மதிப்பீடு செய்வது அவசியம்.
- கான்ட்ராஸ்ட் சாயத்திற்கு ஒவ்வாமை: த்ரோம்பெக்டோமிக்கு பெரும்பாலும் இமேஜிங் நோக்கங்களுக்காக கான்ட்ராஸ்ட் சாயத்தைப் பயன்படுத்த வேண்டியிருக்கும். இந்த சாயத்திற்கு ஒவ்வாமை இருப்பதாக அறியப்பட்ட நோயாளிகளுக்கு ஒவ்வாமை எதிர்வினைகளைத் தணிக்க மாற்று இமேஜிங் உத்திகள் அல்லது முன் மருந்து தேவைப்படலாம்.
- கர்ப்பம்: கர்ப்பிணி நோயாளிகள் இரத்த அளவு மற்றும் உறைதல் காரணிகளில் ஏற்படும் மாற்றங்கள் காரணமாக த்ரோம்பெக்டமியின் போது கூடுதல் ஆபத்துகளைச் சந்திக்க நேரிடும். தாய் மற்றும் கரு இருவருக்கும் ஏற்படக்கூடிய அபாயங்களை கவனமாக எடைபோட வேண்டும்.
- நேரக் கட்டுப்பாடுகள்: அறிகுறிகள் தோன்றிய பிறகு ஒரு குறிப்பிட்ட காலத்திற்குள் த்ரோம்பெக்டமி செய்யப்படும்போது இது மிகவும் பயனுள்ளதாக இருக்கும். ஒரு நோயாளி மிகவும் தாமதமாக வந்தால், அபாயங்கள் நன்மைகளை விட அதிகமாக இருக்கலாம், இதனால் செயல்முறை பொருத்தமற்றதாகிவிடும்.
இந்த முரண்பாடுகளைப் புரிந்துகொள்வது, த்ரோம்பெக்டமி பாதுகாப்பாகவும் திறமையாகவும் செய்யப்படுவதை உறுதிசெய்ய உதவுகிறது, தேவைப்படுபவர்களுக்கு நேர்மறையான விளைவுக்கான வாய்ப்புகளை அதிகரிக்கிறது.
த்ரோம்பெக்டமிக்கு எவ்வாறு தயாராவது
த்ரோம்பெக்டமிக்குத் தயாராவது, செயல்முறை சீராகவும் பாதுகாப்பாகவும் நடைபெறுவதை உறுதிசெய்ய பல முக்கியமான படிகளை உள்ளடக்கியது. த்ரோம்பெக்டமிக்கு முன்னதாக நோயாளிகள் என்ன எதிர்பார்க்கலாம் என்பது இங்கே.
- செயல்முறைக்கு முந்தைய ஆலோசனை: நோயாளிகள் தங்கள் சுகாதார வழங்குநருடன் விரிவான ஆலோசனையைப் பெறுவார்கள். இந்த விவாதம் செயல்முறைக்கான காரணங்கள், சாத்தியமான அபாயங்கள் மற்றும் குணமடையும் போது என்ன எதிர்பார்க்கலாம் என்பதை உள்ளடக்கும். நோயாளிகள் கேள்விகளைக் கேட்கவும் ஏதேனும் கவலைகளை வெளிப்படுத்தவும் இது ஒரு வாய்ப்பாகும்.
- மருத்துவ வரலாறு ஆய்வு: நோயாளியின் மருத்துவ வரலாற்றை முழுமையாக மதிப்பாய்வு செய்வது அவசியம். இதில் முந்தைய அறுவை சிகிச்சைகள், தற்போதைய மருந்துகள், ஒவ்வாமைகள் மற்றும் ஏற்கனவே உள்ள சுகாதார நிலைமைகள் பற்றிய விவாதமும் அடங்கும். நோயாளிகள் மருந்துச் சீட்டு இல்லாமல் வாங்கக்கூடிய மருந்துகள் மற்றும் சப்ளிமெண்ட்ஸ் உள்ளிட்ட மருந்துகளின் முழுமையான பட்டியலை வழங்க வேண்டும்.
- உடல் பரிசோதனை: நோயாளியின் ஒட்டுமொத்த ஆரோக்கியத்தை மதிப்பிடுவதற்கு ஒரு உடல் பரிசோதனை நடத்தப்படும். இதில் முக்கிய அறிகுறிகள், இதயம் மற்றும் நுரையீரல் செயல்பாடு மற்றும் நரம்பியல் நிலை ஆகியவற்றைச் சரிபார்ப்பது அடங்கும், குறிப்பாக த்ரோம்பெக்டமி ஒரு பக்கவாதத்திற்கானதாக இருந்தால்.
- இமேஜிங் சோதனைகள்: செயல்முறைக்கு முன், கட்டியைக் கண்டறிந்து அடைப்பின் அளவை மதிப்பிடுவதற்கு CT ஸ்கேன் அல்லது MRI போன்ற இமேஜிங் சோதனைகள் செய்யப்படலாம். இந்த சோதனைகள் மருத்துவ குழுவிற்கு த்ரோம்பெக்டோமிக்கு சிறந்த அணுகுமுறையைத் திட்டமிட உதவுகின்றன.
- இரத்த பரிசோதனைகள்: இரத்தப் பரிசோதனைகள் பொதுவாக உறைதல் காரணிகள், சிறுநீரக செயல்பாடு மற்றும் ஒட்டுமொத்த ஆரோக்கியத்தை மதிப்பிடுவதற்கு உத்தரவிடப்படுகின்றன. இந்த சோதனைகள் நோயாளி பாதுகாப்பாக செயல்முறைக்கு உட்படுத்தப்படுவதை உறுதி செய்ய உதவுகின்றன.
- மருந்து சரிசெய்தல்: அறுவை சிகிச்சைக்கு முன் நோயாளிகள் தங்கள் மருந்துகளை சரிசெய்ய வேண்டியிருக்கலாம். உதாரணமாக, த்ரோம்பெக்டமியின் போது இரத்தப்போக்கு ஏற்படும் அபாயத்தைக் குறைக்க இரத்த மெலிப்பான்களை தற்காலிகமாக நிறுத்த வேண்டியிருக்கலாம். மருந்து மேலாண்மை தொடர்பான சுகாதார வழங்குநரின் வழிமுறைகளைப் பின்பற்றுவது மிகவும் முக்கியம்.
- உண்ணாவிரத வழிமுறைகள்: நோயாளிகள் வழக்கமாக செயல்முறைக்கு முன் ஒரு குறிப்பிட்ட காலத்திற்கு சாப்பிடுவதையோ அல்லது குடிப்பதையோ தவிர்க்க அறிவுறுத்தப்படுகிறார்கள், பெரும்பாலும் முந்தைய இரவில் தொடங்கி. மயக்க மருந்தின் போது ஏற்படும் சிக்கல்களின் அபாயத்தைக் குறைக்க இது முக்கியம்.
- போக்குவரத்து ஏற்பாடு: அறுவை சிகிச்சையின் போது நோயாளிகளுக்கு மயக்க மருந்து அல்லது மயக்க மருந்து வழங்கப்படும் என்பதால், பின்னர் அவர்களை வீட்டிற்கு அழைத்துச் செல்ல யாரையாவது ஏற்பாடு செய்வது அவசியம். நோயாளிகள் தாங்களாகவே வாகனம் ஓட்டத் திட்டமிடக்கூடாது.
- செயல்முறைக்குப் பிந்தைய பராமரிப்புத் திட்டம்: உங்கள் மீட்பு மற்றும் பின்தொடர்தல் பராமரிப்பு பற்றி உங்கள் மருத்துவரிடம் பேசுங்கள். இதில் மீட்பு காலத்தில் என்ன எதிர்பார்க்கலாம் என்பதைப் புரிந்துகொள்வது, கவனிக்க வேண்டிய சிக்கல்களின் அறிகுறிகள் மற்றும் பின்தொடர்தல் சந்திப்புகள் ஆகியவை அடங்கும்.
இந்த தயாரிப்பு வழிமுறைகளைப் பின்பற்றுவதன் மூலம், நோயாளிகள் வெற்றிகரமான த்ரோம்பெக்டமி மற்றும் மென்மையான மீட்பு செயல்முறையை உறுதிப்படுத்த உதவலாம்.
த்ரோம்பெக்டமி: படிப்படியான செயல்முறை
த்ரோம்பெக்டமி செயல்முறையைப் புரிந்துகொள்வது பதட்டத்தைத் தணிக்கவும், நோயாளிகள் எதிர்பார்ப்பதற்குத் தயாராகவும் உதவும். செயல்முறையின் படிப்படியான கண்ணோட்டம் இங்கே.
- வருகை மற்றும் செக்-இன்: நோயாளிகள் மருத்துவமனை அல்லது அறுவை சிகிச்சை மையத்திற்கு வந்து பரிசோதனை செய்வார்கள். அவர்கள் மருத்துவமனை கவுனை அணியுமாறு கேட்கப்படலாம், மேலும் மருந்துகள் மற்றும் திரவங்களுக்காக ஒரு நரம்பு வழி (IV) லைன் வைக்கப்படும்.
- செயல்முறைக்கு முந்தைய மதிப்பீடு: செயல்முறை தொடங்குவதற்கு முன், சுகாதாரக் குழு இறுதி மதிப்பீட்டை மேற்கொள்ளும். இதில் நோயாளியின் அடையாளத்தை உறுதிப்படுத்துதல், செயல்முறையை மதிப்பாய்வு செய்தல் மற்றும் தேவையான அனைத்து இமேஜிங் மற்றும் இரத்த பரிசோதனைகளும் முழுமையானவை என்பதை உறுதி செய்தல் ஆகியவை அடங்கும்.
- மயக்க மருந்து நிர்வாகம்: அறுவை சிகிச்சையின் போது நோயாளிகள் வசதியாகவும் வலியின்றியும் இருப்பதை உறுதி செய்வதற்காக மயக்க மருந்து பெறுவார்கள். இது நோயாளி முழுமையாக மயக்கமடைந்திருக்கும் பொது மயக்க மருந்தாகவோ அல்லது நோயாளி நிதானமாக ஆனால் விழித்திருக்கும் மயக்க மருந்தாகவோ இருக்கலாம்.
- இரத்த நாளத்தை அணுகுதல்: அறுவை சிகிச்சை நிபுணர் ஒரு பெரிய இரத்த நாளத்தை அணுகுவதற்காக, பொதுவாக இடுப்புப் பகுதியில் ஒரு சிறிய கீறலைச் செய்வார். பின்னர் ஒரு வடிகுழாய் (ஒரு மெல்லிய, நெகிழ்வான குழாய்) இரத்த நாளத்தில் செருகப்படுகிறது.
- உறைக்குச் செல்லுதல்: இமேஜிங் வழிகாட்டுதலைப் பயன்படுத்தி, அறுவை சிகிச்சை நிபுணர் வடிகுழாயை இரத்த நாளங்கள் வழியாக உறைவு உள்ள இடத்திற்கு கவனமாக வழிநடத்துவார். சுற்றியுள்ள திசுக்களுக்கு சேதம் ஏற்படுவதைத் தவிர்க்க இந்தப் படிக்கு துல்லியம் தேவைப்படுகிறது.
- கட்டியை நீக்குதல்: வடிகுழாய் உறைவை அடைந்தவுடன், அறுவை சிகிச்சை நிபுணர் அதை அகற்ற சிறப்பு கருவிகளைப் பயன்படுத்துவார். இது உறைவை உறிஞ்சுவது அல்லது அதைப் பிடித்து பிரித்தெடுக்க ஒரு இயந்திர சாதனத்தைப் பயன்படுத்துவது ஆகியவற்றை உள்ளடக்கியிருக்கலாம். இரத்த ஓட்டத்தை விரைவாக மீட்டெடுப்பதே இதன் குறிக்கோள்.
- கண்காணிப்பு மற்றும் இமேஜிங்: செயல்முறை முழுவதும், மருத்துவக் குழு நோயாளியின் முக்கிய அறிகுறிகளைக் கண்காணிப்பார்கள், மேலும் இரத்த உறைவு வெற்றிகரமாக அகற்றப்பட்டு இரத்த ஓட்டம் மீட்டெடுக்கப்படுவதை உறுதிசெய்ய கூடுதல் இமேஜிங் செய்யலாம்.
- கீறலை மூடுதல்: உறைவு அகற்றப்பட்ட பிறகு, வடிகுழாய் அகற்றப்பட்டு, கீறல் தளம் மூடப்படும். கீறலின் அளவைப் பொறுத்து, இதில் தையல்கள் அல்லது பிசின் கீற்றுகள் இருக்கலாம்.
- மீட்பு அறை: நோயாளிகள் ஒரு மீட்பு அறைக்கு அழைத்துச் செல்லப்படுவார்கள், அங்கு அவர்கள் மயக்க மருந்திலிருந்து எழுந்தவுடன் கண்காணிக்கப்படுவார்கள். சுகாதார வழங்குநர்கள் முக்கிய அறிகுறிகளைச் சரிபார்த்து நோயாளியின் நரம்பியல் நிலையை மதிப்பிடுவார்கள்.
- செயல்முறைக்கு பிந்தைய வழிமுறைகள்: நிலை சீரானவுடன், நோயாளிகள் வலி மேலாண்மை, செயல்பாட்டுக் கட்டுப்பாடுகள் மற்றும் கவனிக்க வேண்டிய சிக்கல்களின் அறிகுறிகள் உள்ளிட்ட மீட்புக்கான வழிமுறைகளைப் பெறுவார்கள். தேவைப்பட்டால், அவர்கள் பின்தொடர்தல் சந்திப்புகள் மற்றும் மறுவாழ்வு பற்றியும் விவாதிக்கலாம்.
த்ரோம்பெக்டமியின் படிப்படியான செயல்முறையைப் புரிந்துகொள்வதன் மூலம், நோயாளிகள் தங்கள் கவனிப்பைப் பற்றி மேலும் தயாராகவும் தகவலறிந்ததாகவும் உணர முடியும்.
த்ரோம்பெக்டோமியின் அபாயங்கள் மற்றும் சிக்கல்கள்
எந்தவொரு மருத்துவ நடைமுறையையும் போலவே, த்ரோம்பெக்டமியும் சில ஆபத்துகளையும் சாத்தியமான சிக்கல்களையும் கொண்டுள்ளது. பல நோயாளிகள் வெற்றிகரமான விளைவுகளை அனுபவிக்கும் அதே வேளையில், இந்த செயல்முறையுடன் தொடர்புடைய பொதுவான மற்றும் அரிதான அபாயங்கள் இரண்டையும் அறிந்திருப்பது முக்கியம்.
- இரத்தப்போக்கு: த்ரோம்பெக்டமியின் மிகவும் பொதுவான ஆபத்துகளில் ஒன்று, கீறல் ஏற்பட்ட இடத்திலோ அல்லது உட்புறத்திலோ இரத்தப்போக்கு ஏற்படுவதாகும். ஓரளவு இரத்தப்போக்கு எதிர்பார்க்கப்பட்டாலும், அதிகப்படியான இரத்தப்போக்குக்கு கூடுதல் தலையீடுகள் தேவைப்படலாம்.
- தொற்று: கீறல் இடத்திலோ அல்லது இரத்த ஓட்டத்திலோ தொற்று ஏற்படும் அபாயம் உள்ளது. இந்த ஆபத்தைக் குறைக்க சுகாதார வழங்குநர்கள் முன்னெச்சரிக்கை நடவடிக்கைகளை எடுக்கிறார்கள், ஆனால் அது இன்னும் சாத்தியமாகும்.
- வாஸ்குலர் காயம்: இந்த அறுவை சிகிச்சையின் போது, இரத்த நாளங்களில் காயம் ஏற்படுவதற்கான ஒரு சிறிய ஆபத்து உள்ளது. இது ஹீமாடோமா (இரத்த நாளங்களுக்கு வெளியே உள்ள இரத்தத்தின் உள்ளூர்மயமாக்கப்பட்ட சேகரிப்பு) அல்லது தமனி பிரித்தல் போன்ற சிக்கல்களுக்கு வழிவகுக்கும்.
- மறு அடைப்பு: சில சந்தர்ப்பங்களில், செயல்முறைக்குப் பிறகு இரத்த நாளம் மீண்டும் அடைக்கப்படலாம். இரத்த உறைவுக்கு காரணமான அடிப்படை நிலை கவனிக்கப்படாவிட்டால் இது நிகழலாம்.
- நரம்பியல் சிக்கல்கள்: பக்கவாதத்திற்கான த்ரோம்பெக்டமிக்கு உட்படும் நோயாளிகளுக்கு, அறிகுறிகள் மோசமடைதல் அல்லது புதிய குறைபாடுகள் உள்ளிட்ட நரம்பியல் சிக்கல்கள் ஏற்படும் அபாயம் உள்ளது. செயல்முறையின் போது மூளைக்கு சேதம் ஏற்பட்டால் இது ஏற்படலாம்.
- ஒவ்வாமை எதிர்வினைகள்: சில நோயாளிகள் இமேஜிங்கின் போது பயன்படுத்தப்படும் கான்ட்ராஸ்ட் டைக்கு ஒவ்வாமை எதிர்வினைகளை அனுபவிக்கலாம். அரிதாக இருந்தாலும், இந்த எதிர்வினைகள் லேசானது முதல் கடுமையானது வரை இருக்கலாம்.
- மயக்க மருந்து அபாயங்கள்: மயக்க மருந்து தேவைப்படும் எந்தவொரு செயல்முறையையும் போலவே, சுவாச சிக்கல்கள் அல்லது மயக்க மருந்துகளுக்கு பாதகமான எதிர்வினைகள் உள்ளிட்ட உள்ளார்ந்த அபாயங்களும் உள்ளன.
- த்ரோம்போம்போலிசம்: இரத்த உறைவின் துண்டுகள் உடைந்து உடலின் மற்ற பகுதிகளுக்குச் சென்று, வெவ்வேறு இரத்த நாளங்களில் புதிய அடைப்புகளை ஏற்படுத்தும் அபாயம் உள்ளது.
- சிறுநீரக பாதிப்பு: கான்ட்ராஸ்ட் சாயத்தைப் பயன்படுத்துவது சிறுநீரக செயல்பாட்டிற்கு ஆபத்தை ஏற்படுத்தக்கூடும், குறிப்பாக ஏற்கனவே சிறுநீரக பிரச்சினைகள் உள்ள நோயாளிகளுக்கு. செயல்முறைக்கு முன்னும் பின்னும் சிறுநீரக செயல்பாட்டை கண்காணிப்பது அவசியம்.
- அரிதான சிக்கல்கள்: அரிதாக இருந்தாலும், சில நோயாளிகள் பக்கவாதம், மாரடைப்பு அல்லது மரணம் போன்ற கடுமையான சிக்கல்களை சந்திக்க நேரிடும். இந்த அபாயங்கள் பொதுவாக குறைவாகவே இருக்கும், ஆனால் சுகாதார வழங்குநரிடம் விவாதிக்கப்பட வேண்டும்.
இந்த அபாயங்கள் மற்றும் சிக்கல்களைப் புரிந்துகொள்வது நோயாளிகள் தங்கள் பராமரிப்பு குறித்து தகவலறிந்த முடிவுகளை எடுக்கவும், த்ரோம்பெக்டமி செயல்முறைக்குத் தயாராகவும் உதவும். எந்தவொரு கவலைகளையும் நிவர்த்தி செய்வதற்கும் சிறந்த முடிவை உறுதி செய்வதற்கும் சுகாதார வழங்குநர்களுடன் திறந்த தொடர்பு முக்கியமானது.
த்ரோம்பெக்டோமிக்குப் பிறகு மீட்பு
த்ரோம்பெக்டமிக்குப் பிறகு குணமடைவது ஒரு முக்கியமான கட்டமாகும், இது செயல்முறையின் ஒட்டுமொத்த வெற்றியை கணிசமாக பாதிக்கும். எதிர்பார்க்கப்படும் மீட்பு காலவரிசை தனிப்பட்ட சுகாதார நிலைமைகள், த்ரோம்போசிஸின் அளவு மற்றும் த்ரோம்பெக்டமியின் குறிப்பிட்ட தளத்தைப் பொறுத்து மாறுபடும். பொதுவாக, நோயாளிகள் செயல்முறைக்குப் பிறகு 1 முதல் 3 நாட்கள் வரை மருத்துவமனையில் தங்க எதிர்பார்க்கலாம், அந்த நேரத்தில் சுகாதார வழங்குநர்கள் அவர்களின் முக்கிய அறிகுறிகளைக் கண்காணித்து எந்த சிக்கல்களும் இல்லை என்பதை உறுதி செய்வார்கள்.
எதிர்பார்க்கப்படும் மீட்பு காலவரிசை:
- முதல் 24 மணிநேரம்: நோயாளிகள் பொதுவாக ஒரு மீட்பு அறையில் நெருக்கமாகக் கண்காணிக்கப்படுவார்கள். வலி மேலாண்மை மற்றும் இரத்தப்போக்கு அல்லது தொற்று போன்ற சிக்கல்களின் அறிகுறிகளைக் கண்காணிப்பது முன்னுரிமை அளிக்கப்படுகிறது.
- நாட்கள் -10: குணமடைதல் சீராக இருந்தால், நோயாளிகள் வழக்கமான மருத்துவமனை அறைக்கு மாற்றப்படலாம். இரத்த ஓட்டத்தை மேம்படுத்த மென்மையான அசைவுகளில் கவனம் செலுத்தி, உடல் சிகிச்சை தொடங்கலாம்.
- வாரம் 1: பெரும்பாலான நோயாளிகள் வீடு திரும்பலாம், ஆனால் அவர்கள் தொடர்ந்து ஓய்வெடுக்க வேண்டும் மற்றும் செயல்பாட்டு அளவுகள் தொடர்பான மருத்துவரின் அறிவுறுத்தல்களைப் பின்பற்ற வேண்டும்.
- வாரங்கள் 2-4: சாதாரண செயல்பாடுகளை படிப்படியாக மீண்டும் தொடங்குவது ஊக்குவிக்கப்படுகிறது. பொதுவாக லேசான செயல்பாடுகளை மீண்டும் தொடங்கலாம், ஆனால் மருத்துவரால் அனுமதிக்கப்படும் வரை அதிக தாக்கத்தை ஏற்படுத்தும் பயிற்சிகளைத் தவிர்க்க வேண்டும்.
- 1-3 மாதங்கள்: தனிப்பட்ட சுகாதார காரணிகளைப் பொறுத்து, முழு மீட்பு பல வாரங்கள் முதல் மாதங்கள் வரை ஆகலாம். மீட்பு முன்னேற்றத்தைக் கண்காணிக்க வழக்கமான பின்தொடர்தல் சந்திப்புகள் திட்டமிடப்படும்.
பின் பராமரிப்பு குறிப்புகள்:
- மருந்து கடைபிடித்தல்: மேலும் இரத்த உறைவு உருவாவதைத் தடுக்க, இரத்தத்தை மெலிக்கும் மருந்துகள் போன்ற பரிந்துரைக்கப்பட்ட மருந்துகளை எடுத்துக்கொள்வது அவசியம்.
- நீரேற்றம் மற்றும் ஊட்டச்சத்து: நீர்ச்சத்தை தக்க வைத்துக் கொள்வதும், பழங்கள், காய்கறிகள் மற்றும் முழு தானியங்கள் நிறைந்த சீரான உணவைப் பராமரிப்பதும் குணமடைய உதவும்.
- உடல் செயல்பாடு: உங்கள் சுகாதார வழங்குநர் பரிந்துரைத்தபடி லேசான உடல் செயல்பாடுகளில் ஈடுபடுங்கள். இரத்த ஓட்டத்தை மேம்படுத்த நடைபயிற்சி பெரும்பாலும் ஊக்குவிக்கப்படுகிறது.
- கண்காணிப்பு அறிகுறிகள்: அதிகரித்த வலி, வீக்கம் அல்லது நோய்த்தொற்றின் அறிகுறிகள் போன்ற ஏதேனும் அசாதாரண அறிகுறிகளுக்கு விழிப்புடன் இருங்கள், உடனடியாக உங்கள் மருத்துவரிடம் தெரிவிக்கவும்.
வழக்கமான செயல்பாடுகள் எப்போது மீண்டும் தொடங்கலாம்:
பெரும்பாலான நோயாளிகள் 1 முதல் 2 வாரங்களுக்குள் லேசான வேலை மற்றும் அன்றாட நடவடிக்கைகளுக்குத் திரும்பலாம், ஆனால் உடற்பயிற்சி உட்பட அனைத்து நடவடிக்கைகளையும் முழுமையாக மீண்டும் தொடங்குவதற்கு அதிக நேரம் ஆகலாம். உங்கள் மீட்பு முன்னேற்றத்தின் அடிப்படையில் தனிப்பயனாக்கப்பட்ட ஆலோசனைக்கு எப்போதும் உங்கள் சுகாதார வழங்குநரை அணுகவும்.
த்ரோம்பெக்டமியின் நன்மைகள்
இரத்த உறைவு உள்ள நோயாளிகளுக்கு த்ரோம்பெக்டமி பல முக்கிய சுகாதார மேம்பாடுகள் மற்றும் வாழ்க்கைத் தர விளைவுகளை வழங்குகிறது. இங்கே சில முதன்மை நன்மைகள்:
- இரத்த ஓட்டத்தை மீட்டமைத்தல்: த்ரோம்பெக்டமியின் முதன்மையான நன்மை, பாதிக்கப்பட்ட பகுதிக்கு இரத்த ஓட்டத்தை உடனடியாக மீட்டெடுப்பதாகும், இது திசு சேதத்தைத் தடுக்கவும், உறுப்பு செயல்பாட்டை மேம்படுத்தவும் உதவும்.
- சிக்கல்களின் ஆபத்து குறைக்கப்பட்டது: இரத்த உறைவை அகற்றுவதன் மூலம், த்ரோம்பெக்டமி, சிகிச்சையளிக்கப்படாத த்ரோம்போசிஸால் ஏற்படக்கூடிய பக்கவாதம், மாரடைப்பு அல்லது கைகால்கள் இழப்பு போன்ற கடுமையான சிக்கல்களின் அபாயத்தைக் கணிசமாகக் குறைக்கிறது.
- மேம்பட்ட வாழ்க்கைத் தரம்: பல நோயாளிகள் த்ரோம்பெக்டமிக்குப் பிறகு தங்கள் வாழ்க்கைத் தரத்தில் குறிப்பிடத்தக்க முன்னேற்றத்தைக் குறிப்பிடுகின்றனர். இதில் வலி குறைதல், அதிகரித்த இயக்கம் மற்றும் த்ரோம்போசிஸால் விதிக்கப்படும் வரம்புகள் இல்லாமல் அன்றாட நடவடிக்கைகளுக்குத் திரும்பும் திறன் ஆகியவை அடங்கும்.
- குறுகிய மீட்பு நேரம்: த்ரோம்பெக்டமி விரைவான அறிகுறி நிவாரணத்தை அளிக்கிறது, ஆனால் நீண்டகால இரத்த உறைதல் எதிர்ப்பு சிகிச்சை பெரும்பாலும் தேவைப்படுகிறது.
- சிறந்த நீண்ட கால விளைவுகளுக்கான சாத்தியம்: மருந்துகளை மட்டுமே நம்பியிருப்பவர்களை விட, த்ரோம்பெக்டமிக்கு உட்படும் நோயாளிகள் பெரும்பாலும் நீண்டகால சுகாதார விளைவுகளை அனுபவிப்பதாக ஆய்வுகள் காட்டுகின்றன.
இந்தியாவில் த்ரோம்பெக்டமி அறுவை சிகிச்சைக்கு எவ்வளவு செலவாகும்?
இந்தியாவில் த்ரோம்பெக்டமிக்கான செலவு பொதுவாக ₹1,00,000 முதல் ₹2,50,000 வரை இருக்கும். பல காரணிகள் ஒட்டுமொத்த செலவை பாதிக்கலாம், அவற்றுள்:
- மருத்துவமனை தேர்வு: வெவ்வேறு மருத்துவமனைகள் வெவ்வேறு விலை நிர்ணய அமைப்புகளைக் கொண்டுள்ளன. அப்பல்லோ மருத்துவமனைகள் போன்ற புகழ்பெற்ற மருத்துவமனைகள் மேம்பட்ட தொழில்நுட்பத்தையும் அனுபவம் வாய்ந்த நிபுணர்களையும் வழங்கக்கூடும், இது செலவுகளைப் பாதிக்கலாம்.
- இடம்: இந்த நடைமுறை மேற்கொள்ளப்படும் நகரம் அல்லது பகுதி விலை நிர்ணயத்தை பாதிக்கலாம். கிராமப்புறங்களை விட நகர்ப்புற மையங்களில் அதிக செலவுகள் இருக்கலாம்.
- அறையின் வகை: அறையின் தேர்வு (தனியார், பகுதி-தனியார் அல்லது பொது) மருத்துவமனையில் சேர்க்கப்படுவதற்கான மொத்த செலவையும் பாதிக்கலாம்.
- சிக்கல்கள்: செயல்முறையின் போது அல்லது அதற்குப் பிறகு ஏதேனும் சிக்கல்கள் ஏற்பட்டால், கூடுதல் சிகிச்சைகள் தேவைப்படலாம், இது ஒட்டுமொத்த செலவை அதிகரிக்கும்.
இந்தியாவில் த்ரோம்பெக்டமி வழங்கும் பல புகழ்பெற்ற நிறுவனங்களில் அப்பல்லோ மருத்துவமனையும் ஒன்றாகும். இது அதிநவீன வசதிகள், அனுபவம் வாய்ந்த மருத்துவ நிபுணர்கள் மற்றும் விரிவான பராமரிப்பு உள்ளிட்ட பல நன்மைகளை வழங்குகிறது, இது பல நோயாளிகளுக்கு விருப்பமான தேர்வாக அமைகிறது. மேற்கத்திய நாடுகளுடன் ஒப்பிடும்போது, இந்தியாவில் த்ரோம்பெக்டமிக்கான செலவு கணிசமாகக் குறைவு, இது தரமான சுகாதாரப் பராமரிப்பை நாடுபவர்களுக்கு ஒரு மலிவு விருப்பமாக அமைகிறது.
துல்லியமான விலை நிர்ணயம் மற்றும் தனிப்பயனாக்கப்பட்ட பராமரிப்பு விருப்பங்களுக்கு, அப்பல்லோ மருத்துவமனைகளை நேரடியாகத் தொடர்பு கொள்ளுமாறு நாங்கள் உங்களை ஊக்குவிக்கிறோம்.
த்ரோம்பெக்டமி பற்றி அடிக்கடி கேட்கப்படும் கேள்விகள்
- த்ரோம்பெக்டமிக்கு முன் நான் என்ன உணவுமுறை மாற்றங்களைச் செய்ய வேண்டும்?
உங்கள் த்ரோம்பெக்டமிக்கு முன், பழங்கள், காய்கறிகள் மற்றும் முழு தானியங்கள் நிறைந்த ஒரு சீரான உணவைப் பராமரிப்பது நல்லது. நிறைவுற்ற கொழுப்புகள் மற்றும் சர்க்கரைகள் அதிகம் உள்ள உணவுகளைத் தவிர்க்கவும். செயல்முறைக்கு முன் உகந்த ஆரோக்கியத்தை உறுதி செய்ய உங்கள் சுகாதார வழங்குநரிடம் ஏதேனும் குறிப்பிட்ட உணவு கட்டுப்பாடுகளைப் பற்றி விவாதிக்கவும்.
- எனது த்ரோம்பெக்டமிக்கு முன்பு நான் சாப்பிடலாமா அல்லது குடிக்கலாமா?
பொதுவாக, உங்கள் த்ரோம்பெக்டமிக்கு முன் ஒரு குறிப்பிட்ட காலத்திற்கு உண்ணாவிரதம் இருக்க அறிவுறுத்தப்படுவீர்கள். இதன் பொருள் பொதுவாக செயல்முறைக்கு 6-8 மணி நேரத்திற்கு முன்பு உணவு அல்லது பானம் எதுவும் சாப்பிடக்கூடாது என்பதாகும். உண்ணாவிரதம் தொடர்பான உங்கள் மருத்துவரின் குறிப்பிட்ட வழிமுறைகளை எப்போதும் பின்பற்றவும்.
- த்ரோம்பெக்டோமியிலிருந்து மீள்வதன் போது நான் என்ன எதிர்பார்க்க வேண்டும்?
த்ரோம்பெக்டமியிலிருந்து மீள்வதற்கு பொதுவாக 1-3 நாட்கள் மருத்துவமனையில் தங்க வேண்டியிருக்கும், அதன் பிறகு படிப்படியாக இயல்பு நிலைக்குத் திரும்ப வேண்டும். உங்களுக்கு சிறிது வலி மற்றும் வீக்கம் ஏற்படலாம், இதை மருந்துகளால் நிர்வகிக்கலாம். சிறந்த மீட்புக்கு உங்கள் மருத்துவரின் பின் பராமரிப்பு வழிமுறைகளைப் பின்பற்றவும்.
- வயதான நோயாளிகளை த்ரோம்பெக்டமி எவ்வாறு பாதிக்கிறது?
வயதான நோயாளிகளுக்கு த்ரோம்பெக்டமி நன்மை பயக்கும், ஏனெனில் இது இரத்த ஓட்டத்தை மீட்டெடுக்கும் மற்றும் கடுமையான சிக்கல்களின் அபாயத்தைக் குறைக்கும். இருப்பினும், வயதான நோயாளிகளுக்கு கூடுதல் உடல்நலக் கவலைகள் இருக்கலாம், எனவே ஒரு சுகாதார வழங்குநரால் முழுமையான மதிப்பீடு அவசியம்.
- கர்ப்ப காலத்தில் த்ரோம்பெக்டமி பாதுகாப்பானதா?
தேவைப்பட்டால் கர்ப்ப காலத்தில் த்ரோம்பெக்டமி செய்யப்படலாம், ஆனால் அதற்கு ஆபத்துகள் மற்றும் நன்மைகளை கவனமாக பரிசீலிக்க வேண்டும். கர்ப்பிணி நோயாளிகள் சிறந்த நடவடிக்கையைத் தீர்மானிக்க தங்கள் குறிப்பிட்ட சூழ்நிலையை தங்கள் சுகாதார வழங்குநரிடம் விவாதிக்க வேண்டும்.
- குழந்தைகளுக்கு த்ரோம்பெக்டமி செய்யலாமா?
ஆம், குழந்தை நோயாளிகளுக்கு த்ரோம்பெக்டமி செய்யப்படலாம், ஆனால் அது குறைவாகவே நிகழ்கிறது. குழந்தையின் குறிப்பிட்ட மருத்துவ நிலையைப் பொறுத்து இந்த முடிவு எடுக்கப்படும், மேலும் இது ஒரு குழந்தை மருத்துவருடன் கலந்தாலோசித்து எடுக்கப்பட வேண்டும்.
- எனக்கு உடல் பருமன் வரலாறு இருந்தால் என்ன செய்வது?
உங்களுக்கு உடல் பருமன் வரலாறு இருந்தால், த்ரோம்பெக்டமி செய்வதற்கு முன் உங்கள் சுகாதார வழங்குநரிடம் இதைப் பற்றி விவாதிப்பது முக்கியம். எடை மீட்சியையும் சிக்கல்களின் அபாயத்தையும் பாதிக்கலாம், எனவே தனிப்பயனாக்கப்பட்ட அணுகுமுறை தேவைப்படலாம்.
- நீரிழிவு எனது த்ரோம்பெக்டமியை எவ்வாறு பாதிக்கிறது?
நீரிழிவு நோய், குணப்படுத்துவதில் உள்ள சிக்கல்கள் மற்றும் தொற்று ஏற்படும் அபாயம் அதிகரிப்பதால், த்ரோம்பெக்டமியிலிருந்து மீள்வதை சிக்கலாக்கும். சிறந்த பலன்களை உறுதி செய்வதற்காக, செயல்முறைக்கு முன்னும் பின்னும் உங்கள் இரத்த சர்க்கரை அளவை நிர்வகிப்பது மிகவும் முக்கியம்.
- எனக்கு உயர் இரத்த அழுத்தம் இருந்தால் என்ன முன்னெச்சரிக்கை நடவடிக்கைகளை எடுக்க வேண்டும்?
உங்களுக்கு உயர் இரத்த அழுத்தம் இருந்தால், உங்கள் த்ரோம்பெக்டமிக்கு முன்னும் பின்னும் உங்கள் இரத்த அழுத்தத்தை திறம்பட நிர்வகிப்பது அவசியம். மீட்பு காலத்தில் உகந்த கட்டுப்பாட்டை உறுதிசெய்ய உங்கள் சுகாதார வழங்குநர் உங்கள் மருந்துகளை சரிசெய்யலாம்.
- த்ரோம்பெக்டமிக்குப் பிறகு நான் வழக்கமான செயல்பாடுகளைத் தொடங்கலாமா?
பெரும்பாலான நோயாளிகள் த்ரோம்பெக்டமிக்குப் பிறகு 1-2 வாரங்களுக்குள் லேசான செயல்பாடுகளுக்குத் திரும்பலாம். இருப்பினும், உங்கள் சுகாதார வழங்குநரால் அனுமதிக்கப்படும் வரை அதிக தாக்கத்தை ஏற்படுத்தும் பயிற்சிகளைத் தவிர்க்க வேண்டும். சாதாரண நடவடிக்கைகளுக்கு பாதுகாப்பாகத் திரும்புவதற்கு எப்போதும் அவர்களின் வழிகாட்டுதலைப் பின்பற்றுங்கள்.
- த்ரோம்பெக்டோமிக்குப் பிறகு ஏற்படும் சிக்கல்களின் அறிகுறிகள் என்ன?
த்ரோம்பெக்டமிக்குப் பிறகு, அதிகரித்த வலி, வீக்கம், சிவத்தல் அல்லது காய்ச்சல் போன்ற சிக்கல்களின் அறிகுறிகளைக் கவனியுங்கள். இந்த அறிகுறிகளில் ஏதேனும் ஒன்றை நீங்கள் சந்தித்தால், மதிப்பீட்டிற்காக உடனடியாக உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளவும்.
- த்ரோம்பெக்டமிக்குப் பிறகு நான் எவ்வளவு காலம் மருந்து எடுத்துக்கொள்ள வேண்டும்?
த்ரோம்பெக்டமிக்குப் பிறகு, புதிய கட்டிகள் உருவாகாமல் தடுக்க உங்களுக்கு இரத்த மெலிப்பான்கள் பரிந்துரைக்கப்படலாம். மருந்தின் காலம் உங்கள் தனிப்பட்ட ஆபத்து காரணிகளைப் பொறுத்தது மற்றும் உங்கள் சுகாதார வழங்குநருடன் விவாதிக்கப்பட வேண்டும்.
- அனைத்து வகையான கட்டிகளுக்கும் த்ரோம்பெக்டமி பயனுள்ளதா?
கடுமையான மூட்டு இஸ்கெமியா அல்லது பக்கவாதத்தை ஏற்படுத்துதல் போன்ற சில வகையான கட்டிகளுக்கு த்ரோம்பெக்டமி மிகவும் பயனுள்ளதாக இருக்கும். உங்கள் குறிப்பிட்ட நிலையைப் பொறுத்து த்ரோம்பெக்டமி சிறந்த வழியா என்பதை உங்கள் சுகாதார வழங்குநர் தீர்மானிப்பார்.
- எதிர்காலத்தில் கட்டிகள் ஏற்படுவதைத் தடுக்க நான் என்ன வாழ்க்கை முறை மாற்றங்களைச் செய்யலாம்?
எதிர்காலத்தில் கட்டிகள் ஏற்படுவதைத் தடுக்க, வழக்கமான உடற்பயிற்சி, சீரான உணவு, ஆரோக்கியமான எடையைப் பராமரித்தல் மற்றும் புகைபிடிப்பதைத் தவிர்ப்பது உள்ளிட்ட ஆரோக்கியமான வாழ்க்கை முறையைப் பின்பற்றுவதைக் கருத்தில் கொள்ளுங்கள். உங்கள் சுகாதார வழங்குநரிடம் கூடுதல் தடுப்பு நடவடிக்கைகள் குறித்து விவாதிக்கவும்.
- மருந்து சிகிச்சையுடன் ஒப்பிடும்போது த்ரோம்பெக்டமி எவ்வாறு செயல்படுகிறது?
த்ரோம்பெக்டமி இரத்தக் கட்டியை உடனடியாக அகற்றுவதை வழங்குகிறது, இது கடுமையான சிக்கல்களைத் தடுக்கலாம், அதே நேரத்தில் மருந்துகள் இரத்தக் கட்டிகளைக் கரைக்க அதிக நேரம் எடுக்கலாம். உங்கள் குறிப்பிட்ட சூழ்நிலையின் அடிப்படையில் உங்கள் சுகாதார வழங்குநர் சிறந்த அணுகுமுறையை பரிந்துரைப்பார்.
- த்ரோம்பெக்டமியின் வெற்றி விகிதம் என்ன?
இரத்த உறைவு இருக்கும் இடம் மற்றும் நோயாளியின் ஒட்டுமொத்த ஆரோக்கியம் போன்ற காரணிகளைப் பொறுத்து த்ரோம்பெக்டமியின் வெற்றி விகிதம் மாறுபடும். பொதுவாக, இரத்த ஓட்டத்தை மீட்டெடுப்பதிலும் சிக்கல்களைத் தடுப்பதிலும் த்ரோம்பெக்டமி அதிக வெற்றி விகிதத்தைக் கொண்டுள்ளது.
- எனது த்ரோம்பெக்டமிக்குப் பிறகு நான் பயணம் செய்யலாமா?
த்ரோம்பெக்டமிக்குப் பிறகு பயணம் செய்வது குறித்து உங்கள் சுகாதார வழங்குநரிடம் விவாதிக்கப்பட வேண்டும். பொதுவாக, சிக்கல்களின் அபாயத்தைக் குறைக்க, செயல்முறைக்குப் பிறகு சில வாரங்களுக்கு நீண்ட தூரப் பயணத்தைத் தவிர்ப்பது நல்லது.
- எனக்கு முந்தைய அறுவை சிகிச்சைகளின் வரலாறு இருந்தால் நான் என்ன செய்ய வேண்டும்?
உங்களுக்கு முந்தைய அறுவை சிகிச்சைகள் இருந்திருந்தால், த்ரோம்பெக்டமி செய்வதற்கு முன் உங்கள் சுகாதார வழங்குநரிடம் தெரிவிக்கவும். உங்கள் சிகிச்சை மற்றும் மீட்சியைத் திட்டமிடும்போது அவர்கள் உங்கள் அறுவை சிகிச்சை வரலாற்றைக் கருத்தில் கொள்வார்கள்.
- மற்ற நாடுகளுடன் ஒப்பிடும்போது இந்தியாவில் த்ரோம்பெக்டமி எவ்வாறு உள்ளது?
மேற்கத்திய நாடுகளை விட இந்தியாவில் த்ரோம்பெக்டமி பெரும்பாலும் மலிவானது, ஒப்பிடக்கூடிய தரமான பராமரிப்பும் உள்ளது. அப்பல்லோ மருத்துவமனைகள் உட்பட பல மருத்துவமனைகள் மேம்பட்ட தொழில்நுட்பத்தையும் அனுபவம் வாய்ந்த நிபுணர்களையும் வழங்குகின்றன, இது நோயாளிகளுக்கு ஒரு சாத்தியமான தேர்வாக அமைகிறது.
- த்ரோம்பெக்டமிக்குப் பிறகு நோயாளிகளுக்கு என்ன ஆதரவு கிடைக்கிறது?
த்ரோம்பெக்டமிக்குப் பிறகு, நோயாளிகள் உடல் சிகிச்சை, ஊட்டச்சத்து ஆலோசனை மற்றும் பின்தொடர்தல் பராமரிப்பு உள்ளிட்ட பல்வேறு ஆதரவு சேவைகளை அணுகலாம். அப்பல்லோ மருத்துவமனைகள் சீரான மீட்சியை உறுதி செய்வதற்காக விரிவான அறுவை சிகிச்சைக்குப் பிந்தைய ஆதரவை வழங்குகிறது.
தீர்மானம்
த்ரோம்பெக்டமி என்பது த்ரோம்போசிஸால் பாதிக்கப்பட்ட நோயாளிகளுக்கு சுகாதார விளைவுகளை கணிசமாக மேம்படுத்தக்கூடிய ஒரு முக்கியமான செயல்முறையாகும். இரத்த ஓட்டத்தை மீட்டெடுக்கும் மற்றும் கடுமையான சிக்கல்களின் அபாயத்தைக் குறைக்கும் திறனுடன், த்ரோம்பெக்டமி பல தனிநபர்களின் வாழ்க்கைத் தரத்தை மேம்படுத்துவதில் முக்கிய பங்கு வகிக்கிறது. த்ரோம்பெக்டமி உங்களுக்கு அல்லது உங்கள் அன்புக்குரியவருக்கு சரியானதாக இருக்கலாம் என்று நீங்கள் நினைத்தால், உங்கள் குறிப்பிட்ட தேவைகளுக்கு ஏற்ப நன்மைகள், அபாயங்கள் மற்றும் மீட்பு செயல்முறையைப் புரிந்துகொள்ள உடனடியாக ஒரு வாஸ்குலர் நிபுணர் அல்லது நரம்பியல் நிபுணரை அணுகவும்.




 சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை
சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை
