- சிகிச்சைகள் மற்றும் நடைமுறைகள்
- ஆசனவாய் பாலிபெக்டமி - செலவு, ...
அனல் பாலிபெக்டமி - செலவு, அறிகுறிகள், தயாரிப்பு, அபாயங்கள் மற்றும் மீட்பு
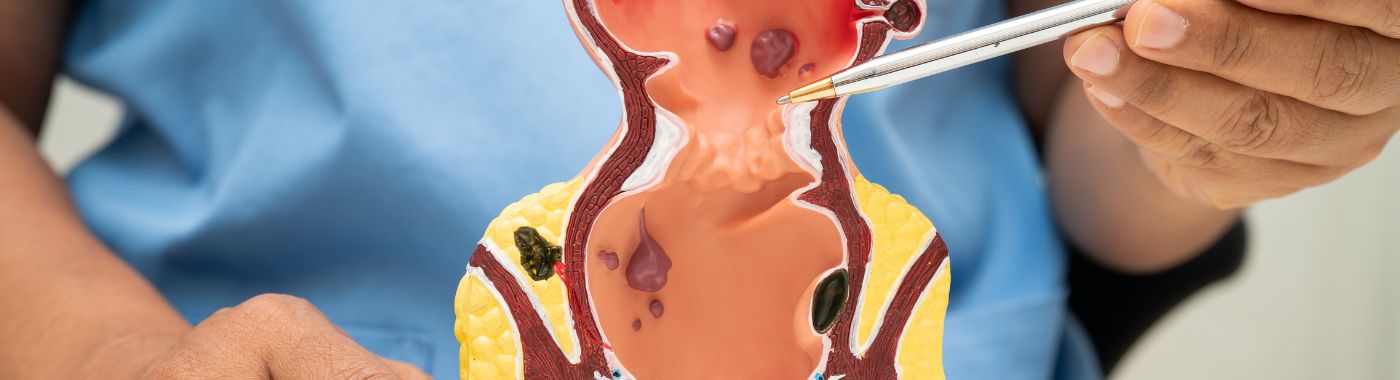
அனல் பாலிபெக்டமி என்றால் என்ன?
ஆசனவாய் பாலிபெக்டமி என்பது ஆசனவாய் அல்லது மலக்குடலில் இருந்து பாலிப்களை அகற்றுவதை நோக்கமாகக் கொண்ட ஒரு அறுவை சிகிச்சை முறையாகும். பாலிப்கள் என்பது இரைப்பைக் குழாயின் புறணியில் உருவாகக்கூடிய அசாதாரண வளர்ச்சிகளாகும், மேலும் பல தீங்கற்றவை என்றாலும், சில புற்றுநோய்க்கு முன்னோடிகளாக இருக்கலாம். புற்றுநோய் உள்ளிட்ட சாத்தியமான சிக்கல்களைத் தடுக்கவும், பாலிப்களின் இருப்புடன் தொடர்புடைய அறிகுறிகளைக் குறைக்கவும் இந்த வளர்ச்சிகளை அகற்றுவதே ஆசனவாய் பாலிபெக்டமியின் முதன்மை நோக்கமாகும்.
அறுவை சிகிச்சையின் போது, அறுவை சிகிச்சை நிபுணர் பொதுவாக பாலிப்பை அகற்ற சிறப்பு கருவிகளைப் பயன்படுத்துகிறார். பாலிப்பின் அளவு, இருப்பிடம் மற்றும் பண்புகளைப் பொறுத்து இது பல்வேறு நுட்பங்கள் மூலம் செய்யப்படலாம். இந்த செயல்முறை பெரும்பாலும் வெளிநோயாளர் அடிப்படையில் செய்யப்படுகிறது, அதாவது நோயாளிகள் அதே நாளில் வீடு திரும்பலாம். அனல் பாலிபெக்டமி பொதுவாக பாதுகாப்பானதாகக் கருதப்படுகிறது, சிக்கல்களின் குறைந்த ஆபத்துடன், மேலும் இரத்தப்போக்கு, வலி அல்லது குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள் போன்ற அறிகுறிகளை நிவர்த்தி செய்வதன் மூலம் நோயாளியின் வாழ்க்கைத் தரத்தை இது கணிசமாக மேம்படுத்தும்.
ஏன் அனல் பாலிபெக்டமி செய்யப்படுகிறது?
பாலிப்கள் ஏற்படுத்தக்கூடிய அறிகுறிகள் மற்றும் நிலைமைகளுடன் தொடர்புடைய பல காரணங்களுக்காக ஆசனவாய் பாலிபெக்டமி பரிந்துரைக்கப்படுகிறது. நோயாளிகள் மலக்குடல் இரத்தப்போக்கை அனுபவிக்கலாம், இது ஆபத்தானதாக இருக்கலாம் மற்றும் மேலும் நோயறிதல் சோதனைக்கு வழிவகுக்கும். பிற அறிகுறிகளில் ஆசனவாய் வலி, குடல் அசைவுகளின் போது ஏற்படும் அசௌகரியம் அல்லது வயிற்றுப்போக்கு அல்லது மலச்சிக்கல் போன்ற குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள் ஆகியவை அடங்கும். இந்த அறிகுறிகள் ஒரு நபரின் அன்றாட வாழ்க்கையை கணிசமாக பாதிக்கலாம் மற்றும் மருத்துவ உதவியை நாட அவர்களைத் தூண்டக்கூடும்.
அறிகுறி நிவாரணத்திற்கு கூடுதலாக, குத பாலிபெக்டோமி பெரும்பாலும் தடுப்பு நடவடிக்கையாக செய்யப்படுகிறது. சில வகையான பாலிப்கள், குறிப்பாக அடினோமாட்டஸ் பாலிப்கள், காலப்போக்கில் பெருங்குடல் புற்றுநோயாக உருவாகும் ஆற்றலைக் கொண்டுள்ளன. இந்த பாலிப்களை அகற்றுவதன் மூலம், சுகாதார வழங்குநர்கள் புற்றுநோயின் அபாயத்தைக் குறைத்து, ஏதேனும் அசாதாரண வளர்ச்சிகள் உன்னிப்பாகக் கண்காணிக்கப்படுவதை உறுதிசெய்யலாம். கொலோனோஸ்கோபி அல்லது பிற இமேஜிங் ஆய்வுகளின் போது பாலிப்கள் அடையாளம் காணப்படும்போது இந்த செயல்முறை பொதுவாக பரிந்துரைக்கப்படுகிறது, மேலும் பாலிப்களின் பண்புகள் மற்றும் நோயாளியின் ஒட்டுமொத்த ஆரோக்கியத்தின் அடிப்படையில் குத பாலிபெக்டோமியைத் தொடர முடிவு எடுக்கப்படுகிறது.
அனல் பாலிபெக்டோமிக்கான அறிகுறிகள்
பல மருத்துவ சூழ்நிலைகள் மற்றும் நோயறிதல் கண்டுபிடிப்புகள் ஆசனவாய் பாலிபெக்டோமியின் அவசியத்தைக் குறிக்கலாம். இவற்றில் பின்வருவன அடங்கும்:
- பாலிப்களின் இருப்பு: மிகவும் நேரடியான அறிகுறி என்னவென்றால், வழக்கமான ஸ்கிரீனிங் கொலோனோஸ்கோபி அல்லது இமேஜிங் ஆய்வின் போது பாலிப்கள் கண்டறியப்படுகின்றன. பாலிப்கள் கண்டறியப்பட்டால், குறிப்பாக அவை 1 செ.மீ.க்கு மேல் பெரியதாக இருந்தால் அல்லது டிஸ்பிளாஸ்டிக் அம்சங்களை வெளிப்படுத்தினால், அகற்றுவது பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
- மலக்குடல் இரத்தப்போக்கின் அறிகுறிகள்: விவரிக்கப்படாத மலக்குடல் இரத்தப்போக்கு உள்ள நோயாளிகள், குறிப்பாக அது தொடர்ந்து இருந்தால் அல்லது பிற இரைப்பை குடல் அறிகுறிகளுடன் தொடர்புடையதாக இருந்தால், அவர்கள் ஆசனவாய் பாலிபெக்டோமிக்கு வேட்பாளர்களாக இருக்கலாம். இந்த செயல்முறை இரத்தப்போக்கிற்கான காரணத்தைக் கண்டறிந்து சிகிச்சையை வழங்க உதவும்.
- குடல் பழக்கத்தில் மாற்றம்: வயிற்றுப்போக்கு அல்லது மலச்சிக்கல் போன்ற குடல் பழக்கங்களில் ஏற்படும் குறிப்பிடத்தக்க மாற்றங்கள், மேலும் விசாரணைக்கு உத்தரவாதம் அளிக்கலாம். பாலிப்கள் தான் காரணம் என்று சந்தேகிக்கப்பட்டால், ஒரு ஆசனவாய் பாலிபெக்டோமி பரிந்துரைக்கப்படலாம்.
- பெருங்குடல் புற்றுநோயின் குடும்ப வரலாறு: குடும்பத்தில் பெருங்குடல் புற்றுநோய் அல்லது பாலிப்ஸ் வரலாறு உள்ள நபர்கள் மிகவும் உன்னிப்பாகக் கண்காணிக்கப்படலாம், மேலும் தடுப்பு நடவடிக்கையாக ஆசனவாய் பாலிபெக்டோமி தேவைப்படலாம்.
- ஹிஸ்டாலஜிக்கல் கண்டுபிடிப்புகள்: ஒரு பாலிப்பின் பயாப்ஸி, டிஸ்ப்ளாசியா அல்லது பிற தொடர்புடைய அம்சங்களை வெளிப்படுத்தினால், முழுமையான அகற்றலை உறுதி செய்வதற்கும் புற்றுநோய் முன்னேறுவதைத் தடுப்பதற்கும் ஒரு குத பாலிபெக்டமி தேவைப்படலாம்.
- முந்தைய பாலிபெக்டமிக்குப் பிறகு கண்காணிப்பு: கடந்த காலத்தில் பாலிப்கள் அகற்றப்பட்ட நோயாளிகளுக்கு புதிய வளர்ச்சியைக் கண்காணிக்க பின்தொடர்தல் நடைமுறைகள் தேவைப்படலாம். புதிய பாலிப்கள் கண்டறியப்பட்டால், ஆசனவாய் பாலிபெக்டோமி செய்யப்படலாம்.
சுருக்கமாக, ஆசனவாய் பாலிபெக்டமியைத் தொடர முடிவு செய்வது மருத்துவ அறிகுறிகள், நோயறிதல் கண்டுபிடிப்புகள் மற்றும் நோயாளியின் மருத்துவ வரலாறு ஆகியவற்றின் கலவையை அடிப்படையாகக் கொண்டது. சிறந்த நடவடிக்கையைத் தீர்மானிக்க நோயாளிகள் தங்கள் தனிப்பட்ட சூழ்நிலைகளைப் பற்றி தங்கள் சுகாதார வழங்குநரிடம் விவாதிப்பது அவசியம்.
அனல் பாலிபெக்டோமிக்கு முரண்பாடுகள்
ஆசனவாய் பாலிபெக்டமி என்பது ஆசனவாய் கால்வாயிலிருந்து பாலிப்களை அகற்றுவதற்கான ஒரு பொதுவான செயல்முறையாகும், சில நிபந்தனைகள் அல்லது காரணிகள் ஒரு நோயாளியை இந்த அறுவை சிகிச்சைக்கு பொருத்தமற்றவராக மாற்றக்கூடும். நோயாளியின் பாதுகாப்பு மற்றும் உகந்த விளைவுகளை உறுதி செய்வதற்கு இந்த முரண்பாடுகளைப் புரிந்துகொள்வது மிக முக்கியம்.
- கடுமையான இரத்த உறைதல் கோளாறுகள்: ஹீமோபிலியா போன்ற இரத்தப்போக்கு கோளாறுகள் உள்ள நோயாளிகள் அல்லது ஆன்டிகோகுலண்ட் சிகிச்சையில் உள்ளவர்கள், செயல்முறையின் போது அல்லது அதற்குப் பிறகு அதிகப்படியான இரத்தப்போக்கு ஏற்படும் அபாயத்தை அதிகரிக்கக்கூடும். ஆசனவாய் பாலிபெக்டோமியை பரிசீலிப்பதற்கு முன்பு இந்த நிலைமைகளை நிர்வகிப்பது அவசியம்.
- செயலில் உள்ள தொற்றுகள்: ஒரு நோயாளிக்கு ஆசனவாயில் சீழ் அல்லது கடுமையான தோல் அழற்சி போன்ற தீவிர தொற்று இருந்தால், தொற்று தீரும் வரை செயல்முறையை ஒத்திவைப்பது நல்லது. பாதிக்கப்பட்ட இடத்தில் அறுவை சிகிச்சை செய்வது சிக்கல்களுக்கு வழிவகுக்கும் மற்றும் குணப்படுத்துவதைத் தடுக்கலாம்.
- கடுமையான இருதய நுரையீரல் நிலைமைகள்: குறிப்பிடத்தக்க இதயம் அல்லது நுரையீரல் நோய்கள் உள்ள நோயாளிகள் மயக்க மருந்து அல்லது அறுவை சிகிச்சையின் அழுத்தத்தை நன்கு பொறுத்துக்கொள்ள மாட்டார்கள். இதில் உள்ள அபாயங்களை மதிப்பிடுவதற்கு இருதயநோய் நிபுணர் அல்லது நுரையீரல் நிபுணரின் முழுமையான மதிப்பீடு தேவைப்படலாம்.
- கட்டுப்பாடற்ற சர்க்கரை நோய்: நீரிழிவு நோயை சரியாகக் கட்டுப்படுத்தாத நபர்களுக்கு காயம் குணமடைவது தாமதமாகலாம் மற்றும் தொற்று ஏற்படும் அபாயம் அதிகமாக இருக்கலாம். ஆசனவாய் பாலிபெக்டமியை மேற்கொள்வதற்கு முன் இரத்த சர்க்கரை அளவைக் கட்டுக்குள் வைத்திருப்பது மிகவும் முக்கியம்.
- கர்ப்பம்: கர்ப்பிணிப் பெண்கள் பொதுவாக மிகவும் அவசியமானால் தவிர, தேர்ந்தெடுக்கப்பட்ட அறுவை சிகிச்சை முறைகளை மேற்கொள்வதைத் தவிர்க்க அறிவுறுத்தப்படுகிறார்கள். தாய் மற்றும் கரு இருவருக்கும் ஏற்படும் அபாயங்களை கவனமாக எடைபோட வேண்டும்.
- கதிர்வீச்சு சிகிச்சையின் வரலாறு: இடுப்புப் பகுதியில் கதிர்வீச்சு சிகிச்சைக்கு உட்படுத்தப்பட்ட நோயாளிகளுக்கு திசுக்களின் ஒருமைப்பாடு மாறியிருக்கலாம், இது குணப்படுத்தும் செயல்முறையை சிக்கலாக்கும் மற்றும் சிக்கல்களின் அபாயத்தை அதிகரிக்கும்.
- கடுமையான உடல் பருமன்: உடல் பருமன் அறுவை சிகிச்சை முறைகளை சிக்கலாக்கும் மற்றும் மயக்க மருந்து தொடர்பான சிக்கல்களின் அபாயத்தை அதிகரிக்கும். இந்த செயல்முறையின் நன்மைகள் அபாயங்களை விட அதிகமாக உள்ளதா என்பதை தீர்மானிக்க முழுமையான மதிப்பீடு அவசியம்.
- உளவியல் நிலைமைகள்: கடுமையான பதட்டம் அல்லது பிற உளவியல் நிலைமைகளைக் கொண்ட நோயாளிகள், குறிப்பாக அறுவை சிகிச்சைக்கு முந்தைய மற்றும் பிந்தைய வழிமுறைகளைப் புரிந்து கொள்ளவோ அல்லது பின்பற்றவோ முடியாவிட்டால், அவர்கள் ஆசனவாய் பாலிபெக்டோமிக்கு பொருத்தமான வேட்பாளர்களாக இருக்க மாட்டார்கள்.
ஆசனவாய் பாலிபெக்டோமிக்கு எப்படி தயாராவது
சுமூகமான செயல்முறை மற்றும் மீட்சியை உறுதி செய்வதற்கு, ஆசனவாய் பாலிபெக்டோமிக்கான தயாரிப்பு அவசியம். நோயாளிகள் பின்பற்ற வேண்டிய படிகள் இங்கே:
- அறுவை சிகிச்சை நிபுணருடன் ஆலோசனை: அறுவை சிகிச்சைக்கு முன், நோயாளிகள் தங்கள் அறுவை சிகிச்சை நிபுணருடன் விரிவான ஆலோசனையைப் பெற வேண்டும். இதில் மருத்துவ வரலாறு, தற்போதைய மருந்துகள் மற்றும் ஏதேனும் ஒவ்வாமைகள் பற்றி விவாதிப்பதும் அடங்கும். அறுவை சிகிச்சை நிபுணர் செயல்முறை, அதன் நன்மைகள் மற்றும் சாத்தியமான அபாயங்களை விளக்குவார்.
- செயல்முறைக்கு முந்தைய சோதனை: நோயாளியின் உடல்நிலையைப் பொறுத்து, அறுவை சிகிச்சை நிபுணர் சில சோதனைகளை பரிந்துரைக்கலாம், அதாவது உறைதல் பிரச்சினைகளைச் சரிபார்க்க இரத்தப் பரிசோதனைகள் அல்லது பாலிப்பின் பண்புகளை மதிப்பிடுவதற்கான இமேஜிங் ஆய்வுகள்.
- மருந்து விமர்சனம்: நோயாளிகள் மருந்துச் சீட்டு இல்லாமல் வாங்கக்கூடிய மருந்துகள் மற்றும் சப்ளிமெண்ட்ஸ் உள்ளிட்ட மருந்துகளின் முழுமையான பட்டியலை வழங்க வேண்டும். இரத்தப்போக்கு அபாயத்தைக் குறைக்க, அறுவை சிகிச்சைக்கு சில நாட்களுக்கு முன்பு, குறிப்பாக இரத்தத்தை மெலிக்கும் மருந்துகளை நிறுத்துமாறு அறுவை சிகிச்சை நிபுணர் அறிவுறுத்தலாம்.
- உணவு சரிசெய்தல்: அறுவை சிகிச்சைக்கு முன்னதாக நோயாளிகள் ஒரு குறிப்பிட்ட உணவைப் பின்பற்ற அறிவுறுத்தப்படலாம். அறுவை சிகிச்சையின் போது ஏற்படும் சிக்கல்களின் அபாயத்தைக் குறைப்பதற்கும், மலத்தின் அளவைக் குறைப்பதற்கும், சில நாட்களுக்கு முன்பு குறைந்த நார்ச்சத்துள்ள உணவை இது பெரும்பாலும் உள்ளடக்குகிறது.
- குடல் தயாரிப்பு: ஆசனவாய் பகுதி தெளிவாக இருப்பதை உறுதி செய்ய குடல் தயாரிப்பு தேவைப்படலாம். இது மலமிளக்கிகளை எடுத்துக்கொள்வது அல்லது சுகாதார வழங்குநரின் அறிவுறுத்தலின்படி எனிமாக்களைப் பயன்படுத்துவது ஆகியவற்றை உள்ளடக்கியிருக்கலாம். இந்த வழிமுறைகளை கவனமாகப் பின்பற்றுவது வெற்றிகரமான செயல்முறைக்கு மிக முக்கியமானது.
- போக்குவரத்து ஏற்பாடு: ஆசனவாய் பாலிபெக்டமி பொதுவாக மயக்க மருந்து அல்லது பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுவதால், நோயாளிகள் யாரையாவது வீட்டிற்கு அழைத்துச் செல்ல ஏற்பாடு செய்ய வேண்டும். செயல்முறைக்குப் பிறகு உடனடியாக வாகனம் ஓட்டுவது பாதுகாப்பானது அல்ல.
- அறுவை சிகிச்சைக்குப் பிந்தைய பராமரிப்பு திட்டம்: நோயாளிகள் தங்கள் அறுவை சிகிச்சை நிபுணருடன் அறுவை சிகிச்சைக்குப் பிந்தைய பராமரிப்பு குறித்து விவாதிக்க வேண்டும், இதில் வலி மேலாண்மை, செயல்பாட்டு கட்டுப்பாடுகள் மற்றும் அறுவை சிகிச்சைக்குப் பிறகு கவனிக்க வேண்டிய சிக்கல்களின் அறிகுறிகள் ஆகியவை அடங்கும்.
- உணர்ச்சித் தயாரிப்பு: அறுவை சிகிச்சைக்கு முன்பு பதட்டமாக இருப்பது இயல்பானது. நோயாளிகள் தங்கள் உடல்நலப் பராமரிப்பு வழங்குநரிடம் ஏதேனும் கவலைகள் இருந்தால் அவற்றைப் பற்றி விவாதிக்க நேரம் ஒதுக்க வேண்டும், மேலும் பதட்டத்தைக் குறைக்க உதவும் தளர்வு நுட்பங்களைக் கருத்தில் கொள்ள வேண்டும்.
அனல் பாலிபெக்டமி: படிப்படியான செயல்முறை
ஆசனவாய் பாலிபெக்டமியின் போது என்ன எதிர்பார்க்க வேண்டும் என்பதைப் புரிந்துகொள்வது பதட்டத்தைத் தணிக்கவும், நோயாளிகளை அந்த அனுபவத்திற்குத் தயார்படுத்தவும் உதவும். செயல்முறையின் படிப்படியான கண்ணோட்டம் இங்கே:
- வருகை மற்றும் செக்-இன்: நோயாளிகள் அறுவை சிகிச்சை மையத்திற்கு வந்து பரிசோதனை செய்வார்கள். அவர்கள் மருத்துவமனை கவுனை அணியுமாறு கேட்கப்படுவார்கள், மேலும் மருந்து வழங்குவதற்காக ஒரு IV லைன் வைக்கப்படலாம்.
- மயக்க மருந்து நிர்வாகம்: மயக்க மருந்து நிபுணர் நோயாளியைச் சந்தித்து மயக்க மருந்து விருப்பங்களைப் பற்றி விவாதிப்பார். பெரும்பாலான நோயாளிகள் செயல்முறையின் போது ஆறுதலை உறுதி செய்வதற்காக மயக்க மருந்து அல்லது பொது மயக்க மருந்து பெறுகிறார்கள்.
- நிலைப்படுத்தல்: மயக்க மருந்து நடைமுறைக்கு வந்தவுடன், நோயாளி பரிசோதனை மேசையில் வைக்கப்படுவார், பொதுவாக குதப் பகுதியை எளிதாக அணுக அனுமதிக்கும் நிலையில்.
- செயல்முறை தொடக்கம்: அறுவை சிகிச்சை நிபுணர், அனோஸ்கோப் என்ற சிறிய குழாயைப் பயன்படுத்தி ஆசனவாய்ப் பகுதியைப் பரிசோதிப்பதன் மூலம் தொடங்குவார், இது அந்தப் பகுதியைத் தெளிவாகப் பார்க்க அனுமதிக்கிறது. இது பாலிப்பின் அளவு மற்றும் இருப்பிடத்தைக் கண்டறிய உதவுகிறது.
- பாலிப் நீக்கம்: அறுவை சிகிச்சை நிபுணர் சிறப்பு கருவிகளைப் பயன்படுத்தி பாலிப்பை கவனமாக அகற்றுவார். இது சுற்றியுள்ள திசுக்களிலிருந்து பாலிப்பை வெட்டுவதை உள்ளடக்கியிருக்கலாம். சில சந்தர்ப்பங்களில், இரத்தப்போக்கைக் குறைக்க காடரைசேஷன் பயன்படுத்தப்படலாம்.
- மூடுதல்: பாலிப் அகற்றப்பட்ட பிறகு, அறுவை சிகிச்சை நிபுணர் ஏதேனும் இரத்தப்போக்கு இருக்கிறதா என்று சோதிப்பார், தேவைப்பட்டால் தையல் போடலாம். அந்தப் பகுதி சுத்தம் செய்யப்பட்டு, பொருத்தமான ஆடை அணியப்படும்.
- மீட்பு: செயல்முறை முடிந்ததும், நோயாளி ஒரு மீட்புப் பகுதிக்கு மாற்றப்படுவார், அங்கு மயக்க மருந்து நீங்கும் வரை அவர்கள் கண்காணிக்கப்படுவார்கள். முக்கிய அறிகுறிகள் பரிசோதிக்கப்படும், மேலும் நோயாளிகளுக்கு ஓய்வெடுக்க நேரம் வழங்கப்படும்.
- வெளியேற்ற வழிமுறைகள்: குணமடைந்த பிறகு, அறுவை சிகிச்சை தளத்தை எவ்வாறு பராமரிப்பது, வலி மேலாண்மை மற்றும் அறுவை சிகிச்சை நிபுணரை எப்போது பின்தொடர வேண்டும் என்பது உள்ளிட்ட வெளியேற்ற வழிமுறைகளை சுகாதாரக் குழு வழங்கும்.
- பின்தொடர்தல் நியமனம்: நோயாளிகளுக்கு பொதுவாக நோயியல் முடிவுகளைப் பற்றி விவாதிக்கவும் சரியான குணப்படுத்துதலை உறுதி செய்யவும் ஒரு பின்தொடர்தல் சந்திப்பு திட்டமிடப்படும்.
அனல் பாலிபெக்டோமியின் அபாயங்கள் மற்றும் சிக்கல்கள்
எந்தவொரு அறுவை சிகிச்சை முறையையும் போலவே, ஆசனவாய் பாலிபெக்டோமியும் சில ஆபத்துகளையும் சாத்தியமான சிக்கல்களையும் கொண்டுள்ளது. பெரும்பாலான நோயாளிகள் சீரான மீட்சியை அனுபவிக்கும் அதே வேளையில், பொதுவான மற்றும் அரிதான அபாயங்கள் இரண்டையும் அறிந்திருப்பது முக்கியம்.
- பொதுவான அபாயங்கள்:
- இரத்தப்போக்கு: செயல்முறைக்குப் பிறகு சிறிது இரத்தப்போக்கு எதிர்பார்க்கப்படுகிறது, ஆனால் அதிகப்படியான இரத்தப்போக்குக்கு கூடுதல் சிகிச்சை தேவைப்படலாம்.
- தொற்று: அறுவை சிகிச்சை செய்யப்பட்ட இடத்தில் தொற்று ஏற்படும் அபாயம் உள்ளது, இதற்கு நுண்ணுயிர் எதிர்ப்பிகள் தேவைப்படலாம்.
- வலி மற்றும் அசௌகரியம்: செயல்முறைக்குப் பிறகு நோயாளிகள் ஆசனவாய்ப் பகுதியில் வலி அல்லது அசௌகரியத்தை அனுபவிக்கலாம், இது பொதுவாக மருந்துச் சீட்டு இல்லாமல் கிடைக்கும் வலி நிவாரணிகளால் நிர்வகிக்கப்படலாம்.
- அரிய அபாயங்கள்:
- துளையிடல்: அரிதான சந்தர்ப்பங்களில், அறுவை சிகிச்சை கருவிகள் தற்செயலாக ஆசனவாய் அல்லது சுற்றியுள்ள கட்டமைப்புகளைத் துளைத்து, மிகவும் கடுமையான சிக்கல்களுக்கு வழிவகுக்கும்.
- ஃபிஸ்துலா உருவாக்கம்: அறுவை சிகிச்சைக்குப் பிறகு, ஆசனவாய்க்கும் சுற்றியுள்ள திசுக்களுக்கும் இடையே ஒரு ஃபிஸ்துலா அல்லது அசாதாரண இணைப்பு உருவாகலாம், இதற்கு மேலும் தலையீடு தேவைப்படும்.
- குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள்: சில நோயாளிகள் செயல்முறைக்குப் பிறகு வயிற்றுப்போக்கு அல்லது மலச்சிக்கல் போன்ற குடல் பழக்கங்களில் தற்காலிக மாற்றங்களை அனுபவிக்கலாம்.
- மயக்க மருந்து சிக்கல்கள்: அரிதாக இருந்தாலும், ஒவ்வாமை எதிர்வினைகள் அல்லது சுவாசப் பிரச்சினைகள் உள்ளிட்ட மயக்க மருந்து தொடர்பான சிக்கல்கள் ஏற்படலாம்.
- நீண்ட கால அபாயங்கள்:
- பாலிப்கள் மீண்டும் ஏற்படுதல்: எதிர்காலத்தில் புதிய பாலிப்கள் உருவாக வாய்ப்புள்ளது, இதனால் வழக்கமான கண்காணிப்பு மற்றும் பின்தொடர்தல் தேவைப்படுகிறது.
நோயாளிகள் தங்கள் தனிப்பட்ட ஆபத்து காரணிகளைப் புரிந்து கொள்ளவும், சிக்கல்களைக் குறைக்க எடுக்கக்கூடிய நடவடிக்கைகளைப் புரிந்துகொள்ளவும் இந்த அபாயங்களைப் பற்றி தங்கள் சுகாதார வழங்குநரிடம் விவாதிக்க வேண்டும். ஒட்டுமொத்தமாக, குத பாலிபெக்டோமி என்பது குத பாலிப்களை நிர்வகிப்பதற்கான ஒரு பாதுகாப்பான மற்றும் பயனுள்ள செயல்முறையாகும், மேலும் சரியான தயாரிப்பு மற்றும் கவனிப்புடன், பெரும்பாலான நோயாளிகள் நேர்மறையான விளைவை எதிர்பார்க்கலாம்.
அனல் பாலிபெக்டோமிக்குப் பிறகு மீட்பு
ஆசனவாய் பாலிபெக்டமியிலிருந்து மீள்வது பொதுவாக நேரடியானது, ஆனால் அது நபருக்கு நபர் மாறுபடும். பெரும்பாலான நோயாளிகள் டிஸ்சார்ஜ் செய்யப்படுவதற்கு முன்பு மீட்பு அறையில் சில மணிநேரங்களை செலவிட எதிர்பார்க்கலாம். ஆரம்ப மீட்பு காலம் பொதுவாக ஒன்று முதல் இரண்டு வாரங்கள் வரை நீடிக்கும், இதன் போது நோயாளிகள் சீரான குணப்படுத்தும் செயல்முறையை உறுதிசெய்ய குறிப்பிட்ட பிந்தைய பராமரிப்பு குறிப்புகளைப் பின்பற்ற வேண்டும்.
எதிர்பார்க்கப்படும் மீட்பு காலவரிசை:
- முதல் 24 மணிநேரம்: அறுவை சிகிச்சைக்குப் பிறகு, நோயாளிகள் சிறிது அசௌகரியம், வீக்கம் அல்லது இரத்தப்போக்கை அனுபவிக்கலாம். வலி மேலாண்மை மிகவும் முக்கியமானது, மேலும் மருத்துவர்கள் பெரும்பாலும் மருந்தகங்களில் கிடைக்கும் வலி நிவாரணிகளை பரிந்துரைக்கின்றனர். இந்த நேரத்தில் ஓய்வு அவசியம்.
- நாட்கள் -10: நோயாளிகள் படிப்படியாக தங்கள் செயல்பாட்டு அளவை அதிகரிக்க வேண்டும். லேசான நடைபயிற்சி ஊக்குவிக்கப்படுகிறது, ஆனால் பளு தூக்குதல் அல்லது கடுமையான செயல்பாடுகளைத் தவிர்க்க வேண்டும். எந்தவொரு இரத்தப்போக்கும் கணிசமாகக் குறையும், மேலும் அசௌகரியம் குறையத் தொடங்கும்.
- வாரங்கள் 2-4: பெரும்பாலான நோயாளிகள், அவர்களின் ஆறுதல் நிலையைப் பொறுத்து, ஒன்று முதல் இரண்டு வாரங்களுக்குள் வேலை உட்பட வழக்கமான நடவடிக்கைகளுக்குத் திரும்பலாம். இருப்பினும், முழு மீட்புக்கு நான்கு வாரங்கள் வரை ஆகலாம், குறிப்பாக பெரிய பாலிப்கள் அகற்றப்பட்டவர்களுக்கு.
பின் பராமரிப்பு குறிப்புகள்:
- உணவுமுறை: அறுவை சிகிச்சை செய்யப்படும் இடத்தைப் பாதிக்கும் மலச்சிக்கலைத் தடுக்க அதிக நார்ச்சத்துள்ள உணவு பரிந்துரைக்கப்படுகிறது. உங்கள் உணவில் பழங்கள், காய்கறிகள் மற்றும் முழு தானியங்களைச் சேர்த்துக் கொள்ளுங்கள்.
- நீரேற்றம்: மலத்தை மென்மையாக்கவும், குணப்படுத்துவதை ஊக்குவிக்கவும் ஏராளமான திரவங்களை குடிக்கவும்.
- சுகாதாரம்: ஆசனவாய் பகுதியை சுத்தமாகவும், வறண்டதாகவும் வைத்திருங்கள். வெதுவெதுப்பான நீரில் மெதுவாக சுத்தம் செய்வது நல்லது, நோயாளிகள் கடுமையான சோப்புகள் அல்லது ஸ்க்ரப்களைத் தவிர்க்க வேண்டும்.
- பின்தொடர்தல் நியமனங்கள்: குணப்படுத்துதலைக் கண்காணிக்கவும் ஏதேனும் கவலைகளைத் தீர்க்கவும் திட்டமிடப்பட்ட அனைத்து பின்தொடர்தல் வருகைகளிலும் கலந்து கொள்ளுங்கள்.
- வலி மேலாண்மை: பரிந்துரைக்கப்பட்ட மருந்துகளை அறிவுறுத்தல்களின்படி பயன்படுத்தவும். கடையில் கிடைக்கும் மருந்துகள் விரும்பத்தக்கதாக இருந்தால், பரிந்துரைகளுக்கு உங்கள் மருத்துவரை அணுகவும்.
வழக்கமான செயல்பாடுகள் எப்போது மீண்டும் தொடங்கலாம்: பெரும்பாலான நோயாளிகள் ஒரு வாரத்திற்குள் லேசான செயல்பாடுகளுக்குத் திரும்பலாம், அதே நேரத்தில் உடற்பயிற்சி மற்றும் பளு தூக்குதல் உள்ளிட்ட அதிக கடினமான செயல்பாடுகளை குறைந்தது இரண்டு முதல் நான்கு வாரங்களுக்குத் தவிர்க்க வேண்டும். உங்கள் மீட்பு முன்னேற்றத்தின் அடிப்படையில் தனிப்பயனாக்கப்பட்ட ஆலோசனைக்கு எப்போதும் உங்கள் சுகாதார வழங்குநரை அணுகவும்.
அனல் பாலிபெக்டோமியின் நன்மைகள்
அனல் பாலிபெக்டமி பல முக்கிய சுகாதார மேம்பாடுகள் மற்றும் வாழ்க்கைத் தர விளைவுகளை வழங்குகிறது. இங்கே சில முதன்மை நன்மைகள் உள்ளன:
- அறிகுறி நிவாரணம்: பல நோயாளிகள் வலி, இரத்தப்போக்கு மற்றும் ஆசனவாய் பாலிப்களுடன் தொடர்புடைய அசௌகரியம் போன்ற அறிகுறிகளிலிருந்து நிவாரணம் பெறுகிறார்கள். இது அன்றாட வாழ்க்கையையும் ஒட்டுமொத்த நல்வாழ்வையும் கணிசமாக மேம்படுத்தும்.
- சிக்கல்களைத் தடுப்பது: பாலிப்களை அகற்றுவது புற்றுநோய் ஆபத்து உள்ளிட்ட சாத்தியமான சிக்கல்களைத் தடுக்கலாம். வீரியம் மிக்க மாற்றத்தின் வாய்ப்பைக் குறைப்பதில் ஆரம்பகால தலையீடு மிக முக்கியமானது.
- மேம்பட்ட வாழ்க்கைத் தரம்: அறுவை சிகிச்சைக்குப் பிறகு வாழ்க்கைத் தரம் மேம்பட்டதாக நோயாளிகள் பெரும்பாலும் தெரிவிக்கின்றனர். தொந்தரவான அறிகுறிகளை நீக்குவது, தனிநபர்கள் பயம் அல்லது அசௌகரியம் இல்லாமல் சமூக மற்றும் உடல் செயல்பாடுகளில் முழுமையாக ஈடுபட அனுமதிக்கிறது.
- மேம்படுத்தப்பட்ட செரிமான ஆரோக்கியம்: பாலிப்களை நிவர்த்தி செய்வதன் மூலம், நோயாளிகள் சிறந்த குடல் செயல்பாடு மற்றும் ஒழுங்கை அனுபவிக்கலாம், இது ஒட்டுமொத்த செரிமான ஆரோக்கியத்திற்கு பங்களிக்கிறது.
- உளவியல் நன்மைகள்: நாள்பட்ட அறிகுறிகளிலிருந்து நிவாரணம் பெறுவது மன ஆரோக்கியத்தை மேம்படுத்தவும், தொடர்ச்சியான உடல்நலப் பிரச்சினைகள் தொடர்பான பதட்டம் மற்றும் மன அழுத்தத்தைக் குறைக்கவும் வழிவகுக்கும்.
இந்தியாவில் அனல் பாலிபெக்டோமிக்கான செலவு
இந்தியாவில் ஆசனவாய் பாலிபெக்டமிக்கான சராசரி செலவு ₹30,000 முதல் ₹80,000 வரை இருக்கும். சரியான மதிப்பீட்டிற்கு, இன்றே எங்களைத் தொடர்பு கொள்ளவும்.
அனல் பாலிபெக்டமி பற்றி அடிக்கடி கேட்கப்படும் கேள்விகள்
அறுவை சிகிச்சைக்கு முன் நான் என்ன சாப்பிட வேண்டும்?
உங்கள் ஆசனவாய் பாலிபெக்டமிக்கு முன், லேசான உணவைப் பராமரிப்பது அவசியம். குழம்பு, தயிர் மற்றும் மென்மையான பழங்கள் போன்ற எளிதில் ஜீரணிக்கக்கூடிய உணவுகளில் கவனம் செலுத்துங்கள். உங்கள் வயிற்றைக் குழப்பக்கூடிய கனமான, கொழுப்பு அல்லது காரமான உணவுகளைத் தவிர்க்கவும். உங்கள் தேவைகளுக்கு ஏற்ப உங்கள் மருத்துவர் குறிப்பிட்ட உணவு வழிமுறைகளை வழங்கலாம்.
அறுவை சிகிச்சைக்கு முன் நான் வழக்கமாக எடுத்துக்கொள்ளும் மருந்துகளை எடுத்துக்கொள்ளலாமா?
நீங்கள் எடுத்துக் கொள்ளும் அனைத்து மருந்துகளையும் பற்றி உங்கள் சுகாதார வழங்குநரிடம் தெரிவிப்பது மிகவும் முக்கியம். இரத்தப்போக்கு அபாயத்தைக் குறைக்க சில மருந்துகள், குறிப்பாக இரத்தத்தை மெலிக்கும் மருந்துகள், அறுவை சிகிச்சைக்கு முன் சரிசெய்யப்பட வேண்டும் அல்லது தற்காலிகமாக நிறுத்தப்பட வேண்டியிருக்கும்.
நான் எவ்வளவு காலம் மருத்துவமனையில் இருப்பேன்?
பெரும்பாலான நோயாளிகள் அறுவை சிகிச்சை செய்யப்பட்ட அதே நாளில் மருத்துவமனையிலிருந்து வெளியேற்றப்படுகிறார்கள். இருப்பினும், சிக்கல்கள் ஏற்பட்டாலோ அல்லது உங்களுக்கு வேறு உடல்நலக் கவலைகள் இருந்தாலோ, நீங்கள் நீண்ட காலம் தங்க வேண்டியிருக்கும். உங்கள் குறிப்பிட்ட சூழ்நிலையைப் பொறுத்து மருத்துவர் வழிகாட்டுதலை வழங்குவார்.
அறுவைசிகிச்சைக்குப் பிறகு தொற்றுநோய்க்கான அறிகுறிகள் என்ன?
அறுவை சிகிச்சை செய்யப்பட்ட இடத்திலிருந்து அதிகரித்த சிவத்தல், வீக்கம் அல்லது வெளியேற்றம், காய்ச்சல் அல்லது வலி மோசமடைதல் போன்ற அறிகுறிகளைக் கவனியுங்கள். இந்த அறிகுறிகளில் ஏதேனும் ஒன்றை நீங்கள் கவனித்தால், மதிப்பீட்டிற்காக உடனடியாக உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளவும்.
நான் எப்போது வழக்கமான நடவடிக்கைகளைத் தொடரலாம்?
லேசான செயல்பாடுகளை பொதுவாக ஒரு வாரத்திற்குள் மீண்டும் தொடங்கலாம், அதே நேரத்தில் இரண்டு முதல் நான்கு வாரங்களுக்கு அதிக கடினமான செயல்பாடுகளைத் தவிர்க்க வேண்டும். குணமடையும் போது செயல்பாட்டு அளவுகள் குறித்து எப்போதும் உங்கள் மருத்துவரின் ஆலோசனையைப் பின்பற்றுங்கள்.
அறுவை சிகிச்சைக்குப் பிறகு சிறிது இரத்தப்போக்கு ஏற்படுவது இயல்பானதா?
ஆம், அறுவை சிகிச்சைக்குப் பிறகு சில நாட்களுக்கு லேசான இரத்தப்போக்கு சாதாரணமாக இருக்கலாம். இருப்பினும், இரத்தப்போக்கு அதிகமாகவோ அல்லது தொடர்ந்து இருந்தாலோ, மேலும் மதிப்பீட்டிற்காக உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ள வேண்டும்.
செயல்முறைக்குப் பிறகு நானே வீட்டிற்கு ஓட்டலாமா?
பொதுவாக, ஒரு ஆசனவாய் பாலிபெக்டமிக்குப் பிறகு, குறிப்பாக மயக்க மருந்து பயன்படுத்தப்பட்டிருந்தால், உங்களை வீட்டிற்கு ஓட்டிச் செல்ல வேண்டாம் என்று அறிவுறுத்தப்படுகிறது. உங்கள் பாதுகாப்பை உறுதி செய்வதற்காக ஒரு நண்பர் அல்லது குடும்ப உறுப்பினர் உங்களை வீட்டிற்கு அழைத்துச் செல்ல ஏற்பாடு செய்யுங்கள்.
கடுமையான வலி ஏற்பட்டால் நான் என்ன செய்ய வேண்டும்?
பரிந்துரைக்கப்பட்ட மருந்துகளால் நிவாரணம் பெறாத கடுமையான வலியை நீங்கள் அனுபவித்தால், உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளவும். சிக்கல்களை நிராகரிக்க அவர்கள் உங்கள் நிலையை மதிப்பிட வேண்டியிருக்கலாம்.
அறுவை சிகிச்சைக்குப் பிறகு எனது உணவில் ஏதேனும் கட்டுப்பாடுகள் உள்ளதா?
அறுவை சிகிச்சைக்குப் பிறகு, மலச்சிக்கலைத் தடுக்க அதிக நார்ச்சத்துள்ள உணவு பரிந்துரைக்கப்படுகிறது. சில நாட்களுக்கு காரமான அல்லது எரிச்சலூட்டும் உணவுகளைத் தவிர்க்கவும். உங்கள் மீட்சியைப் பொறுத்து உங்கள் மருத்துவர் குறிப்பிட்ட உணவு வழிகாட்டுதல்களை வழங்குவார்.
குணமடையும் போது ஏற்படும் அசௌகரியத்தை நான் எவ்வாறு சமாளிப்பது?
மருந்தகத்தில் கிடைக்கும் வலி நிவாரணிகள், சூடான குளியல் மற்றும் ஐஸ் கட்டிகளைப் பயன்படுத்துதல் ஆகியவை அசௌகரியத்தை நிர்வகிக்க உதவும். உங்கள் நிலைமைக்கு அது பாதுகாப்பானதா என்பதை உறுதிப்படுத்த, எந்த மருந்தையும் எடுத்துக்கொள்வதற்கு முன்பு எப்போதும் உங்கள் மருத்துவரை அணுகவும்.
எனக்கு குதப் பிரச்சினைகள் இருந்திருந்தால் என்ன செய்வது?
உங்களுக்கு குதப் பிரச்சினைகள் இருந்தால், உங்கள் சுகாதார வழங்குநரிடம் தெரிவிக்கவும். உங்கள் மீட்பு சரியான பாதையில் இருப்பதை உறுதிசெய்ய அவர்கள் கூடுதல் கண்காணிப்பு அல்லது பின்தொடர்தல் பராமரிப்பை பரிந்துரைக்கலாம்.
குழந்தைகளுக்கு ஆசனவாய் பாலிபெக்டமி செய்யலாமா?
ஆம், தேவைப்பட்டால் குழந்தைகள் ஆசனவாய் பாலிபெக்டமிக்கு உட்படுத்தப்படலாம். இந்த செயல்முறை பாதுகாப்பானது, ஆனால் குழந்தை நோயாளிகளுக்கு சிறப்பு பரிசீலனைகள் தேவைப்படலாம். தனிப்பயனாக்கப்பட்ட ஆலோசனைக்கு ஒரு குழந்தை அறுவை சிகிச்சை நிபுணரை அணுகவும்.
செயல்முறை எவ்வளவு நேரம் ஆகும்?
வழக்கின் சிக்கலான தன்மையைப் பொறுத்து, குத பாலிபெக்டமி செயல்முறை பொதுவாக சுமார் 30 நிமிடங்கள் முதல் ஒரு மணி நேரம் வரை ஆகும். உங்கள் குறிப்பிட்ட சூழ்நிலையின் அடிப்படையில் உங்கள் அறுவை சிகிச்சை நிபுணர் மிகவும் துல்லியமான மதிப்பீட்டை வழங்குவார்.
நான் வேலையில் இருந்து விடுப்பு எடுக்க வேண்டுமா?
பெரும்பாலான நோயாளிகள் ஒன்று முதல் இரண்டு வாரங்களுக்குள் வேலைக்குத் திரும்பலாம், இது அவர்களின் வேலையின் தன்மை மற்றும் அவர்கள் எப்படி உணருகிறார்கள் என்பதைப் பொறுத்து இருக்கும். தனிப்பட்ட ஆலோசனைக்காக உங்கள் பணி நிலைமையை உங்கள் மருத்துவரிடம் விவாதிக்கவும்.
ஆசனவாய் பாலிபெக்டமியுடன் தொடர்புடைய ஆபத்துகள் என்ன?
ஆசனவாய் பாலிபெக்டமி பொதுவாக பாதுகாப்பானது என்றாலும், இரத்தப்போக்கு, தொற்று மற்றும் மயக்க மருந்து தொடர்பான சிக்கல்கள் ஆகியவை ஆபத்துகளில் அடங்கும். செயல்முறைக்கு முன் உங்கள் சுகாதார வழங்குநரிடம் ஏதேனும் கவலைகளைப் பற்றி விவாதிக்கவும்.
அறுவை சிகிச்சைக்குப் பிறகு நான் குளிக்கலாமா?
ஆம், அறுவை சிகிச்சைக்குப் பிறகு நீங்கள் குளிக்கலாம், ஆனால் உங்கள் மருத்துவர் அனுமதிக்கும் வரை குளியல் தொட்டிகளிலோ அல்லது நீச்சல் குளங்களிலோ நனைவதைத் தவிர்க்கவும். அறுவை சிகிச்சை பகுதியை சுத்தமாகவும், வறண்டதாகவும் வைத்திருப்பது குணமடைய அவசியம்.
எனக்கு என்ன பின்தொடர்தல் பராமரிப்பு தேவை?
பாலிப்கள் பகுப்பாய்விற்கு அனுப்பப்பட்டால், குணப்படுத்துவதைக் கண்காணிக்கவும், நோயியல் முடிவுகளைப் பற்றி விவாதிக்கவும் அறுவை சிகிச்சைக்குப் பிறகு சில வாரங்களுக்குள் உங்கள் சுகாதார வழங்குநரைப் பார்வையிடுவது பின்தொடர்தல் கவனிப்பில் பொதுவாக அடங்கும்.
பாலிப்கள் மீண்டும் வருவதற்கான வாய்ப்பு உள்ளதா?
ஆசனவாய் பாலிபெக்டமி ஏற்கனவே உள்ள பாலிப்களை அகற்றினாலும், காலப்போக்கில் புதிய பாலிப்கள் உருவாக வாய்ப்பு உள்ளது. வழக்கமான பரிசோதனைகள் ஏதேனும் மீண்டும் ஏற்படுகிறதா என்பதைக் கண்காணிக்க உதவும்.
அறுவை சிகிச்சைக்குப் பிறகு எனக்கு ஏதேனும் கேள்விகள் இருந்தால் நான் என்ன செய்ய வேண்டும்?
உங்கள் அறுவை சிகிச்சைக்குப் பிறகு ஏதேனும் கேள்விகள் அல்லது கவலைகள் இருந்தால், உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ள தயங்காதீர்கள். உங்கள் மீட்பு செயல்முறைக்கு உதவ அவர்கள் இருக்கிறார்கள்.
எனது தொடர் சந்திப்புக்கு நான் எவ்வாறு தயாராகலாம்?
உங்கள் குணமடைதல் குறித்து உங்களுக்கு இருக்கக்கூடிய கேள்விகள் அல்லது கவலைகளின் பட்டியலைத் தயாரிக்கவும். நீங்கள் தற்போது எடுத்துக்கொண்டிருக்கும் மருந்துகளை எடுத்துக்கொண்டு, உங்கள் அறிகுறிகள் மற்றும் ஒட்டுமொத்த ஆரோக்கியத்தைப் பற்றி விவாதிக்க தயாராக இருங்கள்.
தீர்மானம்
ஆசனவாய் பாலிபெக்டமி என்பது ஆசனவாய் பாலிப்களால் பாதிக்கப்பட்டவர்களுக்கு ஒரு முக்கியமான செயல்முறையாகும், இது குறிப்பிடத்தக்க சுகாதார நன்மைகளையும் வாழ்க்கைத் தரத்தில் முன்னேற்றங்களையும் வழங்குகிறது. உங்களுக்கு அறிகுறிகள் இருந்தால் அல்லது ஆசனவாய் பாலிப்கள் பற்றிய கவலைகள் இருந்தால், ஒரு மருத்துவ நிபுணரிடம் பேசுவது அவசியம். அவர்கள் தனிப்பயனாக்கப்பட்ட ஆலோசனையை வழங்க முடியும் மற்றும் உங்கள் ஆரோக்கியத்திற்கான சிறந்த நடவடிக்கையைப் புரிந்துகொள்ள உங்களுக்கு உதவ முடியும்.


 சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை
சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை

