
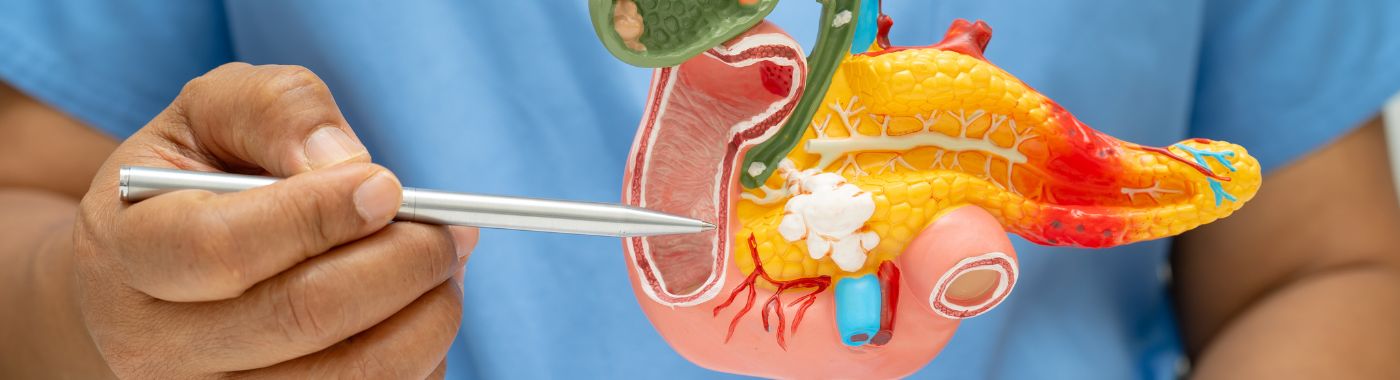
டியோடினத்தைப் பாதுகாக்கும் கணையத் தலையை வெட்டி எடுப்பது என்றும் அழைக்கப்படும் பெகர் செயல்முறை, நாள்பட்ட கணைய அழற்சி மற்றும் சில வகையான கணையக் கட்டிகளுக்கு சிகிச்சையளிப்பதை முதன்மையாக நோக்கமாகக் கொண்ட ஒரு சிறப்பு அறுவை சிகிச்சை நுட்பமாகும். இந்த செயல்முறை வலியைக் குறைப்பதற்கும் பலவீனப்படுத்தும் கணைய நிலைமைகளால் பாதிக்கப்பட்ட நோயாளிகளுக்கு வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் வடிவமைக்கப்பட்டுள்ளது. சிறுகுடலின் முதல் பகுதியான டியோடினத்தைப் பாதுகாப்பதன் மூலம், பெகர் செயல்முறை செரிமான செயல்பாட்டில் ஏற்படும் தாக்கத்தைக் குறைக்கிறது, அதே நேரத்தில் கணையம் தொடர்பான அடிப்படை பிரச்சினைகளை திறம்பட நிவர்த்தி செய்கிறது.
பெகர் நடைமுறையின் போது, அறுவை சிகிச்சை நிபுணர் கணையத்தின் தலையை அகற்றுகிறார், இது டியோடினத்திற்கு மிக நெருக்கமான பகுதியாகும், அதே நேரத்தில் மீதமுள்ள கணையத்தை அப்படியே விட்டுவிடுகிறார். இந்த அணுகுமுறை நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு மிகவும் பயனுள்ளதாக இருக்கும், ஏனெனில் கணையத்தில் வீக்கம் மற்றும் சேதம் கடுமையான வயிற்று வலி, செரிமான பிரச்சினைகள் மற்றும் நீரிழிவு போன்ற சிக்கல்களுக்கு வழிவகுக்கும். வீக்கமடைந்த திசுக்களை அகற்றி, இயல்பான கணைய செயல்பாட்டை முடிந்தவரை மீட்டெடுப்பதன் மூலம் வலியைக் குறைப்பதே இந்த செயல்முறையின் நோக்கமாகும்.
பெகர் செயல்முறை, வயிறு, டியோடினம் மற்றும் பித்த நாளத்தின் பகுதிகளுடன் கணையத்தின் தலையை அகற்றுவதை உள்ளடக்கிய விப்பிள் செயல்முறை போன்ற பிற கணைய அறுவை சிகிச்சைகளிலிருந்து வேறுபட்டது. டியோடினத்தைப் பாதுகாப்பதன் மூலம், பெகர் செயல்முறை மிகவும் பழமைவாத அணுகுமுறையை வழங்குகிறது, இது பல நோயாளிகளுக்கு ஒரு கவர்ச்சிகரமான விருப்பமாக அமைகிறது.
பெகர் நடைமுறை ஏன் செய்யப்படுகிறது?
பெகர் செயல்முறை பொதுவாக நாள்பட்ட கணைய அழற்சியால் பாதிக்கப்பட்ட நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது, இது கணையத்தின் நீண்டகால வீக்கத்தால் வகைப்படுத்தப்படும் ஒரு நிலை. இந்த வீக்கம் பல்வேறு அறிகுறிகளுக்கு வழிவகுக்கும், அவற்றுள்:
- கடுமையான வயிற்று வலி, பெரும்பாலும் முதுகு வரை பரவுகிறது.
- குமட்டல் மற்றும் வாந்தி
- ஊட்டச்சத்துக்கள் சரியாக உறிஞ்சப்படாததால் எடை இழப்பு
- வயிற்றுப்போக்கு அல்லது எண்ணெய் மலம் போன்ற குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள்
- இன்சுலின் உற்பத்தி குறைவதால் நீரிழிவு நோய் உருவாகிறது
நோயாளிகள் இந்த அறிகுறிகளை அவ்வப்போது அல்லது தொடர்ச்சியாக அனுபவிக்கக்கூடும், இது அவர்களின் வாழ்க்கைத் தரத்தை கணிசமாகப் பாதிக்கும். உணவுமுறை மாற்றங்கள், வலி மேலாண்மை மற்றும் மருந்துகள் போன்ற பழமைவாத சிகிச்சைகள் நிவாரணம் அளிக்கத் தவறிய சந்தர்ப்பங்களில், பெகர் நடைமுறை பரிசீலிக்கப்படலாம்.
கூடுதலாக, பெகர் செயல்முறை சில வகையான கணையக் கட்டிகளுக்கு, குறிப்பாக உள்ளூர்மயமாக்கப்பட்ட மற்றும் சுற்றியுள்ள கட்டமைப்புகளை உள்ளடக்காதவற்றுக்குக் குறிக்கப்படலாம். கணையத்தின் பாதிக்கப்பட்ட பகுதியை அகற்றுவதன் மூலம், முடிந்தவரை ஆரோக்கியமான கணைய திசுக்களைப் பாதுகாக்கும் அதே வேளையில் கட்டியை அகற்றுவதை இந்த செயல்முறை நோக்கமாகக் கொண்டுள்ளது.
இரைப்பை குடல் நிபுணர்கள் மற்றும் அறுவை சிகிச்சை நிபுணர்கள் உட்பட ஒரு சுகாதாரக் குழுவின் முழுமையான மதிப்பீட்டிற்குப் பிறகு பெகர் நடைமுறையைத் தொடர முடிவு செய்யப்படுகிறது. இந்த மதிப்பீட்டில் பொதுவாக கணையம் மற்றும் சுற்றியுள்ள உறுப்புகளின் நிலையை மதிப்பிடுவதற்கு CT ஸ்கேன்கள் அல்லது MRIகள் போன்ற இமேஜிங் ஆய்வுகள் அடங்கும்.
பெகர் நடைமுறைக்கான அறிகுறிகள்
பல மருத்துவ சூழ்நிலைகள் மற்றும் நோயறிதல் கண்டுபிடிப்புகள் ஒரு நோயாளி பெகர் நடைமுறைக்கு பொருத்தமான வேட்பாளர் என்பதைக் குறிக்கலாம். இவற்றில் பின்வருவன அடங்கும்:
- நாள்பட்ட கணைய அழற்சி: நாள்பட்ட கணைய அழற்சி நோயாளிகள், தங்கள் அன்றாட நடவடிக்கைகளை கணிசமாக பாதிக்கும் கடுமையான, கட்டுப்படுத்த முடியாத வலியை அனுபவிக்கும் போது, பெகர் நடைமுறைக்கு பரிசீலிக்கப்படலாம். பழமைவாத சிகிச்சைகளுக்கு அவர்கள் பதிலளிக்கவில்லை என்றால் இது குறிப்பாக உண்மை.
- கணைய சூடோசிஸ்ட்கள்: வீக்கத்திற்கு பதிலளிக்கும் விதமாக உருவாகக்கூடிய திரவத்தால் நிரப்பப்பட்ட பைகளான சூடோசிஸ்ட்கள் உருவாகுவதும் பெகர் நடைமுறைக்கு உத்தரவாதம் அளிக்கலாம். இந்த சூடோசிஸ்ட்கள் வலி அல்லது சிக்கல்களை ஏற்படுத்தினால், அறுவை சிகிச்சை தலையீடு தேவைப்படலாம்.
- உள்ளூர்மயமாக்கப்பட்ட கணையக் கட்டிகள்: கணையத்தின் தலைப்பகுதியில் மட்டுமே காணப்படும் உள்ளூர் கணையக் கட்டிகள் இருப்பது கண்டறியப்பட்ட நோயாளிகள் பெகர் நடைமுறைக்கு வேட்பாளர்களாக இருக்கலாம். சுற்றியுள்ள ஆரோக்கியமான திசுக்களைப் பாதுகாக்கும் அதே வேளையில் கட்டியை அகற்றுவதே இதன் குறிக்கோள்.
- வாழ்க்கைத் தரம் குறைந்தது: கணையம் தொடர்பான அறிகுறிகளால் நோயாளியின் வாழ்க்கைத் தரம் கடுமையாக பாதிக்கப்பட்டு, பிற சிகிச்சை விருப்பங்கள் தீர்ந்துவிட்டால், பெகர் நடைமுறையை கடைசி முயற்சியாகக் கருதலாம்.
- இமேஜிங் கண்டுபிடிப்புகள்: கணையத்தில் ஏற்படும் குறிப்பிடத்தக்க மாற்றங்களை வெளிப்படுத்தும் இமேஜிங் ஆய்வுகள், அதாவது கால்சிஃபிகேஷன்கள், டக்டல் ஸ்ட்ரிக்சர்கள் அல்லது பிற அசாதாரணங்கள், பெகர் செயல்முறையைச் செய்வதற்கான முடிவை ஆதரிக்கலாம்.
அறுவை சிகிச்சையைத் தொடங்குவதற்கு முன், நோயாளி நல்ல ஒட்டுமொத்த ஆரோக்கியத்துடன் இருக்கிறாரா என்பதையும், செயல்முறையை பொறுத்துக்கொள்ள முடியுமா என்பதையும் உறுதிசெய்ய ஒரு விரிவான மதிப்பீடு மேற்கொள்ளப்படுகிறது. இதில் இரத்தப் பரிசோதனைகள், இமேஜிங் ஆய்வுகள் மற்றும் நிபுணர்களுடன் ஆலோசனைகள் ஆகியவை அடங்கும்.
சுருக்கமாக, நாள்பட்ட கணைய அழற்சி மற்றும் சில கணையக் கட்டிகளால் பாதிக்கப்பட்ட நோயாளிகளுக்கு பெகர் செயல்முறை ஒரு மதிப்புமிக்க அறுவை சிகிச்சை விருப்பமாகும். இந்த செயல்முறையின் நோக்கம், அறிகுறிகள் மற்றும் சாத்தியமான நன்மைகளைப் புரிந்துகொள்வதன் மூலம், நோயாளிகள் தங்கள் சிகிச்சை விருப்பங்கள் குறித்து தகவலறிந்த முடிவுகளை எடுக்க முடியும்.
பெகர் செயல்முறைக்கு முரண்பாடுகள்
டியோடினத்தைப் பாதுகாக்கும் கணையத் தலை பிரித்தல் என்றும் அழைக்கப்படும் பெகர் செயல்முறை, நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு முதன்மையாகக் குறிக்கப்படும் ஒரு அறுவை சிகிச்சை தலையீடு ஆகும். இருப்பினும், சில நிபந்தனைகள் அல்லது காரணிகள் ஒரு நோயாளியை இந்த செயல்முறைக்கு பொருத்தமற்றவராக மாற்றக்கூடும். உகந்த விளைவுகளை உறுதி செய்வதற்கு நோயாளிகள் மற்றும் சுகாதார வழங்குநர்கள் இருவருக்கும் இந்த முரண்பாடுகளைப் புரிந்துகொள்வது மிகவும் முக்கியமானது.
- கடுமையான இணை நோய்கள்: கடுமையான இருதய நோய், கட்டுப்பாடற்ற நீரிழிவு நோய் அல்லது சுவாசக் கோளாறுகள் போன்ற குறிப்பிடத்தக்க அடிப்படை உடல்நலப் பிரச்சினைகளைக் கொண்ட நோயாளிகள், அறுவை சிகிச்சையின் மன அழுத்தத்தைப் பொறுத்துக்கொள்ளாமல் போகலாம். இந்த நிலைமைகள் அறுவை சிகிச்சையின் போதும் அதற்குப் பின்னரும் சிக்கல்களின் அபாயத்தை அதிகரிக்கலாம்.
- வீரியம்: கணையப் புற்றுநோய் அல்லது பிற வீரியம் மிக்க கட்டிகள் இருப்பதாக சந்தேகம் அல்லது உறுதிப்படுத்தப்பட்ட நோயறிதல் இருந்தால், பெகர் செயல்முறை பொதுவாக முரணாக உள்ளது. இதுபோன்ற சந்தர்ப்பங்களில், மிகவும் விரிவான அறுவை சிகிச்சை விருப்பங்கள் அல்லது நோய்த்தடுப்பு சிகிச்சை பரிசீலிக்கப்படலாம்.
- கடுமையான கணைய அழற்சி: கடுமையான கணைய அழற்சியின் அத்தியாயத்தை அனுபவிக்கும் நோயாளிகள் பெகர் செயல்முறைக்கு பொருத்தமான வேட்பாளர்களாக இருக்கக்கூடாது. கடுமையான கணைய அழற்சியுடன் தொடர்புடைய வீக்கம் மற்றும் வீக்கம் அறுவை சிகிச்சை தலையீடு மற்றும் மீட்பை சிக்கலாக்கும்.
- கடுமையான கணையப் பற்றாக்குறை: குறிப்பிடத்தக்க கணையப் பற்றாக்குறை உள்ள நபர்கள் பெகர் நடைமுறையிலிருந்து பயனடையாமல் போகலாம். இந்த நிலை உறிஞ்சுதல் குறைபாடு மற்றும் ஊட்டச்சத்து குறைபாடுகளுக்கு வழிவகுக்கும், இது அறுவை சிகிச்சையால் தீர்க்கப்படாமல் போகலாம்.
- முந்தைய வயிற்று அறுவை சிகிச்சைகள்: வயிற்றுப் பகுதியில், குறிப்பாக கணையம் அல்லது சுற்றியுள்ள உறுப்புகளில் செய்யப்படும் அறுவை சிகிச்சைகள் தொடர்பான விரிவான அறுவை சிகிச்சைகள், அறுவை சிகிச்சை அணுகுமுறையை சிக்கலாக்கும் வடு திசுக்களை (ஒட்டுதல்கள்) உருவாக்கக்கூடும். இது சிக்கல்களின் அபாயத்தை அதிகரித்து, செயல்முறையின் வெற்றியைப் பாதிக்கலாம்.
- தொற்று: அறுவை சிகிச்சையின் போது, குறிப்பாக வயிற்றுப் பகுதியில் ஏற்படும் தொற்றுகள் குறிப்பிடத்தக்க ஆபத்தை ஏற்படுத்தக்கூடும். தொடர்ச்சியான தொற்றுகள் உள்ள நோயாளிகள் பெகர் நடைமுறைக்கு பரிசீலிக்கப்படுவதற்கு முன்பு சிகிச்சைக்கு உட்படுத்தப்பட வேண்டியிருக்கும்.
- உளவியல் காரணிகள்: போதைப்பொருள் துஷ்பிரயோகம் அல்லது மருத்துவ ஆலோசனையை பின்பற்றாதது போன்ற குறிப்பிடத்தக்க உளவியல் பிரச்சினைகள் உள்ள நோயாளிகள் பொருத்தமான வேட்பாளர்களாக இருக்கக்கூடாது. வெற்றிகரமான முடிவுகள் பெரும்பாலும் அறுவை சிகிச்சைக்கு முந்தைய மற்றும் பிந்தைய வழிமுறைகளைப் பின்பற்றும் நோயாளியின் திறனைப் பொறுத்தது.
- உடற்கூறியல் மாறுபாடுகள்: அசாதாரண வாஸ்குலர் உடற்கூறியல் அல்லது முந்தைய அறுவை சிகிச்சைகள் காரணமாக குறிப்பிடத்தக்க உடற்கூறியல் சிதைவுகள் போன்ற சில உடற்கூறியல் மாறுபாடுகள், பெகர் செயல்முறையை தொழில்நுட்ப ரீதியாக சவாலானதாகவோ அல்லது பாதுகாப்பற்றதாகவோ மாற்றக்கூடும்.
இந்த முரண்பாடுகளை கவனமாக மதிப்பிடுவதன் மூலம், நாள்பட்ட கணைய அழற்சியால் பாதிக்கப்பட்ட நோயாளிகளுக்கு மிகவும் பொருத்தமான சிகிச்சை விருப்பங்களை சுகாதார வழங்குநர்கள் தீர்மானிக்க முடியும்.
பெகர் நடைமுறைக்கு எவ்வாறு தயாரிப்பது
நோயாளிகள் அறுவை சிகிச்சைக்குத் தயாராக இருப்பதையும், சிறந்த முடிவுகளை அடைய முடியும் என்பதையும் உறுதி செய்வதற்கு பெகர் நடைமுறைக்குத் தயாராவது பல முக்கியமான படிகளை உள்ளடக்கியது. செயல்முறைக்கு முந்தைய வழிமுறைகள், சோதனைகள் மற்றும் முன்னெச்சரிக்கைகள் அடிப்படையில் நோயாளிகள் என்ன எதிர்பார்க்கலாம் என்பதற்கான வழிகாட்டி இங்கே.
- அறுவை சிகிச்சைக்கு முந்தைய ஆலோசனை: நோயாளிகள் பொதுவாக தங்கள் அறுவை சிகிச்சை நிபுணர் மற்றும் பிற நிபுணர்களுடன் முழுமையான ஆலோசனையைப் பெறுவார்கள். இந்தக் கூட்டம் செயல்முறையின் விவரங்கள், எதிர்பார்க்கப்படும் விளைவுகள் மற்றும் நோயாளிக்கு ஏற்படக்கூடிய ஏதேனும் கவலைகள் ஆகியவற்றை உள்ளடக்கும்.
- மருத்துவ வரலாறு ஆய்வு: நோயாளியின் மருத்துவ வரலாறு பற்றிய விரிவான மதிப்பாய்வு நடத்தப்படும். இதில் முந்தைய அறுவை சிகிச்சைகள், தற்போதைய மருந்துகள், ஒவ்வாமை மற்றும் ஏற்கனவே உள்ள சுகாதார நிலைமைகள் பற்றிய விவாதம் அடங்கும்.
- கண்டறியும் சோதனைகள்: அறுவை சிகிச்சைக்கு முன், நோயாளிகள் தங்கள் ஒட்டுமொத்த ஆரோக்கியத்தையும் கணையத்தின் நிலையையும் மதிப்பிடுவதற்கு பல நோயறிதல் சோதனைகளுக்கு உட்படுத்தப்படலாம். பொதுவான சோதனைகளில் பின்வருவன அடங்கும்:
- கல்லீரல் செயல்பாடு, கணைய நொதிகள் மற்றும் ஒட்டுமொத்த ஆரோக்கியத்தை மதிப்பிடுவதற்கான இரத்தப் பரிசோதனைகள்.
- கணையம் மற்றும் சுற்றியுள்ள கட்டமைப்புகளைக் காட்சிப்படுத்த CT ஸ்கேன்கள் அல்லது MRIகள் போன்ற இமேஜிங் ஆய்வுகள்.
- கணையத்தை விரிவாக மதிப்பிடுவதற்கு எண்டோஸ்கோபிக் அல்ட்ராசவுண்ட் (EUS) பரிசோதனையும் செய்யப்படலாம்.
- மருந்து சரிசெய்தல்: அறுவை சிகிச்சைக்கு முன்னர் நோயாளிகள் தங்கள் மருந்துகளை சரிசெய்ய வேண்டியிருக்கலாம். இதில் இரத்தத்தை மெலிக்கும் மருந்துகள் அல்லது இரத்தப்போக்கு அபாயத்தை அதிகரிக்கக்கூடிய பிற மருந்துகளை நிறுத்துவதும் அடங்கும். மருந்து மேலாண்மை தொடர்பான அறுவை சிகிச்சை நிபுணரின் வழிமுறைகளைப் பின்பற்றுவது அவசியம்.
- உணவு முறை மாற்றங்கள்: அறுவை சிகிச்சைக்கு முன் நோயாளிகள் ஒரு குறிப்பிட்ட உணவைப் பின்பற்ற அறிவுறுத்தப்படலாம். கணைய தூண்டுதலைக் குறைக்க இது பெரும்பாலும் குறைந்த கொழுப்புள்ள உணவை உள்ளடக்கியது. சில சந்தர்ப்பங்களில், அறுவை சிகிச்சைக்கு முன் ஒரு குறிப்பிட்ட காலத்திற்கு நோயாளிகள் உண்ணாவிரதம் இருக்க அறிவுறுத்தப்படலாம்.
- புகைபிடிப்பதை நிறுத்துதல்: நோயாளி புகைபிடித்தால், செயல்முறைக்கு முன் அவர்கள் புகைபிடிப்பதை நிறுத்த ஊக்குவிக்கப்படுவார்கள். புகைபிடித்தல் குணப்படுத்துவதை பாதிக்கும் மற்றும் சிக்கல்களின் அபாயத்தை அதிகரிக்கும்.
- அறுவை சிகிச்சைக்கு முந்தைய வழிமுறைகள்: அறுவை சிகிச்சையின் நாளில் என்ன செய்ய வேண்டும் என்பது குறித்து நோயாளிகளுக்கு குறிப்பிட்ட வழிமுறைகள் வழங்கப்படும். இதில் பின்வருவன அடங்கும்:
- மருத்துவமனை அல்லது அறுவை சிகிச்சை மையத்திற்கு குறிப்பிட்ட நேரத்தில் வருகை.
- தற்போதைய மருந்துகளின் பட்டியல் மற்றும் தேவையான மருத்துவ ஆவணங்களைக் கொண்டு வருதல்.
- அறுவை சிகிச்சைக்குப் பிறகு ஒரு பொறுப்பான பெரியவரை வீட்டிற்கு அழைத்துச் செல்ல ஏற்பாடு செய்தல்.
- உணர்ச்சித் தயாரிப்பு: அறுவை சிகிச்சை குறித்து நோயாளிகள் பதட்டமாக இருப்பது இயல்பானது. ஆழ்ந்த சுவாசம் அல்லது தியானம் போன்ற தளர்வு நுட்பங்களில் ஈடுபடுவது அறுவை சிகிச்சைக்கு முந்தைய பதட்டத்தைக் குறைக்க உதவும். நோயாளிகள் தங்கள் உணர்வுகளை குடும்ப உறுப்பினர்கள் அல்லது மனநல நிபுணரிடம் விவாதிப்பதன் மூலமும் பயனடையலாம்.
இந்த தயாரிப்பு வழிமுறைகளைப் பின்பற்றுவதன் மூலம், நோயாளிகள் மென்மையான அறுவை சிகிச்சை அனுபவத்தையும் மீட்பு செயல்முறையையும் உறுதிப்படுத்த உதவலாம்.
பேகர் நடைமுறை: படிப்படியான நடைமுறை
பெகர் செயல்முறை என்பது ஒரு சிக்கலான அறுவை சிகிச்சை ஆகும், இதற்கு கவனமாக திட்டமிடல் மற்றும் செயல்படுத்தல் தேவைப்படுகிறது. செயல்முறைக்கு முன், போது மற்றும் பின் என்ன நடக்கிறது என்பதற்கான படிப்படியான கண்ணோட்டம் இங்கே.
நடைமுறைக்கு முன்:
- மயக்க மருந்து: அறுவை சிகிச்சையின் நாளில், நோயாளிகள் அறுவை சிகிச்சை அறைக்கு அழைத்துச் செல்லப்படுவார்கள், அங்கு அவர்களுக்கு பொது மயக்க மருந்து வழங்கப்படும். இது அறுவை சிகிச்சையின் போது அவர்கள் முற்றிலும் மயக்கமடைந்து வலியின்றி இருப்பதை உறுதி செய்கிறது.
- நிலைப்படுத்தல்: மயக்க மருந்து கொடுத்தவுடன், நோயாளி அறுவை சிகிச்சை மேசையில் வைக்கப்படுவார், பொதுவாக அவரது முதுகில் படுக்க வைப்பார்.
நடைமுறையின் போது:
- கீறல்: கணையத்தை அணுக, அறுவை சிகிச்சை நிபுணர் அடிவயிற்றில், பொதுவாக மேல் நடுவில் அல்லது வலது பக்கத்தில் ஒரு கீறலைச் செய்வார்.
- ஆய்வு: கணையம் மற்றும் சுற்றியுள்ள உறுப்புகளை மதிப்பிடுவதற்கு அறுவை சிகிச்சை நிபுணர் வயிற்று குழியை கவனமாக ஆராய்வார். ஏதேனும் அசாதாரணங்கள் அல்லது சிக்கல்களை அடையாளம் காண இந்த படி மிகவும் முக்கியமானது.
- பிரிவு: பின்னர் அறுவை சிகிச்சை நிபுணர் கணையத் தலையை வெட்டி எடுப்பார், அதே நேரத்தில் சிறுகுடலை (சிறுகுடலின் முதல் பகுதி) பாதுகாக்கிறார். இது சுற்றியுள்ள கட்டமைப்புகளின் ஒருமைப்பாட்டைப் பராமரிக்கும் அதே வேளையில் பாதிக்கப்பட்ட திசுக்களை கவனமாக அகற்றுவதை உள்ளடக்குகிறது.
- புனரமைப்பு: அறுவை சிகிச்சைக்குப் பிறகு, அறுவை சிகிச்சை நிபுணர் கணையக் குழாயை மறுகட்டமைத்து, மீதமுள்ள கணையம் செரிமான அமைப்புடன் சரியாக இணைக்கப்பட்டுள்ளதா என்பதை உறுதி செய்வார். இது கணையத்திற்கும் சிறுகுடலுக்கும் இடையில் ஒரு இணைப்பை உருவாக்குவதை உள்ளடக்கியிருக்கலாம்.
- மூடுதல்: மறுகட்டமைப்பு முடிந்ததும், அறுவை சிகிச்சை நிபுணர் வயிற்று கீறலை அடுக்குகளாக மூடுவார், தையல்கள் அல்லது ஸ்டேபிள்களைப் பயன்படுத்தி. நிலைத்தன்மையை உறுதி செய்வதற்காக அறுவை சிகிச்சை குழு செயல்முறை முழுவதும் நோயாளியின் முக்கிய அறிகுறிகளைக் கண்காணிப்பார்கள்.
செயல்முறைக்குப் பிறகு:
- மீட்பு அறை: அறுவை சிகிச்சைக்குப் பிறகு, நோயாளிகள் ஒரு மீட்பு அறைக்கு அழைத்துச் செல்லப்படுவார்கள், அங்கு அவர்கள் மயக்க மருந்திலிருந்து எழுந்தவுடன் நெருக்கமாகக் கண்காணிக்கப்படுவார்கள். முக்கிய அறிகுறிகள் தொடர்ந்து சரிபார்க்கப்படும்.
- வலி மேலாண்மை: தேவைக்கேற்ப வலி நிவாரணம் வழங்கப்படும், மேலும் நோயாளிகள் அசௌகரியத்தை நிர்வகிக்க மருந்துகளைப் பெறலாம்.
- உணவுமுறை முன்னேற்றம்: ஆரம்பத்தில், நோயாளிகளுக்கு தெளிவான திரவங்கள் கொடுக்கப்பட்டு, பொறுத்துக்கொள்ளக்கூடிய அளவுக்கு படிப்படியாக வழக்கமான உணவுக்கு மாற்றப்படலாம். இந்த முன்னேற்றம் சுகாதாரக் குழுவால் உன்னிப்பாகக் கண்காணிக்கப்படுகிறது.
- மருத்துவமனை தங்க: மருத்துவமனையில் தங்குவதற்கான காலம் மாறுபடலாம், ஆனால் பெரும்பாலான நோயாளிகள் சரியான மீட்சியை உறுதி செய்வதற்கும் ஏதேனும் சிக்கல்கள் உள்ளதா என்பதைக் கண்காணிப்பதற்கும் பல நாட்கள் மருத்துவமனையில் தங்குகிறார்கள்.
- பின்தொடர் பராமரிப்பு: மருத்துவமனையிலிருந்து வெளியேற்றப்பட்ட பிறகு, நோயாளிகள் தங்கள் மீட்சியை மதிப்பிடுவதற்கும், ஏதேனும் கவலைகளைத் தீர்ப்பதற்கும் தொடர் சந்திப்புகள் வழங்கப்படும். உகந்த குணப்படுத்துதலுக்கு இந்த சந்திப்புகளைப் பின்பற்றுவது அவசியம்.
பெகர் நடைமுறையின் படிப்படியான செயல்முறையைப் புரிந்துகொள்வதன் மூலம், நோயாளிகள் தங்கள் அறுவை சிகிச்சை பயணத்திற்கு அதிக தகவல்களைப் பெற்றுத் தயாராக இருப்பதாக உணர முடியும்.
பெகர் நடைமுறையின் அபாயங்கள் மற்றும் சிக்கல்கள்
எந்தவொரு அறுவை சிகிச்சை முறையையும் போலவே, பெகர் நடைமுறையும் சில ஆபத்துகளையும் சாத்தியமான சிக்கல்களையும் கொண்டுள்ளது. பல நோயாளிகள் வெற்றிகரமான விளைவுகளை அனுபவிக்கும் அதே வேளையில், அறுவை சிகிச்சையுடன் தொடர்புடைய பொதுவான மற்றும் அரிதான அபாயங்கள் இரண்டையும் அறிந்திருப்பது முக்கியம்.
பொதுவான அபாயங்கள்:
- தொற்று: எந்தவொரு அறுவை சிகிச்சையையும் போலவே, கீறல் இடத்திலோ அல்லது வயிற்று குழியினுள் தொற்று ஏற்படும் அபாயம் உள்ளது. இதை பொதுவாக நுண்ணுயிர் எதிர்ப்பிகள் மூலம் நிர்வகிக்கலாம்.
- இரத்தப்போக்கு: அறுவை சிகிச்சையின் போது அல்லது அதற்குப் பிறகு சில இரத்தப்போக்கு ஏற்படலாம். பெரும்பாலான சந்தர்ப்பங்களில், இதைக் கட்டுப்படுத்தலாம், ஆனால் அரிதான சந்தர்ப்பங்களில், இரத்தமாற்றம் தேவைப்படலாம்.
- வலி: அறுவை சிகிச்சைக்குப் பிந்தைய வலி பொதுவானது மற்றும் பொதுவாக மருந்துகளால் நிர்வகிக்கப்படலாம். நோயாளிகள் எந்தவொரு கடுமையான அல்லது தொடர்ச்சியான வலியையும் தங்கள் சுகாதாரக் குழுவிடம் தெரிவிக்க வேண்டும்.
- தாமதமான இரைப்பை காலியாக்குதல்: சில நோயாளிகள் இரைப்பை காலியாக்குவதில் தற்காலிக தாமதங்களை அனுபவிக்கலாம், இதனால் குமட்டல் அல்லது வாந்தி ஏற்படலாம். இது பொதுவாக நேரம் மற்றும் உணவு முறை மாற்றங்களுடன் சரியாகிவிடும்.
அரிய அபாயங்கள்:
- கணைய ஃபிஸ்துலா: கணைய ஃபிஸ்துலா என்பது கணையத்திற்கும் பிற கட்டமைப்புகளுக்கும் இடையில் உருவாகக்கூடிய ஒரு அசாதாரண இணைப்பாகும், இது கணைய திரவத்தின் கசிவுக்கு வழிவகுக்கும். இதற்கு கூடுதல் சிகிச்சை அல்லது தலையீடு தேவைப்படலாம்.
- குடல் அடைப்பு: வடு திசு உருவாக்கம் குடல் அடைப்புக்கு வழிவகுக்கும், இதை சரிசெய்ய மேலும் அறுவை சிகிச்சை தேவைப்படலாம்.
- ஊட்டச்சத்து குறைபாடுகள்: இந்த அறுவை சிகிச்சைக்குப் பிறகு, சில நோயாளிகள் செரிமானத்தில் மாற்றங்களை அனுபவிக்கலாம், இது சாத்தியமான ஊட்டச்சத்து குறைபாடுகளுக்கு வழிவகுக்கும். வழக்கமான பின்தொடர்தல் மற்றும் உணவு மேலாண்மை இந்த ஆபத்தைக் குறைக்க உதவும்.
- மயக்க மருந்து சிக்கல்கள்: அரிதாக இருந்தாலும், மயக்க மருந்து தொடர்பான சிக்கல்கள் ஏற்படலாம், இதில் ஒவ்வாமை எதிர்வினைகள் அல்லது சுவாசப் பிரச்சினைகள் அடங்கும்.
இந்த அபாயங்களைப் பற்றி அறிந்திருப்பதன் மூலமும், அவற்றை தங்கள் சுகாதாரக் குழுவுடன் விவாதிப்பதன் மூலமும், நோயாளிகள் தங்கள் சிகிச்சை மற்றும் மீட்பு குறித்து தகவலறிந்த முடிவுகளை எடுக்க முடியும். ஒட்டுமொத்தமாக, பெகர் செயல்முறை நாள்பட்ட கணைய அழற்சியால் பாதிக்கப்பட்டவர்களுக்கு குறிப்பிடத்தக்க நிவாரணத்தை அளிக்கும், மேலும் அதனுடன் தொடர்புடைய அபாயங்களைப் புரிந்துகொள்வது நோயாளிகள் வெற்றிகரமான அறுவை சிகிச்சை அனுபவத்திற்குத் தயாராக உதவும்.
பெகர் செயல்முறைக்குப் பிறகு மீட்பு
பெகர் செயல்முறைக்குப் பிறகு மீட்பு செயல்முறை, டியோடினத்தைப் பாதுகாக்கும் கணையத் தலை பிரித்தல் என்றும் அழைக்கப்படுகிறது, இது உகந்த குணப்படுத்துதலையும் நீண்டகால சுகாதார நன்மைகளையும் உறுதி செய்வதற்கு மிகவும் முக்கியமானது. நோயாளிகள் படிப்படியாக மீட்பு காலக்கெடுவை எதிர்பார்க்கலாம், பொதுவாக பல வாரங்கள் நீடிக்கும்.
எதிர்பார்க்கப்படும் மீட்பு காலவரிசை:
- மருத்துவமனை தங்க: பெரும்பாலான நோயாளிகள் அறுவை சிகிச்சைக்குப் பிறகு சுமார் 5 முதல் 7 நாட்கள் மருத்துவமனையில் இருப்பார்கள். இந்த நேரத்தில், சுகாதார வழங்குநர்கள் முக்கிய அறிகுறிகளைக் கண்காணித்து, வலியை நிர்வகித்து, செரிமான அமைப்பு சரியாகச் செயல்படுவதை உறுதி செய்வார்கள்.
- ஆரம்பகால மீட்பு (வாரங்கள் 1-2): வெளியேற்றத்திற்குப் பிறகு, நோயாளிகள் சோர்வு மற்றும் அசௌகரியத்தை அனுபவிக்கலாம். ஓய்வெடுப்பதும், படிப்படியாக செயல்பாட்டு நிலைகளை அதிகரிப்பதும் அவசியம். இரத்த ஓட்டத்தை மேம்படுத்த லேசான நடைபயிற்சி ஊக்குவிக்கப்படுகிறது.
- இடைநிலை மீட்பு (வாரங்கள் 3-4): இந்த கட்டத்தில், பல நோயாளிகள் லேசான தினசரி நடவடிக்கைகளுக்குத் திரும்பலாம். இருப்பினும், பளு தூக்குதல் மற்றும் கடுமையான உடற்பயிற்சியைத் தவிர்க்க வேண்டும். குணமடைதலை மதிப்பிடுவதற்கு அறுவை சிகிச்சை நிபுணருடன் பின்தொடர்தல் சந்திப்புகள் பொதுவாக இந்த காலகட்டத்தில் நடைபெறும்.
- முழு மீட்பு (வாரங்கள் 6-12): பெரும்பாலான நோயாளிகள் தனிப்பட்ட உடல்நலம் மற்றும் அவர்களின் வேலையின் தன்மையைப் பொறுத்து 6 முதல் 12 வாரங்களுக்குள் வேலை உட்பட வழக்கமான செயல்பாடுகளைத் தொடங்கலாம்.
பின் பராமரிப்பு குறிப்புகள்:
- உணவு சரிசெய்தல்: ஆரம்பத்தில் குறைந்த கொழுப்புள்ள, எளிதில் ஜீரணிக்கக்கூடிய உணவு பரிந்துரைக்கப்படுகிறது. படிப்படியாக வழக்கமான உணவுகளை மீண்டும் அறிமுகப்படுத்துவது பரிந்துரைக்கப்படுகிறது, ஆனால் நோயாளிகள் பல வாரங்களுக்கு அதிக கொழுப்பு மற்றும் காரமான உணவுகளைத் தவிர்க்க வேண்டும்.
- நீரேற்றம்: நன்கு நீரேற்றமாக இருப்பது அவசியம். செரிமானம் மற்றும் மீட்சிக்கு உதவ நோயாளிகள் ஏராளமான திரவங்களை, குறிப்பாக தண்ணீரைக் குடிக்க முயற்சிக்க வேண்டும்.
- வலி மேலாண்மை: மருத்துவர் பரிந்துரைக்கும் வலி நிவாரணி மருந்துகளை அறிவுறுத்தல்களின்படி எடுத்துக்கொள்ள வேண்டும். வலி தொடர்ந்தால் அல்லது மோசமடைந்தால், நோயாளிகள் தங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ள வேண்டும்.
- கண்காணிப்பு அறிகுறிகள்: காய்ச்சல், அதிகப்படியான வலி அல்லது குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள் போன்ற சிக்கல்களின் அறிகுறிகளுக்கு நோயாளிகள் விழிப்புடன் இருக்க வேண்டும், மேலும் அவற்றை உடனடியாக தங்கள் மருத்துவரிடம் தெரிவிக்க வேண்டும்.
பெகர் நடைமுறையின் நன்மைகள்
கணைய நோய்களால் பாதிக்கப்பட்ட நோயாளிகளுக்கு, குறிப்பாக நாள்பட்ட கணைய அழற்சி அல்லது தீங்கற்ற கட்டிகள் உள்ளவர்களுக்கு, பெகர் செயல்முறை பல முக்கிய சுகாதார மேம்பாடுகள் மற்றும் வாழ்க்கைத் தர விளைவுகளை வழங்குகிறது.
- கணைய செயல்பாட்டைப் பாதுகாத்தல்: அதிக ஊடுருவும் நடைமுறைகளைப் போலன்றி, பெகர் செயல்முறை மீதமுள்ள கணைய திசுக்களைப் பாதுகாக்கிறது, இது செரிமான நொதி உற்பத்தி மற்றும் இரத்த சர்க்கரை ஒழுங்குமுறையை பராமரிக்க உதவுகிறது.
- குறைக்கப்பட்ட வலி: கணையக் கோளாறுகளுடன் தொடர்புடைய நாள்பட்ட வலியின் மூலத்தை இது நிவர்த்தி செய்வதால், பல நோயாளிகள் இந்த செயல்முறைக்குப் பிறகு குறிப்பிடத்தக்க வலி நிவாரணத்தை அனுபவிக்கின்றனர்.
- மேம்பட்ட வாழ்க்கைத் தரம்: நோயாளிகள் பெரும்பாலும் அறுவை சிகிச்சைக்குப் பிறகு சிறந்த வாழ்க்கைத் தரத்தைப் புகாரளிக்கின்றனர், இரைப்பை குடல் அறிகுறிகள் குறைவாகவும், ஒட்டுமொத்த நல்வாழ்வில் முன்னேற்றம் ஏற்பட்டதாகவும் தெரிவிக்கின்றனர்.
- சிக்கல்களின் குறைந்த ஆபத்து: விப்பிள் செயல்முறை போன்ற விரிவான அறுவை சிகிச்சைகளுடன் ஒப்பிடும்போது பெகர் செயல்முறை சிக்கல்களின் குறைந்த அபாயத்துடன் தொடர்புடையது, இது பல நோயாளிகளுக்கு பாதுகாப்பான விருப்பமாக அமைகிறது.
- குறுகிய மீட்பு நேரம்: பெகர் நடைமுறையின் குறைந்தபட்ச ஊடுருவும் தன்மை பொதுவாக குறுகிய மீட்பு நேரத்தை விளைவிக்கிறது, இதனால் நோயாளிகள் தங்கள் அன்றாட நடவடிக்கைகளுக்கு விரைவில் திரும்ப முடியும்.
இந்தியாவில் பெகர் நடைமுறைக்கான செலவு
இந்தியாவில் பெகர் நடைமுறையின் சராசரி செலவு ₹2,00,000 முதல் ₹4,00,000 வரை இருக்கும். சரியான மதிப்பீட்டிற்கு, இன்றே எங்களைத் தொடர்பு கொள்ளவும்.
பெகர் நடைமுறை பற்றிய அடிக்கடி கேட்கப்படும் கேள்விகள்
பெகர் நடைமுறைக்குப் பிறகு நான் என்ன சாப்பிட வேண்டும்?
பெகர் நடைமுறைக்குப் பிறகு, குறைந்த கொழுப்புள்ள, சாதுவான உணவைத் தொடங்குவது முக்கியம். அரிசி, வாழைப்பழங்கள் மற்றும் டோஸ்ட் போன்ற உணவுகள் நல்ல விருப்பங்கள். படிப்படியாக வழக்கமான உணவுகளை மீண்டும் அறிமுகப்படுத்துங்கள், ஆனால் உங்கள் செரிமான அமைப்பு சரிசெய்ய அனுமதிக்க குறைந்தது சில வாரங்களுக்கு அதிக கொழுப்பு மற்றும் காரமான பொருட்களைத் தவிர்க்கவும்.
நான் எவ்வளவு காலம் மருத்துவமனையில் இருப்பேன்?
பெரும்பாலான நோயாளிகள் பெகர் நடைமுறைக்குப் பிறகு சுமார் 5 முதல் 7 நாட்கள் மருத்துவமனையில் தங்குவார்கள். இது சுகாதார வழங்குநர்கள் உங்கள் மீட்சியைக் கண்காணிக்கவும், ஏதேனும் சாத்தியமான சிக்கல்களை நிர்வகிக்கவும் அனுமதிக்கிறது.
நான் எப்போது வேலைக்கு திரும்ப முடியும்?
வேலைக்குத் திரும்புவதற்கான காலக்கெடு தனிநபரைப் பொறுத்து மாறுபடும், ஆனால் பல நோயாளிகள் அறுவை சிகிச்சைக்குப் பிறகு 6 முதல் 12 வாரங்களுக்குள் லேசான வேலையை மீண்டும் தொடங்கலாம். உங்கள் மீட்பு முன்னேற்றத்தின் அடிப்படையில் தனிப்பயனாக்கப்பட்ட ஆலோசனைக்கு உங்கள் அறுவை சிகிச்சை நிபுணரை அணுகுவது நல்லது.
அறுவைசிகிச்சைக்குப் பிறகு ஏதேனும் உணவுக் கட்டுப்பாடுகள் உள்ளதா?
ஆம், ஆரம்பத்தில், நீங்கள் குறைந்த கொழுப்புள்ள உணவைப் பின்பற்ற வேண்டும் மற்றும் கனமான, காரமான அல்லது கொழுப்பு நிறைந்த உணவுகளைத் தவிர்க்க வேண்டும். நீங்கள் குணமடையும்போது, படிப்படியாக பல்வேறு வகையான உணவுகளை மீண்டும் அறிமுகப்படுத்தலாம், ஆனால் எப்போதும் உங்கள் உடலைக் கேட்டு, உங்களுக்கு ஏதேனும் கவலைகள் இருந்தால் உங்கள் மருத்துவரை அணுகவும்.
நான் கவனிக்க வேண்டிய சிக்கல்களின் அறிகுறிகள் என்ன? காய்ச்சல், அதிக வலி, குமட்டல், வாந்தி அல்லது குடல் பழக்கவழக்கங்களில் ஏற்படும் மாற்றங்கள் போன்ற அறிகுறிகளுக்கு எச்சரிக்கையாக இருங்கள். இவற்றில் ஏதேனும் ஒன்றை நீங்கள் அனுபவித்தால், உடனடியாக உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளவும்.
பெகர் நடைமுறைக்குப் பிறகு நான் உடற்பயிற்சி செய்யலாமா?
அறுவை சிகிச்சைக்குப் பிறகு சிறிது நேரத்திலேயே லேசான நடைப்பயிற்சி செய்வது இரத்த ஓட்டத்தை மேம்படுத்த ஊக்குவிக்கப்படுகிறது. இருப்பினும், குறைந்தது 6 வாரங்களுக்கு அதிக எடையைத் தூக்குதல் மற்றும் கடுமையான உடற்பயிற்சியைத் தவிர்க்கவும். எந்தவொரு உடற்பயிற்சி வழக்கத்தையும் மீண்டும் தொடங்குவதற்கு முன்பு எப்போதும் உங்கள் மருத்துவரை அணுகவும்.
எனது செரிமானம் எவ்வாறு பாதிக்கப்படும்?
பெகர் நடைமுறைக்குப் பிறகு, சில நோயாளிகள் செரிமானத்தில் தற்காலிக மாற்றங்களை அனுபவிக்கலாம். ஆரம்பத்தில் கொழுப்பு நிறைந்த உணவுகளை ஜீரணிப்பதில் சிரமம் ஏற்படுவது பொதுவானது. காலப்போக்கில், பெரும்பாலான நோயாளிகள் குணமடையும்போது அவர்களின் செரிமானம் மேம்படுவதைக் காண்கிறார்கள்.
அறுவை சிகிச்சைக்குப் பிறகு நீரிழிவு நோய் ஏற்படும் அபாயம் உள்ளதா?
பெகர் செயல்முறை கணைய செயல்பாட்டைப் பாதுகாக்கும் அதே வேளையில், நீரிழிவு நோய் வருவதற்கான ஆபத்து இன்னும் உள்ளது, குறிப்பாக ஏற்கனவே கணைய பாதிப்பு இருந்தால். இரத்த சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பது முக்கியம்.
அறுவை சிகிச்சைக்குப் பிறகு எனக்கு என்ன மருந்துகள் தேவைப்படும்?
செரிமானத்திற்கு உதவ வலி நிவாரணி மருந்துகள் மற்றும் ஒருவேளை நொதி சப்ளிமெண்ட்கள் உங்களுக்கு பரிந்துரைக்கப்படலாம். மருந்து பயன்பாடு மற்றும் தேவையான மாற்றங்கள் தொடர்பான உங்கள் மருத்துவரின் வழிமுறைகளைப் பின்பற்றவும்.
பெகர் நடைமுறைக்குப் பிறகு வலியை எவ்வாறு நிர்வகிப்பது?
வலி நிவாரணம் பெறுவதற்கு வலி மேலாண்மை மிக முக்கியமானது. பரிந்துரைக்கப்பட்ட மருந்துகளை அறிவுறுத்தல்களின்படி எடுத்துக் கொள்ளுங்கள், மேலும் பரிந்துரைக்கப்பட்டபடி ஐஸ் கட்டிகள் அல்லது வெப்பப் பட்டைகளைப் பயன்படுத்துங்கள். வலி தொடர்ந்தால் அல்லது மோசமடைந்தால், உங்கள் சுகாதார வழங்குநரை அணுகவும்.
எனக்கு என்ன பின்தொடர்தல் பராமரிப்பு தேவை?
உங்கள் மீட்சியைக் கண்காணிக்கவும், ஏதேனும் கவலைகளைத் தீர்க்கவும் பின்தொடர்தல் சந்திப்புகள் அவசியம். உங்கள் அறுவை சிகிச்சை நிபுணர் இந்த வருகைகளை திட்டமிடுவார், மேலும் எல்லாம் சரியாக குணமடைவதை உறுதிசெய்ய இமேஜிங் சோதனைகளை பரிந்துரைக்கலாம்.
பெகர் நடைமுறைக்குப் பிறகு நான் பயணம் செய்யலாமா?
அறுவை சிகிச்சைக்குப் பிறகு குறைந்தது 6 வாரங்களுக்கு நீண்ட தூரப் பயணத்தைத் தவிர்ப்பது நல்லது. பயணம் அவசியமானால், வழிகாட்டுதலுக்காக உங்கள் மருத்துவரை அணுகி, தேவைப்பட்டால் மருத்துவ சிகிச்சை பெறுவதை உறுதிசெய்யவும்.
எனக்கு குமட்டல் ஏற்பட்டால் நான் என்ன செய்ய வேண்டும்?
அறுவை சிகிச்சைக்குப் பிறகு குமட்டல் பொதுவாக ஏற்படலாம். சிறிய, மிதமான உணவை சாப்பிட்டு நீரேற்றத்துடன் இருக்க முயற்சி செய்யுங்கள். குமட்டல் தொடர்ந்தால் அல்லது மோசமடைந்தால், ஆலோசனைக்கு உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளவும்.
நான் ஒரு உணவியல் நிபுணரைப் பார்க்க வேண்டுமா?
பல நோயாளிகள் பெகர் நடைமுறைக்குப் பிறகு ஒரு உணவியல் நிபுணரை அணுகுவதன் மூலம் பயனடைகிறார்கள். உங்கள் மீட்சியை ஆதரிக்கும் மற்றும் எந்தவொரு செரிமான பிரச்சினைகளையும் நிவர்த்தி செய்யும் ஒரு சீரான உணவுத் திட்டத்தை உருவாக்க அவர்கள் உங்களுக்கு உதவ முடியும்.
நான் எவ்வளவு காலம் என்சைம் சப்ளிமெண்ட்ஸ் எடுக்க வேண்டும்?
நொதி சப்ளிமெண்ட்களின் தேவை நபருக்கு நபர் மாறுபடும். சில நோயாளிகளுக்கு அவை நீண்ட காலத்திற்கு தேவைப்படலாம், மற்றவர்களுக்கு அவை தற்காலிகமாக மட்டுமே தேவைப்படலாம். உங்கள் மீட்சியைப் பொறுத்து உங்கள் மருத்துவர் உங்களுக்கு வழிகாட்டுவார்.
பெகர் நடைமுறைக்குப் பிறகு குழந்தைகளைப் பெறுவது பாதுகாப்பானதா?
பெரும்பாலான நோயாளிகள் குணமடைந்த பிறகு பாதுகாப்பாக கருத்தரிக்கவும் குழந்தைகளைப் பெறவும் முடியும். இருப்பினும், உங்கள் உடல்நலம் சீராக இருப்பதை உறுதிசெய்ய, உங்கள் சுகாதார வழங்குநருடன் குடும்பக் கட்டுப்பாடு குறித்து விவாதிப்பது முக்கியம்.
அறுவை சிகிச்சைக்குப் பிறகு நான் என்ன வாழ்க்கை முறை மாற்றங்களைக் கருத்தில் கொள்ள வேண்டும்?
ஆரோக்கியமான வாழ்க்கை முறையை ஏற்றுக்கொள்வது மிக முக்கியம். உங்கள் மீட்சி மற்றும் ஒட்டுமொத்த ஆரோக்கியத்தை ஆதரிக்க சீரான உணவு, வழக்கமான உடற்பயிற்சி மற்றும் மது மற்றும் புகைபிடிப்பதைத் தவிர்ப்பதில் கவனம் செலுத்துங்கள்.
பெகர் நடைமுறைக்குப் பிறகு நான் மது அருந்தலாமா?
அறுவை சிகிச்சைக்குப் பிறகு குறைந்தது பல மாதங்களுக்கு மது அருந்துவதைத் தவிர்ப்பது நல்லது, ஏனெனில் அது செரிமான அமைப்பை எரிச்சலடையச் செய்யலாம். மது அருந்துவது தொடர்பான தனிப்பட்ட ஆலோசனைக்கு உங்கள் மருத்துவரை அணுகவும்.
எனக்கு முன்பே இருக்கும் நிலை இருந்தால் என்ன செய்வது?
உங்களுக்கு நீரிழிவு நோய் அல்லது இதய நோய் போன்ற ஏற்கனவே உள்ள ஏதேனும் நிலை இருந்தால், அறுவை சிகிச்சைக்கு முன் உங்கள் சுகாதார வழங்குநரிடம் இதைப் பற்றி விவாதிக்கவும். அவர்கள் உங்கள் குறிப்பிட்ட சுகாதாரத் தேவைகளைப் பூர்த்தி செய்யும் வகையில் உங்கள் பராமரிப்புத் திட்டத்தை வடிவமைப்பார்கள்.
குணமடையும் போது எனது உணர்ச்சி நல்வாழ்வை நான் எவ்வாறு ஆதரிக்க முடியும்?
உடல் ரீதியாகவும் உணர்ச்சி ரீதியாகவும் மீள்வது சவாலானதாக இருக்கலாம். குடும்பத்தினர் மற்றும் நண்பர்களிடமிருந்து ஆதரவைப் பெறுங்கள், ஒரு ஆதரவுக் குழுவில் சேருவதைப் பற்றி பரிசீலிக்கவும், தேவைப்பட்டால் ஒரு மனநல நிபுணரிடம் பேசத் தயங்காதீர்கள்.
தீர்மானம்
கணையப் பிரச்சினைகள் உள்ள நோயாளிகளுக்கு பெகர் செயல்முறை ஒரு குறிப்பிடத்தக்க அறுவை சிகிச்சை விருப்பமாகும், இது வலி நிவாரணம் மற்றும் மேம்பட்ட வாழ்க்கைத் தரம் உள்ளிட்ட பல நன்மைகளை வழங்குகிறது. மீட்பு செயல்முறை, சாத்தியமான சிக்கல்கள் மற்றும் பிந்தைய பராமரிப்பு ஆகியவற்றைப் புரிந்துகொள்வது வெற்றிகரமான முடிவுக்கு அவசியம். நீங்கள் அல்லது உங்கள் அன்புக்குரியவர் இந்த செயல்முறையைப் பரிசீலித்துக்கொண்டிருந்தால், உங்கள் குறிப்பிட்ட சூழ்நிலையைப் பற்றி விவாதிக்கவும் சிறந்த சிகிச்சையை உறுதி செய்யவும் ஒரு மருத்துவ நிபுணரிடம் பேசுவது மிகவும் முக்கியம்.




 சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை
சென்னைக்கு அருகிலுள்ள சிறந்த மருத்துவமனை
