- Nemoci a podmínky
- T-buněčný lymfom - časné příznaky, rizikové faktory, diagnostika a léčba
T-buněčný lymfom - časné příznaky, rizikové faktory, diagnostika a léčba
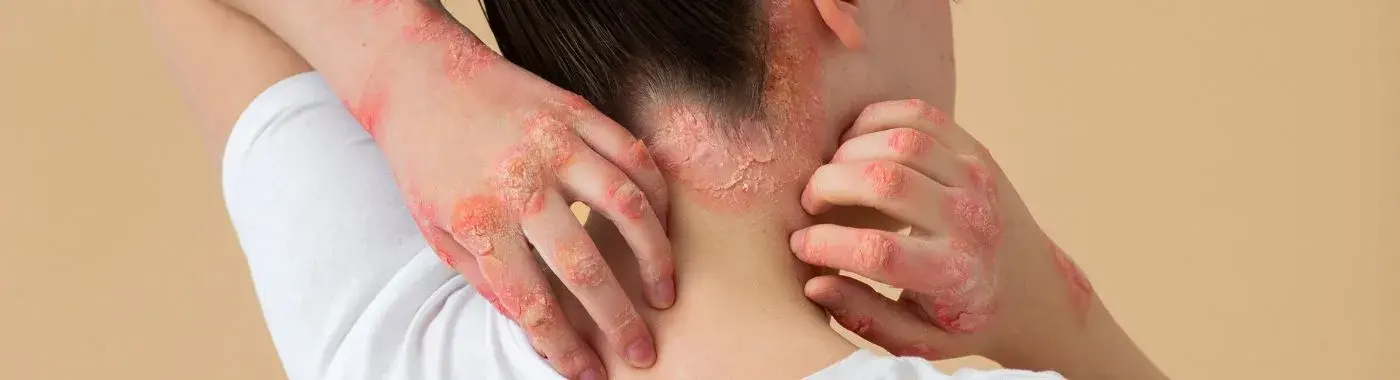
T-buněčný lymfom je vzácný typ non-Hodgkinova lymfomu, který vzniká v T-buňkách, což je důležitá součást imunitního systému těla. Protože se jeho příznaky mohou podobat příznakům běžnějších onemocnění, může být zpočátku obtížné jej rozpoznat. Tato příručka poskytuje jasné a spolehlivé informace o T-buněčném lymfomu – jeho příznacích, diagnostice, dostupných možnostech léčby a o tom, co mohou pacienti a rodiny očekávat. Pochopení tohoto onemocnění vám může pomoci cítit se lépe informovaní a podporovaní po celou dobu léčby.
Co je T-buněčný lymfom?
T-buněčný lymfom je vzácný a agresivní typ non-Hodgkinova lymfomu (NHL). Jedná se o rakovinu, která vzniká ve specifickém typu bílých krvinek zvaných T-lymfocyty neboli T-buňky. Tyto T-buňky jsou klíčovou součástí imunitního systému vašeho těla a jejich úkolem je pomáhat v boji proti infekcím a nemocem.
U T-buněčného lymfomu se T-buňky stanou rakovinnými a začnou nekontrolovatelně růst a množit se. Místo normálního fungování se mohou hromadit v lymfatických uzlinách, krvi, kůži a dalších orgánech, kde vytvářejí nádory a vytlačují zdravé buňky. Ačkoli jsou T-buněčné lymfomy méně časté než B-buněčné lymfomy, jsou často agresivnější a jejich léčba může být náročnější.
Protože T-buněčné lymfomy jsou tak rozmanité, je zásadní získat přesnou diagnózu od odborníka. Specifický typ T-buněčného lymfomu určuje nejúčinnější léčebný plán a dlouhodobý výhled.
Typy T-buněčného lymfomu
T-buněčné lymfomy jsou různorodou skupinou onemocnění. Lze je obecně klasifikovat podle toho, kde se rakovina nachází a jak se chová. Dvě hlavní kategorie jsou kožní (kožní) T-buněčné lymfomy a periferní (nodální) T-buněčné lymfomy.
Kožní T-buněčné lymfomy (CTCL): Tyto lymfomy postihují primárně kůži. Často rostou pomalu a lze je dlouhodobě léčit. Dva nejběžnější typy jsou:
- Mykóza fungoides (MF): Toto je nejčastější forma CTCL. Obvykle začíná jako přetrvávající vyrážka, která může připomínat ekzém nebo lupénku. Postupem času se vyrážka může změnit v silnější, vyvýšené skvrny (plaky) a v pokročilých stádiích ve velké nádory.
- Sézaryho syndrom (SS): Jedná se o vzácnější a agresivnější formu CTCL. Někdy se jí říká „leukemická“ forma CTCL, protože rakovinné T-buňky (nazývané Sézaryho buňky) se nacházejí v krvi. Sézaryho syndrom obvykle způsobuje rozsáhlou, červenou a intenzivně svědivou vyrážku.
Periferní T-buněčné lymfomy (PTCL): Jedná se o různorodou skupinu T-buněčných lymfomů, které primárně postihují lymfatické uzliny. Obecně jsou agresivnější a často se léčí intenzivněji. Mezi nejčastější podtypy patří:
- Periferní T-buněčný lymfom, jinak neurčený (PTCL, NOS): Toto je kategorie „odpadkového koše“ pro T-buněčné lymfomy, které nezapadají do jiných specifických podtypů. Je to nejčastější PTCL v západních zemích.
- Angioimunoblastický T-buněčný lymfom (AITL): Tento typ lymfomu je často doprovázen autoimunitními příznaky, jako je horečka, noční pocení a vyrážka.
- Anaplastický velkobuněčný lymfom (ALCL): Tento typ se často projevuje jako nádory v lymfatických uzlinách nebo na kůži. Je častější u mladších lidí a může mít lepší prognózu než jiné PTCL.
- Dospělá T-buněčná leukémie/lymfom (ATL): Jedná se o vzácný a agresivní typ T-buněčného lymfomu, který je spojen s virem zvaným HTLV-1. Je častější v některých částech Japonska, Karibiku a Afriky.
Jaké jsou příčiny a rizikové faktory T-buněčného lymfomu?
Přesná příčina T-buněčného lymfomu není zcela objasněna. Není nakažlivý a přímo nesouvisí s faktory životního stylu, jako je kouření nebo strava. Vědci se však domnívají, že roli může hrát kombinace genetických, environmentálních a imunitních faktorů.
Klíčové rizikové faktory:
1. Oslabený imunitní systém: Oslabený imunitní systém je hlavním rizikovým faktorem pro vznik T-buněčného lymfomu. Patří sem lidé s HIV/AIDS, ti, kteří podstoupili transplantaci orgánů a užívají imunosupresivní léky, a lidé s určitými autoimunitními onemocněními.
2. Virové infekce: Některé viry jsou silně spojeny s T-buněčným lymfomem.
- Virus Epstein-Barrové (EBV): Tento běžný virus je spojen s několika typy T-buněčného lymfomu, zejména s angioimunoblastickým T-buněčným lymfomem.
- Lidský T-buněčný lymfotropní virus-1 (HTLV-1): Tento virus je přímou příčinou specifického typu T-buněčného lymfomu nazývaného leukémie/lymfom dospělých T-buněk.
3. Věk a pohlaví: Většina typů T-buněčného lymfomu je častější u starších dospělých, s průměrným věkem diagnózy v 50. a 60. letech. Riziko je také mírně vyšší u mužů než u žen.
4. Expozice vlivům prostředí: Některé studie naznačují možnou souvislost mezi určitými T-buněčnými lymfomy a dlouhodobým vystavením chemikáliím, jako jsou pesticidy a herbicidy.
Je důležité si uvědomit, že přítomnost rizikových faktorů neznamená, že onemocníte T-buněčným lymfomem. Mnoho lidí s těmito rizikovými faktory toto onemocnění nikdy nerozvine a mnoho lidí, kteří onemocní T-buněčným lymfomem, nemá žádné známé rizikové faktory.
Jaké jsou příznaky T-buněčného lymfomu?
Příznaky T-buněčného lymfomu mohou být neurčité a často se mylně považují za jiné, méně závažné stavy. Pokud se však u vás tyto příznaky objeví, zejména pokud přetrvávají, je důležité vyhledat lékaře k řádnému vyšetření.
Časté příznaky kožních T-buněčných lymfomů (CTCL):
- Přetrvávající vyrážka: V raných stádiích vypadá MF často jako červená, šupinatá vyrážka, která může připomínat ekzém nebo lupénku.
- Svědění: Vyrážka nebo kožní léze jsou často intenzivně svědivé.
- Světlé nebo tmavé skvrny: Postižená kůže se může jevit světlejší nebo tmavší než okolní kůže.
- Plaky a nádory: V pokročilých stádiích se vyrážka může změnit ve vyvýšené, ztluštělé skvrny (plaky) a poté ve velké, nádorové výrůstky.
Časté příznaky periferních T-buněčných lymfomů (PTCL):
1. Oteklé, bezbolestné lymfatické uzliny: Nejčastějším příznakem je oteklá lymfatická uzlina, často na krku, v podpaží nebo v tříslech.
2. Příznaky „B“: Jedná se o skupinu systémových symptomů, které jsou hlavním varovným signálem pro lymfom.
- Nevysvětlitelná horečka: Horečka, která se objevuje a odchází bez zjevného důvodu.
- Promočivé noční pocení: V noci se tak silně potíte, že si musíte převléknout oblečení nebo prostěradla.
- Nevysvětlitelné hubnutí: Zhubnout více než 10 % tělesné hmotnosti za šest měsíců bez snahy.
3. Únava: Pocit neobvyklé únavy nebo celkový nedostatek energie.
Pokud máte oteklou lymfatickou uzlinu, která nezmizí, nebo přetrvávající vyrážku, která nereaguje na standardní léčbu, je důležité navštívit lékaře k řádnému vyšetření.
Jak se diagnostikuje T-buněčný lymfom?
Diagnostika T-buněčného lymfomu vyžaduje řadu testů k potvrzení přítomnosti rakoviny, určení jejího specifického typu a zjištění, zda se rozšířila. Proces často začíná fyzikálním vyšetřením a podrobnou diskusí o vašich příznacích a zdravotní anamnéze.
Diagnostické kroky a testy:
1. Fyzikální vyšetření: Váš lékař zkontroluje oteklé lymfatické uzliny na krku, v podpaží a v tříslech. U kožního T-buněčného lymfomu je důkladné vyšetření kůže zásadním krokem.
2. Biopsie (definitivní test): Biopsie je jediný způsob, jak definitivně diagnostikovat T-buněčný lymfom. Malý vzorek tkáně se odebere z podezřelé oblasti, jako je lymfatická uzlina nebo kožní léze, a odešle se k vyšetření do laboratoře. Patolog použije speciální testy k identifikaci T-buněk a hledá genetické změny charakteristické pro T-buněčný lymfom.
3. Krevní testy: Krevní testy se používají k vyšetření Sézaryho buněk, které jsou charakteristické pro Sézaryho syndrom, a k posouzení celkového zdravotního stavu.
4. Zobrazovací skenování: Zobrazovací vyšetření jsou klíčová pro zjištění, jak daleko se rakovina rozšířila.
- CT (počítačová tomografie): CT vyšetření poskytuje detailní snímky hrudníku, břicha a pánve, aby se zjistily případné zvětšené lymfatické uzliny nebo nádory.
- PET (pozitronová emisní tomografie): PET vyšetření může být velmi užitečné, protože dokáže identifikovat aktivní rakovinné buňky v celém těle.
5. Aspirace a biopsie kostní dřeně: Z kyčelní kosti se odebere malý vzorek kostní dřeně, aby se zjistilo, zda se rakovina rozšířila do kostní dřeně.
6. Lumbální punkce (spinální punkce): Lumbální punkce může být provedena ke kontrole rakovinných buněk v tekutině obklopující mozek a míchu, zejména u agresivnějších typů T-buněčného lymfomu.
Stanovení stadia a klasifikace T-buněčného lymfomu
Stádium T-buněčného lymfomu popisuje, jak moc se v těle rozšířil. To je klíčový faktor pro určení léčebného plánu a predikci prognózy pacienta. Staging je specifický pro daný typ T-buněčného lymfomu.
- Pro kožní T-buněčný lymfom (CTCL): Stanovení stadia je založeno na rozsahu postižení kůže, zda se rakovina rozšířila do lymfatických uzlin, krve nebo jiných orgánů.
- Pro periferní T-buněčný lymfom (PTCL): Běžně se používá systém klasifikace podle Ann Arboru, což je čtyřstupňový systém založený na tom, kolik oblastí lymfatických uzlin je postiženo a zda se rakovina rozšířila do vzdálených orgánů.
Stanovení stupně: U T-buněčného lymfomu je stanovení stupně samostatným a klíčovým krokem, který popisuje, jak rychle rakovina pravděpodobně poroste. Některé typy, jako je Mycosis fungoides, jsou obvykle nízkostupňové a rostou pomalu, zatímco jiné, jako je periferní T-buněčný lymfom, jsou vysocestupňové a agresivní.
Jaké jsou možnosti léčby T-buněčného lymfomu?
Léčebný plán pro T-buněčný lymfom je vysoce personalizovaný a závisí na konkrétním typu, jeho stupni, stádiu a celkovém zdravotním stavu pacienta.
1. Léčba (chemoterapie, cílená terapie, imunoterapie)
- Chemoterapie: Chemoterapie je primární léčbou většiny agresivních T-buněčných lymfomů. Využívá silné léky k ničení rakovinných buněk v celém těle. U indolentních lymfomů může být k léčbě onemocnění použita chemoterapie.
- Cílená terapie: Tyto léky jsou navrženy tak, aby cíleně působily na specifické proteiny rakovinných buněk. Některé cílené terapie byly vyvinuty speciálně pro T-buněčné lymfomy a představují významný pokrok v léčbě.
- Imunoterapie: Imunoterapie pomáhá pacientově vlastnímu imunitnímu systému rozpoznat a napadnout rakovinné buňky. Tyto léky, jako například inhibitory kontrolních bodů, jsou nyní standardní léčbou mnoha pokročilých lymfomů.
- Transplantace kmenových buněk (transplantace kostní dřeně): Transplantace kmenových buněk je vysokodávková léčba, která může být kurativní u některých typů T-buněčného lymfomu. Obvykle se používá u pacientů s agresivním onemocněním nebo u pacientů, u kterých se rakovina po počáteční léčbě vrátila.
2. Radiační terapie
Radioterapie využívá vysokoenergetické paprsky k ničení rakovinných buněk v určité oblasti. Často se používá u pacientů s T-buněčným lymfomem v rané fázi k léčbě jedné léze nebo malé skupiny lézí. Může být také použita ke zmenšení nádoru, který způsobuje příznaky, nebo k léčbě bolestivé oblasti, kam se rakovina rozšířila.
3. Chirurgie
Chirurgický zákrok není standardní léčbou většiny T-buněčných lymfomů, protože se jedná o rakovinu lymfatického systému, který se nachází v celém těle. Chirurgický zákrok se používá především k získání biopsie pro stanovení diagnózy. Ve velmi vzácných případech může chirurg odstranit velkou masu, která způsobuje blokádu.
Prognóza a míra přežití u T-buněčného lymfomu
Prognóza T-buněčného lymfomu se díky pokrokům v léčbě zlepšuje, ale stále se jedná o závažnou diagnózu. Výhled do značné míry závisí na konkrétním typu T-buněčného lymfomu, jeho stádiu a celkovém zdravotním stavu pacienta.
- Prognostické faktory: Nejdůležitějšími faktory ovlivňujícími prognózu jsou specifický typ T-buněčného lymfomu, stádium rakoviny při diagnóze a reakce pacienta na léčbu.
- Míra přežití: Míra přežití u T-buněčného lymfomu se značně liší. U Mycosis fungoides v raném stádiu je pětiletá míra přežití velmi vysoká, často přes 5 %. U mnoha agresivnějších periferních T-buněčných lymfomů je pětiletá míra přežití nižší, ale moderní léčba tato čísla zlepšuje.
Je důležité prodiskutovat vaši konkrétní prognózu s hematologem (lékařem specializujícím se na krevní choroby), protože ten může poskytnout přesnější obraz na základě vašeho individuálního případu.
Screening a prevence T-buněčného lymfomu
V běžné populaci neexistují žádné rutinní screeningové testy na T-buněčný lymfom. Nejlepším způsobem, jak snížit riziko, je vyhýbat se známým rizikovým faktorům a být si vědom příznaků.
Strategie prevence:
- Zdravý imunitní systém: Pokud trpíte autoimunitním onemocněním nebo žijete s HIV, je nezbytné spolupracovat se svým lékařem, abyste se ujistili o svém zdraví a byli ostražití ohledně jakýchkoli příznaků.
- Vyhýbání se toxinům z prostředí: Pokud vaše povolání zahrnuje expozici určitým chemikáliím, používejte vhodné ochranné prostředky.
Pro mezinárodní pacienty: Vaše bezproblémová cesta do nemocnic Apollo
Nemocnice Apollo jsou přední lékařskou destinací pro mezinárodní pacienty, kteří hledají vysoce kvalitní a cenově dostupnou péči o pacienty s rakovinou. Náš specializovaný tým pro mezinárodní pacienty je zde proto, aby zajistil, že celý váš zážitek bude co nejplynulejší a nejpohodlnější, od prvního dotazu až po váš návrat domů. Máme rozsáhlé zkušenosti s léčbou pacientů se složitými onemocněními, včetně T-buněčného lymfomu.
Naše služby pro mezinárodní pacienty zahrnují:
- Cestovní a vízová pomoc: Zajistíme vám pozvání k vízu a pomůžeme s cestovními záležitostmi.
- Letištní transfery: Zařídíme pro vás odvoz auta z letiště.
- Personalizovaná péče: Vaším jediným kontaktním místem bude specializovaný koordinátor pacientů, který vám bude pomáhat s přijetím do nemocnice, tlumočením a s jakýmikoli dalšími potřebami, které byste mohli mít.
- Ubytování: Můžeme vám pomoci s rezervací vhodného ubytování pro vás a vaši rodinu v blízkosti nemocnice.
- Následné sledování po léčbě: Po vašem návratu domů s vámi zůstaneme v kontaktu, abychom zajistili hladký průběh rekonvalescence.
Často kladené otázky (FAQ) o T-buněčném lymfomu
Otázka 1: Je T-buněčný lymfom léčitelný?
A: S pomocí současných léčebných postupů lze některé typy agresivního T-buněčného lymfomu vyléčit. U pomalu rostoucích typů je cílem léčby zvládat onemocnění jako chronický stav, což pacientům umožní žít dlouhý a zdravý život. Transplantace kmenových buněk nabízí některým pacientům nejlepší šanci na vyléčení.
Otázka 2: Jaká je míra přežití u T-buněčného lymfomu?
A: Míra přežití u T-buněčného lymfomu se výrazně liší v závislosti na typu a stádiu. U Mycosis fungoides v rané fázi je pětiletá míra přežití přes 5 %. U mnoha agresivnějších typů je míra přežití nižší, ale moderní léčba tato čísla zlepšuje.
Otázka 3: Jaké jsou vedlejší účinky léčby T-buněčného lymfomu?
A: Nežádoucí účinky se liší v závislosti na typu léčby. Chemoterapie může způsobit únavu, nevolnost a oslabení imunitního systému. Ozařování může způsobit podráždění kůže. Váš lékařský tým s vámi bude úzce spolupracovat na zvládání těchto nežádoucích účinků.
Otázka 4: Může se T-buněčný lymfom vrátit (recidivovat)?
A: Ano, existuje riziko recidivy, zejména u agresivních lymfomů. Proto jsou pravidelné následné návštěvy a sledování zásadní pro včasnou detekci relapsu. Pokud se rakovina vrátí, často se léčí jiným režimem nebo transplantací kmenových buněk.
Otázka 5: Jaká je typická doba zotavení po léčbě T-buněčného lymfomu?
A: Doba rekonvalescence závisí na typu léčby. Rekonvalescence z cyklu chemoterapie může trvat několik týdnů. Celková doba léčby je obvykle několik měsíců. Doba rekonvalescence po transplantaci kmenových buněk je mnohem delší a často trvá několik měsíců nebo i déle. Váš lékařský tým vám poskytne podrobný plán rekonvalescence.
Otázka 6: Je T-buněčný lymfom nakažlivý?
A: Ne, T-buněčný lymfom není nakažlivý. Nemůže se přenášet z člověka na člověka.






 Nejlepší nemocnice poblíž Čennaí
Nejlepší nemocnice poblíž Čennaí

