
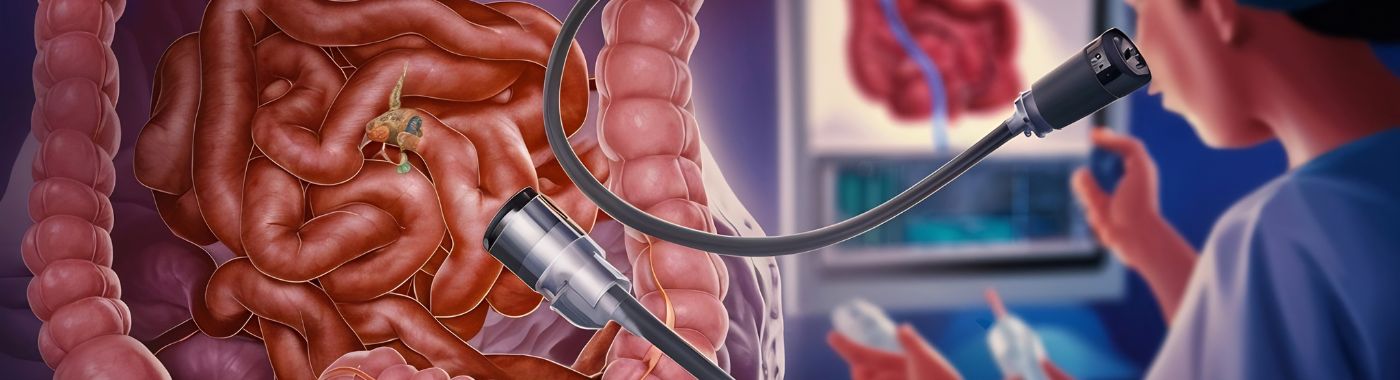
Kolonoskopia je lekársky zákrok, ktorý umožňuje poskytovateľom zdravotnej starostlivosti vyšetriť vnútornú výstelku hrubého čreva, ktorá zahŕňa konečník a hrubé črevo. Toto vyšetrenie sa vykonáva pomocou flexibilnej trubice nazývanej kolonoskop, ktorá je vybavená svetlom a kamerou. Kolonoskop sa zavádza cez konečník a posúva sa hrubým črevom, čím poskytuje obrazy črevnej výstelky v reálnom čase.
Primárnym účelom kolonoskopie je odhaliť abnormality v hrubom čreve, ako sú polypy, nádory, zápaly alebo krvácanie. Je to kľúčový nástroj pri včasnom odhalení a prevencii kolorektálneho karcinómu, jednej z hlavných príčin úmrtí súvisiacich s rakovinou. Identifikáciou a odstránením polypov počas zákroku môžu poskytovatelia zdravotnej starostlivosti výrazne znížiť riziko vzniku kolorektálneho karcinómu.
Kolonoskopia sa tiež používa na diagnostiku rôznych gastrointestinálnych ochorení vrátane zápalového ochorenia čriev (IBD), Crohnovej choroby a ulceróznej kolitídy. Okrem toho môže pomôcť pri skúmaní príznakov, ako sú nevysvetliteľné bolesti brucha, krvácanie z konečníka alebo zmeny v stolici.
Prečo sa vykonáva kolonoskopia?
Kolonoskopia sa zvyčajne odporúča osobám, ktoré majú špecifické príznaky alebo stavy, ktoré si vyžadujú ďalšie vyšetrenie. Medzi bežné dôvody na podstúpenie kolonoskopie patria:
1. Rektálne krvácanie: Ak pacient spozoruje krv v stolici alebo krvácanie z konečníka, kolonoskopia môže pomôcť identifikovať zdroj krvácania, či už ide o hemoroidy, polypy alebo závažnejšie ochorenia, ako je rakovina.
2. Nevysvetliteľná bolesť brucha: Pretrvávajúca bolesť brucha, ktorú nemožno pripísať iným príčinám, môže viesť lekára k odporúčaniu kolonoskopie na vylúčenie závažných gastrointestinálnych problémov.
3. Zmeny v stolici: Významné zmeny v stolici, ako je hnačka alebo zápcha trvajúca dlhšie ako niekoľko týždňov, môžu viesť k kolonoskopii na zistenie základných príčin.
4. Rodinná anamnéza kolorektálneho karcinómu: Jedincom s rodinnou anamnézou kolorektálneho karcinómu alebo polypov možno odporučiť pravidelné kolonoskopie ako preventívne opatrenie, aj keď nevykazujú žiadne príznaky.
5. Skríning kolorektálneho karcinómu: U osôb s priemerným rizikom sa odporúčajú skríningové kolonoskopie od 45 rokov alebo skôr u osôb s rizikovými faktormi. Tento proaktívny prístup sa zameriava na detekciu prekanceróznych polypov skôr, ako sa z nich vyvinie rakovina.
6. Monitorovanie zápalového ochorenia čriev: Pacienti s diagnostikovanou IBD môžu potrebovať pravidelné kolonoskopie na monitorovanie stavu a posúdenie účinnosti liečby.
7. Následné opatrenia po abnormálnom zobrazovaní: Ak iné zobrazovacie vyšetrenia, ako napríklad CT vyšetrenie alebo MRI, odhalia abnormality v hrubom čreve, na ďalšie vyšetrenie môže byť potrebná kolonoskopia.
Indikácie pre kolonoskopiu
Niekoľko klinických situácií a nálezov môže naznačovať potrebu kolonoskopie. Patria sem:
-Pozitívny test na skryté krvácanie do stolice (FOBT): Ak test stolice naznačuje prítomnosť krvi, na určenie príčiny sa často odporúča kolonoskopia.
-Abnormálne výsledky zobrazovania: Zistenia zo zobrazovacích vyšetrení, ako sú polypy alebo masy zistené na CT vyšetrení, môžu vyžadovať kolonoskopiu na ďalšie vyšetrenie.
-Anamnéza polypov: Pacienti s anamnézou kolorektálnych polypov majú zvýšené riziko vzniku nových polypov alebo kolorektálneho karcinómu, preto sú pravidelné kolonoskopie nevyhnutné na monitorovanie.
- Príznaky IBD: Pacienti s príznakmi zodpovedajúcimi zápalovému ochoreniu čriev, ako je chronická hnačka, bolesť brucha a úbytok hmotnosti, môžu na diagnostiku a liečbu potrebovať kolonoskopiu.
- Vek a rizikové faktory: Osobám starším ako 45 rokov alebo osobám s rodinnou anamnézou kolorektálneho karcinómu alebo genetických syndrómov spojených so zvýšeným rizikom sa často odporúča podstúpiť skríningové kolonoskopie.
-Dohľad po liečbe rakoviny: Pacienti, ktorí boli liečení na kolorektálny karcinóm, môžu potrebovať pravidelné kolonoskopie na sledovanie recidívy.
Typy kolonoskopie
Hoci neexistujú žiadne odlišné podtypy kolonoskopie, existujú klinicky uznávané variácie v technike a účele. Patria sem:
1. Diagnostická kolonoskopia: Toto je štandardný postup vykonávaný na vyšetrenie symptómov alebo abnormalít. Jeho cieľom je diagnostikovať stavy postihujúce hrubé črevo a konečník.
2. Skríningová kolonoskopia: Tento typ vyšetrenia sa vykonáva u asymptomatických jedincov na včasné odhalenie prekanceróznych polypov alebo kolorektálneho karcinómu. Ide o preventívne opatrenie odporúčané pre jedincov s priemerným rizikom od 45. roku života.
3. Terapeutická kolonoskopia: V niektorých prípadoch sa kolonoskopia používa nielen na diagnostiku, ale aj na liečbu. Počas zákroku môžu poskytovatelia zdravotnej starostlivosti odstrániť polypy, odobrať vzorky biopsie alebo liečiť krvácajúce lézie.
4. Virtuálna kolonoskopia: Tiež známa ako CT kolonografia, je to neinvazívna zobrazovacia technika, ktorá využíva CT skeny na vytvorenie virtuálneho obrazu hrubého čreva. Hoci nie je náhradou tradičnej kolonoskopie, môže sa použiť na skríning u pacientov, ktorí nemôžu podstúpiť štandardný zákrok.
Záverom možno povedať, že kolonoskopia je dôležitý postup na diagnostiku a prevenciu závažných gastrointestinálnych ochorení, najmä kolorektálneho karcinómu. Pochopenie dôvodov tohto postupu, indikácií pre jeho použitie a dostupných typov kolonoskopie môže pacientom umožniť zapojiť sa do proaktívnej starostlivosti o svoje zdravie. Pravidelné vyšetrenia a včasné intervencie môžu viesť k lepším výsledkom a zlepšeniu kvality života.
Kontraindikácie pre kolonoskopiu
Hoci je kolonoskopia cenným nástrojom na diagnostiku a prevenciu kolorektálnych problémov, určité stavy alebo faktory môžu pacienta urobiť nevhodným pre tento zákrok. Pochopenie týchto kontraindikácií je kľúčové pre pacientov aj poskytovateľov zdravotnej starostlivosti, aby sa zabezpečila bezpečnosť a účinnosť.
1. Závažné kardiopulmonálne ochorenie: Pacienti so závažnými srdcovými alebo pľúcnymi ochoreniami môžu byť počas sedácie a samotného zákroku vystavení zvýšenému riziku. Ochorenia, ako je závažná chronická obštrukčná choroba pľúc (CHOCHP) alebo nestabilná angína pectoris, môžu tento proces komplikovať.
2. Črevná obštrukcia: Ak má pacient úplnú alebo čiastočnú črevnú nepriechodnosť, vykonanie kolonoskopie môže byť nebezpečné. Zákrok môže zhoršiť nepriechodnosť alebo viesť k perforácii čreva.
3. Nedávna operácia čriev: Jedinci, ktorí nedávno podstúpili operáciu čriev, nemusia byť vhodnými kandidátmi na kolonoskopiu. Môže to ohroziť proces hojenia a zvýšiť riziko komplikácií.
4. Aktívne gastrointestinálne krvácanie: Pacienti s aktívnym krvácaním z gastrointestinálneho traktu nemusia byť vhodnými kandidátmi na kolonoskopiu, kým sa krvácanie nezastaví. Zákrok by mohol krvácanie zhoršiť alebo skomplikovať diagnózu.
5. Závažné zápalové ochorenie čriev (IBD): V prípadoch ťažkej ulceróznej kolitídy alebo Crohnovej choroby môže byť hrubé črevo príliš zapálené na to, aby sa dala bezpečne vykonať kolonoskopia. V takýchto situáciách sa môžu zvážiť alternatívne diagnostické metódy.
6. Alergické reakcie na sedatíva: Ak má pacient známu alergiu na sedatíva, ktoré sa bežne používajú počas kolonoskopie, mohlo by to predstavovať významné riziko. Možno bude potrebné zvážiť alternatívne metódy sedácie alebo anestézie.
7. Tehotenstvo: Hoci kolonoskopia nie je absolútnou kontraindikáciou, ku kolonoskopii počas tehotenstva sa pristupuje s opatrnosťou. Riziká pre matku aj plod sa musia starostlivo zvážiť.
8. Neschopnosť dodržiavať pokyny: Pacienti, ktorí nedokážu dodržiavať pokyny pred zákrokom, ako sú diétne obmedzenia alebo príprava čriev, nemusia byť vhodnými kandidátmi. Správna príprava je nevyhnutná pre úspešnú kolonoskopiu.
9. Závažná dehydratácia alebo elektrolytová nerovnováha: Pacienti s významnou dehydratáciou alebo nerovnováhou elektrolytov môžu počas procedúry čeliť zvýšeným rizikám. Tieto stavy by sa mali riešiť pred naplánovaním kolonoskopie.
10. Niektoré lieky: Niektoré lieky, najmä antikoagulanciá alebo lieky na riedenie krvi, môže byť potrebné pred zákrokom upraviť alebo dočasne vysadiť. Pacienti by sa mali o svojej anamnéze užívania liekov poradiť so svojím lekárom.
Ako sa pripraviť na kolonoskopiu
Príprava na kolonoskopiu je kľúčovým krokom, ktorý zabezpečuje bezpečnosť a účinnosť zákroku. Správna príprava pomáha vyčistiť hrubé črevo od akejkoľvek stolice, čo umožňuje jasný pohľad na črevnú sliznicu. Tu je komplexný návod, ako sa pripraviť na kolonoskopiu:
1. Zmeny v stravovaní: Asi tri dni pred zákrokom sa pacientom zvyčajne odporúča prejsť na diétu s nízkym obsahom vlákniny. To zahŕňa vyhýbanie sa celozrnným výrobkom, orechom, semenám a surovému ovociu a zelenine. Namiesto toho si vyberte biely chlieb, ryžu a dobre tepelne upravenú zeleninu.
2. Číra tekutá diéta: Deň pred kolonoskopiou musia pacienti dodržiavať číru tekutú diétu. Patria sem voda, vývar, číre šťavy (bez dužiny) a želatína. Vyhýbajte sa akýmkoľvek tekutinám červenej alebo fialovej farby, pretože ich počas procedúry možno zameniť za krv.
3. Príprava čriev: Pacientom bude predpísaný roztok na prípravu čriev, čo je preháňadlo, ktoré pomáha prečistiť hrubé črevo. Tento roztok sa zvyčajne užíva večer pred zákrokom a môže vyžadovať pitie veľkého množstva tekutiny. Je nevyhnutné starostlivo dodržiavať pokyny, aby sa zabezpečila dostatočná príprava hrubého čreva.
4. Hydratácia: Počas prípravnej fázy je nevyhnutná dostatočná hydratácia. Pacienti by mali piť veľa čírych tekutín, aby sa predišlo dehydratácii, najmä po užití roztoku na prípravu čriev.
5. Lieky: Pacienti by mali informovať svojho lekára o všetkých liekoch, ktoré užívajú. Niektoré lieky, najmä lieky na riedenie krvi, môže byť potrebné pred zákrokom upraviť. Riaďte sa pokynmi lekára týkajúcimi sa toho, ktoré lieky užívať alebo vynechať.
6. Dopravné opatrenia: Keďže sa počas kolonoskopie zvyčajne používa sedácia, pacienti budú potrebovať niekoho, kto ich potom odvezie domov. Je dôležité zabezpečiť si dopravu vopred.
7. Oblečenie a pohodlie: V deň zákroku si oblečte pohodlné, voľné oblečenie. Pacientov možno požiadať, aby sa prezliekli do nemocničného županu, ale pohodlné oblečenie môže pomôcť zmierniť akúkoľvek úzkosť.
8. Príďte skoro: Pacienti by mali prísť do zariadenia v predstihu, aby mali čas na registráciu a všetky potrebné predzákrokové vyšetrenia. To tiež poskytuje príležitosť položiť akékoľvek otázky na poslednú chvíľu.
9. Diskutujte o obavách: Ak majú pacienti akékoľvek obavy alebo otázky týkajúce sa zákroku, mali by sa o nich vopred poradiť so svojím lekárom. Pochopenie toho, čo môžu očakávať, môže pomôcť zmierniť úzkosť.
10. Postupujte podľa špecifických pokynov: Každý poskytovateľ zdravotnej starostlivosti môže mať špecifické pokyny založené na individuálnych zdravotných potrebách. Pre úspešnú kolonoskopiu je nevyhnutné tieto pokyny dôsledne dodržiavať.
Kolonoskopia: Postup krok za krokom
Pochopenie toho, čo možno očakávať počas kolonoskopie, môže pomôcť zmierniť úzkosť a pripraviť pacientov na túto skúsenosť. Tu je podrobný prehľad postupu:
1. Príchod a registrácia: Po príchode do zariadenia sa pacienti zaregistrujú a vyplnia všetky potrebné dokumenty. Môžu byť tiež požiadaní o poskytnutie stručnej anamnézy a potvrdenie, že rozumejú zákroku.
2. Prípravná miestnosť: Pacienti budú prevedení do prípravnej miestnosti, kde sa prezlečú do nemocničného plášťa. Zdravotná sestra im počas zákroku zavedie intravenóznu (IV) linku na podávanie sedatív a tekutín.
3. Sedácia: Po príchode do miestnosti, kde sa vykonáva vyšetrenie, pacienti dostanú sedatívum cez intravenóznu infúziu. To im pomôže relaxovať a minimalizuje nepohodlie počas kolonoskopie. Pacienti sa môžu cítiť ospalí a nemusia si z procedúry veľa pamätať.
4. Umiestnenie: Pacienti budú ležať na ľavom boku s kolenami pritiahnutými k hrudníku. Táto poloha umožňuje ľahší prístup k hrubému črevu.
5. Zavedenie kolonoskopu: Lekár jemne zavedie do konečníka kolonoskop, dlhú, flexibilnú hadičku s kamerou a svetlom, a prevedie ju cez hrubé črevo. Kolonoskop umožňuje lekárovi vizualizovať sliznicu hrubého čreva a konečníka.
6. Nafukovanie vzduchu: Pre lepší prehľad sa do hrubého čreva môže zaviesť vzduch. To môže spôsobiť pocit plnosti alebo kŕče, ale zvyčajne je to dočasné.
7. Vyšetrenie a biopsia: Ako sa kolonoskop zavádza, lekár vyšetrí hrubé črevo na prípadné abnormality, ako sú polypy alebo zápaly. V prípade potreby sa môžu odobrať malé vzorky tkaniva (biopsie) na ďalšiu analýzu.
8. Odstránenie polypov: Ak sa nájdu polypy, často sa dajú počas zákroku odstrániť pomocou špeciálnych nástrojov zavedených cez kolonoskop. Je to bežná prax a môže pomôcť predchádzať kolorektálnemu karcinómu.
9. Dokončenie postupu: Po dokončení vyšetrenia sa kolonoskop pomaly vytiahne. Celý zákrok zvyčajne trvá približne 30 až 60 minút.
10. Obnova: Po zákroku budú pacienti prevezení na zotavovacie oddelenie, kde budú monitorovaní, kým sa neutíši účinok sedácie. Je bežné, že sa cítia malátne alebo majú mierne kŕče.
11. Pokyny po zákroku: Keď sú pacienti prebudení a stabilizovaní, zdravotnícky tím im poskytne pokyny po zákroku. Tieto môžu zahŕňať odporúčania týkajúce sa stravovania a informácie o tom, kedy možno očakávať výsledky z akýchkoľvek odobratých biopsií.
12. Doprava Domov: Keďže pacienti dostanú sedatíva, budú potrebovať niekoho, kto ich odvezie domov. Je dôležité vyhýbať sa vedeniu vozidiel alebo obsluhe ťažkých strojov po zvyšok dňa.
Riziká a komplikácie kolonoskopie
Hoci sa kolonoskopia vo všeobecnosti považuje za bezpečnú, rovnako ako akýkoľvek lekársky zákrok, so sebou nesie určité riziká. Pochopenie týchto rizík môže pacientom pomôcť robiť informované rozhodnutia o svojom zdraví. Tu sú bežné aj zriedkavé riziká spojené s kolonoskopiou:
1. Bežné riziká:
- Nepohodlie alebo kŕče: Mnoho pacientov pociťuje počas a po zákroku mierne nepohodlie alebo kŕče, ktoré zvyčajne rýchlo ustúpia.
- Nadúvanie: Zavedenie vzduchu do hrubého čreva môže viesť k dočasnému nadúvaniu, ktoré zvyčajne krátko po zákroku ustúpi.
- Vedľajšie účinky sedácie: U niektorých pacientov sa môžu po sedácii vyskytnúť vedľajšie účinky, ako je ospalosť, nevoľnosť alebo bolesť hlavy.
2. Zriedkavé riziká:
- Perforácia: V zriedkavých prípadoch môže kolonoskop spôsobiť natrhnutie steny hrubého čreva, čo vedie k perforácii. Ide o závažnú komplikáciu, ktorá môže vyžadovať chirurgický zákrok.
- Krvácanie: Ak sa odstránia polypy alebo sa odoberú vzorky biopsie, existuje malé riziko krvácania. Väčšina krvácania je mierna a sama odznie, ale niektoré prípady môžu vyžadovať ďalšiu liečbu.
- Infekcia: Aj keď je to zriedkavé, existuje riziko infekcie po kolonoskopii, najmä ak sa vykoná biopsia alebo odstránenie polypov.
- Nežiaduce reakcie na sedáciu: Niektorí pacienti môžu mať alergickú reakciu alebo iné nežiaduce účinky súvisiace so sedatívami používanými počas zákroku.
3. Dlhodobé riziká:
- Prehliadnuté lézie: Hoci je kolonoskopia vysoko účinná, existuje malá pravdepodobnosť, že niektoré polypy alebo lézie sa počas vyšetrenia prehliadnu.
- Potreba opakovaných postupov: V závislosti od zistení môžu pacienti potrebovať následné kolonoskopie, ktoré môžu niesť určité riziká.
Záverom možno povedať, že hoci je kolonoskopia bezpečným a účinným postupom na skríning a diagnostiku kolorektálnych problémov, je nevyhnutné, aby si pacienti boli vedomí kontraindikácií, krokov prípravy a potenciálnych rizík. Pochopením týchto aspektov môžu pacienti pristupovať k zákroku s istotou a jasnosťou, čo zabezpečí hladší priebeh a lepšie zdravotné výsledky.
Rekonvalescencia po kolonoskopii
Po absolvovaní kolonoskopie môžu pacienti očakávať relatívne rýchle zotavenie, hoci individuálne skúsenosti sa môžu líšiť. Väčšina pacientov je pred prepustením krátko sledovaná na pooperačnej izbe. Typický časový harmonogram zotavenia je nasledovný:
1. Okamžité zotavenie (0-2 hodiny po zákroku): Po zákroku vás prevezú na rekonvalescenciu, kde bude zdravotnícky personál sledovať vaše vitálne funkcie a uistiť sa, že ste stabilný. Počas zákroku sa môžete cítiť omámení z upokojujúcich liekov.
2. Prvých 24 hodín: Počas zákroku sa bežne vyskytujú mierne kŕče alebo nadúvanie v dôsledku vzduchu, ktorý sa do hrubého čreva dostane. Môžete si tiež všimnúť krv v stolici, najmä ak boli odstránené polypy. Toto by malo ustúpiť do jedného alebo dvoch dní. Počas tohto obdobia je nevyhnutný odpočinok a mali by ste sa vyhýbať namáhavým aktivitám.
3.1-3 dni po zákroku: Väčšina pacientov sa môže vrátiť k svojej bežnej strave do jedného dňa, ale je vhodné začať s ľahkými jedlami. Postupne zavádzajte svoju bežnú stravu podľa toho, ako tolerujete. Ak pocítite silnú bolesť, nadmerné krvácanie alebo akékoľvek nezvyčajné príznaky, okamžite kontaktujte svojho lekára.
4.1 týždňa po zákroku: Väčšina pacientov sa môže v priebehu niekoľkých dní vrátiť k bežným aktivitám vrátane práce a cvičenia. Ak vám však boli odstránené polypy alebo vám boli odobraté vzorky na biopsiu, lekár vám môže poskytnúť špecifické pokyny týkajúce sa úrovne aktivity.
Tipy na následnú starostlivosť:
- Dodržujte dostatočný príjem tekutín a konzumujte vyváženú stravu, aby ste podporili regeneráciu.
- Vyhýbajte sa alkoholu a ťažkým jedlám aspoň 24 hodín po zákroku.
- Dodržiavajte všetky špecifické diétne odporúčania, ktoré vám poskytne váš poskytovateľ zdravotnej starostlivosti.
- Sledujte svoje príznaky a hláste akékoľvek znepokojujúce zmeny.
Výhody kolonoskopie
Kolonoskopia je dôležitý zákrok, ktorý ponúka množstvo zdravotných výhod, výrazne zlepšuje výsledky liečby a kvalitu života pacientov. Tu sú niektoré kľúčové výhody:
1. Včasné odhalenie kolorektálneho karcinómu: Kolonoskopia je zlatým štandardom pre skríning a detekciu kolorektálneho karcinómu v jeho najskorších štádiách. Včasná detekcia môže viesť k účinnejšej liečbe a vyššej šanci na prežitie.
2. Odstránenie polypov: Počas kolonoskopie je možné identifikovať a odstrániť polypy skôr, ako sa z nich vyvinie rakovina. Toto preventívne opatrenie výrazne znižuje riziko kolorektálneho karcinómu.
3. Diagnostika gastrointestinálnych porúch: Kolonoskopia umožňuje diagnostikovať rôzne gastrointestinálne ochorenia, ako sú zápalové ochorenie čriev (IBD), divertikulitída a infekcie. To môže viesť k včasnej a vhodnej liečbe.
4. Zlepšená kvalita života: Včasným riešením potenciálnych problémov môže kolonoskopia zmierniť príznaky, ako sú bolesti brucha, krvácanie a zmeny v stolici, čo vedie k celkovému zlepšeniu kvality života.
5. Minimálny čas zotavenia: Väčšina pacientov sa môže krátko po zákroku vrátiť k svojim každodenným aktivitám, čo z neho robí pre mnohých pohodlnú možnosť.
Kolonoskopia vs. CT kolonografia
Zatiaľ čo kolonoskopia je štandardným postupom kolorektálneho skríningu, CT kolonografia (známa aj ako virtuálna kolonoskopia) je neinvazívnou alternatívou. Tu je porovnanie týchto dvoch metód:
| Vlastnosti | kolonoskopia | CT kolonografia |
|---|---|---|
| Invazívnosť | Invazívne, vyžaduje sedáciu | Neinvazívne, nie je potrebná sedácia |
| Diagnostická schopnosť | Priama vizualizácia a biopsia | Iba zobrazovacie metódy, biopsia nie je možná |
| Príprava | Vyžaduje sa príprava čriev | Vyžaduje sa príprava čriev |
| Čas obnovenia | Krátke zotavenie, sedatívne účinky | Bez sedácie, rýchlejšie zotavenie |
| Odstránenie polypov | Áno | Nie |
| Miera detekcie rakoviny | Vyššia miera detekcie | Nižšia miera detekcie |
| Náklady | Všeobecne vyššie | Vo všeobecnosti nižšie |
Cena kolonoskopie v Indii
Cena diagnostickej kolonoskopie v Indii sa vo všeobecnosti pohybuje od Od 3,000 do 15,000 rubľov vo väčšine nemocníc, v závislosti od mesta, typu nemocnice (štátna vs. súkromná) a od toho, či sa používa sedácia.
Ak sa vykonajú ďalšie postupy, ako napr. polypektómia (odstránenie polypov) or biopsia sa vykonávajú počas kolonoskopie, cena sa môže pohybovať od Od 10,000 do 25,000 rubľov.
Faktory, ktoré ovplyvňujú cenu kolonoskopie
- Typ nemocnice a mesto (veľkoměstské centrá si môžu účtovať viac)
- Použitie sedácie pri vedomí alebo celkovej anestézie
- Či sa vykonáva biopsia alebo polypektómia
- Poplatky za patologické/histopatologické vyšetrenie tkaniva
Kolonoskopiu v Indii hradí väčšina zdravotných poisťovní, ak je to lekársky indikované. Podrobnosti o ochrane pred zraneniami získate od svojej poisťovne.
Aktuálne ceny získate v najbližšom centre od nemocníc Apollo.
Často kladené otázky o kolonoskopii
1. Čo by som mal jesť pred kolonoskopiou?
Pred kolonoskopiou je nevyhnutné dodržiavať číru tekutú diétu aspoň 24 hodín. Patria sem voda, vývar a číre šťavy. Vyhýbajte sa pevným jedlám a všetkému s červeným alebo fialovým farbivom. Dodržiavanie týchto pokynov pomáha zabezpečiť jasný obraz počas kolonoskopie.
2. Môžem pred kolonoskopiou užívať svoje bežné lieky?
Pred kolonoskopiou je nevyhnutné prediskutovať užívané lieky s lekárom. Dávkovanie niektorých liekov, najmä liekov na riedenie krvi, môže byť potrebné upraviť. Vždy dodržiavajte pokyny svojho lekára týkajúce sa liečby.
3. Je kolonoskopia bezpečná pre starších pacientov?
Áno, kolonoskopia je vo všeobecnosti bezpečná pre starších pacientov. Je však nevyhnutné posúdiť ich celkový zdravotný stav a akékoľvek komorbidity. Nemocnice Apollo majú špecializované tímy, ktoré zabezpečujú bezpečnosť a pohodlie starších pacientov počas zákroku.
4. Môžu tehotné ženy podstúpiť kolonoskopiu?
Kolonoskopii sa počas tehotenstva zvyčajne vyhýba, pokiaľ to nie je absolútne nevyhnutné. Ak ste tehotná a máte gastrointestinálne problémy, poraďte sa so svojím lekárom o alternatívnych diagnostických možnostiach.
5. Čo ak moje dieťa potrebuje kolonoskopiu?
Pediatrická kolonoskopia sa vykonáva pod sedáciou a postup je podobný ako u dospelých. Je nevyhnutné prediskutovať akékoľvek obavy s pediatrom vášho dieťaťa a zabezpečiť, aby sa počas celého procesu cítilo pohodlne.
6. Ako obezita ovplyvňuje kolonoskopiu?
Obezita môže komplikovať kolonoskopiu kvôli zvýšeným ťažkostiam s vizualizáciou a potenciálne dlhšiemu času zákroku. Kolonoskopia je však stále bezpečná a nevyhnutná pre obéznych pacientov. Akékoľvek obavy konzultujte so svojím lekárom.
7. Aké zmeny v stravovaní by som mal urobiť po kolonoskopii?
Po kolonoskopii začnite s ľahkými jedlami a postupne sa vracajte k bežnej strave. Zamerajte sa na potraviny s vysokým obsahom vlákniny, aby ste podporili zdravé trávenie. Počas prvých 24 hodín dodržiavajte hydratáciu a vyhýbajte sa ťažkým alebo mastným jedlám.
8. Môžem sa po kolonoskopii odviezť domov autom?
Nie, po kolonoskopii by ste sa nemali šoférovať domov kvôli sedatívam, ktoré sa počas zákroku používajú. Zabezpečte si, aby vás domov sprevádzala zodpovedná dospelá osoba.
9. Aké sú riziká spojené s kolonoskopiou?
Hoci je kolonoskopia vo všeobecnosti bezpečná, medzi riziká patrí krvácanie, perforácia hrubého čreva a nežiaduce reakcie na sedáciu. Prediskutujte tieto riziká so svojím lekárom, aby ste pochopili vašu konkrétnu situáciu.
10. Ako často by som mal podstúpiť kolonoskopiu?
Frekvencia kolonoskopie závisí od vašich rizikových faktorov a rodinnej anamnézy. Vo všeobecnosti sa odporúča každých 10 rokov u jedincov s priemerným rizikom, počnúc vekom 45 rokov. Pre personalizované odporúčania sa poraďte so svojím lekárom.
11. Čo ak mám cukrovku?
Ak máte cukrovku, informujte o tom svojho lekára pred kolonoskopiou. Možno budete musieť upraviť svoj liek alebo inzulínový režim, najmä ak pred zákrokom držíte obmedzenú diétu.
12. Je kolonoskopia bolestivá?
Väčšina pacientov pociťuje počas kolonoskopie minimálne nepohodlie v dôsledku sedácie. Niektorí môžu po vyšetrení pociťovať kŕče alebo nadúvanie, ale to zvyčajne rýchlo ustúpi. Akékoľvek obavy týkajúce sa liečby bolesti konzultujte so svojím lekárom.
13. Môžem podstúpiť kolonoskopiu, ak mám hypertenziu?
Áno, hypertenzia vám nebráni v absolvovaní kolonoskopie. Je však nevyhnutné kontrolovať krvný tlak a informovať svojho lekára o svojom stave pred zákrokom.
14. Čo ak mám v anamnéze operácie gastrointestinálneho traktu?
Ak ste v minulosti podstúpili operácie gastrointestinálneho traktu, informujte o tom svojho lekára. Počas kolonoskopie môže byť potrebné prijať špeciálne opatrenia na zaistenie bezpečnosti a účinnosti.
15. Ako sa mám pripraviť na kolonoskopiu?
Príprava zahŕňa dodržiavanie tekutej diéty a užívanie predpísaných preháňadiel na prečistenie čriev. Dodržiavanie týchto pokynov je kľúčové pre úspešný zákrok.
16. Čo mám robiť, ak po kolonoskopii pociťujem silnú bolesť?
Ak po kolonoskopii pocítite silnú bolesť, nadmerné krvácanie alebo akékoľvek znepokojujúce príznaky, okamžite kontaktujte svojho lekára na vyšetrenie.
17. Môžem jesť tuhú stravu deň po kolonoskopii?
Áno, väčšina pacientov môže pokračovať v konzumácii tuhej stravy deň po kolonoskopii. Začnite s ľahkými jedlami a postupne sa vráťte k bežnej strave podľa toho, ako to pacienti tolerujú.
18. Je kolonoskopia potrebná, ak nemám žiadne príznaky?
Áno, kolonoskopia sa odporúča ako preventívne opatrenie, aj keď nemáte žiadne príznaky. Včasné odhalenie kolorektálneho karcinómu môže výrazne zlepšiť výsledky.
19. Čo ak mám rodinnú anamnézu kolorektálneho karcinómu?
Ak máte rodinnú anamnézu kolorektálneho karcinómu, možno budete musieť začať so skríningom skôr, ako je štandardný vek. Porozprávajte sa o svojej rodinnej anamnéze so svojím lekárom, aby vám mohol poskytnúť personalizované odporúčania.
20. Ako sa kolonoskopia v Indii porovnáva s inými krajinami?
Kolonoskopia v Indii je často cenovo dostupnejšia ako v západných krajinách a zároveň si zachováva vysoký štandard starostlivosti. Nemocnice Apollo poskytujú kvalitné služby so skúsenými odborníkmi, vďaka čomu je vhodná pre pacientov, ktorí hľadajú skríning a liečbu.
Záver
Kolonoskopia je kľúčový postup na udržanie zdravia gastrointestinálneho traktu a prevenciu kolorektálneho karcinómu. Vďaka svojim početným výhodám vrátane včasnej detekcie a odstránenia polypov zohráva významnú úlohu pri zlepšovaní výsledkov liečby pacientov. Ak máte obavy alebo otázky týkajúce sa postupu, je nevyhnutné porozprávať sa s lekárom, ktorý vám môže poskytnúť personalizované poradenstvo a podporu. Uprednostnite svoje zdravie a zvážte naplánovanie kolonoskopie, ak spĺňate skríningové kritériá.




 Najlepšia nemocnica v okolí Chennai
Najlepšia nemocnica v okolí Chennai
