- രോഗങ്ങളും അവസ്ഥകളും
- ഹെമിഫേഷ്യൽ സ്പാസ്ം - കാരണങ്ങൾ, ലക്ഷണങ്ങൾ, രോഗനിർണയം, ചികിത്സ, പ്രതിരോധം
ഹെമിഫേഷ്യൽ സ്പാസ്ം - കാരണങ്ങൾ, ലക്ഷണങ്ങൾ, രോഗനിർണയം, ചികിത്സ, പ്രതിരോധം
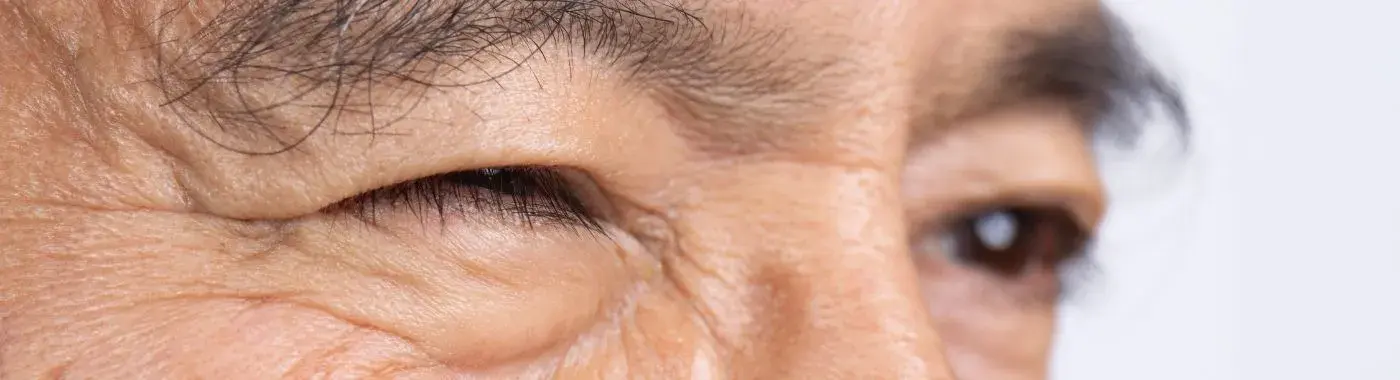
ഹെമിഫേഷ്യൽ സ്പാസ്ം: മനസ്സിലാക്കൽ, രോഗനിർണയം, ചികിത്സ
അവതാരിക
മുഖത്തിന്റെ ഒരു വശത്ത് അനിയന്ത്രിതമായ പേശി സങ്കോചങ്ങൾ ഉണ്ടാകുന്ന ഒരു ന്യൂറോളജിക്കൽ അവസ്ഥയാണ് ഹെമിഫേഷ്യൽ സ്പാസ്ം (HFS). ഈ സ്പാസ്മുകൾ അസ്വസ്ഥത ഉളവാക്കുന്നതും അസ്വസ്ഥത ഉളവാക്കുന്നതും ആകാം, ഇത് ഒരു വ്യക്തിയുടെ ജീവിത നിലവാരത്തെ ബാധിക്കുന്നു. ഹെമിഫേഷ്യൽ സ്പാസ്ം അനുഭവിക്കുന്നവർക്ക് മാത്രമല്ല, അവരുടെ കുടുംബങ്ങൾക്കും ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾക്കും ഇത് മനസ്സിലാക്കേണ്ടത് വളരെ പ്രധാനമാണ്. ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ കാരണങ്ങൾ, ലക്ഷണങ്ങൾ, രോഗനിർണയം, ചികിത്സാ ഓപ്ഷനുകൾ എന്നിവയും അതിലേറെയും ഉൾപ്പെടെ അതിന്റെ സമഗ്രമായ ഒരു അവലോകനം നൽകുക എന്നതാണ് ഈ ലേഖനത്തിന്റെ ലക്ഷ്യം.
നിര്വചനം
എന്താണ് ഹെമിഫേഷ്യൽ സ്പാസ്ം?
മുഖത്തിന്റെ ഒരു വശത്തുള്ള പേശികളുടെ അനിയന്ത്രിതമായ സങ്കോചത്തിലേക്ക് നയിക്കുന്ന ഒരു ന്യൂറോമസ്കുലാർ ഡിസോർഡറാണ് ഹെമിഫേഷ്യൽ സ്പാസ്ം. ഈ സ്പാസ്ംസ് സാധാരണയായി കണ്ണിന് ചുറ്റും ആരംഭിച്ച് വായയെയും താടിയെല്ലിനെയും നിയന്ത്രിക്കുന്നവ ഉൾപ്പെടെയുള്ള മുഖത്തെ മറ്റ് പേശികളിലേക്കും വ്യാപിക്കും. മുഖഭാവങ്ങളുടെ പേശികളെ നിയന്ത്രിക്കുന്ന ഫേഷ്യൽ നാഡിയുടെ പ്രകോപനം മൂലമാണ് പലപ്പോഴും ഈ അവസ്ഥ ഉണ്ടാകുന്നത്. ഹെമിഫേഷ്യൽ സ്പാസ്ം ജീവന് ഭീഷണിയല്ലെങ്കിലും, ഇത് ദൈനംദിന പ്രവർത്തനങ്ങൾ, സാമൂഹിക ഇടപെടലുകൾ, വൈകാരിക ക്ഷേമം എന്നിവയെ സാരമായി ബാധിക്കും.
കാരണങ്ങളും അപകടസാധ്യത ഘടകങ്ങളും
പകർച്ചവ്യാധി/പാരിസ്ഥിതിക കാരണങ്ങൾ
ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ കൃത്യമായ കാരണം എല്ലായ്പ്പോഴും വ്യക്തമല്ലെങ്കിലും, ചില പകർച്ചവ്യാധികളും പാരിസ്ഥിതിക ഘടകങ്ങളും ഒരു പങ്കു വഹിച്ചേക്കാം. ഉദാഹരണത്തിന്, ബെൽസ് പാൾസി പോലുള്ള വൈറൽ അണുബാധകൾ മുഖ നാഡിയെ പ്രകോപിപ്പിക്കുന്നതിന് കാരണമാകും. കൂടാതെ, പാരിസ്ഥിതിക വിഷവസ്തുക്കളുമായി സമ്പർക്കം പുലർത്തുകയോ മുഖത്തുണ്ടാകുന്ന ശാരീരിക ആഘാതം ഈ അവസ്ഥയുടെ വികാസത്തിന് കാരണമായേക്കാം.
ജനിതക/സ്വയം രോഗപ്രതിരോധ കാരണങ്ങൾ
ജനിതക മുൻകരുതലുകൾ ഹെമിഫേഷ്യൽ സ്പാസ്ം ഉണ്ടാകാനുള്ള സാധ്യതയെ സ്വാധീനിച്ചേക്കാമെന്ന് സൂചിപ്പിക്കുന്ന ചില തെളിവുകളുണ്ട്. ഇത് ഒരു പാരമ്പര്യ രോഗമായി തരംതിരിച്ചിട്ടില്ലെങ്കിലും, കുടുംബത്തിൽ നാഡീ വൈകല്യങ്ങളുടെ ചരിത്രമുള്ള വ്യക്തികൾക്ക് ഉയർന്ന അപകടസാധ്യതയുണ്ട്. നാഡികളുടെ പ്രവർത്തനത്തെ ബാധിക്കുന്ന ഓട്ടോഇമ്മ്യൂൺ അവസ്ഥകളും ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ ആരംഭത്തിന് കാരണമായേക്കാം.
ജീവിതശൈലിയും ഭക്ഷണ ഘടകങ്ങളും
ജീവിതശൈലി തിരഞ്ഞെടുപ്പുകളും ഭക്ഷണശീലങ്ങളും ഹെമിഫേഷ്യൽ സ്പാസ്ം ഉണ്ടാകാനുള്ള സാധ്യതയെ പരോക്ഷമായി സ്വാധീനിച്ചേക്കാം. ഉദാഹരണത്തിന്, ഉയർന്ന സമ്മർദ്ദ നില, ഉറക്കക്കുറവ്, പോഷകാഹാരക്കുറവ് എന്നിവ നാഡീവ്യവസ്ഥയുടെ അവസ്ഥകളെ കൂടുതൽ വഷളാക്കും. ഹെമിഫേഷ്യൽ സ്പാസ്മുമായി പ്രത്യേക ഭക്ഷണ ഘടകങ്ങളൊന്നും ബന്ധപ്പെട്ടിട്ടില്ലെങ്കിലും, സമീകൃതാഹാരവും ആരോഗ്യകരമായ ജീവിതശൈലിയും നിലനിർത്തുന്നത് ലക്ഷണങ്ങളെ ലഘൂകരിക്കാൻ സഹായിച്ചേക്കാം.
പ്രധാന അപകട ഘടകങ്ങൾ
- പ്രായം: മധ്യവയസ്കരായ വ്യക്തികളിലാണ്, സാധാരണയായി 40 നും 60 നും ഇടയിൽ പ്രായമുള്ളവരിലാണ് HFS കൂടുതലായി കാണപ്പെടുന്നത്.
- പുരുഷൻ: പുരുഷന്മാരേക്കാൾ സ്ത്രീകളെയാണ് ഇത് ബാധിക്കാനുള്ള സാധ്യത കൂടുതൽ.
- ഭൂമിശാസ്ത്രപരമായ സ്ഥാനം: ഭൂമിശാസ്ത്രപരമായ ഘടകങ്ങൾ HFS ന്റെ വ്യാപനത്തെ സ്വാധീനിച്ചേക്കാമെന്ന് ചില പഠനങ്ങൾ സൂചിപ്പിക്കുന്നു, എന്നിരുന്നാലും കൂടുതൽ ഗവേഷണം ആവശ്യമാണ്.
- അടിസ്ഥാന വ്യവസ്ഥകൾ: മുഖ നാഡിക്ക് പരിക്കേറ്റതോ, ബെൽസ് പാൾസിയോ, മറ്റ് നാഡീ വൈകല്യങ്ങളോ ഉള്ള വ്യക്തികൾക്ക് അപകടസാധ്യത കൂടുതലായിരിക്കാം.
ലക്ഷണങ്ങൾ
ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ സാധാരണ ലക്ഷണങ്ങൾ
മുഖത്തിന്റെ ഒരു വശത്ത് അനിയന്ത്രിതമായ പേശി സങ്കോചങ്ങൾ ഉണ്ടാകുന്നതാണ് ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ പ്രാഥമിക ലക്ഷണം. ഈ സ്പാസ്മുകൾ തീവ്രതയിലും ആവൃത്തിയിലും വ്യത്യാസപ്പെടാം, അവയിൽ ഇവ ഉൾപ്പെടാം:
- കണ്ണിനു ചുറ്റും ചുളിവ്: പലപ്പോഴും ആദ്യത്തെ ശ്രദ്ധേയമായ ലക്ഷണമായി കാണപ്പെടുന്ന ഇത്, കൂടുതൽ വിപുലമായ മുഖക്കുരുവിലേക്ക് നയിച്ചേക്കാം.
- മുഖം ചുളിക്കൽ: അനിയന്ത്രിതമായ ചലനങ്ങൾ വായ ഒരു വശത്തേക്ക് വലിക്കാൻ കാരണമായേക്കാം.
- മുഖഭാവങ്ങൾ പ്രകടിപ്പിക്കുന്നതിലെ ബുദ്ധിമുട്ട്: സ്പാസുകൾ പുഞ്ചിരിക്കാനോ, നെറ്റി ചുളിക്കാനോ, മറ്റ് മുഖചലനങ്ങൾ നടത്താനോ ഉള്ള കഴിവിനെ തടസ്സപ്പെടുത്തിയേക്കാം.
ഉടനടി വൈദ്യസഹായം തേടേണ്ട മുന്നറിയിപ്പ് സൂചനകൾ
ഹെമിഫേഷ്യൽ സ്പാസ്ം തന്നെ ജീവന് ഭീഷണിയല്ലെങ്കിലും, ചില ലക്ഷണങ്ങൾ കൂടുതൽ ഗുരുതരമായ അടിസ്ഥാന അവസ്ഥയെ സൂചിപ്പിക്കാം. നിങ്ങൾക്ക് അനുഭവപ്പെടുകയാണെങ്കിൽ ഉടൻ വൈദ്യസഹായം തേടുക:
- മുഖത്തെ ബലഹീനതയോ പക്ഷാഘാതമോ പെട്ടെന്ന് ആരംഭിക്കുന്നു.
- കഠിനമായ തലവേദന അല്ലെങ്കിൽ കഴുത്ത് കാഠിന്യം.
- കാഴ്ചയിലോ കേൾവിയിലോ ഉള്ള മാറ്റങ്ങൾ.
- സംസാരിക്കാനോ വിഴുങ്ങാനോ ഉള്ള ബുദ്ധിമുട്ട്.
രോഗനിര്ണയനം
ക്ലിനിക്കൽ വിലയിരുത്തൽ
ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ രോഗനിർണയം സാധാരണയായി സമഗ്രമായ ഒരു ക്ലിനിക്കൽ വിലയിരുത്തലിലൂടെയാണ് ആരംഭിക്കുന്നത്. രോഗലക്ഷണങ്ങളുടെ ആരംഭവും ദൈർഘ്യവും, മുഖത്തുണ്ടായ മുൻകാല പരിക്കുകൾ, കുടുംബ മെഡിക്കൽ ചരിത്രം എന്നിവയുൾപ്പെടെ വിശദമായ രോഗി ചരിത്രം ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾ എടുക്കും. മുഖത്തെ പേശികളിലും നാഡികളുടെ പ്രവർത്തനത്തിലും ശ്രദ്ധ കേന്ദ്രീകരിക്കുന്നതാണ് ശാരീരിക പരിശോധന.
ഡയഗ്നോസ്റ്റിക് ടെസ്റ്റുകൾ
ക്ലിനിക്കൽ വിലയിരുത്തലിലൂടെയാണ് ഹെമിഫേഷ്യൽ സ്പാസ്ം പ്രാഥമികമായി നിർണ്ണയിക്കുന്നതെങ്കിലും, മറ്റ് അവസ്ഥകൾ ഒഴിവാക്കാൻ കൂടുതൽ പരിശോധനകൾ നടത്തിയേക്കാം. ഇവയിൽ ഇവ ഉൾപ്പെടാം:
- ഇലക്ട്രോമിയോഗ്രാഫി (EMG): ഈ പരിശോധന മുഖത്തെ പേശികളുടെ വൈദ്യുത പ്രവർത്തനം അളക്കുകയും രോഗനിർണയം സ്ഥിരീകരിക്കാൻ സഹായിക്കുകയും ചെയ്യും.
- മാഗ്നെറ്റിക് റിസോണൻസ് ഇമേജിംഗ് (എംആർഐ): മുഖ നാഡിയെ ബാധിക്കുന്ന ഏതെങ്കിലും ഘടനാപരമായ അസാധാരണത്വങ്ങളോ മുറിവുകളോ തിരിച്ചറിയാൻ ഒരു എംആർഐ സ്കാൻ നടത്താം.
- CT സ്കാനുകൾ: ചില സന്ദർഭങ്ങളിൽ, മുഖ നാഡിയും ചുറ്റുമുള്ള ഘടനകളും ദൃശ്യവൽക്കരിക്കാൻ സിടി സ്കാൻ ഉപയോഗിച്ചേക്കാം.
ഡിഫറൻഷ്യൽ ഡയഗ്നോസിസ്
ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ ലക്ഷണങ്ങളെ അനുകരിക്കുന്ന നിരവധി അവസ്ഥകൾ ഉണ്ടാകാം, അതിനാൽ ഡിഫറൻഷ്യൽ ഡയഗ്നോസിസ് അത്യാവശ്യമാണ്. ഇവയിൽ ഇവ ഉൾപ്പെടാം:
- ബെൽസ് പാൾസി: മുഖപേശികളുടെ പെട്ടെന്നുള്ള ബലഹീനത അല്ലെങ്കിൽ തളർച്ച, പലപ്പോഴും താൽക്കാലികം.
- ടൂറെറ്റ് സിൻഡ്രോം: ആവർത്തിച്ചുള്ള, അനിയന്ത്രിതമായ ചലനങ്ങളും ശബ്ദങ്ങളും സ്വഭാവമുള്ള ഒരു നാഡീവ്യവസ്ഥാ വൈകല്യം.
- മുഖക്കുരു: ശരീരത്തിന്റെ വിവിധ ഭാഗങ്ങളിൽ സംഭവിക്കാവുന്ന അനിയന്ത്രിതമായ പേശി സങ്കോചങ്ങൾ.
ചികിത്സ ഓപ്ഷനുകൾ
മെഡിക്കൽ ചികിത്സകളും
ലക്ഷണങ്ങളുടെ കാഠിന്യത്തെയും അടിസ്ഥാന കാരണത്തെയും ആശ്രയിച്ച് ഹെമിഫേഷ്യൽ സ്പാസ്മിനുള്ള ചികിത്സ വ്യത്യാസപ്പെടാം. സാധാരണ വൈദ്യചികിത്സകളിൽ ഇവ ഉൾപ്പെടുന്നു:
- ബോട്ടുലിനം ടോക്സിൻ കുത്തിവയ്പ്പുകൾ: ഹെമിഫേഷ്യൽ സ്പാസ്മിനുള്ള ആദ്യ നിര ചികിത്സയാണ് ബോട്ടുലിനം ടോക്സിൻ (ബോട്ടോക്സ്). ബാധിച്ച പേശികളെ താൽക്കാലികമായി തളർത്തി, സ്പാസ്മുകൾ കുറയ്ക്കുന്നതിലൂടെയാണ് ഇത് പ്രവർത്തിക്കുന്നത്.
- ആൻറികൺവൾസന്റ് മരുന്നുകൾ: രോഗലക്ഷണങ്ങൾ നിയന്ത്രിക്കാൻ സഹായിക്കുന്നതിന് കാർബമാസാപൈൻ അല്ലെങ്കിൽ ഗാബപെന്റിൻ പോലുള്ള മരുന്നുകൾ നിർദ്ദേശിക്കപ്പെട്ടേക്കാം.
- ശസ്ത്രക്രിയാ ഓപ്ഷനുകൾ: കഠിനമായ കേസുകളിൽ ശസ്ത്രക്രിയ ആവശ്യമായി വന്നേക്കാം. മൈക്രോവാസ്കുലർ ഡീകംപ്രഷൻ സർജറി മുഖ നാഡിയിലെ സമ്മർദ്ദം കുറയ്ക്കുന്നതിനും ദീർഘകാല ആശ്വാസം നൽകുന്നതിനും ലക്ഷ്യമിടുന്നു.
നോൺ-ഫാർമക്കോളജിക്കൽ ചികിത്സകൾ
വൈദ്യചികിത്സകൾക്ക് പുറമേ, നിരവധി നോൺ-ഫാർമക്കോളജിക്കൽ സമീപനങ്ങൾ ഹെമിഫേഷ്യൽ സ്പാസ്ം നിയന്ത്രിക്കാൻ സഹായിച്ചേക്കാം:
- ജീവിതശൈലി പരിഷ്ക്കരണങ്ങൾ: യോഗ, ധ്യാനം അല്ലെങ്കിൽ കൗൺസിലിംഗ് പോലുള്ള സമ്മർദ്ദ മാനേജ്മെന്റ് ടെക്നിക്കുകൾ രോഗാവസ്ഥയുടെ ആവൃത്തിയും തീവ്രതയും കുറയ്ക്കാൻ സഹായിക്കും.
- ഭക്ഷണക്രമത്തിലെ മാറ്റങ്ങൾ: ഹെമിഫേഷ്യൽ സ്പാസ്ം ലഘൂകരിക്കുന്നതിന് പ്രത്യേക ഭക്ഷണക്രമം തെളിയിക്കപ്പെട്ടിട്ടില്ലെങ്കിലും, വിറ്റാമിനുകളും ധാതുക്കളും അടങ്ങിയ സമീകൃതാഹാരം മൊത്തത്തിലുള്ള നാഡി ആരോഗ്യത്തെ സഹായിച്ചേക്കാം.
- ഇതര ചികിത്സകൾ: ചില വ്യക്തികൾ അക്യുപങ്ചർ, ഫിസിക്കൽ തെറാപ്പി, അല്ലെങ്കിൽ കൈറോപ്രാക്റ്റിക് കെയർ എന്നിവയിലൂടെ ആശ്വാസം കണ്ടെത്തുന്നു. എന്നിരുന്നാലും, ഇവയെ ജാഗ്രതയോടെ സമീപിക്കുകയും ഒരു ആരോഗ്യ സംരക്ഷണ ദാതാവുമായി ചർച്ച ചെയ്യുകയും വേണം.
വ്യത്യസ്ത ജനവിഭാഗങ്ങൾക്കുള്ള പ്രത്യേക പരിഗണനകൾ
പീഡിയാട്രിക് അല്ലെങ്കിൽ വയോജന രോഗികൾ പോലുള്ള വ്യത്യസ്ത ജനവിഭാഗങ്ങൾക്ക് ചികിത്സാ സമീപനങ്ങൾ വ്യത്യാസപ്പെടാം. കുട്ടികൾ മരുന്നുകളോട് വ്യത്യസ്തമായി പ്രതികരിച്ചേക്കാം, അതിനാൽ ശ്രദ്ധാപൂർവ്വമായ നിരീക്ഷണം അത്യാവശ്യമാണ്. പ്രായമായവർക്ക് ചികിത്സാ തിരഞ്ഞെടുപ്പുകളെ സ്വാധീനിക്കുന്ന അധിക ആരോഗ്യ പരിഗണനകൾ ഉണ്ടായേക്കാം.
സങ്കീർണ്ണതകൾ
ചികിത്സിക്കാത്ത ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ സാധ്യമായ സങ്കീർണതകൾ
ചികിത്സിച്ചില്ലെങ്കിൽ, ഹെമിഫേഷ്യൽ സ്പാസ്ം നിരവധി സങ്കീർണതകളിലേക്ക് നയിച്ചേക്കാം, അവയിൽ ചിലത്:
- സാമൂഹിക ഐസൊലേഷൻ: മുഖത്തെ സങ്കോചങ്ങളുടെ ദൃശ്യമായ സ്വഭാവം നാണക്കേടിലേക്കും സാമൂഹിക സാഹചര്യങ്ങളിൽ നിന്ന് പിൻവാങ്ങലിലേക്കും നയിച്ചേക്കാം.
- മനഃശാസ്ത്രപരമായ ആഘാതം: വിട്ടുമാറാത്ത അവസ്ഥകൾ ഉത്കണ്ഠ, വിഷാദം, ജീവിത നിലവാരം കുറയ്ക്കൽ എന്നിവയ്ക്ക് കാരണമാകും.
- മസിൽ അട്രോഫി: നീണ്ടുനിൽക്കുന്ന സങ്കോചങ്ങൾ മുഖത്തിന്റെ ബാധിത ഭാഗത്ത് പേശി ബലഹീനതയോ ക്ഷീണമോ ഉണ്ടാക്കാം.
ഹ്രസ്വകാല, ദീർഘകാല സങ്കീർണതകൾ
ഹ്രസ്വകാല സങ്കീർണതകളിൽ ദൈനംദിന പ്രവർത്തനങ്ങളിലെ അസ്വസ്ഥതയും ബുദ്ധിമുട്ടും ഉൾപ്പെടാം, അതേസമയം ദീർഘകാല സങ്കീർണതകളിൽ സ്ഥിരമായ പേശി ബലഹീനതയും വൈകാരിക ക്ലേശവും ഉൾപ്പെടാം. ഈ ഫലങ്ങൾ തടയുന്നതിൽ നേരത്തെയുള്ള രോഗനിർണയവും ചികിത്സയും നിർണായകമാണ്.
തടസ്സം
ഹെമിഫേഷ്യൽ സ്പാസ്ം തടയുന്നതിനുള്ള തന്ത്രങ്ങൾ
ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ എല്ലാ കേസുകളും തടയാൻ കഴിയില്ലെങ്കിലും, ചില തന്ത്രങ്ങൾ അപകടസാധ്യത കുറയ്ക്കാൻ സഹായിച്ചേക്കാം:
- കുത്തിവയ്പ്പുകൾ: വാക്സിനേഷനുകളെക്കുറിച്ച് കാലികമായി അറിഞ്ഞിരിക്കുന്നത് നാഡികൾക്ക് കേടുപാടുകൾ വരുത്തുന്ന അണുബാധകൾ തടയാൻ സഹായിക്കും.
- ശുചിത്വ രീതികൾ: മുഖ നാഡിയെ ബാധിക്കുന്ന അണുബാധകൾക്കുള്ള സാധ്യത കുറയ്ക്കാൻ നല്ല ശുചിത്വം സഹായിക്കും.
- ഭക്ഷണക്രമത്തിലെ മാറ്റങ്ങൾ: ആന്റിഓക്സിഡന്റുകളും ആന്റി-ഇൻഫ്ലമേറ്ററി ഭക്ഷണങ്ങളും അടങ്ങിയ ഭക്ഷണക്രമം നാഡികളുടെ ആരോഗ്യത്തെ സഹായിച്ചേക്കാം.
- ജീവിതശൈലി മാറ്റങ്ങൾ: പതിവായി വ്യായാമം, സമ്മർദ്ദ നിയന്ത്രണം, മതിയായ ഉറക്കം എന്നിവ മൊത്തത്തിലുള്ള ക്ഷേമത്തിന് കാരണമാകുകയും നാഡീ വൈകല്യങ്ങളുടെ സാധ്യത കുറയ്ക്കുകയും ചെയ്യും.
രോഗനിർണയവും ദീർഘകാല വീക്ഷണവും
രോഗത്തിന്റെ സാധാരണ ഗതി
ഹെമിഫേഷ്യൽ സ്പാസ്ം ഉള്ള വ്യക്തികളുടെ രോഗനിർണയം വ്യത്യാസപ്പെടുന്നു. ചികിത്സയിലൂടെ, പ്രത്യേകിച്ച് ബോട്ടുലിനം ടോക്സിൻ കുത്തിവയ്പ്പുകളിലൂടെ, പലർക്കും കാര്യമായ പുരോഗതി അനുഭവപ്പെടുന്നു. എന്നിരുന്നാലും, ചിലർക്ക് ലക്ഷണങ്ങൾ നിയന്ത്രിക്കുന്നതിന് തുടർച്ചയായ ചികിത്സ ആവശ്യമായി വന്നേക്കാം.
പ്രവചനത്തെ സ്വാധീനിക്കുന്ന ഘടകങ്ങൾ
മൊത്തത്തിലുള്ള രോഗനിർണയത്തെ നിരവധി ഘടകങ്ങൾ സ്വാധീനിക്കും, അവയിൽ ചിലത് ഇതാ:
- നേരത്തെയുള്ള രോഗനിർണയം: ഹെമിഫേഷ്യൽ സ്പാസ്ം യഥാസമയം കണ്ടെത്തി ചികിത്സിക്കുന്നതിലൂടെ മികച്ച ഫലങ്ങൾ ലഭിക്കും.
- ചികിത്സ പാലിക്കൽ: ഫലപ്രദമായ ചികിത്സയ്ക്ക് നിർദ്ദേശിച്ച ചികിത്സാ പദ്ധതികൾ പാലിക്കുന്നതും പതിവായി തുടർനടപടികളിൽ പങ്കെടുക്കുന്നതും അത്യാവശ്യമാണ്.
- വ്യക്തിഗത ആരോഗ്യ ഘടകങ്ങൾ: മൊത്തത്തിലുള്ള ആരോഗ്യം, പ്രായം, മറ്റ് മെഡിക്കൽ അവസ്ഥകളുടെ സാന്നിധ്യം എന്നിവ വീണ്ടെടുക്കൽ സാധ്യതകളെ സ്വാധീനിക്കും.
പതിവായി ചോദിക്കുന്ന ചോദ്യങ്ങൾ (പതിവുചോദ്യങ്ങൾ)
- എന്താണ് ഹെമിഫേഷ്യൽ രോഗാവസ്ഥയ്ക്ക് കാരണമാകുന്നത്? മുഖ നാഡിയിലെ പ്രകോപനം മൂലമാണ് ഹെമിഫേഷ്യൽ സ്പാസ്ം പ്രധാനമായും ഉണ്ടാകുന്നത്, പലപ്പോഴും രക്തക്കുഴലുകളുടെ കംപ്രഷൻ മൂലമാണ് ഇത് സംഭവിക്കുന്നത്. വൈറൽ അണുബാധകൾ, ആഘാതം അല്ലെങ്കിൽ ജനിതക മുൻകരുതൽ എന്നിവ മറ്റ് ഘടകങ്ങളിൽ ഉൾപ്പെടാം.
- ഹെമിഫേഷ്യൽ സ്പാസ്ം എങ്ങനെയാണ് നിർണ്ണയിക്കുന്നത്? രോഗനിർണയത്തിൽ സാധാരണയായി രോഗിയുടെ ചരിത്രവും ശാരീരിക പരിശോധനയും ഉൾപ്പെടെയുള്ള ഒരു ക്ലിനിക്കൽ വിലയിരുത്തൽ ഉൾപ്പെടുന്നു. രോഗനിർണയം സ്ഥിരീകരിക്കാൻ ഇലക്ട്രോമിയോഗ്രാഫി (EMG), MRI പോലുള്ള അധിക പരിശോധനകൾ ഉപയോഗിച്ചേക്കാം.
- ഹെമിഫേഷ്യൽ സ്പാസ്മിനുള്ള ചികിത്സാ ഓപ്ഷനുകൾ എന്തൊക്കെയാണ്? ബോട്ടുലിനം ടോക്സിൻ കുത്തിവയ്പ്പുകൾ, ആന്റികൺവൾസന്റ് മരുന്നുകൾ, കഠിനമായ കേസുകളിൽ ശസ്ത്രക്രിയ എന്നിവ ചികിത്സാ ഓപ്ഷനുകളിൽ ഉൾപ്പെടുന്നു. ജീവിതശൈലി മാറ്റങ്ങൾ പോലുള്ള ഔഷധേതര സമീപനങ്ങളും സഹായിച്ചേക്കാം.
- ഹെമിഫേഷ്യൽ സ്പാസ്ം തടയാൻ കഴിയുമോ? എല്ലാ കേസുകളും തടയാൻ കഴിയില്ലെങ്കിലും, നല്ല ശുചിത്വം പാലിക്കുക, സമ്മർദ്ദം നിയന്ത്രിക്കുക, ആരോഗ്യകരമായ ഭക്ഷണക്രമം പിന്തുടരുക എന്നിവ ഹെമിഫേഷ്യൽ സ്പാസ്ം ഉണ്ടാകാനുള്ള സാധ്യത കുറയ്ക്കാൻ സഹായിച്ചേക്കാം.
- ഹെമിഫേഷ്യൽ സ്പാസ്ം ഒരു ഗുരുതരമായ അവസ്ഥയാണോ? ഹെമിഫേഷ്യൽ സ്പാസ്ം ജീവന് ഭീഷണിയല്ല, പക്ഷേ അത് ജീവിത നിലവാരത്തെ സാരമായി ബാധിക്കും. ലക്ഷണങ്ങളെ ഫലപ്രദമായി കൈകാര്യം ചെയ്യുന്നതിന് നേരത്തെയുള്ള രോഗനിർണയവും ചികിത്സയും അത്യാവശ്യമാണ്.
- ഹെമിഫേഷ്യൽ സ്പാസ്മുമായി ബന്ധപ്പെട്ട് എന്തെങ്കിലും സങ്കീർണതകൾ ഉണ്ടോ? ചികിത്സയില്ലാത്ത ഹെമിഫേഷ്യൽ സ്പാസ്ം സാമൂഹിക ഒറ്റപ്പെടൽ, മാനസിക ക്ലേശം, പേശികളുടെ ക്ഷീണം എന്നിവയിലേക്ക് നയിച്ചേക്കാം. നേരത്തെയുള്ള ഇടപെടൽ ഈ സങ്കീർണതകൾ തടയാൻ സഹായിക്കും.
- ഹെമിഫേഷ്യൽ സ്പാസ്മിനുള്ള ചികിത്സ എത്രത്തോളം നീണ്ടുനിൽക്കും? ബോട്ടുലിനം ടോക്സിൻ കുത്തിവയ്പ്പുകളുടെ ഫലങ്ങൾ സാധാരണയായി മൂന്ന് മുതൽ ആറ് മാസം വരെ നീണ്ടുനിൽക്കും, അതിനുശേഷം ആവർത്തിച്ചുള്ള ചികിത്സകൾ ആവശ്യമായി വന്നേക്കാം. വ്യക്തിഗത പ്രതികരണത്തെ അടിസ്ഥാനമാക്കി മറ്റ് ചികിത്സകളുടെ ദൈർഘ്യം വ്യത്യാസപ്പെടാം.
- കുട്ടികളിൽ ഹെമിഫേഷ്യൽ സ്പാസ്ം ഉണ്ടാകുമോ? അതെ, മുതിർന്നവരിൽ ഹെമിഫേഷ്യൽ സ്പാസ്ം കൂടുതലായി കാണപ്പെടുന്നുണ്ടെങ്കിലും, കുട്ടികളെയും ഇത് ബാധിച്ചേക്കാം. പീഡിയാട്രിക് രോഗികൾക്ക് ചികിത്സാ സമീപനങ്ങൾ വ്യത്യസ്തമായിരിക്കാം.
- ഹെമിഫേഷ്യൽ സ്പാസ്മിന് ഞാൻ എപ്പോഴാണ് ഒരു ഡോക്ടറെ കാണേണ്ടത്? പെട്ടെന്ന് മുഖത്തിന് ബലഹീനത, കഠിനമായ തലവേദന, അല്ലെങ്കിൽ കൂടുതൽ ഗുരുതരമായ അവസ്ഥയെ സൂചിപ്പിക്കുന്ന മറ്റ് അസ്വസ്ഥതകൾ എന്നിവ അനുഭവപ്പെടുകയാണെങ്കിൽ നിങ്ങൾ വൈദ്യസഹായം തേടണം.
- ഹെമിഫേഷ്യൽ സ്പാസ്ം നിയന്ത്രിക്കാൻ സഹായിക്കുന്ന ജീവിതശൈലി മാറ്റങ്ങൾ എന്തൊക്കെയാണ്? സ്ട്രെസ് മാനേജ്മെന്റ് ടെക്നിക്കുകൾ, പതിവ് വ്യായാമം, സമീകൃതാഹാരം, മതിയായ ഉറക്കം എന്നിവയെല്ലാം ഹെമിഫേഷ്യൽ സ്പാസ്ം ലക്ഷണങ്ങളെ മികച്ച രീതിയിൽ കൈകാര്യം ചെയ്യുന്നതിന് സഹായിക്കും.
എപ്പോഴാണ് ഒരു ഡോക്ടറെ കാണേണ്ടത്
ഇനിപ്പറയുന്ന ലക്ഷണങ്ങളിൽ ഏതെങ്കിലും നിങ്ങൾക്ക് അനുഭവപ്പെടുകയാണെങ്കിൽ വൈദ്യസഹായം തേടേണ്ടത് അത്യാവശ്യമാണ്:
- പെട്ടെന്ന് മുഖത്തെ ബലഹീനത അല്ലെങ്കിൽ പക്ഷാഘാതം.
- കഠിനമായ തലവേദന അല്ലെങ്കിൽ കഴുത്തിലെ കാഠിന്യം.
- കാഴ്ചയിലോ കേൾവിയിലോ ഉള്ള മാറ്റങ്ങൾ.
- സംസാരിക്കാനോ വിഴുങ്ങാനോ ഉള്ള ബുദ്ധിമുട്ട്.
ഉപസംഹാരവും നിരാകരണവും
ഹെമിഫേഷ്യൽ സ്പാസ്ം എന്നത് ഒരു വ്യക്തിയുടെ ജീവിത നിലവാരത്തെ സാരമായി ബാധിക്കുന്ന ഒരു സങ്കീർണ്ണമായ ന്യൂറോളജിക്കൽ അവസ്ഥയാണ്. ഫലപ്രദമായ ചികിത്സയ്ക്ക് അതിന്റെ കാരണങ്ങൾ, ലക്ഷണങ്ങൾ, ചികിത്സാ ഓപ്ഷനുകൾ എന്നിവ മനസ്സിലാക്കേണ്ടത് നിർണായകമാണ്. നിങ്ങൾക്കോ നിങ്ങൾക്ക് അറിയാവുന്ന ആർക്കെങ്കിലുമോ ഹെമിഫേഷ്യൽ സ്പാസ്മിന്റെ ലക്ഷണങ്ങൾ അനുഭവപ്പെടുന്നുണ്ടെങ്കിൽ, ശരിയായ രോഗനിർണയത്തിനും ചികിത്സാ പദ്ധതിക്കും ഒരു ഹെൽത്ത് കെയർ പ്രൊഫഷണലിനെ സമീപിക്കേണ്ടത് അത്യാവശ്യമാണ്.
നിരാകരണം: ഈ ലേഖനം വിവരദായക ഉദ്ദേശങ്ങൾക്ക് മാത്രമുള്ളതാണ്, പ്രൊഫഷണൽ മെഡിക്കൽ ഉപദേശത്തിന് പകരമാവില്ല. നിങ്ങളുടെ ആരോഗ്യവുമായി ബന്ധപ്പെട്ട മെഡിക്കൽ ആശങ്കകൾക്കോ ചോദ്യങ്ങൾക്കോ എല്ലായ്പ്പോഴും ഒരു ആരോഗ്യ സംരക്ഷണ ദാതാവിനെ സമീപിക്കുക.


 ചെന്നൈയിലെ ഏറ്റവും അടുത്തുള്ള ആശുപത്രി
ചെന്നൈയിലെ ഏറ്റവും അടുത്തുള്ള ആശുപത്രി

