- ചികിത്സകളും നടപടിക്രമങ്ങളും
- കൊളോനോസ്കോപ്പി - നടപടിക്രമങ്ങൾ,...
കൊളോനോസ്കോപ്പി - നടപടിക്രമങ്ങൾ, തയ്യാറെടുപ്പ്, ചെലവ്, വീണ്ടെടുക്കൽ
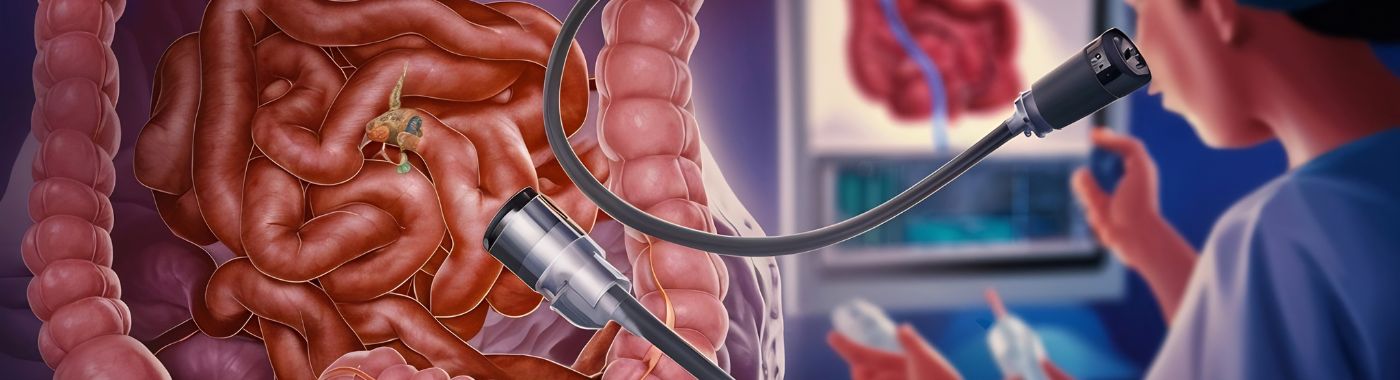
എന്താണ് കൊളോനോസ്കോപ്പി?
കൊളോനോസ്കോപ്പി എന്നത് ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾക്ക് വൻകുടലിന്റെ ഉൾഭാഗം, മലാശയം, വൻകുടൽ എന്നിവ ഉൾപ്പെടെ പരിശോധിക്കാൻ അനുവദിക്കുന്ന ഒരു മെഡിക്കൽ പ്രക്രിയയാണ്. കൊളോനോസ്കോപ്പ് എന്ന ഫ്ലെക്സിബിൾ ട്യൂബ് ഉപയോഗിച്ചാണ് ഈ പരിശോധന നടത്തുന്നത്, അതിൽ ഒരു ലൈറ്റും ക്യാമറയും സജ്ജീകരിച്ചിരിക്കുന്നു. കൊളോനോസ്കോപ്പ് മലാശയത്തിലൂടെ തിരുകുകയും വൻകുടലിലൂടെ മുന്നോട്ട് കൊണ്ടുപോകുകയും ചെയ്യുന്നു, ഇത് കുടൽ പാളിയുടെ തത്സമയ ചിത്രങ്ങൾ നൽകുന്നു.
കൊളോനോസ്കോപ്പിയുടെ പ്രാഥമിക ലക്ഷ്യം വൻകുടലിലെ അസാധാരണത്വങ്ങൾ, ഉദാഹരണത്തിന് പോളിപ്സ്, ട്യൂമറുകൾ, വീക്കം അല്ലെങ്കിൽ രക്തസ്രാവം എന്നിവ കണ്ടെത്തുക എന്നതാണ്. കാൻസറുമായി ബന്ധപ്പെട്ട മരണങ്ങളുടെ പ്രധാന കാരണങ്ങളിലൊന്നായ കൊളോറെക്ടൽ ക്യാൻസർ നേരത്തേ കണ്ടെത്തുന്നതിനും തടയുന്നതിനും ഇത് ഒരു നിർണായക ഉപകരണമാണ്. നടപടിക്രമത്തിനിടെ പോളിപ്സ് തിരിച്ചറിഞ്ഞ് നീക്കം ചെയ്യുന്നതിലൂടെ, ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾക്ക് വൻകുടൽ കാൻസർ വരാനുള്ള സാധ്യത ഗണ്യമായി കുറയ്ക്കാൻ കഴിയും.
കോശജ്വലന മലവിസർജ്ജനം (IBD), ക്രോൺസ് രോഗം, വൻകുടൽ പുണ്ണ് എന്നിവയുൾപ്പെടെയുള്ള വിവിധ ദഹനനാളത്തിന്റെ അവസ്ഥകൾ നിർണ്ണയിക്കുന്നതിനും കൊളോനോസ്കോപ്പി ഉപയോഗിക്കുന്നു. കൂടാതെ, വിശദീകരിക്കാത്ത വയറുവേദന, മലാശയ രക്തസ്രാവം അല്ലെങ്കിൽ മലവിസർജ്ജന ശീലങ്ങളിലെ മാറ്റങ്ങൾ തുടങ്ങിയ ലക്ഷണങ്ങൾ അന്വേഷിക്കാൻ ഇത് സഹായിക്കും.
എന്തിനാണ് കൊളോനോസ്കോപ്പി ചെയ്യുന്നത്?
കൂടുതൽ അന്വേഷണം ആവശ്യമുള്ള പ്രത്യേക ലക്ഷണങ്ങളോ അവസ്ഥകളോ അനുഭവിക്കുന്ന വ്യക്തികൾക്കാണ് കൊളോനോസ്കോപ്പി സാധാരണയായി ശുപാർശ ചെയ്യുന്നത്. കൊളോനോസ്കോപ്പിക്ക് വിധേയമാകുന്നതിനുള്ള സാധാരണ കാരണങ്ങൾ ഇവയാണ്:
1. മലാശയ രക്തസ്രാവം: ഒരു രോഗിക്ക് മലത്തിൽ രക്തം അനുഭവപ്പെടുകയോ മലാശയത്തിൽ നിന്ന് രക്തസ്രാവം അനുഭവപ്പെടുകയോ ചെയ്താൽ, രക്തസ്രാവത്തിന്റെ ഉറവിടം തിരിച്ചറിയാൻ കൊളോനോസ്കോപ്പി സഹായിക്കും, അത് മൂലക്കുരു, പോളിപ്സ്, അല്ലെങ്കിൽ കാൻസർ പോലുള്ള ഗുരുതരമായ അവസ്ഥകൾ എന്നിവയാണെങ്കിലും.
2. വിശദീകരിക്കാത്ത വയറുവേദന: മറ്റ് കാരണങ്ങളാൽ ഉണ്ടാകാൻ സാധ്യതയില്ലാത്ത തുടർച്ചയായ വയറുവേദന, ഗുരുതരമായ ദഹനസംബന്ധമായ പ്രശ്നങ്ങൾ ഒഴിവാക്കാൻ ഒരു ഡോക്ടർ ഒരു കൊളോനോസ്കോപ്പി ശുപാർശ ചെയ്യാൻ ഇടയാക്കും.
3. കുടൽ ശീലങ്ങളിലെ മാറ്റങ്ങൾ: മലവിസർജ്ജന ശീലങ്ങളിലെ ഗണ്യമായ മാറ്റങ്ങൾ, ഉദാഹരണത്തിന് ഏതാനും ആഴ്ചകളിൽ കൂടുതൽ നീണ്ടുനിൽക്കുന്ന വയറിളക്കം അല്ലെങ്കിൽ മലബന്ധം, അടിസ്ഥാന കാരണങ്ങൾ അന്വേഷിക്കാൻ ഒരു കൊളോനോസ്കോപ്പിയെ പ്രേരിപ്പിച്ചേക്കാം.
4. കൊളോറെക്റ്റൽ ക്യാൻസറിന്റെ കുടുംബ ചരിത്രം: കുടുംബത്തിൽ വൻകുടൽ കാൻസറിന്റെയോ പോളിപ്സിന്റെയോ ചരിത്രമുള്ള വ്യക്തികൾ, രോഗലക്ഷണങ്ങൾ പ്രകടിപ്പിച്ചില്ലെങ്കിൽപ്പോലും, ഒരു പ്രതിരോധ നടപടിയായി പതിവായി കൊളോനോസ്കോപ്പി നടത്താൻ നിർദ്ദേശിക്കപ്പെട്ടേക്കാം.
5. കൊളോറെക്റ്റൽ കാൻസറിനുള്ള സ്ക്രീനിംഗ്: ശരാശരി അപകടസാധ്യതയുള്ള വ്യക്തികൾക്ക്, 45 വയസ്സ് മുതൽ കൊളോണോസ്കോപ്പികൾ പരിശോധിക്കാൻ ശുപാർശ ചെയ്യുന്നു, അല്ലെങ്കിൽ അപകടസാധ്യത ഘടകങ്ങളുള്ളവർക്ക് അതിനുമുമ്പ്. അർബുദത്തിനു മുമ്പുള്ള പോളിപ്സ് കാൻസറായി വികസിക്കുന്നതിന് മുമ്പ് അവയെ കണ്ടെത്തുന്നതിനാണ് ഈ മുൻകരുതൽ സമീപനം ലക്ഷ്യമിടുന്നത്.
6. കോശജ്വലന കുടൽ രോഗ നിരീക്ഷണം: IBD രോഗനിർണയം നടത്തിയ രോഗികൾക്ക് അവസ്ഥ നിരീക്ഷിക്കുന്നതിനും ചികിത്സയുടെ ഫലപ്രാപ്തി വിലയിരുത്തുന്നതിനും പതിവായി കൊളോനോസ്കോപ്പികൾ ആവശ്യമായി വന്നേക്കാം.
7. അസാധാരണ ഇമേജിംഗിനെക്കുറിച്ചുള്ള ഫോളോ-അപ്പ്: സിടി സ്കാൻ അല്ലെങ്കിൽ എംആർഐ പോലുള്ള മറ്റ് ഇമേജിംഗ് പരിശോധനകൾ വൻകുടലിലെ അസാധാരണതകൾ വെളിപ്പെടുത്തിയാൽ, കൂടുതൽ വിലയിരുത്തലിനായി ഒരു കൊളോനോസ്കോപ്പി ആവശ്യമായി വന്നേക്കാം.
കൊളോനോസ്കോപ്പിക്കുള്ള സൂചനകൾ
നിരവധി ക്ലിനിക്കൽ സാഹചര്യങ്ങളും കണ്ടെത്തലുകളും ഒരു കൊളോനോസ്കോപ്പിയുടെ ആവശ്യകതയെ സൂചിപ്പിക്കുന്നു. ഇവയിൽ ഇവ ഉൾപ്പെടുന്നു:
-പോസിറ്റീവ് ഫെക്കൽ ഒക്ൾട്ട് ബ്ലഡ് ടെസ്റ്റ് (FOBT): മലം പരിശോധന രക്തത്തിന്റെ സാന്നിധ്യം സൂചിപ്പിക്കുന്നുവെങ്കിൽ, കാരണം നിർണ്ണയിക്കാൻ ഒരു കൊളോനോസ്കോപ്പി പലപ്പോഴും ശുപാർശ ചെയ്യപ്പെടുന്നു.
-അസാധാരണ ഇമേജിംഗ് ഫലങ്ങൾ: സിടി സ്കാനിൽ കണ്ടെത്തിയ പോളിപ്സ് അല്ലെങ്കിൽ പിണ്ഡം പോലുള്ള ഇമേജിംഗ് പഠനങ്ങളിൽ നിന്നുള്ള കണ്ടെത്തലുകൾ കൂടുതൽ അന്വേഷണത്തിനായി ഒരു കൊളോനോസ്കോപ്പി ആവശ്യമായി വന്നേക്കാം.
പോളിപ്സിന്റെ ചരിത്രം: കൊളോറെക്ടൽ പോളിപ്സിന്റെ ചരിത്രമുള്ള രോഗികൾക്ക് പുതിയ പോളിപ്സ് അല്ലെങ്കിൽ കൊളോറെക്ടൽ കാൻസർ വരാനുള്ള സാധ്യത കൂടുതലാണ്, അതിനാൽ നിരീക്ഷണത്തിന് പതിവായി കൊളോനോസ്കോപ്പികൾ അത്യാവശ്യമാണ്.
- IBD യുടെ ലക്ഷണങ്ങൾ: വിട്ടുമാറാത്ത വയറിളക്കം, വയറുവേദന, ശരീരഭാരം കുറയൽ തുടങ്ങിയ കോശജ്വലന മലവിസർജ്ജന രോഗങ്ങളുമായി പൊരുത്തപ്പെടുന്ന ലക്ഷണങ്ങളുള്ള രോഗികൾക്ക് രോഗനിർണയത്തിനും ചികിത്സയ്ക്കും ഒരു കൊളോനോസ്കോപ്പി ആവശ്യമായി വന്നേക്കാം.
- പ്രായവും അപകട ഘടകങ്ങളും: 45 വയസ്സിനു മുകളിലുള്ള വ്യക്തികൾ, അല്ലെങ്കിൽ കുടുംബത്തിൽ കൊളോറെക്ടൽ ക്യാൻസർ അല്ലെങ്കിൽ അപകടസാധ്യത കൂടുതലുള്ള ജനിതക സിൻഡ്രോമുകൾ ഉള്ളവർ, പലപ്പോഴും സ്ക്രീനിംഗ് കൊളോനോസ്കോപ്പികൾക്ക് വിധേയരാകാൻ നിർദ്ദേശിക്കപ്പെടുന്നു.
-കാൻസർ ചികിത്സയ്ക്കു ശേഷമുള്ള നിരീക്ഷണം: വൻകുടൽ കാൻസറിന് ചികിത്സ ലഭിച്ച രോഗികൾക്ക് ആവർത്തനം നിരീക്ഷിക്കാൻ പതിവായി കൊളോനോസ്കോപ്പികൾ ആവശ്യമായി വന്നേക്കാം.
കൊളോനോസ്കോപ്പിയുടെ തരങ്ങൾ
കൊളോനോസ്കോപ്പിക്ക് വ്യത്യസ്തമായ ഉപവിഭാഗങ്ങളൊന്നുമില്ലെങ്കിലും, സാങ്കേതികതയിലും ഉദ്ദേശ്യത്തിലും ക്ലിനിക്കലിയിൽ അംഗീകരിക്കപ്പെട്ട വ്യത്യാസങ്ങളുണ്ട്. ഇവയിൽ ഇവ ഉൾപ്പെടുന്നു:
1. ഡയഗ്നോസ്റ്റിക് കൊളോനോസ്കോപ്പി: ലക്ഷണങ്ങളോ അസാധാരണത്വങ്ങളോ അന്വേഷിക്കുന്നതിനായി നടത്തുന്ന സ്റ്റാൻഡേർഡ് നടപടിക്രമമാണിത്. വൻകുടലിനെയും മലാശയത്തെയും ബാധിക്കുന്ന അവസ്ഥകൾ നിർണ്ണയിക്കുക എന്നതാണ് ഇതിന്റെ ലക്ഷ്യം.
2. സ്ക്രീനിംഗ് കൊളോനോസ്കോപ്പി: രോഗലക്ഷണങ്ങളില്ലാത്ത വ്യക്തികളിൽ പ്രീകാൻസറസ് പോളിപ്സ് അല്ലെങ്കിൽ വൻകുടൽ കാൻസർ നേരത്തേ കണ്ടെത്തുന്നതിനാണ് ഈ തരം ശസ്ത്രക്രിയ നടത്തുന്നത്. 45 വയസ്സ് മുതൽ ആരംഭിക്കുന്ന ശരാശരി അപകടസാധ്യതയുള്ള വ്യക്തികൾക്ക് ശുപാർശ ചെയ്യുന്ന ഒരു പ്രതിരോധ നടപടിയാണിത്.
3. തെറാപ്പിറ്റിക് കൊളോനോസ്കോപ്പി: ചില സന്ദർഭങ്ങളിൽ, കൊളോനോസ്കോപ്പി രോഗനിർണയത്തിന് മാത്രമല്ല, ചികിത്സയ്ക്കും ഉപയോഗിക്കുന്നു. നടപടിക്രമത്തിനിടയിൽ, ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾക്ക് പോളിപ്സ് നീക്കം ചെയ്യാനോ ബയോപ്സി എടുക്കാനോ രക്തസ്രാവമുള്ള മുറിവുകൾ ചികിത്സിക്കാനോ കഴിയും.
4. വെർച്വൽ കൊളോനോസ്കോപ്പി: സിടി കൊളോണോഗ്രാഫി എന്നും അറിയപ്പെടുന്ന ഇത് വൻകുടലിന്റെ ഒരു വെർച്വൽ ഇമേജ് സൃഷ്ടിക്കാൻ സിടി സ്കാനുകൾ ഉപയോഗിക്കുന്ന ഒരു നോൺ-ഇൻവേസീവ് ഇമേജിംഗ് സാങ്കേതികതയാണ്. പരമ്പരാഗത കൊളോനോസ്കോപ്പിക്ക് പകരമാവില്ലെങ്കിലും, സ്റ്റാൻഡേർഡ് നടപടിക്രമങ്ങൾക്ക് വിധേയമാകാൻ കഴിയാത്ത രോഗികളിൽ സ്ക്രീനിങ്ങിനായി ഇത് ഉപയോഗിക്കാം.
ഉപസംഹാരമായി, ഗുരുതരമായ ദഹനനാള അവസ്ഥകൾ, പ്രത്യേകിച്ച് വൻകുടൽ കാൻസർ എന്നിവ കണ്ടെത്തുന്നതിനും തടയുന്നതിനും കൊളോണോസ്കോപ്പി ഒരു സുപ്രധാന പ്രക്രിയയാണ്. നടപടിക്രമത്തിന്റെ കാരണങ്ങൾ, അതിന്റെ ഉപയോഗത്തിനുള്ള സൂചനകൾ, ലഭ്യമായ കൊളോണോസ്കോപ്പിയുടെ തരങ്ങൾ എന്നിവ മനസ്സിലാക്കുന്നത് രോഗികളെ മുൻകരുതൽ ആരോഗ്യ മാനേജ്മെന്റിൽ ഏർപ്പെടാൻ പ്രാപ്തരാക്കും. പതിവ് സ്ക്രീനിംഗുകളും സമയബന്ധിതമായ ഇടപെടലുകളും മികച്ച ഫലങ്ങൾ നേടുന്നതിനും ജീവിത നിലവാരം മെച്ചപ്പെടുത്തുന്നതിനും കാരണമാകും.
കൊളോനോസ്കോപ്പിക്കുള്ള ദോഷഫലങ്ങൾ
വൻകുടൽ സംബന്ധമായ പ്രശ്നങ്ങൾ കണ്ടെത്തുന്നതിനും തടയുന്നതിനും കൊളോനോസ്കോപ്പി ഒരു വിലപ്പെട്ട ഉപകരണമാണെങ്കിലും, ചില വ്യവസ്ഥകളോ ഘടകങ്ങളോ രോഗിയെ ഈ നടപടിക്രമത്തിന് അനുയോജ്യമല്ലാതാക്കിയേക്കാം. സുരക്ഷയും ഫലപ്രാപ്തിയും ഉറപ്പാക്കുന്നതിന് രോഗികൾക്കും ആരോഗ്യ സംരക്ഷണ ദാതാക്കൾക്കും ഈ വിപരീതഫലങ്ങൾ മനസ്സിലാക്കുന്നത് നിർണായകമാണ്.
1. ഗുരുതരമായ കാർഡിയോപൾമണറി രോഗം: ഗുരുതരമായ ഹൃദയ, ശ്വാസകോശ സംബന്ധമായ അസുഖങ്ങളുള്ള രോഗികൾക്ക് മയക്കമരുന്ന് നൽകുമ്പോഴും നടപടിക്രമത്തിനിടയിലും അപകടസാധ്യത കൂടുതലായിരിക്കാം. കഠിനമായ ക്രോണിക് ഒബ്സ്ട്രക്റ്റീവ് പൾമണറി ഡിസീസ് (സിഒപിഡി) അല്ലെങ്കിൽ അസ്ഥിരമായ ആൻജീന പോലുള്ള അവസ്ഥകൾ പ്രക്രിയയെ സങ്കീർണ്ണമാക്കിയേക്കാം.
2. കുടൽ തടസ്സം: രോഗിക്ക് പൂർണ്ണമായോ ഭാഗികമായോ കുടൽ തടസ്സം ഉണ്ടെങ്കിൽ, കൊളോനോസ്കോപ്പി നടത്തുന്നത് അപകടകരമാണ്. ഈ നടപടിക്രമം തടസ്സം വർദ്ധിപ്പിക്കുകയോ കുടലിൽ സുഷിരം ഉണ്ടാകുകയോ ചെയ്തേക്കാം.
3. സമീപകാല കുടൽ ശസ്ത്രക്രിയ: അടുത്തിടെ കുടൽ ശസ്ത്രക്രിയയ്ക്ക് വിധേയരായ വ്യക്തികൾ കൊളോനോസ്കോപ്പിക്ക് അനുയോജ്യരല്ലായിരിക്കാം. രോഗശാന്തി പ്രക്രിയ തടസ്സപ്പെടാം, സങ്കീർണതകൾക്കുള്ള സാധ്യത വർദ്ധിക്കും.
4. സജീവമായ ദഹനനാള രക്തസ്രാവം: രക്തസ്രാവം നിയന്ത്രിക്കുന്നതുവരെ ദഹനനാളത്തിൽ നിന്ന് സജീവമായ രക്തസ്രാവം അനുഭവിക്കുന്ന രോഗികൾ കൊളോനോസ്കോപ്പിക്ക് അനുയോജ്യരായേക്കില്ല. ഈ നടപടിക്രമം രക്തസ്രാവം കൂടുതൽ വഷളാക്കുകയോ രോഗനിർണയം സങ്കീർണ്ണമാക്കുകയോ ചെയ്തേക്കാം.
5. കടുത്ത വീക്കം ഉണ്ടാക്കുന്ന കുടൽ രോഗം (IBD): കഠിനമായ വൻകുടൽ പുണ്ണ് അല്ലെങ്കിൽ ക്രോൺസ് രോഗം ഉണ്ടാകുമ്പോൾ, വൻകുടൽ വളരെ വീക്കം സംഭവിച്ച് സുരക്ഷിതമായി കൊളോനോസ്കോപ്പി നടത്താൻ കഴിയില്ല. അത്തരം സാഹചര്യങ്ങളിൽ, ഇതര രോഗനിർണയ രീതികൾ പരിഗണിക്കാവുന്നതാണ്.
6. സെഡേറ്റീവ്സിനുള്ള അലർജി പ്രതികരണങ്ങൾ: കൊളോനോസ്കോപ്പി സമയത്ത് സാധാരണയായി ഉപയോഗിക്കുന്ന മയക്കമരുന്നുകളോട് രോഗിക്ക് അലർജിയുണ്ടെങ്കിൽ, അത് ഗുരുതരമായ അപകടസാധ്യത സൃഷ്ടിച്ചേക്കാം. ഇതര മയക്ക രീതികളോ അനസ്തേഷ്യയോ പര്യവേക്ഷണം ചെയ്യേണ്ടി വന്നേക്കാം.
7. ഗർഭം: ഗർഭകാലത്ത് കൊളോനോസ്കോപ്പി ഒരു സമ്പൂർണ്ണ വിപരീതഫലമല്ലെങ്കിലും, ജാഗ്രതയോടെയാണ് സമീപിക്കേണ്ടത്. അമ്മയ്ക്കും ഗര്ഭപിണ്ഡത്തിനുമുള്ള അപകടസാധ്യതകൾ ശ്രദ്ധാപൂർവ്വം തൂക്കിനോക്കണം.
8. നിർദ്ദേശങ്ങൾ പാലിക്കാൻ കഴിയാത്തത്: ഭക്ഷണ നിയന്ത്രണങ്ങൾ അല്ലെങ്കിൽ മലവിസർജ്ജനം പോലുള്ള നടപടിക്രമങ്ങൾക്ക് മുമ്പുള്ള നിർദ്ദേശങ്ങൾ പാലിക്കാൻ കഴിയാത്ത രോഗികൾ അനുയോജ്യരായ സ്ഥാനാർത്ഥികളല്ലായിരിക്കാം. വിജയകരമായ കൊളോനോസ്കോപ്പിക്ക് ശരിയായ തയ്യാറെടുപ്പ് അത്യാവശ്യമാണ്.
9. കടുത്ത നിർജ്ജലീകരണം അല്ലെങ്കിൽ ഇലക്ട്രോലൈറ്റ് അസന്തുലിതാവസ്ഥ: ഗണ്യമായ നിർജ്ജലീകരണം അല്ലെങ്കിൽ ഇലക്ട്രോലൈറ്റുകളുടെ അസന്തുലിതാവസ്ഥ ഉള്ള രോഗികൾക്ക് നടപടിക്രമത്തിനിടയിൽ കൂടുതൽ അപകടസാധ്യതകൾ നേരിടേണ്ടി വന്നേക്കാം. ഒരു കൊളോനോസ്കോപ്പി ഷെഡ്യൂൾ ചെയ്യുന്നതിന് മുമ്പ് ഈ അവസ്ഥകൾ പരിഹരിക്കേണ്ടതാണ്.
10. ചില മരുന്നുകൾ: ചില മരുന്നുകൾ, പ്രത്യേകിച്ച് ആൻറിഓകോഗുലന്റുകൾ അല്ലെങ്കിൽ രക്തം നേർപ്പിക്കുന്ന മരുന്നുകൾ, നടപടിക്രമത്തിന് മുമ്പ് ക്രമീകരിക്കുകയോ താൽക്കാലികമായി നിർത്തുകയോ ചെയ്യേണ്ടി വന്നേക്കാം. രോഗികൾ അവരുടെ മരുന്നുകളുടെ ചരിത്രം അവരുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവുമായി ചർച്ച ചെയ്യണം.
കൊളോനോസ്കോപ്പിക്ക് എങ്ങനെ തയ്യാറെടുക്കാം
കൊളോനോസ്കോപ്പിക്കുള്ള തയ്യാറെടുപ്പ് നടപടിക്രമം സുരക്ഷിതവും ഫലപ്രദവുമാണെന്ന് ഉറപ്പാക്കുന്ന ഒരു നിർണായക ഘട്ടമാണ്. ശരിയായ തയ്യാറെടുപ്പ് വൻകുടലിലെ മലം നീക്കം ചെയ്യാൻ സഹായിക്കുന്നു, അതുവഴി കുടൽ പാളിയുടെ വ്യക്തമായ കാഴ്ച ലഭിക്കുന്നു. കൊളോനോസ്കോപ്പിക്ക് എങ്ങനെ തയ്യാറെടുക്കാം എന്നതിനെക്കുറിച്ചുള്ള സമഗ്രമായ ഒരു ഗൈഡ് ഇതാ:
1. ഭക്ഷണക്രമത്തിലെ മാറ്റങ്ങൾ: ശസ്ത്രക്രിയയ്ക്ക് ഏകദേശം മൂന്ന് ദിവസം മുമ്പ്, രോഗികൾക്ക് സാധാരണയായി കുറഞ്ഞ നാരുകളുള്ള ഭക്ഷണത്തിലേക്ക് മാറാൻ നിർദ്ദേശിക്കപ്പെടുന്നു. ഇതിൽ ധാന്യങ്ങൾ, നട്സ്, വിത്തുകൾ, അസംസ്കൃത പഴങ്ങളും പച്ചക്കറികളും ഒഴിവാക്കുന്നത് ഉൾപ്പെടുന്നു. പകരം, വെളുത്ത റൊട്ടി, അരി, നന്നായി വേവിച്ച പച്ചക്കറികൾ എന്നിവ തിരഞ്ഞെടുക്കുക.
2. വ്യക്തമായ ദ്രാവക ഭക്ഷണക്രമം: കൊളോനോസ്കോപ്പിക്ക് ഒരു ദിവസം മുമ്പ്, രോഗികൾ വ്യക്തമായ ദ്രാവക ഭക്ഷണക്രമം പാലിക്കേണ്ടതുണ്ട്. ഇതിൽ വെള്ളം, ചാറു, വ്യക്തമായ ജ്യൂസുകൾ (പൾപ്പ് ഇല്ലാതെ), ജെലാറ്റിൻ എന്നിവ ഉൾപ്പെടുന്നു. ചുവപ്പ് അല്ലെങ്കിൽ പർപ്പിൾ നിറത്തിലുള്ള ഏതെങ്കിലും ദ്രാവകങ്ങൾ ഒഴിവാക്കുക, കാരണം നടപടിക്രമത്തിനിടെ അവ രക്തമാണെന്ന് തെറ്റിദ്ധരിക്കപ്പെടാം.
3. കുടൽ തയ്യാറാക്കൽ: രോഗികൾക്ക് ഒരു മലവിസർജ്ജന ലായനി നിർദ്ദേശിക്കും, ഇത് വൻകുടലിനെ ശുദ്ധീകരിക്കാൻ സഹായിക്കുന്ന ഒരു പോഷകമാണ്. സാധാരണയായി ഈ ലായനി നടപടിക്രമത്തിന് മുമ്പുള്ള വൈകുന്നേരം കഴിക്കാറുണ്ട്, കൂടാതെ വലിയ അളവിൽ ദ്രാവകം കുടിക്കേണ്ടി വന്നേക്കാം. വൻകുടൽ വേണ്ടത്ര തയ്യാറായിട്ടുണ്ടെന്ന് ഉറപ്പാക്കാൻ നിർദ്ദേശങ്ങൾ ശ്രദ്ധാപൂർവ്വം പാലിക്കേണ്ടത് അത്യാവശ്യമാണ്.
4. ജലാംശം: തയ്യാറെടുപ്പ് ഘട്ടത്തിൽ ജലാംശം നിലനിർത്തേണ്ടത് നിർണായകമാണ്. പ്രത്യേകിച്ച് ബവൽ പ്രെപ്പ് ലായനി കഴിച്ചതിനുശേഷം, നിർജ്ജലീകരണം തടയാൻ രോഗികൾ ധാരാളം ദ്രാവകങ്ങൾ കുടിക്കണം.
5. മരുന്നുകൾ: രോഗികൾ കഴിക്കുന്ന എല്ലാ മരുന്നുകളെക്കുറിച്ചും അവരുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവിനെ അറിയിക്കണം. ചില മരുന്നുകൾ, പ്രത്യേകിച്ച് രക്തം നേർപ്പിക്കുന്ന മരുന്നുകൾ, നടപടിക്രമത്തിന് മുമ്പ് ക്രമീകരിക്കേണ്ടി വന്നേക്കാം. ഏതൊക്കെ മരുന്നുകൾ കഴിക്കണം അല്ലെങ്കിൽ ഒഴിവാക്കണം എന്നതിനെക്കുറിച്ചുള്ള ദാതാവിന്റെ നിർദ്ദേശങ്ങൾ പാലിക്കുക.
6. ഗതാഗത ക്രമീകരണങ്ങൾ: കൊളോനോസ്കോപ്പി സമയത്ത് സാധാരണയായി സെഡേഷൻ ഉപയോഗിക്കുന്നതിനാൽ, രോഗികൾക്ക് പിന്നീട് വീട്ടിലേക്ക് കൊണ്ടുപോകാൻ ആരെയെങ്കിലും ആവശ്യമുണ്ട്. മുൻകൂട്ടി ഗതാഗത സൗകര്യം ഒരുക്കേണ്ടത് പ്രധാനമാണ്.
7. വസ്ത്രവും സുഖവും: ശസ്ത്രക്രിയയുടെ ദിവസം, സുഖകരവും അയഞ്ഞതുമായ വസ്ത്രങ്ങൾ ധരിക്കുക. രോഗികളോട് ആശുപത്രി ഗൗൺ ധരിക്കാൻ ആവശ്യപ്പെട്ടേക്കാം, എന്നാൽ സുഖപ്രദമായ വസ്ത്രങ്ങൾ ഏതൊരു ഉത്കണ്ഠയും ലഘൂകരിക്കാൻ സഹായിക്കും.
8. നേരത്തെ എത്തുക: രോഗികൾ നേരത്തെ തന്നെ ആശുപത്രിയിൽ എത്തണം, അതുവഴി പരിശോധനയ്ക്കും നടപടിക്രമങ്ങൾക്ക് മുമ്പുള്ള ആവശ്യമായ വിലയിരുത്തലുകൾക്കും സമയം ലഭിക്കും. അവസാന നിമിഷത്തെ ചോദ്യങ്ങൾ ചോദിക്കാനുള്ള അവസരവും ഇത് നൽകുന്നു.
9. ആശങ്കകൾ ചർച്ച ചെയ്യുക: നടപടിക്രമത്തെക്കുറിച്ച് രോഗികൾക്ക് എന്തെങ്കിലും ആശങ്കകളോ ചോദ്യങ്ങളോ ഉണ്ടെങ്കിൽ, അവർ അവരുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവുമായി മുൻകൂട്ടി ചർച്ച ചെയ്യണം. എന്താണ് പ്രതീക്ഷിക്കേണ്ടതെന്ന് മനസ്സിലാക്കുന്നത് ഉത്കണ്ഠ കുറയ്ക്കാൻ സഹായിക്കും.
10. നിർദ്ദിഷ്ട നിർദ്ദേശങ്ങൾ പാലിക്കുക: ഓരോ ആരോഗ്യ സംരക്ഷണ ദാതാവിനും വ്യക്തിഗത ആരോഗ്യ ആവശ്യങ്ങൾ അടിസ്ഥാനമാക്കി പ്രത്യേക നിർദ്ദേശങ്ങൾ ഉണ്ടായിരിക്കാം. വിജയകരമായ കൊളോനോസ്കോപ്പിക്ക് ഈ നിർദ്ദേശങ്ങൾ കൃത്യമായി പാലിക്കേണ്ടത് അത്യാവശ്യമാണ്.
കൊളോനോസ്കോപ്പി: ഘട്ടം ഘട്ടമായുള്ള നടപടിക്രമം
കൊളോനോസ്കോപ്പി സമയത്ത് എന്താണ് പ്രതീക്ഷിക്കേണ്ടതെന്ന് മനസ്സിലാക്കുന്നത് ഉത്കണ്ഠ ലഘൂകരിക്കാനും രോഗികളെ അനുഭവത്തിനായി തയ്യാറാക്കാനും സഹായിക്കും. നടപടിക്രമത്തിന്റെ ഘട്ടം ഘട്ടമായുള്ള അവലോകനം ഇതാ:
1. വരവും ചെക്ക്-ഇന്നും: ആശുപത്രിയിൽ എത്തുമ്പോൾ, രോഗികൾ പരിശോധന നടത്തി ആവശ്യമായ രേഖകൾ പൂർത്തിയാക്കും. ഒരു ഹ്രസ്വ മെഡിക്കൽ ചരിത്രം നൽകാനും നടപടിക്രമത്തെക്കുറിച്ചുള്ള അവരുടെ ധാരണ സ്ഥിരീകരിക്കാനും അവരോട് ആവശ്യപ്പെട്ടേക്കാം.
2. തയ്യാറെടുപ്പ് മുറി: രോഗികളെ ഒരു തയ്യാറെടുപ്പ് മുറിയിലേക്ക് കൊണ്ടുപോകും, അവിടെ അവർ ഒരു ആശുപത്രി ഗൗൺ ധരിക്കും. നടപടിക്രമത്തിനിടയിൽ മയക്കവും ദ്രാവകങ്ങളും നൽകുന്നതിന് ഒരു നഴ്സ് ഒരു ഇൻട്രാവണസ് (IV) ലൈൻ ആരംഭിക്കും.
3. മയക്കം: നടപടിക്രമ മുറിയിൽ എത്തിക്കഴിഞ്ഞാൽ, രോഗികൾക്ക് IV വഴി മയക്കം ലഭിക്കും. ഇത് അവരെ വിശ്രമിക്കാൻ സഹായിക്കുകയും കൊളോനോസ്കോപ്പി സമയത്ത് അസ്വസ്ഥത കുറയ്ക്കുകയും ചെയ്യുന്നു. രോഗികൾക്ക് മയക്കം അനുഭവപ്പെടാം, കൂടാതെ നടപടിക്രമത്തെക്കുറിച്ച് കൂടുതൽ ഓർമ്മയില്ലായിരിക്കാം.
4. സ്ഥാനനിർണ്ണയം: രോഗികൾ ഇടതുവശം ചരിഞ്ഞ് കിടക്കുമ്പോൾ കാൽമുട്ടുകൾ നെഞ്ചിലേക്ക് ഉയർത്തിപ്പിടിക്കും. ഈ സ്ഥാനം വൻകുടലിലേക്ക് എളുപ്പത്തിൽ പ്രവേശിക്കാൻ അനുവദിക്കുന്നു.
5. കൊളോനോസ്കോപ്പ് തിരുകൽ: ഡോക്ടർ ഒരു കൊളോണോസ്കോപ്പ് സൌമ്യമായി മലാശയത്തിലേക്ക് തിരുകും, ക്യാമറയും ലൈറ്റും ഘടിപ്പിച്ച നീളമുള്ളതും വഴക്കമുള്ളതുമായ ട്യൂബ്, അത് വൻകുടലിലൂടെ നയിക്കും. വൻകുടലിന്റെയും മലാശയത്തിന്റെയും ആവരണം ദൃശ്യവൽക്കരിക്കാൻ കൊളോണോസ്കോപ്പ് ഡോക്ടറെ അനുവദിക്കുന്നു.
6. വായു പണപ്പെരുപ്പം: മികച്ച കാഴ്ച ലഭിക്കുന്നതിന്, വൻകുടലിലേക്ക് വായു കടത്തിവിടാം. ഇത് വയറു നിറഞ്ഞതായി തോന്നുന്നതിനോ അല്ലെങ്കിൽ മലബന്ധം അനുഭവപ്പെടുന്നതിനോ കാരണമാകുമെങ്കിലും, ഇത് സാധാരണയായി താൽക്കാലികമാണ്.
7. പരിശോധനയും ബയോപ്സിയും: കൊളോനോസ്കോപ്പ് പുരോഗമിക്കുമ്പോൾ, പോളിപ്സ് അല്ലെങ്കിൽ വീക്കം പോലുള്ള ഏതെങ്കിലും അസാധാരണത്വങ്ങൾക്കായി ഡോക്ടർ വൻകുടൽ പരിശോധിക്കും. ആവശ്യമെങ്കിൽ, കൂടുതൽ വിശകലനത്തിനായി ചെറിയ ടിഷ്യു സാമ്പിളുകൾ (ബയോപ്സികൾ) എടുക്കാവുന്നതാണ്.
8. പോളിപ്പ് നീക്കംചെയ്യൽ: പോളിപ്സ് കണ്ടെത്തിയാൽ, കൊളോനോസ്കോപ്പിലൂടെ കടത്തിവിടുന്ന പ്രത്യേക ഉപകരണങ്ങൾ ഉപയോഗിച്ച് നടപടിക്രമത്തിനിടയിൽ അവ പലപ്പോഴും നീക്കം ചെയ്യാവുന്നതാണ്. ഇത് ഒരു സാധാരണ രീതിയാണ്, കൂടാതെ വൻകുടൽ കാൻസറിനെ തടയാൻ ഇത് സഹായിക്കും.
9. നടപടിക്രമത്തിന്റെ പൂർത്തീകരണം: പരിശോധന പൂർത്തിയായിക്കഴിഞ്ഞാൽ, കൊളോനോസ്കോപ്പ് പതുക്കെ പിൻവലിക്കും. മുഴുവൻ നടപടിക്രമവും സാധാരണയായി 30 മുതൽ 60 മിനിറ്റ് വരെ എടുക്കും.
10. വീണ്ടെടുക്കൽ: ശസ്ത്രക്രിയയ്ക്ക് ശേഷം, രോഗികളെ സുഖം പ്രാപിക്കുന്ന ഒരു സ്ഥലത്തേക്ക് കൊണ്ടുപോകും, അവിടെ മയക്കത്തിന്റെ പ്രഭാവം കുറയുന്നതുവരെ അവരെ നിരീക്ഷിക്കും. സാധാരണയായി ക്ഷീണം അനുഭവപ്പെടുകയോ നേരിയ തോതിൽ മലബന്ധം അനുഭവപ്പെടുകയോ ചെയ്യും.
11. നടപടിക്രമത്തിനു ശേഷമുള്ള നിർദ്ദേശങ്ങൾ: രോഗികൾ ഉണർന്ന് സ്ഥിരത കൈവരിക്കുമ്പോൾ, നടപടിക്രമത്തിനു ശേഷമുള്ള നിർദ്ദേശങ്ങൾ ആരോഗ്യ സംരക്ഷണ സംഘം നൽകും. ഇതിൽ ഭക്ഷണക്രമത്തെക്കുറിച്ചുള്ള നിർദ്ദേശങ്ങളും ബയോപ്സികൾ എടുക്കുന്നതിൽ നിന്ന് എപ്പോൾ ഫലങ്ങൾ പ്രതീക്ഷിക്കാമെന്നതിനെക്കുറിച്ചുള്ള വിവരങ്ങളും ഉൾപ്പെട്ടേക്കാം.
12. ഗതാഗത വീട്: രോഗികൾക്ക് മയക്കം ലഭിച്ചിട്ടുണ്ടാകുമെന്നതിനാൽ, അവരെ വീട്ടിലേക്ക് കൊണ്ടുപോകാൻ ആരെങ്കിലും ആവശ്യമായി വരും. ദിവസം മുഴുവൻ വാഹനമോടിക്കുകയോ ഭാരമേറിയ യന്ത്രങ്ങൾ പ്രവർത്തിപ്പിക്കുകയോ ചെയ്യുന്നത് ഒഴിവാക്കേണ്ടത് പ്രധാനമാണ്.
കൊളോനോസ്കോപ്പിയുടെ അപകടസാധ്യതകളും സങ്കീർണതകളും
കൊളോനോസ്കോപ്പി സാധാരണയായി സുരക്ഷിതമാണെന്ന് കണക്കാക്കപ്പെടുന്നുണ്ടെങ്കിലും, ഏതൊരു മെഡിക്കൽ നടപടിക്രമത്തെയും പോലെ, ഇത് ചില അപകടസാധ്യതകൾ വഹിക്കുന്നു. ഈ അപകടസാധ്യതകൾ മനസ്സിലാക്കുന്നത് രോഗികൾക്ക് അവരുടെ ആരോഗ്യത്തെക്കുറിച്ച് അറിവുള്ള തീരുമാനങ്ങൾ എടുക്കാൻ സഹായിക്കും. കൊളോനോസ്കോപ്പിയുമായി ബന്ധപ്പെട്ട സാധാരണവും അപൂർവവുമായ അപകടസാധ്യതകൾ ഇതാ:
1. പൊതുവായ അപകടസാധ്യതകൾ:
- അസ്വസ്ഥത അല്ലെങ്കിൽ മലബന്ധം: നടപടിക്രമത്തിനിടയിലും ശേഷവും പല രോഗികൾക്കും നേരിയ അസ്വസ്ഥതയോ മലബന്ധമോ അനുഭവപ്പെടാറുണ്ട്, ഇത് സാധാരണയായി വേഗത്തിൽ പരിഹരിക്കപ്പെടും.
- വീക്കം: വൻകുടലിലേക്ക് വായു കടക്കുന്നത് താൽക്കാലിക വയറുവേദനയ്ക്ക് കാരണമാകും, ഇത് സാധാരണയായി നടപടിക്രമത്തിന് ശേഷം ഉടൻ തന്നെ കുറയും.
- സെഡേഷന്റെ പാർശ്വഫലങ്ങൾ: ചില രോഗികൾക്ക് മയക്കം, ഓക്കാനം, തലവേദന തുടങ്ങിയ പാർശ്വഫലങ്ങൾ അനുഭവപ്പെടാം.
2. അപൂർവ അപകടസാധ്യതകൾ:
- സുഷിരം: അപൂർവ്വം ചില സന്ദർഭങ്ങളിൽ, കൊളോണോസ്കോപ്പ് വൻകുടലിന്റെ ഭിത്തിയിൽ ഒരു കീറൽ ഉണ്ടാക്കുകയും, അത് സുഷിരത്തിലേക്ക് നയിക്കുകയും ചെയ്യും. ശസ്ത്രക്രിയ ആവശ്യമായി വന്നേക്കാവുന്ന ഗുരുതരമായ ഒരു സങ്കീർണതയാണിത്.
- രക്തസ്രാവം: പോളിപ്സ് നീക്കം ചെയ്യുകയോ ബയോപ്സി എടുക്കുകയോ ചെയ്താൽ രക്തസ്രാവത്തിനുള്ള സാധ്യത കുറവാണ്. മിക്ക രക്തസ്രാവവും നിസ്സാരവും സ്വയം പരിഹരിക്കുന്നതുമാണ്, എന്നാൽ ചില സന്ദർഭങ്ങളിൽ അധിക ചികിത്സ ആവശ്യമായി വന്നേക്കാം.
- അണുബാധ: അപൂർവമാണെങ്കിലും, ഒരു കൊളോനോസ്കോപ്പിക്ക് ശേഷം അണുബാധ ഉണ്ടാകാനുള്ള സാധ്യതയുണ്ട്, പ്രത്യേകിച്ച് ബയോപ്സി അല്ലെങ്കിൽ പോളിപ്പ് നീക്കം ചെയ്യൽ നടത്തുകയാണെങ്കിൽ.
- മയക്കത്തിനുള്ള പ്രതികൂല പ്രതികരണങ്ങൾ: ചില രോഗികൾക്ക് നടപടിക്രമത്തിനിടെ ഉപയോഗിക്കുന്ന മയക്കമരുന്നുകളുമായി ബന്ധപ്പെട്ട അലർജി പ്രതിപ്രവർത്തനമോ മറ്റ് പ്രതികൂല ഫലങ്ങളോ ഉണ്ടായേക്കാം.
3. ദീർഘകാല അപകടസാധ്യതകൾ:
- നഷ്ടപ്പെട്ട മുറിവുകൾ: കൊളോനോസ്കോപ്പി വളരെ ഫലപ്രദമാണെങ്കിലും, പരിശോധനയ്ക്കിടെ ചില പോളിപ്സ് അല്ലെങ്കിൽ മുറിവുകൾ ശ്രദ്ധിക്കപ്പെടാതെ പോകാനുള്ള സാധ്യത വളരെ കുറവാണ്.
- നടപടിക്രമങ്ങൾ ആവർത്തിക്കേണ്ടതിന്റെ ആവശ്യകത: കണ്ടെത്തലുകളെ ആശ്രയിച്ച്, രോഗികൾക്ക് ഫോളോ-അപ്പ് കൊളോനോസ്കോപ്പികൾ ആവശ്യമായി വന്നേക്കാം, അത് അവരുടേതായ അപകടസാധ്യതകൾ വഹിക്കാൻ സാധ്യതയുണ്ട്.
ഉപസംഹാരമായി, കൊളോനോസ്കോപ്പി വൻകുടൽ പ്രശ്നങ്ങൾ പരിശോധിക്കുന്നതിനും നിർണ്ണയിക്കുന്നതിനും സുരക്ഷിതവും ഫലപ്രദവുമായ ഒരു നടപടിക്രമമാണെങ്കിലും, രോഗികൾ അതിന്റെ വിപരീതഫലങ്ങൾ, തയ്യാറെടുപ്പ് ഘട്ടങ്ങൾ, സാധ്യതയുള്ള അപകടസാധ്യതകൾ എന്നിവയെക്കുറിച്ച് അറിഞ്ഞിരിക്കേണ്ടത് അത്യാവശ്യമാണ്. ഈ വശങ്ങൾ മനസ്സിലാക്കുന്നതിലൂടെ, രോഗികൾക്ക് ആത്മവിശ്വാസത്തോടെയും വ്യക്തതയോടെയും നടപടിക്രമത്തെ സമീപിക്കാൻ കഴിയും, ഇത് സുഗമമായ അനുഭവവും മികച്ച ആരോഗ്യ ഫലങ്ങളും ഉറപ്പാക്കുന്നു.
കൊളോനോസ്കോപ്പിക്ക് ശേഷം വീണ്ടെടുക്കൽ
കൊളോനോസ്കോപ്പിക്ക് വിധേയരായ ശേഷം, രോഗികൾക്ക് താരതമ്യേന വേഗത്തിൽ സുഖം പ്രാപിക്കുമെന്ന് പ്രതീക്ഷിക്കാം, എന്നിരുന്നാലും വ്യക്തിഗത അനുഭവങ്ങൾ വ്യത്യാസപ്പെടാം. മിക്ക രോഗികളും ഡിസ്ചാർജ് ചെയ്യപ്പെടുന്നതിന് മുമ്പ് റിക്കവറി റൂമിൽ ഒരു ചെറിയ കാലയളവിലേക്ക് നിരീക്ഷിക്കപ്പെടുന്നു. സാധാരണ റിക്കവറി ടൈംലൈൻ ഇപ്രകാരമാണ്:
1. ഉടനടിയുള്ള വീണ്ടെടുക്കൽ (നടപടിക്രമത്തിന് ശേഷം 0-2 മണിക്കൂർ): നടപടിക്രമത്തിനുശേഷം, നിങ്ങളെ സുഖം പ്രാപിക്കുന്ന ഒരു സ്ഥലത്തേക്ക് കൊണ്ടുപോകും, അവിടെ മെഡിക്കൽ സ്റ്റാഫ് നിങ്ങളുടെ സുപ്രധാന ലക്ഷണങ്ങൾ നിരീക്ഷിക്കുകയും നിങ്ങൾ സ്ഥിരതയുള്ളവരാണെന്ന് ഉറപ്പാക്കുകയും ചെയ്യും. നടപടിക്രമത്തിനിടെ ഉപയോഗിക്കുന്ന മയക്കമരുന്നുകൾ കാരണം നിങ്ങൾക്ക് ക്ഷീണം തോന്നിയേക്കാം.
2. ആദ്യത്തെ 24 മണിക്കൂർ: ശസ്ത്രക്രിയയ്ക്കിടെ വൻകുടലിലേക്ക് വായു പ്രവേശിക്കുന്നതിനാൽ നേരിയ തോതിൽ മലബന്ധം അല്ലെങ്കിൽ വയറു വീർക്കുന്നത് സാധാരണമാണ്. മലത്തിൽ കുറച്ച് രക്തം കണ്ടേക്കാം, പ്രത്യേകിച്ച് പോളിപ്സ് നീക്കം ചെയ്തിട്ടുണ്ടെങ്കിൽ. ഇത് ഒന്നോ രണ്ടോ ദിവസത്തിനുള്ളിൽ പരിഹരിക്കപ്പെടും. ഈ കാലയളവിൽ വിശ്രമം അത്യാവശ്യമാണ്, കഠിനമായ പ്രവർത്തനങ്ങൾ ഒഴിവാക്കണം.
നടപടിക്രമത്തിനു ശേഷം 3.1-3 ദിവസം: മിക്ക രോഗികൾക്കും ഒരു ദിവസത്തിനുള്ളിൽ സാധാരണ ഭക്ഷണക്രമത്തിലേക്ക് മടങ്ങാൻ കഴിയും, പക്ഷേ ലഘുവായ ഭക്ഷണങ്ങൾ ഉപയോഗിച്ച് ആരംഭിക്കുന്നതാണ് ഉചിതം. ക്രമേണ നിങ്ങളുടെ പതിവ് ഭക്ഷണക്രമം സഹിഷ്ണുതയോടെ വീണ്ടും അവതരിപ്പിക്കുക. കഠിനമായ വേദന, അമിത രക്തസ്രാവം അല്ലെങ്കിൽ അസാധാരണമായ ലക്ഷണങ്ങൾ അനുഭവപ്പെടുകയാണെങ്കിൽ, ഉടൻ തന്നെ നിങ്ങളുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവിനെ ബന്ധപ്പെടുക.
നടപടിക്രമത്തിനു ശേഷമുള്ള 4.1 ആഴ്ച: മിക്ക രോഗികൾക്കും ജോലി, വ്യായാമം എന്നിവയുൾപ്പെടെയുള്ള സാധാരണ പ്രവർത്തനങ്ങൾ ഏതാനും ദിവസങ്ങൾക്കുള്ളിൽ പുനരാരംഭിക്കാൻ കഴിയും. എന്നിരുന്നാലും, പോളിപ്സ് നീക്കം ചെയ്യുകയോ ബയോപ്സികൾ എടുക്കുകയോ ചെയ്തിട്ടുണ്ടെങ്കിൽ, പ്രവർത്തന നിലകളെക്കുറിച്ച് നിങ്ങളുടെ ഡോക്ടർ പ്രത്യേക നിർദ്ദേശങ്ങൾ നൽകിയേക്കാം.
അനന്തര പരിചരണ നുറുങ്ങുകൾ:
- ശരീരത്തിലെ ജലാംശം നിലനിർത്തുക, വീണ്ടെടുക്കൽ സഹായിക്കുന്നതിന് സമീകൃതാഹാരം കഴിക്കുക.
- നടപടിക്രമത്തിനുശേഷം കുറഞ്ഞത് 24 മണിക്കൂറെങ്കിലും മദ്യവും കനത്ത ഭക്ഷണവും ഒഴിവാക്കുക.
- നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവ് നൽകുന്ന ഏതെങ്കിലും പ്രത്യേക ഭക്ഷണക്രമ ശുപാർശകൾ പാലിക്കുക.
- നിങ്ങളുടെ ലക്ഷണങ്ങളെ നിരീക്ഷിക്കുകയും എന്തെങ്കിലും മാറ്റങ്ങൾ റിപ്പോർട്ട് ചെയ്യുകയും ചെയ്യുക.
കൊളോനോസ്കോപ്പിയുടെ പ്രയോജനങ്ങൾ
കൊളോനോസ്കോപ്പി എന്നത് നിരവധി ആരോഗ്യ ആനുകൂല്യങ്ങൾ നൽകുന്ന ഒരു സുപ്രധാന പ്രക്രിയയാണ്, ഇത് രോഗിയുടെ ഫലങ്ങളും ജീവിത നിലവാരവും ഗണ്യമായി മെച്ചപ്പെടുത്തുന്നു. ചില പ്രധാന ഗുണങ്ങൾ ഇതാ:
1. കൊളോറെക്റ്റൽ ക്യാൻസർ നേരത്തേ കണ്ടെത്തൽ: വൻകുടൽ കാൻസറിനെ അതിന്റെ ആദ്യഘട്ടങ്ങളിൽ തന്നെ പരിശോധിക്കുന്നതിനും കണ്ടെത്തുന്നതിനുമുള്ള സുവർണ്ണ മാനദണ്ഡമാണ് കൊളോനോസ്കോപ്പി. നേരത്തെയുള്ള കണ്ടെത്തൽ കൂടുതൽ ഫലപ്രദമായ ചികിത്സയ്ക്കും അതിജീവനത്തിനുള്ള സാധ്യതയ്ക്കും കാരണമാകും.
2. പോളിപ്പ് നീക്കംചെയ്യൽ: കൊളോനോസ്കോപ്പി സമയത്ത്, പോളിപ്സ് കാൻസറായി വികസിക്കുന്നതിന് മുമ്പ് തന്നെ തിരിച്ചറിഞ്ഞ് നീക്കം ചെയ്യാൻ കഴിയും. ഈ പ്രതിരോധ നടപടി വൻകുടൽ കാൻസറിനുള്ള സാധ്യത ഗണ്യമായി കുറയ്ക്കുന്നു.
3. ദഹനനാള സംബന്ധമായ അസുഖങ്ങളുടെ രോഗനിർണയം: കൊളോനോസ്കോപ്പി വഴി വിവിധ ദഹനവ്യവസ്ഥയുടെ അവസ്ഥകൾ, ഉദാഹരണത്തിന് കോശജ്വലന മലവിസർജ്ജനം (IBD), ഡൈവേർട്ടികുലൈറ്റിസ്, അണുബാധകൾ എന്നിവ നിർണ്ണയിക്കാൻ കഴിയും. ഇത് സമയബന്ധിതവും ഉചിതവുമായ ചികിത്സയ്ക്ക് കാരണമാകും.
4. മെച്ചപ്പെട്ട ജീവിത നിലവാരം: സാധ്യമായ പ്രശ്നങ്ങൾ നേരത്തെ തന്നെ പരിഹരിക്കുന്നതിലൂടെ, വയറുവേദന, രക്തസ്രാവം, മലവിസർജ്ജന ശീലങ്ങളിലെ മാറ്റങ്ങൾ തുടങ്ങിയ ലക്ഷണങ്ങളെ കൊളോനോസ്കോപ്പി ലഘൂകരിക്കുകയും ജീവിത നിലവാരത്തിൽ മൊത്തത്തിലുള്ള പുരോഗതിയിലേക്ക് നയിക്കുകയും ചെയ്യും.
5. കുറഞ്ഞ വീണ്ടെടുക്കൽ സമയം: മിക്ക രോഗികൾക്കും നടപടിക്രമത്തിനുശേഷം ഉടൻ തന്നെ അവരുടെ ദൈനംദിന പ്രവർത്തനങ്ങളിലേക്ക് മടങ്ങാൻ കഴിയും, ഇത് പലർക്കും സൗകര്യപ്രദമായ ഒരു ഓപ്ഷനായി മാറുന്നു.
കൊളോനോസ്കോപ്പി vs. സിടി കൊളോണോഗ്രഫി
കൊളോനോസ്കോപ്പി കൊളോറെക്ടൽ സ്ക്രീനിംഗിനുള്ള സ്റ്റാൻഡേർഡ് നടപടിക്രമമാണെങ്കിലും, സിടി കൊളോണോഗ്രാഫി (വെർച്വൽ കൊളോനോസ്കോപ്പി എന്നും അറിയപ്പെടുന്നു) ഒരു നോൺ-ഇൻവേസിവ് ബദലാണ്. രണ്ടിന്റെയും താരതമ്യം ഇതാ:
| ഫീച്ചർ | കൊളോനോസ്കോപ്പി | സിടി കൊളോണോഗ്രഫി |
|-
| ആക്രമണാത്മകത | ആക്രമണാത്മകം, മയക്കം ആവശ്യമാണ് | ആക്രമണാത്മകമല്ലാത്തത്, മയക്കം ആവശ്യമില്ല |
| രോഗനിർണയ ശേഷി | നേരിട്ടുള്ള ദൃശ്യവൽക്കരണവും ബയോപ്സിയും | ഇമേജിംഗ് മാത്രം, ബയോപ്സി സാധ്യമല്ല |
| തയ്യാറെടുപ്പ് | മലവിസർജ്ജന തയ്യാറെടുപ്പ് ആവശ്യമാണ് | മലവിസർജ്ജന തയ്യാറെടുപ്പ് ആവശ്യമാണ് |
| സുഖം പ്രാപിക്കുന്ന സമയം | ഹ്രസ്വകാല സുഖം പ്രാപിക്കൽ, മയക്ക ഫലങ്ങൾ | മയക്കമില്ല, വേഗത്തിലുള്ള സുഖം പ്രാപിക്കൽ |
| പോളിപ്പ് നീക്കം ചെയ്യൽ | അതെ | ഇല്ല |
| കാൻസർ കണ്ടെത്തൽ നിരക്ക് | ഉയർന്ന കണ്ടെത്തൽ നിരക്ക് | കുറഞ്ഞ കണ്ടെത്തൽ നിരക്ക് |
| ചെലവ് | പൊതുവെ കൂടുതൽ | പൊതുവെ കുറവ് |
ഇന്ത്യയിൽ ഒരു കൊളോനോസ്കോപ്പിക്ക് എത്ര ചിലവാകും?
ഇന്ത്യയിൽ ഒരു കൊളോനോസ്കോപ്പിക്ക് സാധാരണയായി ₹1,00,000 മുതൽ ₹2,50,000 വരെയാണ് ചെലവ്. നിരവധി ഘടകങ്ങൾ ഈ ചെലവിനെ സ്വാധീനിക്കുന്നു, അവയിൽ ചിലത്:
- ആശുപത്രി തരം: സ്വകാര്യ ആശുപത്രികൾ പൊതു സൗകര്യങ്ങളേക്കാൾ കൂടുതൽ നിരക്ക് ഈടാക്കിയേക്കാം.
- സ്ഥാനം: നഗര, ഗ്രാമപ്രദേശങ്ങൾക്കിടയിൽ ചെലവുകളിൽ കാര്യമായ വ്യത്യാസമുണ്ടാകാം.
- മുറി തരം: മുറിയുടെ തിരഞ്ഞെടുപ്പ് (ജനറൽ വാർഡ് vs. പ്രൈവറ്റ് റൂം) മൊത്തത്തിലുള്ള വിലയെ ബാധിച്ചേക്കാം.
- സങ്കീർണതകൾ: നടപടിക്രമത്തിനിടയിൽ സങ്കീർണതകൾ ഉണ്ടായാൽ, അധിക ചിലവുകൾ ഉണ്ടായേക്കാം.
കൊളോനോസ്കോപ്പി നടപടിക്രമങ്ങൾക്ക് അപ്പോളോ ഹോസ്പിറ്റൽസ് മത്സരാധിഷ്ഠിത വിലനിർണ്ണയം വാഗ്ദാനം ചെയ്യുന്നു, പാശ്ചാത്യ രാജ്യങ്ങളെ അപേക്ഷിച്ച് താങ്ങാനാവുന്ന നിരക്കിൽ ഉയർന്ന നിലവാരമുള്ള പരിചരണം ഉറപ്പാക്കുന്നു. കൃത്യമായ വിലനിർണ്ണയത്തിനും നിങ്ങളുടെ പ്രത്യേക ആവശ്യങ്ങൾ ചർച്ച ചെയ്യുന്നതിനും, ദയവായി അപ്പോളോ ഹോസ്പിറ്റലുകളെ നേരിട്ട് ബന്ധപ്പെടുക.
കൊളോനോസ്കോപ്പിയെക്കുറിച്ച് പതിവായി ചോദിക്കുന്ന ചോദ്യങ്ങൾ
1. കൊളോനോസ്കോപ്പിക്ക് മുമ്പ് ഞാൻ എന്ത് കഴിക്കണം?
കൊളോനോസ്കോപ്പിക്ക് മുമ്പ്, കുറഞ്ഞത് 24 മണിക്കൂറെങ്കിലും വ്യക്തമായ ദ്രാവക ഭക്ഷണക്രമം പാലിക്കേണ്ടത് അത്യാവശ്യമാണ്. ഇതിൽ വെള്ളം, ചാറു, തെളിഞ്ഞ ജ്യൂസുകൾ എന്നിവ ഉൾപ്പെടുന്നു. കട്ടിയുള്ള ഭക്ഷണങ്ങളും ചുവപ്പ് അല്ലെങ്കിൽ പർപ്പിൾ ഡൈ ഉള്ള എന്തും ഒഴിവാക്കുക. ഈ മാർഗ്ഗനിർദ്ദേശങ്ങൾ പാലിക്കുന്നത് കൊളോനോസ്കോപ്പി സമയത്ത് വ്യക്തമായ കാഴ്ച ഉറപ്പാക്കാൻ സഹായിക്കും.
2. കൊളോനോസ്കോപ്പിക്ക് മുമ്പ് എനിക്ക് പതിവ് മരുന്നുകൾ കഴിക്കാമോ?
കൊളോനോസ്കോപ്പിക്ക് മുമ്പ് നിങ്ങളുടെ മരുന്നുകളെക്കുറിച്ച് ഡോക്ടറുമായി ചർച്ച ചെയ്യേണ്ടത് വളരെ പ്രധാനമാണ്. ചില മരുന്നുകൾ, പ്രത്യേകിച്ച് രക്തം നേർപ്പിക്കുന്ന മരുന്നുകൾ, ക്രമീകരിക്കേണ്ടി വന്നേക്കാം. മരുന്ന് കൈകാര്യം ചെയ്യുന്നതുമായി ബന്ധപ്പെട്ട് നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവിന്റെ നിർദ്ദേശങ്ങൾ എല്ലായ്പ്പോഴും പാലിക്കുക.
3.പ്രായമായ രോഗികൾക്ക് കൊളോനോസ്കോപ്പി സുരക്ഷിതമാണോ?
അതെ, കൊളോനോസ്കോപ്പി സാധാരണയായി പ്രായമായ രോഗികൾക്ക് സുരക്ഷിതമാണ്. എന്നിരുന്നാലും, അവരുടെ മൊത്തത്തിലുള്ള ആരോഗ്യവും അനുബന്ധ രോഗങ്ങളും വിലയിരുത്തേണ്ടത് അത്യാവശ്യമാണ്. നടപടിക്രമത്തിനിടയിൽ പ്രായമായ രോഗികളുടെ സുരക്ഷയും സുഖവും ഉറപ്പാക്കാൻ അപ്പോളോ ഹോസ്പിറ്റലുകൾക്ക് പ്രത്യേക ടീമുകളുണ്ട്.
4. ഗർഭിണികൾക്ക് കൊളോനോസ്കോപ്പി ചെയ്യാൻ കഴിയുമോ?
ഗർഭകാലത്ത് അത്യാവശ്യമില്ലെങ്കിൽ കൊളോനോസ്കോപ്പി സാധാരണയായി ഒഴിവാക്കാറുണ്ട്. നിങ്ങൾ ഗർഭിണിയാണെങ്കിൽ ദഹനസംബന്ധമായ പ്രശ്നങ്ങൾ അനുഭവപ്പെടുന്നുണ്ടെങ്കിൽ, ഇതര രോഗനിർണയ ഓപ്ഷനുകൾക്കായി നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവിനെ സമീപിക്കുക.
5. എന്റെ കുട്ടിക്ക് ഒരു കൊളോനോസ്കോപ്പി ആവശ്യമുണ്ടെങ്കിലോ?
പീഡിയാട്രിക് കൊളോനോസ്കോപ്പി മയക്കത്തിലാണ് നടത്തുന്നത്, കൂടാതെ ഈ നടപടിക്രമം മുതിർന്നവരിലേതിന് സമാനമാണ്. നിങ്ങളുടെ കുട്ടിയുടെ ശിശുരോഗവിദഗ്ദ്ധനുമായി എന്തെങ്കിലും ആശങ്കകൾ ചർച്ച ചെയ്യുകയും പ്രക്രിയയിലുടനീളം അവർക്ക് സുഖകരമാണെന്ന് ഉറപ്പാക്കുകയും ചെയ്യേണ്ടത് അത്യാവശ്യമാണ്.
6.പൊണ്ണത്തടി കൊളോനോസ്കോപ്പിയെ എങ്ങനെ ബാധിക്കുന്നു?
വിഷ്വലൈസേഷനിലെ ബുദ്ധിമുട്ടും നടപടിക്രമങ്ങൾ കൂടുതൽ സമയം എടുക്കാനുള്ള സാധ്യതയും കാരണം പൊണ്ണത്തടി കൊളോനോസ്കോപ്പിയെ സങ്കീർണ്ണമാക്കും. എന്നിരുന്നാലും, പൊണ്ണത്തടിയുള്ള രോഗികൾക്ക് കൊളോനോസ്കോപ്പി ഇപ്പോഴും സുരക്ഷിതവും ആവശ്യവുമാണ്. നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവുമായി എന്തെങ്കിലും ആശങ്കകൾ ചർച്ച ചെയ്യുക.
7. കൊളോനോസ്കോപ്പിക്ക് ശേഷം ഭക്ഷണക്രമത്തിൽ എന്തൊക്കെ മാറ്റങ്ങൾ വരുത്തണം?
കൊളോനോസ്കോപ്പിക്ക് ശേഷം, ലഘുവായ ഭക്ഷണങ്ങൾ കഴിച്ച് ക്രമേണ നിങ്ങളുടെ പതിവ് ഭക്ഷണക്രമം പുനരാരംഭിക്കുക. ആരോഗ്യകരമായ ദഹനം പ്രോത്സാഹിപ്പിക്കുന്നതിന് ഉയർന്ന ഫൈബർ ഭക്ഷണങ്ങളിൽ ശ്രദ്ധ കേന്ദ്രീകരിക്കുക. ആദ്യത്തെ 24 മണിക്കൂർ ജലാംശം നിലനിർത്തുകയും കനത്തതോ കൊഴുപ്പുള്ളതോ ആയ ഭക്ഷണങ്ങൾ ഒഴിവാക്കുകയും ചെയ്യുക.
8. കൊളോനോസ്കോപ്പിക്ക് ശേഷം എനിക്ക് വീട്ടിലേക്ക് വണ്ടിയോടിക്കാൻ കഴിയുമോ?
ഇല്ല, കൊളോനോസ്കോപ്പി ശസ്ത്രക്രിയയ്ക്കിടെ ഉപയോഗിക്കുന്ന മയക്കമരുന്നുകൾ കാരണം നിങ്ങൾ സ്വയം വീട്ടിലേക്ക് വാഹനമോടിക്കരുത്. ഉത്തരവാദിത്തമുള്ള ഒരു മുതിർന്ന വ്യക്തിയെ വീട്ടിലേക്ക് കൊണ്ടുപോകാൻ ക്രമീകരിക്കുക.
9. കൊളോനോസ്കോപ്പിയുമായി ബന്ധപ്പെട്ട അപകടസാധ്യതകൾ എന്തൊക്കെയാണ്?
കൊളോനോസ്കോപ്പി പൊതുവെ സുരക്ഷിതമാണെങ്കിലും, രക്തസ്രാവം, വൻകുടലിലെ സുഷിരം, മയക്കത്തിനുള്ള പ്രതികൂല പ്രതികരണങ്ങൾ എന്നിവ അപകടസാധ്യതകളിൽ ഉൾപ്പെടുന്നു. നിങ്ങളുടെ പ്രത്യേക സാഹചര്യം മനസ്സിലാക്കാൻ ഈ അപകടസാധ്യതകൾ നിങ്ങളുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവുമായി ചർച്ച ചെയ്യുക.
10.എത്ര തവണ ഞാൻ ഒരു കൊളോനോസ്കോപ്പി ചെയ്യണം?
കൊളോനോസ്കോപ്പിയുടെ ആവൃത്തി നിങ്ങളുടെ അപകടസാധ്യത ഘടകങ്ങളെയും കുടുംബ ചരിത്രത്തെയും ആശ്രയിച്ചിരിക്കുന്നു. സാധാരണയായി, 45 വയസ്സ് മുതൽ ശരാശരി അപകടസാധ്യതയുള്ള വ്യക്തികൾക്ക് ഓരോ 10 വർഷത്തിലും ഇത് ശുപാർശ ചെയ്യപ്പെടുന്നു. വ്യക്തിഗത ശുപാർശകൾക്കായി നിങ്ങളുടെ ഡോക്ടറെ സമീപിക്കുക.
11. എനിക്ക് പ്രമേഹം ഉണ്ടെങ്കിലോ?
നിങ്ങൾക്ക് പ്രമേഹമുണ്ടെങ്കിൽ, കൊളോനോസ്കോപ്പിക്ക് മുമ്പ് നിങ്ങളുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവിനെ അറിയിക്കുക. നിങ്ങളുടെ മരുന്നുകളോ ഇൻസുലിൻ വ്യവസ്ഥയോ ക്രമീകരിക്കേണ്ടി വന്നേക്കാം, പ്രത്യേകിച്ച് നടപടിക്രമത്തിന് മുമ്പ് നിങ്ങൾ നിയന്ത്രിത ഭക്ഷണക്രമത്തിലാണെങ്കിൽ.
12. കൊളോനോസ്കോപ്പി വേദനാജനകമാണോ?
കൊളോനോസ്കോപ്പി സമയത്ത് മയക്കം കാരണം മിക്ക രോഗികൾക്കും കുറഞ്ഞ അസ്വസ്ഥത അനുഭവപ്പെടുന്നു. ചിലർക്ക് പിന്നീട് മലബന്ധം അല്ലെങ്കിൽ വയറു വീർക്കൽ അനുഭവപ്പെടാം, പക്ഷേ ഇത് സാധാരണയായി വേഗത്തിൽ പരിഹരിക്കപ്പെടും. വേദന കൈകാര്യം ചെയ്യുന്നതിനെക്കുറിച്ചുള്ള എന്തെങ്കിലും ആശങ്കകൾ നിങ്ങളുടെ ഡോക്ടറുമായി ചർച്ച ചെയ്യുക.
13. എനിക്ക് ഹൈപ്പർടെൻഷൻ ഉണ്ടെങ്കിൽ ഒരു കൊളോനോസ്കോപ്പി ചെയ്യാൻ കഴിയുമോ?
അതെ, ഉയർന്ന രക്തസമ്മർദ്ദം കൊളോനോസ്കോപ്പി ചെയ്യുന്നതിൽ നിന്ന് നിങ്ങളെ തടയുന്നില്ല. എന്നിരുന്നാലും, നിങ്ങളുടെ രക്തസമ്മർദ്ദം നിയന്ത്രിക്കുകയും നടപടിക്രമത്തിന് മുമ്പ് നിങ്ങളുടെ അവസ്ഥയെക്കുറിച്ച് നിങ്ങളുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവിനെ അറിയിക്കുകയും ചെയ്യേണ്ടത് അത്യാവശ്യമാണ്.
14. എനിക്ക് ഗ്യാസ്ട്രോഇന്റസ്റ്റൈനൽ ശസ്ത്രക്രിയകളുടെ ചരിത്രമുണ്ടെങ്കിലോ?
നിങ്ങൾക്ക് മുമ്പ് ഗ്യാസ്ട്രോഇന്റസ്റ്റൈനൽ ശസ്ത്രക്രിയകൾ നടത്തിയിട്ടുണ്ടെങ്കിൽ, നിങ്ങളുടെ ഡോക്ടറെ അറിയിക്കുക. സുരക്ഷയും ഫലപ്രാപ്തിയും ഉറപ്പാക്കാൻ കൊളോനോസ്കോപ്പി സമയത്ത് അവർ പ്രത്യേക മുൻകരുതലുകൾ എടുക്കേണ്ടി വന്നേക്കാം.
15. ഒരു കൊളോനോസ്കോപ്പിക്കായി ഞാൻ എങ്ങനെ തയ്യാറെടുക്കും?
തയ്യാറെടുപ്പിൽ വ്യക്തമായ ദ്രാവക ഭക്ഷണക്രമം പിന്തുടരുന്നതും നിങ്ങളുടെ കുടൽ ശുദ്ധീകരിക്കാൻ നിർദ്ദേശിക്കുന്ന പോഷകങ്ങൾ കഴിക്കുന്നതും ഉൾപ്പെടുന്നു. വിജയകരമായ ഒരു നടപടിക്രമത്തിന് ഈ നിർദ്ദേശങ്ങൾ പാലിക്കേണ്ടത് നിർണായകമാണ്.
16. കൊളോനോസ്കോപ്പിക്ക് ശേഷം കഠിനമായ വേദന അനുഭവപ്പെട്ടാൽ ഞാൻ എന്തുചെയ്യണം?
നിങ്ങളുടെ കൊളോനോസ്കോപ്പിക്ക് ശേഷം കഠിനമായ വേദന, അമിത രക്തസ്രാവം, അല്ലെങ്കിൽ എന്തെങ്കിലും ബന്ധപ്പെട്ട ലക്ഷണങ്ങൾ എന്നിവ അനുഭവപ്പെടുകയാണെങ്കിൽ, വിലയിരുത്തലിനായി ഉടൻ തന്നെ നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണ ദാതാവിനെ ബന്ധപ്പെടുക.
17. കൊളോനോസ്കോപ്പിക്ക് ശേഷം എനിക്ക് കട്ടിയുള്ള ഭക്ഷണം കഴിക്കാമോ?
അതെ, മിക്ക രോഗികൾക്കും കൊളോനോസ്കോപ്പിക്ക് ശേഷം ദിവസം തന്നെ ഖര ഭക്ഷണങ്ങൾ കഴിക്കാൻ തുടങ്ങാം. ലഘുവായ ഭക്ഷണങ്ങൾ നൽകി തുടങ്ങുക, ക്രമേണ സാധാരണ ഭക്ഷണത്തിലേക്ക് മടങ്ങുക.
18. രോഗലക്ഷണങ്ങളൊന്നുമില്ലെങ്കിൽ കൊളോനോസ്കോപ്പി ആവശ്യമാണോ?
അതെ, രോഗലക്ഷണങ്ങളൊന്നുമില്ലെങ്കിൽ പോലും, ഒരു പ്രതിരോധ നടപടിയായി കൊളോനോസ്കോപ്പി ശുപാർശ ചെയ്യുന്നു. വൻകുടൽ കാൻസറിന്റെ പ്രാരംഭ ഘട്ടത്തിലുള്ള കണ്ടെത്തൽ ഫലങ്ങൾ ഗണ്യമായി മെച്ചപ്പെടുത്തും.
19. കുടുംബത്തിൽ ആർക്കെങ്കിലും വൻകുടൽ കാൻസറിന്റെ ചരിത്രമുണ്ടെങ്കിൽ എന്തുചെയ്യണം?
കുടുംബത്തിൽ കൊളോറെക്ടൽ കാൻസറിന്റെ ചരിത്രമുണ്ടെങ്കിൽ, സ്റ്റാൻഡേർഡ് പ്രായത്തിന് മുമ്പുതന്നെ സ്ക്രീനിംഗ് ആരംഭിക്കേണ്ടതായി വന്നേക്കാം. വ്യക്തിഗത ശുപാർശകൾക്കായി നിങ്ങളുടെ കുടുംബ ചരിത്രം നിങ്ങളുടെ ആരോഗ്യ പരിരക്ഷാ ദാതാവുമായി ചർച്ച ചെയ്യുക.
20. ഇന്ത്യയിലെ കൊളോനോസ്കോപ്പി മറ്റ് രാജ്യങ്ങളെ അപേക്ഷിച്ച് എങ്ങനെയുണ്ട്?
ഉയർന്ന നിലവാരത്തിലുള്ള പരിചരണം നിലനിർത്തിക്കൊണ്ടുതന്നെ, പാശ്ചാത്യ രാജ്യങ്ങളെ അപേക്ഷിച്ച് ഇന്ത്യയിൽ കൊളോനോസ്കോപ്പി പലപ്പോഴും താങ്ങാനാവുന്ന വിലയിലാണ്. പരിചയസമ്പന്നരായ പ്രൊഫഷണലുകളുടെ സഹായത്തോടെ അപ്പോളോ ആശുപത്രികൾ ഗുണനിലവാരമുള്ള സേവനങ്ങൾ നൽകുന്നു, ഇത് സ്ക്രീനിംഗും ചികിത്സയും തേടുന്ന രോഗികൾക്ക് ഒരു പ്രായോഗിക ഓപ്ഷനാക്കി മാറ്റുന്നു.
തീരുമാനം
ദഹനനാളത്തിന്റെ ആരോഗ്യം നിലനിർത്തുന്നതിനും വൻകുടൽ കാൻസർ തടയുന്നതിനും കൊളോനോസ്കോപ്പി ഒരു നിർണായക പ്രക്രിയയാണ്. നേരത്തെയുള്ള കണ്ടെത്തൽ, പോളിപ്പ് നീക്കം ചെയ്യൽ എന്നിവയുൾപ്പെടെ നിരവധി ഗുണങ്ങളുള്ള ഇത്, രോഗിയുടെ ഫലങ്ങൾ മെച്ചപ്പെടുത്തുന്നതിൽ ഒരു പ്രധാന പങ്ക് വഹിക്കുന്നു. നടപടിക്രമത്തെക്കുറിച്ച് നിങ്ങൾക്ക് ആശങ്കകളോ ചോദ്യങ്ങളോ ഉണ്ടെങ്കിൽ, വ്യക്തിഗത മാർഗ്ഗനിർദ്ദേശവും പിന്തുണയും നൽകാൻ കഴിയുന്ന ഒരു മെഡിക്കൽ പ്രൊഫഷണലുമായി സംസാരിക്കേണ്ടത് അത്യാവശ്യമാണ്. നിങ്ങളുടെ ആരോഗ്യത്തിന് മുൻഗണന നൽകുകയും സ്ക്രീനിംഗ് മാനദണ്ഡങ്ങൾ പാലിക്കുന്നുണ്ടെങ്കിൽ കൊളോനോസ്കോപ്പി ഷെഡ്യൂൾ ചെയ്യുന്നത് പരിഗണിക്കുകയും ചെയ്യുക.











 ചെന്നൈയിലെ ഏറ്റവും അടുത്തുള്ള ആശുപത്രി
ചെന്നൈയിലെ ഏറ്റവും അടുത്തുള്ള ആശുപത്രി

