- Ošetření a procedury
- Trombektomie - postupy...
Trombektomie - postupy, příprava, náklady a rekonvalescence
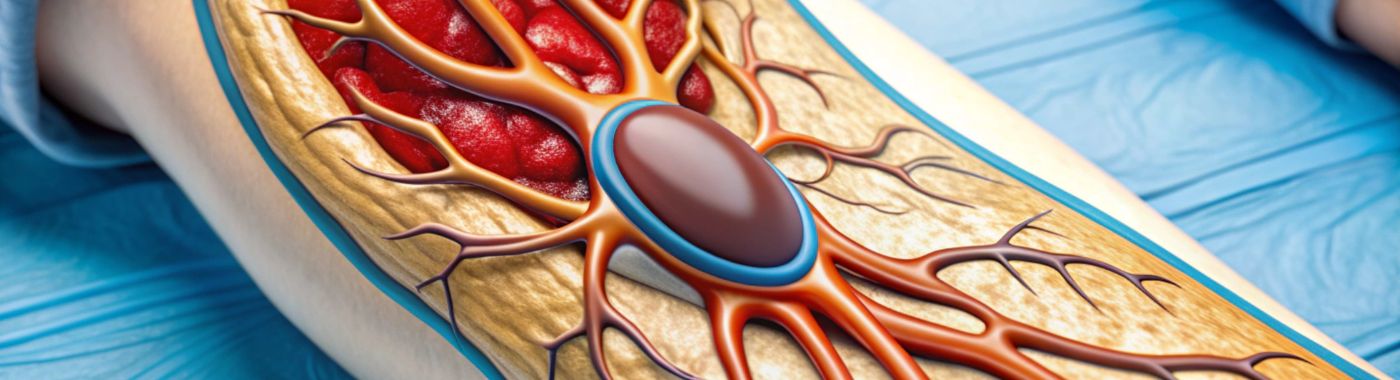
Co je trombektomie?
Trombektomie je lékařský zákrok určený k odstranění krevní sraženiny (trombu) z cévy. Tento postup je klíčový při léčbě stavů, kdy je průtok krve omezen, což vede k vážným zdravotním rizikům. Cílem trombektomie je rychlé obnovení průtoku krve a pomoc při prevenci trvalého poškození.
Tento zákrok se běžně provádí v případech akutní ischemické cévní mozkové příhody, hluboké žilní trombózy (DVT) a plicní embolie (PE). Při akutní ischemické cévní mozkové příhodě krevní sraženina blokuje průtok krve do mozku, což může vést k trvalému poškození mozku, pokud se neléčí včas. Při DVT se sraženiny tvoří v hlubokých žilách, obvykle v nohou, a mohou vést ke komplikacím, jako je PE, kdy se sraženina dostane do plic a způsobuje závažné dýchací potíže.
Trombektomii lze provést různými technikami, včetně mechanických zařízení, která fyzicky odstraňují sraženinu, nebo katetrizačních metod, které sraženinu rozpouštějí. Volba techniky často závisí na umístění a velikosti sraženiny a také na celkovém zdravotním stavu pacienta.
Proč se provádí trombektomie?
Trombektomie se obvykle doporučuje, pokud pacient vykazuje příznaky krevní sraženiny, která by mohla vést k závažným komplikacím. Například v případě akutní ischemické cévní mozkové příhody mohou příznaky zahrnovat náhlou slabost nebo necitlivost na jedné straně těla, potíže s mluvením nebo ztrátu koordinace. Tyto příznaky naznačují, že je narušen průtok krve do mozku a je nutný okamžitý zásah.
V případě hluboké žilní trombózy (DVT) mohou příznaky zahrnovat otok, bolest a zarudnutí postižené nohy. Pokud existuje podezření na DVT, je nezbytné neprodleně vyhledat lékařskou pomoc, protože neléčená DVT může vést k plicní ejakulaci (PE), což je život ohrožující stav. Mezi příznaky PE mohou patřit náhlá dušnost, bolest na hrudi, zrychlený srdeční tep a vykašlávání krve.
Trombektomie se často doporučuje, pokud zobrazovací vyšetření, jako je CT vyšetření nebo ultrazvuk, potvrdí přítomnost významné sraženiny, která představuje riziko pro zdraví pacienta. Zákrok je nejúčinnější, pokud je proveden v určitém časovém rámci po nástupu příznaků, zejména v případě mrtvice, kde záleží na každé minutě.
Indikace pro trombektomii
Několik klinických situací a diagnostických nálezů může naznačovat potřebu trombektomie. Patří mezi ně:
- Akutní ischemická cévní mozková příhoda: Pacienti s příznaky akutní ischemické cévní mozkové příhody a zobrazovacími vyšetřeními prokázanou okluzí velké cévy jsou hlavními kandidáty na trombektomii. Zákrok je nejúčinnější, pokud je proveden do 6 hodin od nástupu příznaků, ačkoli vybraní pacienti mohou na základě zobrazovacích vyšetření prospět až po 24 hodinách (studie DAWN/DEFUSE 3).
- Hluboká žilní trombóza (DVT): U pacientů s rozsáhlou hlubokou žilní trombózou, zejména u těch, kteří mají vysoké riziko vzniku plicní ejakulace (PE), lze zvážit trombektomii. To platí zejména v případě, že hluboká žilní trombóza způsobuje významné příznaky nebo pokud existuje riziko posttrombotického syndromu.
- Plicní embolie (PE): V případech masivní plicní embolie, kdy sraženina významně zhoršuje průtok krve do plic a představuje bezprostřední ohrožení života, může být indikována trombektomie. To je zvláště důležité u pacientů, kteří jsou nestabilní a nemohou užívat léky na ředění krve.
- Opakující se trombóza: Pacienti, u kterých se navzdory antikoagulační léčbě objeví recidivující trombóza, mohou být také kandidáty na trombektomii. Ne všechny recidivující sraženiny se však léčí trombektomií. K trombektomii se zvažují pouze vybrané případy recidivující trombózy, zejména s příznaky ohrožujícími končetiny nebo život. Tato léčba může pomoci zmírnit příznaky a předcházet dalším komplikacím.
- Faktory ovlivňující zdraví pacienta: Celkový zdravotní stav pacienta, včetně jeho schopnosti tolerovat chirurgický zákrok a přítomnosti dalších zdravotních problémů, bude také hrát roli při určování vhodnosti pro trombektomii.
Stručně řečeno, trombektomie je kritický zákrok pro pacienty, u kterých dochází k závažné obstrukci průtoku krve v důsledku sraženin. Pro zdravotnické pracovníky je nezbytné posoudit příznaky, provést vhodná zobrazovací vyšetření a určit nejlepší postup k zajištění optimálních výsledků léčby pacienta.
Kontraindikace pro trombektomii
Trombektomie je kritický zákrok používaný k odstranění krevních sraženin z cév, zejména v případech akutní ischemické cévní mozkové příhody nebo hluboké žilní trombózy. Ne každý pacient je však pro tento zákrok vhodným kandidátem. Pochopení kontraindikací je nezbytné jak pro pacienty, tak pro poskytovatele zdravotní péče, aby byla zajištěna bezpečnost a účinnost.
- Nedávná operace nebo trauma: Pacienti, kteří nedávno podstoupili větší chirurgický zákrok nebo utrpěli závažné trauma, nemusí být ideálními kandidáty pro trombektomii. U těchto jedinců se zvyšuje riziko krvácivých komplikací, což zákrok činí potenciálně nebezpečným.
- Těžká koagulopatie: Stavy ovlivňující srážlivost krve, jako je hemofilie nebo závažné onemocnění jater, mohou během trombektomie představovat významná rizika. U těchto pacientů může dojít k nadměrnému krvácení, což komplikuje zákrok a rekonvalescenci.
- Nekompenzovaná hypertenze: Špatně kontrolovaný krevní tlak může vést ke komplikacím během zákroku. Pokud je krevní tlak pacienta významně zvýšený, může to zvýšit riziko krvácení.
- Infekce: Aktivní infekce, zejména v oblasti, kde bude zákrok proveden, mohou trombektomii komplikovat. Infekce mohou vést k dalším komplikacím a mohou vyžadovat odložení zákroku, dokud nebude infekce vyléčena.
- Závažné srdeční nebo plicní onemocnění: Pacienti se závažnými srdečními nebo plicními onemocněními nemusí tolerovat anestezii nebo stres z procedury. Stavy, jako je těžké srdeční selhání nebo chronická obstrukční plicní nemoc (CHOPN), mohou zvýšit riziko komplikací.
- Pokročilý věk s komorbiditami: V současné době není věk sám o sobě kontraindikací, starší pacienti s více zdravotními problémy mohou být během trombektomie vystaveni vyšším rizikům. Pro určení vhodnosti je proto nezbytné pečlivé vyhodnocení komorbidit.
- Alergie na kontrastní látku: Trombektomie často vyžaduje použití kontrastní látky pro zobrazovací účely. Pacienti se známou alergií na toto barvivo mohou potřebovat alternativní zobrazovací strategie nebo premedikaci ke zmírnění alergických reakcí.
- Těhotenství: Těhotné pacientky mohou během trombektomie čelit dalším rizikům v důsledku změn objemu krve a srážecích faktorů. Potenciální rizika pro matku i plod musí být pečlivě zvážena.
- Časová omezení: Trombektomie je nejúčinnější, pokud je provedena v určitém časovém rámci po nástupu příznaků. Pokud se pacient dostaví příliš pozdě, rizika mohou převážit nad přínosy, což zákrok činí nevhodným.
Pochopení těchto kontraindikací pomáhá zajistit bezpečné a efektivní provedení trombektomie a maximalizovat šance na pozitivní výsledek pro ty, kteří ji potřebují.
Jak se připravit na trombektomii
Příprava na trombektomii zahrnuje několik důležitých kroků, které zajistí hladký a bezpečný průběh zákroku. Zde je to, co mohou pacienti očekávat v období před trombektomií.
- Konzultace před procedurou: Pacienti absolvují podrobnou konzultaci se svým poskytovatelem zdravotní péče. Tato diskuse se bude zabývat důvody zákroku, potenciálními riziky a tím, co lze očekávat během rekonvalescence. Je to příležitost pro pacienty klást otázky a vyjádřit jakékoli obavy.
- Přehled anamnézy: Důkladné vyšetření pacientovy anamnézy je nezbytné. To zahrnuje probrání všech předchozích operací, v současnosti užívaných léků, alergií a stávajících zdravotních problémů. Pacienti by měli poskytnout kompletní seznam léků, včetně volně prodejných léků a doplňků stravy.
- Vyšetření: Bude provedeno fyzikální vyšetření k posouzení celkového zdravotního stavu pacienta. Může zahrnovat kontrolu vitálních funkcí, srdečních a plicních funkcí a neurologického stavu, zejména pokud je trombektomie provedena z důvodu mrtvice.
- Zobrazovací testy: Před zákrokem mohou být provedena zobrazovací vyšetření, jako je CT vyšetření nebo MRI, k lokalizaci sraženiny a posouzení rozsahu blokády. Tato vyšetření pomáhají lékařskému týmu naplánovat nejlepší přístup k trombektomii.
- Krevní testy: Krevní testy se obvykle nařizují k vyhodnocení srážecích faktorů, funkce ledvin a celkového zdravotního stavu. Tyto testy pomáhají zajistit, aby pacient mohl zákrok bezpečně podstoupit.
- Úpravy léků: Pacienti mohou potřebovat před zákrokem upravit dávkování léků. Například léky na ředění krve mohou být nutné dočasně vysadit, aby se snížilo riziko krvácení během trombektomie. Je nezbytné dodržovat pokyny poskytovatele zdravotní péče týkající se léčby.
- Pokyny k půstu: Pacientům se obvykle doporučuje, aby se po určitou dobu před zákrokem, často počínaje nocí před zákrokem, zdrželi jídla a pití. To je důležité pro minimalizaci rizika komplikací během anestezie.
- Zajištění dopravy: Vzhledem k tomu, že pacienti během zákroku dostanou sedaci nebo anestezii, je nezbytné zajistit, aby je někdo po zákroku odvezl domů. Pacienti by neměli plánovat, že budou řídit sami.
- Plán péče po zákroku: Promluvte si se svým lékařem o rekonvalescenci a následné péči. To zahrnuje pochopení toho, co můžete během rekonvalescence očekávat, jakékoli příznaky komplikací, na které je třeba si dávat pozor, a následné kontroly.
Dodržováním těchto přípravných kroků mohou pacienti pomoci zajistit úspěšnou trombektomii a hladší proces rekonvalescence.
Trombektomie: Postup krok za krokem
Pochopení postupu trombektomie může pomoci zmírnit úzkost a připravit pacienty na to, co mohou očekávat. Zde je podrobný přehled celého procesu.
- Příjezd a přihlášení: Pacienti dorazí do nemocnice nebo chirurgického centra a zaregistrují se. Mohou být požádáni, aby se převlékli do nemocničního županu, a bude jim zavedena intravenózní (IV) linka pro léky a tekutiny.
- Předběžné posouzení: Před zahájením zákroku provede zdravotnický tým závěrečné vyšetření. To zahrnuje ověření totožnosti pacienta, kontrolu zákroku a zajištění provedení všech nezbytných zobrazovacích a krevních testů.
- Podání anestezie: Pacienti dostanou anestezii, aby se během zákroku cítili pohodlně a bez bolesti. Může se jednat o celkovou anestezii, kdy je pacient zcela v bezvědomí, nebo sedaci, kdy je pacient uvolněný, ale při vědomí.
- Přístup k cévě: Chirurg provede malý řez, obvykle v oblasti třísel, aby se dostal k velké cévě. Do cévy se poté zavede katétr (tenká, ohebná trubice).
- Navigace k Clotu: Pomocí zobrazovacího navádění chirurg opatrně zavede katétr cévami k místu sraženiny. Tento krok vyžaduje přesnost, aby se zabránilo poškození okolních tkání.
- Odstranění sraženiny: Jakmile katétr dosáhne sraženiny, chirurg ji pomocí specializovaných nástrojů odstraní. To může zahrnovat odsátí sraženiny nebo použití mechanického zařízení k jejímu zachycení a odstranění. Cílem je co nejrychleji obnovit průtok krve.
- Monitorování a zobrazování: Během celého zákroku bude lékařský tým sledovat pacientovy vitální funkce a může provést další zobrazovací vyšetření, aby se ujistil, že sraženina byla úspěšně odstraněna a průtok krve byl obnoven.
- Uzavření řezu: Po odstranění sraženiny se katétr vytáhne a místo řezu se uzavře. V závislosti na velikosti řezu se může použít steh nebo lepicí pásky.
- zotavovací místnost: Pacienti budou převezeni na pooperační pokoj, kde budou po probuzení z anestezie sledováni. Zdravotníci zkontrolují vitální funkce a posoudí neurologický stav pacienta.
- Pokyny po zákroku: Jakmile se stav stabilizuje, pacienti obdrží pokyny pro rekonvalescenci, včetně léčby bolesti, omezení aktivit a známek komplikací, na které je třeba dávat pozor. V případě potřeby mohou také prodiskutovat následné kontroly a rehabilitaci.
Pochopením podrobného procesu trombektomie se pacienti mohou cítit lépe připraveni a informováni o své péči.
Rizika a komplikace trombektomie
Stejně jako jakýkoli lékařský zákrok s sebou nese trombektomie určitá rizika a potenciální komplikace. I když mnoho pacientů dosahuje úspěšných výsledků, je důležité si být vědom běžných i vzácných rizik spojených s tímto zákrokem.
- Krvácející: Jedním z nejčastějších rizik trombektomie je krvácení v místě řezu nebo vnitřní krvácení. I když se určité krvácení očekává, nadměrné krvácení může vyžadovat další zákroky.
- Infekce: Existuje riziko infekce v místě řezu nebo v krevním řečišti. Zdravotníci přijímají opatření k minimalizaci tohoto rizika, ale stále existuje.
- Poranění cév: Během zákroku existuje malé riziko poranění cév. To může vést ke komplikacím, jako je hematom (lokální nahromadění krve mimo cévy) nebo arteriální disekce.
- Opětovné uzavření: V některých případech se céva může po zákroku opět ucpat. K tomu může dojít, pokud se neřeší základní příčina, která sraženinu způsobila.
- Neurologické komplikace: U pacientů podstupujících trombektomii z důvodu cévní mozkové příhody existuje riziko neurologických komplikací, včetně zhoršení symptomů nebo vzniku nových deficitů. K tomu může dojít, pokud během zákroku dojde k poškození mozku.
- Alergické reakce: U některých pacientů se mohou vyskytnout alergické reakce na kontrastní látku použitou během zobrazování. Tyto reakce se sice vyskytují vzácně, ale mohou se pohybovat od mírných až po závažné.
- Rizika anestezie: Stejně jako u každého zákroku vyžadujícího anestezii existují inherentní rizika, včetně respiračních komplikací nebo nežádoucích reakcí na anestetika.
- Tromboembolie: Existuje riziko, že se kousky sraženiny mohou odlomit a dostat do jiných částí těla, což může způsobit nové ucpání v různých cévách.
- Poškození ledvin: Použití kontrastní látky může představovat riziko pro funkci ledvin, zejména u pacientů s již existujícími problémy s ledvinami. Monitorování funkce ledvin před zákrokem a po něm je nezbytné.
- Vzácné komplikace: I když jsou vzácné, u některých pacientů se mohou vyskytnout závažnější komplikace, jako je mrtvice, infarkt nebo dokonce smrt. Tato rizika jsou obecně nízká, ale měla by být projednána s poskytovatelem zdravotní péče.
Pochopení těchto rizik a komplikací může pacientům pomoci činit informovaná rozhodnutí o své péči a připravit se na trombektomii. Otevřená komunikace se zdravotními pracovníky je klíčem k řešení jakýchkoli obav a zajištění co nejlepšího výsledku.
Rekonvalescence po trombektomii
Rekonvalescence po trombektomii je klíčovou fází, která může významně ovlivnit celkový úspěch zákroku. Předpokládaná doba rekonvalescence se liší v závislosti na individuálním zdravotním stavu, rozsahu trombózy a konkrétním místě trombektomie. Pacienti obvykle zůstanou v nemocnici 1 až 3 dny po zákroku, během nichž budou zdravotníci sledovat jejich vitální funkce a zajišťovat, aby nedošlo k žádným komplikacím.
Předpokládaný časový harmonogram zotavení:
- Prvních 24 hodin: Pacienti jsou obvykle pečlivě sledováni na pooperačním pokoji. Prioritou je léčba bolesti a sledování případných příznaků komplikací, jako je krvácení nebo infekce.
- Dny 2-3: Pokud probíhá zotavení hladce, pacienti mohou být přemístěni do běžného nemocničního pokoje. Může být zahájena fyzioterapie zaměřená na jemné pohyby pro podporu krevního oběhu.
- Týden 1: Většina pacientů se může vrátit domů, ale měli by i nadále odpočívat a dodržovat pokyny svého lékaře ohledně úrovně aktivity.
- Týdny 2-4: Doporučuje se postupný návrat k běžným aktivitám. Lehké aktivity lze obvykle obnovit, ale cvičení s vysokou zátěží by se mělo vyhýbat, dokud to lékař nedovolí.
- 1-3 měsíce: Úplné zotavení může trvat několik týdnů až měsíců v závislosti na individuálních zdravotních faktorech. Budou naplánovány pravidelné následné schůzky pro sledování průběhu zotavení.
Tipy na následnou péči:
- Dodržování léků: Je nezbytné užívat předepsané léky, jako jsou léky na ředění krve, podle pokynů, aby se zabránilo další tvorbě sraženin.
- Hydratace a výživa: Udržování hydratace a udržování vyvážené stravy bohaté na ovoce, zeleninu a celozrnné výrobky může napomoci regeneraci.
- Fyzická aktivita: Věnujte se lehké fyzické aktivitě dle doporučení svého lékaře. Chůze se často doporučuje pro zlepšení krevního oběhu.
- Příznaky sledování: Buďte ostražití ohledně jakýchkoli neobvyklých příznaků, jako je zvýšená bolest, otok nebo známky infekce, a okamžitě je nahlaste svému lékaři.
Kdy se mohou obnovit běžné činnosti:
Většina pacientů se může vrátit k lehké práci a každodenním aktivitám během 1 až 2 týdnů, ale plné obnovení všech aktivit, včetně cvičení, může trvat déle. Vždy se poraďte se svým poskytovatelem zdravotní péče, který vám poskytne individuální rady na základě vašeho postupu rekonvalescence.
Výhody trombektomie
Trombektomie nabízí pacientům trpícím trombózou několik klíčových zlepšení zdraví a kvality života. Zde jsou některé z hlavních výhod:
- Obnovení průtoku krve: Hlavním přínosem trombektomie je okamžité obnovení průtoku krve v postižené oblasti, což může zabránit poškození tkáně a zlepšit funkci orgánů.
- Snížené riziko komplikací: Odstraněním sraženiny trombektomie významně snižuje riziko závažných komplikací, jako je mrtvice, infarkt nebo ztráta končetiny, které mohou vzniknout v důsledku neléčené trombózy.
- Zlepšená kvalita života: Mnoho pacientů uvádí významné zlepšení kvality života po trombektomii. To zahrnuje snížení bolesti, zvýšenou mobilitu a schopnost návratu k každodenním aktivitám bez omezení způsobených trombózou.
- Kratší doba zotavení: Trombektomie poskytuje rychlou úlevu od symptomů, ale často je stále nutná dlouhodobá antikoagulační léčba.
- Potenciál pro lepší dlouhodobé výsledky: Studie ukázaly, že pacienti, kteří podstoupí trombektomii, často dosahují lepších dlouhodobých zdravotních výsledků ve srovnání s těmi, kteří se spoléhají pouze na léky.
Kolik stojí trombektomie v Indii?
Cena trombektomie v Indii se obvykle pohybuje od 100 000 do 250 000 ₹. Celkové náklady může ovlivnit několik faktorů, včetně:
- Výběr nemocnice: Různé nemocnice mají různé cenové struktury. Renomované nemocnice, jako například nemocnice Apollo, mohou nabízet pokročilé technologie a zkušené specialisty, což může ovlivnit náklady.
- pronájem: Město nebo region, kde se zákrok provádí, může ovlivnit cenu. Městská centra mohou mít vyšší náklady ve srovnání s venkovskými oblastmi.
- Typ pokoje: Výběr pokoje (soukromý, polosoukromý nebo všeobecný) může také ovlivnit celkové náklady na hospitalizaci.
- Komplikace: Pokud se během zákroku nebo po něm vyskytnou nějaké komplikace, může být nutná další léčba, což zvyšuje celkové náklady.
Nemocnice Apollo jsou jednou z několika renomovaných institucí, které v Indii nabízejí trombektomii. Nabízí několik výhod, včetně nejmodernějšího vybavení, zkušených lékařů a komplexní péče, což z nich činí preferovanou volbu pro mnoho pacientů. Ve srovnání se západními zeměmi jsou náklady na trombektomii v Indii výrazně nižší, takže je cenově dostupnou možností pro mnoho lidí, kteří hledají kvalitní zdravotní péči.
Pro přesné ceny a možnosti personalizované péče vám doporučujeme kontaktovat přímo nemocnice Apollo.
Často kladené otázky o trombektomii
- Jaké změny ve stravování bych měl/a provést před trombektomií?
Před trombektomií je vhodné dodržovat vyváženou stravu bohatou na ovoce, zeleninu a celozrnné výrobky. Vyhýbejte se potravinám s vysokým obsahem nasycených tuků a cukrů. Proberte veškerá specifická dietní omezení se svým lékařem před zákrokem, abyste si zajistili optimální zdraví.
- Mohu jíst nebo pít před trombektomií?
Obecně vám bude doporučeno, abyste se před trombektomií po určitou dobu postili. To obvykle znamená, že 6–8 hodin před zákrokem nesmíte jíst ani pít. Vždy dodržujte konkrétní pokyny svého lékaře týkající se hladovění.
- Co mohu očekávat během rekonvalescence po trombektomii?
Rekonvalescence po trombektomii obvykle zahrnuje hospitalizaci v délce 1–3 dnů, po níž následuje postupný návrat k běžným aktivitám. Můžete pociťovat bolest a otok, které lze zvládnout léky. Pro co nejlepší rekonvalescenci dodržujte pokyny svého lékaře ohledně následné péče.
- Jak trombectomie ovlivňuje starší pacienty?
Trombektomie může být prospěšná pro starší pacienty, protože dokáže obnovit průtok krve a snížit riziko závažných komplikací. Starší pacienti však mohou mít další zdravotní problémy, proto je nezbytné důkladné vyšetření lékařem.
- Je trombektomie bezpečná během těhotenství?
Trombektomie může být provedena během těhotenství, pokud je to nutné, ale vyžaduje pečlivé zvážení rizik a přínosů. Těhotné pacientky by měly prodiskutovat svou konkrétní situaci se svým lékařem, aby určil nejlepší postup.
- Mohou děti podstoupit trombektomii?
Ano, trombektomie může být provedena u dětských pacientů, ale je méně častá. Rozhodnutí bude záviset na konkrétním zdravotním stavu dítěte a mělo by být učiněno po konzultaci s dětským specialistou.
- Co když mám v anamnéze obezitu?
Pokud máte v anamnéze obezitu, je důležité, abyste se o tom před trombektomií poradili se svým lékařem. Hmotnost může ovlivnit rekonvalescenci a riziko komplikací, proto může být nutný individuální přístup.
- Jak diabetes ovlivňuje mou trombektomii?
Diabetes může komplikovat rekonvalescenci po trombektomii kvůli potenciálním problémům s hojením a zvýšenému riziku infekce. Pro zajištění co nejlepších výsledků je zásadní kontrolovat hladinu cukru v krvi před zákrokem i po něm.
- Jaká opatření mám podniknout, pokud mám hypertenzi?
Pokud máte hypertenzi, je nezbytné účinně kontrolovat krevní tlak před a po trombektomii. Váš lékař může upravit dávkování léků, aby zajistil optimální kontrolu během období rekonvalescence.
- Mohu se po trombektomii vrátit k běžným aktivitám?
Většina pacientů se může vrátit k lehkým aktivitám během 1–2 týdnů po trombektomii. Cvičení s vysokou zátěží by se však měla vyhýbat, dokud to nedovolí váš lékař. Vždy dodržujte jeho pokyny pro bezpečný návrat k běžným aktivitám.
- Jaké jsou příznaky komplikací po trombektomii?
Po trombektomii sledujte příznaky komplikací, jako je zvýšená bolest, otok, zarudnutí nebo horečka. Pokud se u vás objeví některý z těchto příznaků, okamžitě kontaktujte svého lékaře k vyšetření.
- Jak dlouho budu muset po trombektomii užívat léky?
Po trombektomii vám mohou být předepsány léky na ředění krve, které zabraňují tvorbě nových sraženin. Délka užívání léků bude záviset na vašich individuálních rizikových faktorech a měla by být projednána s vaším lékařem.
- Je trombektomie účinná u všech typů sraženin?
Trombektomie je obzvláště účinná u určitých typů sraženin, jako jsou ty, které způsobují akutní ischemii končetin nebo mrtvici. Váš poskytovatel zdravotní péče určí, zda je trombektomie nejlepší volbou na základě vašeho konkrétního stavu.
- Jaké změny životního stylu mohu udělat, abych zabránil budoucím sraženinám?
Abyste zabránili vzniku sraženin v budoucnu, zvažte zdravý životní styl, který zahrnuje pravidelné cvičení, vyváženou stravu, udržování zdravé hmotnosti a vyhýbání se kouření. O dalších preventivních opatřeních se poraďte se svým lékařem.
- Jak si trombektomie vede v porovnání s podáváním pouze léků?
Trombektomie nabízí okamžité odstranění sraženiny, což může zabránit závažným komplikacím, zatímco rozpuštění sraženiny pomocí léků může trvat déle. Váš lékař vám doporučí nejlepší přístup na základě vaší konkrétní situace.
- Jaká je úspěšnost trombektomie?
Míra úspěšnosti trombektomie se liší v závislosti na faktorech, jako je umístění sraženiny a celkový zdravotní stav pacienta. Trombektomie má obecně vysokou míru úspěšnosti v obnovení průtoku krve a prevenci komplikací.
- Můžu cestovat po trombektomii?
Cestování po trombektomii by se mělo probrat se svým lékařem. Obecně je vhodné se několik týdnů po zákroku vyhnout cestování na dlouhé vzdálenosti, aby se snížilo riziko komplikací.
- Co mám dělat, když mám v anamnéze předchozí operace?
Pokud jste v minulosti podstoupili operaci, informujte o tom svého lékaře před podstoupením trombektomie. Váš lékař při plánování léčby a rekonvalescence zohlední vaši chirurgickou anamnézu.
- Jak si trombektomie v Indii vede v porovnání s jinými zeměmi?
Trombektomie je v Indii často dostupnější než v západních zemích a kvalita péče je srovnatelná. Mnoho nemocnic, včetně nemocnice Apollo, nabízí pokročilé technologie a zkušené specialisty, což z ní činí pro pacienty schůdnou možnost.
- Jaká je podpora k dispozici pacientům po trombektomii?
Po trombektomii mají pacienti přístup k různým podpůrným službám, včetně fyzioterapie, nutričního poradenství a následné péče. Nemocnice Apollo poskytují komplexní pooperační podporu pro zajištění hladkého zotavení.
Závěr
Trombektomie je zásadní zákrok, který může významně zlepšit zdravotní stav pacientů trpících trombózou. Díky své schopnosti obnovit průtok krve a snížit riziko závažných komplikací hraje trombektomie klíčovou roli ve zlepšení kvality života mnoha jedinců. Pokud si myslíte, že by trombektomie mohla být pro vás nebo vašeho blízkého vhodná, neprodleně se poraďte s cévním specialistou nebo neurologem, abyste pochopili výhody, rizika a proces rekonvalescence přizpůsobený vašim specifickým potřebám.












 Nejlepší nemocnice poblíž Čennaí
Nejlepší nemocnice poblíž Čennaí

