- Diseases and Conditions
- T-Cell Lymphoma - Early Signs, Risk Factors, Diagnosis, and Treatment Explained
T-Cell Lymphoma - Early Signs, Risk Factors, Diagnosis, and Treatment Explained
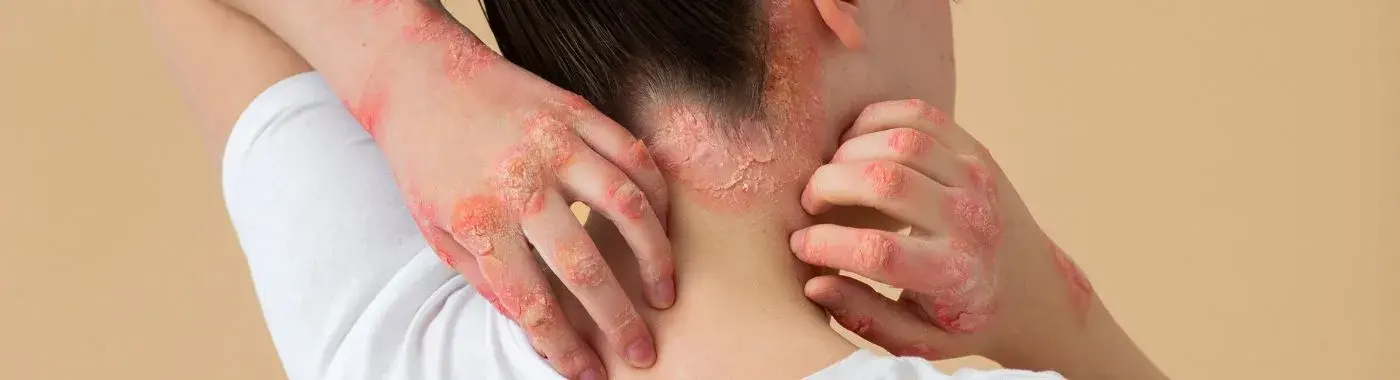
T-cell lymphoma is a rare type of non-Hodgkin lymphoma that begins in T-cells, an important part of the body’s immune system. Because its symptoms can resemble those of more common conditions, it may be difficult to recognize at first. This guide provides clear and reliable information about T-cell lymphoma—its symptoms, how it is diagnosed, available treatment options, and what patients and families can expect. Understanding the condition can help you feel more informed and supported throughout the journey.
What Is T-Cell Lymphoma?
T-cell lymphoma is a rare and aggressive type of non-Hodgkin lymphoma (NHL). It is a cancer that starts in a specific type of white blood cell called T-lymphocytes, or T-cells. These T-cells are a key part of your body's immune system, and their job is to help fight off infections and diseases.
In T-cell lymphoma, the T-cells become cancerous and begin to grow and multiply uncontrollably. Instead of functioning normally, they can collect in the lymph nodes, blood, skin, and other organs, forming tumors and crowding out healthy cells. While T-cell lymphomas are less common than B-cell lymphomas, they are often more aggressive and can be more challenging to treat.
Because T-cell lymphomas are so diverse, it is crucial to get an accurate diagnosis from an expert. The specific type of T-cell lymphoma determines the most effective treatment plan and the long-term outlook.
Types of T-Cell Lymphoma
T-cell lymphomas are a diverse group of diseases. They can be broadly classified based on where the cancer is found and how it behaves. The two main categories are cutaneous (skin) T-cell lymphomas and peripheral (nodal) T-cell lymphomas.
Cutaneous T-Cell Lymphomas (CTCLs): These lymphomas primarily affect the skin. They are often slow-growing and can be managed over a long period. The two most common types are:
- Mycosis Fungoides (MF): This is the most common form of CTCL. It typically starts as a persistent rash that can resemble eczema or psoriasis. Over time, the rash may turn into thicker, raised patches (plaques) and, in advanced stages, into large tumors.
- Sézary Syndrome (SS): This is a rarer and more aggressive form of CTCL. It is sometimes called the "leukemic" form of CTCL because the cancerous T-cells (called Sézary cells) are found in the blood. Sézary syndrome typically causes a widespread, red, and intensely itchy rash.
Peripheral T-Cell Lymphomas (PTCLs): This is a diverse group of T-cell lymphomas that primarily affect the lymph nodes. They are generally more aggressive and are often treated more intensively. Some of the most common subtypes include:
- Peripheral T-Cell Lymphoma, Not Otherwise Specified (PTCL, NOS): This is a "wastebasket" category for T-cell lymphomas that do not fit into other specific subtypes. It is the most common PTCL in Western countries.
- Angioimmunoblastic T-Cell Lymphoma (AITL): This type of lymphoma is often accompanied by autoimmune-like symptoms, such as fever, night sweats, and a rash.
- Anaplastic Large Cell Lymphoma (ALCL): This type often presents as tumors in the lymph nodes or on the skin. It is more common in younger people and can have a better prognosis than other PTCLs.
- Adult T-Cell Leukemia/Lymphoma (ATL): This is a rare and aggressive type of T-cell lymphoma that is linked to a virus called HTLV-1. It is more common in parts of Japan, the Caribbean, and Africa.
What Are the Causes and Risk Factors for T-Cell Lymphoma?
The exact cause of T-cell lymphoma is not fully understood. It is not contagious and is not directly linked to lifestyle factors like smoking or diet. However, researchers believe that a combination of genetic, environmental, and immune system factors may play a role.
Key Risk Factors:
1. Weakened Immune System: A compromised immune system is a major risk factor for T-cell lymphoma. This includes people with HIV/AIDS, those who have had an organ transplant and are taking immunosuppressant medications, and people with certain autoimmune diseases.
2. Viral Infections: Some viruses are strongly linked to T-cell lymphoma.
- Epstein-Barr Virus (EBV): This common virus is linked to several types of T-cell lymphoma, especially angioimmunoblastic T-cell lymphoma.
- Human T-cell Lymphotropic Virus-1 (HTLV-1): This virus is a direct cause of a specific type of T-cell lymphoma called Adult T-Cell Leukemia/Lymphoma.
3. Age and Gender: Most types of T-cell lymphoma are more common in older adults, with the average age of diagnosis in the 50s and 60s. The risk is also slightly higher in men than in women.
4. Environmental Exposures: Some studies have suggested a possible link between certain T-cell lymphomas and long-term exposure to chemicals like pesticides and herbicides.
It's important to remember that having a risk factor does not mean you will get T-cell lymphoma. Many people with these risk factors never develop the disease, and many people who get T-cell lymphoma have no known risk factors.
What Are the Symptoms of T-Cell Lymphoma?
The symptoms of T-cell lymphoma can be vague and are often mistaken for other, less serious conditions. However, if you experience these symptoms, especially if they are persistent, it is important to see a doctor for a proper evaluation.
Common Symptoms of Cutaneous T-Cell Lymphomas (CTCLs):
- A Persistent Rash: In its early stages, MF often looks like a red, scaly rash that can resemble eczema or psoriasis.
- Itching: The rash or skin lesions are often intensely itchy.
- Light or Dark Spots: The affected skin may appear lighter or darker than the surrounding skin.
- Plaques and Tumors: In advanced stages, the rash can turn into raised, thickened patches (plaques) and then into large, tumorous growths.
Common Symptoms of Peripheral T-Cell Lymphomas (PTCLs):
1. Swollen, Painless Lymph Nodes: The most common sign is a swollen lymph node, often in the neck, armpit, or groin.
2. "B" Symptoms: These are a group of systemic symptoms that are a major red flag for lymphoma.
- Unexplained Fever: A fever that comes and goes for no apparent reason.
- Drenching Night Sweats: Sweating so much at night that you have to change your clothes or bedsheets.
- Unexplained Weight Loss: Losing more than 10% of your body weight in six months without trying.
3. Fatigue: Feeling unusually tired or a general lack of energy.
If you have a swollen lymph node that doesn't go away, or a persistent rash that doesn't respond to standard treatments, it is important to see a doctor for a proper evaluation.
How Is T-Cell Lymphoma Diagnosed?
Diagnosing T-cell lymphoma requires a series of tests to confirm the presence of cancer, determine its specific type, and see if it has spread. The process often begins with a physical exam and a detailed discussion of your symptoms and health history.
Diagnostic Steps and Tests:
1. Physical Exam: Your doctor will check for swollen lymph nodes in your neck, armpits, and groin. For cutaneous T-cell lymphoma, a thorough skin exam is a crucial step.
2. Biopsy (The Definitive Test): A biopsy is the only way to definitively diagnose T-cell lymphoma. A small tissue sample is removed from a suspicious area, such as a lymph node or a skin lesion, and sent to a lab for examination. The pathologist will use special tests to identify the T-cells and look for genetic changes that are characteristic of T-cell lymphoma.
3. Blood Tests: Blood tests are used to check for Sézary cells, which are characteristic of Sézary Syndrome, and to assess your overall health.
4. Imaging Scans: Imaging scans are crucial for seeing how far the cancer has spread.
- CT (Computed Tomography) Scan: A CT scan provides detailed images of the chest, abdomen, and pelvis to look for any enlarged lymph nodes or tumors.
- PET (Positron Emission Tomography) Scan: A PET scan can be very helpful as it can identify active cancer cells throughout the body.
5. Bone Marrow Aspiration and Biopsy: A small sample of bone marrow is removed from the hip bone to check if the cancer has spread to the bone marrow.
6. Lumbar Puncture (Spinal Tap): A lumbar puncture may be performed to check for cancer cells in the fluid that surrounds the brain and spinal cord, especially for more aggressive types of T-cell lymphoma.
Staging and Grading of T-Cell Lymphoma
The stage of the T-cell lymphoma describes how much it has spread in the body. This is a critical factor in determining the treatment plan and predicting a patient's prognosis. The staging is unique to the type of T-cell lymphoma.
- For Cutaneous T-Cell Lymphoma (CTCL): Staging is based on the extent of skin involvement, whether the cancer has spread to the lymph nodes, blood, or other organs.
- For Peripheral T-Cell Lymphoma (PTCL): The Ann Arbor staging system is commonly used, which is a four-stage system based on how many lymph node areas are affected and whether the cancer has spread to distant organs.
Grading: In T-cell lymphoma, grading is a separate and crucial step that describes how fast the cancer is likely to grow. Some types, like Mycosis Fungoides, are typically low-grade and slow-growing, while others, like Peripheral T-Cell Lymphoma, are high-grade and aggressive.
What Are the Treatment Options for T-Cell Lymphoma?
The treatment plan for T-cell lymphoma is highly personalized and depends on the specific type, its grade, its stage, and the patient's overall health.
1. Medical Treatment (Chemotherapy, Targeted Therapy, Immunotherapy)
- Chemotherapy: Chemotherapy is the primary treatment for most aggressive T-cell lymphomas. It uses powerful drugs to kill cancer cells throughout the body. For indolent lymphomas, chemo may be used to manage the disease.
- Targeted Therapy: These drugs are designed to target specific proteins on the cancer cells. Some targeted therapies have been developed specifically for T-cell lymphomas and are a major advance in treatment.
- Immunotherapy: Immunotherapy helps a patient's own immune system recognize and attack cancer cells. These drugs, such as checkpoint inhibitors, are now a standard of care for many advanced lymphomas.
- Stem Cell Transplant (Bone Marrow Transplant): A stem cell transplant is a high-dose treatment that can be curative for some types of T-cell lymphoma. It is usually used for patients with aggressive disease or whose cancer has returned after initial treatment.
2. Radiation Therapy
Radiation therapy uses high-energy rays to kill cancer cells in a specific area. It is often used for early-stage T-cell lymphoma to treat a single lesion or a small group of lesions. It can also be used to shrink a tumor that is causing symptoms or to treat a painful area where the cancer has spread.
3. Surgery
Surgery is not a standard treatment for most T-cell lymphomas because they are a cancer of the lymphatic system, which is throughout the body. Surgery is primarily used to obtain a biopsy for diagnosis. In very rare cases, a surgeon may remove a large mass that is causing a blockage.
Prognosis and Survival Rates for T-Cell Lymphoma
The prognosis for T-cell lymphoma has been improving due to advances in treatment, but it remains a serious diagnosis. The outlook depends heavily on the specific type of T-cell lymphoma, its stage, and the patient's overall health.
- Prognostic Factors: The most important factors affecting prognosis are the specific type of T-cell lymphoma, the stage of the cancer at diagnosis, and how the patient responds to treatment.
- Survival Rates: The survival rate for T-cell lymphoma varies widely. For early-stage Mycosis Fungoides, the 5-year survival rate is very high, often over 90%. For many of the more aggressive peripheral T-cell lymphomas, the 5-year survival rate is lower, but modern treatments are improving these numbers.
It is important to discuss your specific prognosis with your hematologist (a doctor who specializes in blood diseases), as they can provide a more accurate picture based on your individual case.
Screening and Prevention of T-Cell Lymphoma
There are no routine screening tests for T-cell lymphoma in the general population. The best way to reduce your risk is to avoid known risk factors and be aware of the symptoms.
Prevention Strategies:
- Healthy Immune System: If you have an autoimmune disease or are living with HIV, it is crucial to work with your doctor to manage your health and be vigilant for any symptoms.
- Avoidance of Environmental Toxins: If your profession involves exposure to certain chemicals, use proper protective equipment.
For International Patients: Your Seamless Journey to Apollo Hospitals
Apollo Hospitals is a leading medical destination for international patients seeking high-quality and affordable cancer care. Our dedicated International Patient Services team is here to ensure your entire experience is as smooth and comfortable as possible, from your initial inquiry to your return home. We have extensive experience treating patients with complex conditions, including T-cell lymphoma.
Our Services for International Patients Include:
- Travel and Visa Assistance: We will provide you with a visa invitation letter and help with travel arrangements.
- Airport Transfers: We will arrange for a car to pick you up from the airport.
- Personalized Care: A dedicated patient coordinator will be your single point of contact, assisting with hospital admission, language interpretation, and any other needs you may have.
- Accommodation: We can assist you with booking suitable accommodation for you and your family near the hospital.
- Post-Treatment Follow-up: We will stay in touch with you after your return home to ensure a smooth recovery.
Frequently Asked Questions (FAQs) About T-Cell Lymphoma
Q1: Is T-Cell Lymphoma curable?
A: With current treatments, some types of aggressive T-cell lymphoma can be cured. For slow-growing types, the goal of treatment is to manage the disease as a chronic condition, allowing patients to live a long, healthy life. A stem cell transplant offers the best chance for a cure for some patients.
Q2: What is the survival rate for T-Cell Lymphoma?
A: The survival rate for T-cell lymphoma varies significantly by the type and stage. For early-stage Mycosis Fungoides, the 5-year survival rate is over 90%. For many of the more aggressive types, the survival rate is lower, but modern treatments are improving these numbers.
Q3: What are the side effects of T-Cell Lymphoma treatment?
A: Side effects vary with the type of treatment. Chemotherapy can cause fatigue, nausea, and a weakened immune system. Radiation may cause skin irritation. Your medical team will work closely with you to manage these side effects.
Q4: Can T-Cell Lymphoma come back (recurrence)?
A: Yes, there is a risk of recurrence, especially for aggressive lymphomas. This is why regular follow-up appointments and monitoring are crucial for early detection of any relapse. If the cancer does return, it is often treated with a different regimen or a stem cell transplant.
Q5: What is the typical recovery time after T-Cell Lymphoma treatment?
A: Recovery time depends on the type of treatment. A cycle of chemotherapy can take a few weeks to recover from. The total treatment time is typically a few months. The recovery time from a stem cell transplant is much longer, often taking several months or more. Your medical team will provide a detailed recovery plan.
Q6: Is T-Cell Lymphoma contagious?
A: No, T-cell lymphoma is not contagious. It cannot be passed from person to person.





 Best Hospital Near me Chennai
Best Hospital Near me Chennai

