
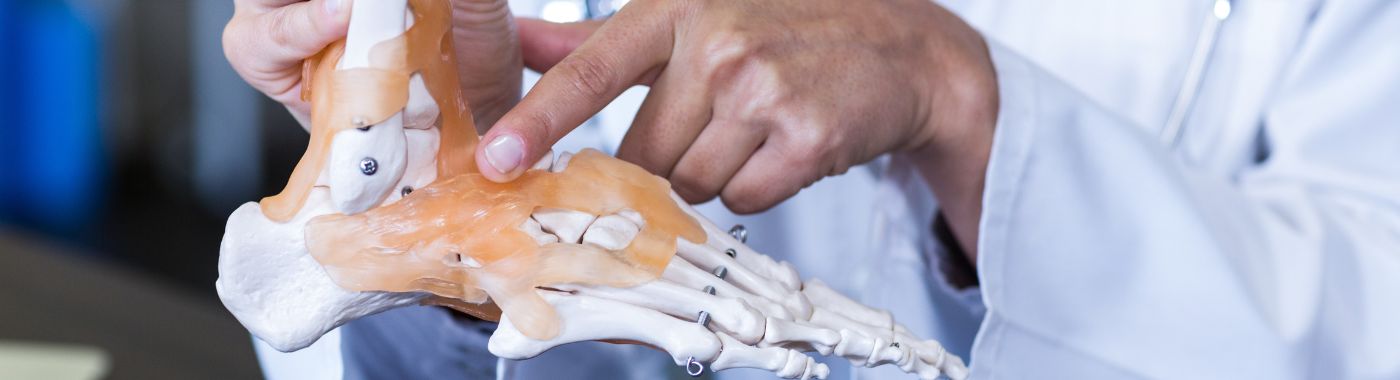
Náhrada členku, známa aj ako totálna endoprotéza členku, je chirurgický zákrok určený na zmiernenie bolesti a obnovenie funkcie členkového kĺbu. Tento zákrok zahŕňa odstránenie poškodenej kosti a chrupavky z členku a ich nahradenie umelými komponentmi, zvyčajne vyrobenými z kovu a plastu. Primárnym cieľom náhrady členku je zmierniť bolesť spôsobenú ochoreniami, ako je artritída, a zároveň zlepšiť mobilitu a celkovú kvalitu života.
Členkový kĺb je zložitá štruktúra, ktorá spája chodidlo s nohou a umožňuje celý rad pohybov potrebných pre chôdzu, beh a iné aktivity. Keď sa členkový kĺb poškodí v dôsledku zranenia, opotrebovania alebo degeneratívnych ochorení, môže to viesť k značnej bolesti a postihnutiu. Náhrada členku si kladie za cieľ poskytnúť dlhodobé riešenie pre jednotlivcov trpiacich chronickou bolesťou členku, ktoré im umožní ľahší návrat k ich každodenným aktivitám.
Tento postup je obzvlášť prospešný pre pacientov, ktorým sa nepodarilo dosiahnuť úľavu konzervatívnou liečbou, ako sú lieky, fyzioterapia alebo ortéza. Náhrada členku sa zvyčajne odporúča osobám s ťažkou artritídou členku, ktorá môže byť dôsledkom rôznych stavov vrátane osteoartrózy, reumatoidnej artritídy alebo posttraumatickej artritídy po úraze.
Prečo sa vykonáva výmena členku?
Náhrada členku sa vykonáva na riešenie niekoľkých oslabujúcich symptómov a stavov, ktoré postihujú členkový kĺb. Najčastejším dôvodom pre tento zákrok je chronická bolesť, ktorá významne ovplyvňuje kvalitu života človeka. Pacienti môžu pociťovať pretrvávajúcu bolesť pri aktivitách s váhou, opuch, stuhnutosť a znížený rozsah pohybu v členku. Tieto príznaky môžu sťažiť vykonávanie každodenných úloh, ako je chôdza, chôdza po schodoch alebo účasť na rekreačných aktivitách.
Medzi stavy, ktoré zvyčajne vedú k odporúčaniu náhrady členku, patria:
- artróza: Toto degeneratívne ochorenie kĺbov sa vyskytuje, keď sa chrupavka, ktorá tlmí členkový kĺb, časom opotrebuje, čo vedie ku kontaktu kostí s kosťou, bolesti a zápalu.
- Reumatoidná artritída: Autoimunitné ochorenie, ktoré spôsobuje chronický zápal v kĺboch, môže viesť k poškodeniu a deformácii kĺbov, vďaka čomu je náhrada členku schodnou možnosťou na úľavu.
- Posttraumatická artritída: Po poranení členka, ako je zlomenina alebo natrhnutie väzu, sa u niektorých jedincov môže vyvinúť artritída kĺbu, čo vedie k chronickej bolesti a dysfunkcii.
- Avaskulárna nekróza: Tento stav nastáva, keď je narušený prísun krvi do kosti, čo vedie k odumretiu kosti a kolapsu kĺbu. Na obnovenie funkcie a zmiernenie bolesti môže byť potrebná náhrada členku.
Náhrada členku sa zvyčajne odporúča, keď konzervatívna liečba neposkytla dostatočnú úľavu. Lekári môžu tento postup navrhnúť po vyhodnotení anamnézy pacienta, vykonaní fyzického vyšetrenia a preskúmaní zobrazovacích vyšetrení, ako sú röntgenové snímky alebo magnetická rezonancia, na posúdenie rozsahu poškodenia kĺbu.
Indikácie pre výmenu členku
Niekoľko klinických situácií a diagnostických nálezov môže naznačovať, že pacient je vhodným kandidátom na endoprotézu členka. Patria sem:
- Silná bolesť: Pacienti, ktorí pociťujú chronickú, oslabujúcu bolesť v členku, ktorá narúša každodenné činnosti, dokonca aj v pokoji, môžu byť zvážení na náhradu členku.
- Obmedzený rozsah pohybu: Významné zníženie schopnosti pohybovať členkovým kĺbom, najmä pri aktivitách s prenášaním váhy, môže naznačovať potrebu chirurgického zákroku.
- Deformácia kĺbov: Viditeľné deformácie v členkovom kĺbe, ako je nesprávne zarovnanie alebo abnormálne umiestnenie, môžu naznačovať, že kĺb sa zhoršil do bodu, kedy je potrebná jeho výmena.
- Zlyhanie konzervatívnej liečby: Pacienti, ktorí vyskúšali nechirurgické možnosti vrátane fyzioterapie, liekov a injekcií bez toho, aby pocítili dostatočnú úľavu, môžu byť kandidátmi na výmenu členka.
- Zobrazovacie nálezy: Röntgenové snímky alebo vyšetrenia magnetickou rezonanciou odhaľujúce pokročilú degeneráciu kĺbov, kostné výrastky alebo významnú stratu chrupavky môžu podporiť rozhodnutie o vykonaní náhrady členka.
- Vek a úroveň aktivity: Hoci vek sám o sebe nie je diskvalifikujúcim faktorom, u mladších a aktívnejších pacientov možno zvážiť náhradu členka, ak je ich kvalita života vážne ovplyvnená bolesťou členka.
Rozhodnutie o náhrade členka sa nakoniec prijíma spoločne medzi pacientom a jeho ortopedickým chirurgom, berúc do úvahy celkový zdravotný stav, životný štýl a špecifické potreby pacienta.
Typy náhrady členku
Existujú primárne dva typy procedúr náhrady členku: úplná náhrada členku a čiastočná náhrada členku.
- Totálna náhrada členku: Toto je najbežnejší typ zákroku pri výmene členku. Zahŕňa úplné odstránenie poškodeného členkového kĺbu a jeho nahradenie umelým kĺbom. Celková náhrada členku je navrhnutá tak, aby napodobňovala prirodzený pohyb členku, čo umožňuje lepšiu pohyblivosť a zníženie bolesti.
- Čiastočná náhrada členku: V niektorých prípadoch môže byť poškodená iba časť členkového kĺbu. Čiastočná náhrada členku zahŕňa výmenu iba postihnutej časti kĺbu pri zachovaní zdravej kosti a chrupavky. Tento prístup môže byť prospešný pre pacientov s lokalizovaným poškodením a môže viesť k rýchlejšiemu zotaveniu.
Oba typy náhrady členku majú za cieľ obnoviť funkciu a zmierniť bolesť, ale voľba medzi úplnou a čiastočnou náhradou závisí od rozsahu poškodenia kĺbu a špecifických potrieb pacienta. Ortopedický chirurg vyhodnotí stav pacienta a odporučí najvhodnejší typ náhrady členku na základe jeho individuálnych okolností.
Kontraindikácie pre výmenu členku
Operácia náhrady členka, hoci je prospešná pre mnohých pacientov trpiacich ťažkou artritídou členka alebo poškodením kĺbu, nie je vhodná pre každého. Pochopenie kontraindikácií je kľúčové pre pacientov aj poskytovateľov zdravotnej starostlivosti, aby sa zabezpečili čo najlepšie výsledky. Tu je niekoľko stavov a faktorov, ktoré môžu spôsobiť, že pacient nebude vhodný na náhradu členka:
- infekcie: Aktívne infekcie v členku alebo okolitých oblastiach môžu predstavovať významné riziká počas operácie a po nej. Náhrada členku vyžaduje sterilné prostredie a akákoľvek existujúca infekcia môže viesť ku komplikáciám.
- Závažná strata kostnej hmoty: Pacienti s výraznou stratou kostnej hmoty alebo deformáciami v členkovom kĺbe nemusia mať dostatok zdravej kosti na uloženie implantátu. To môže viesť k nestabilite a zlyhaniu náhrady.
- Obezita: Nadmerná telesná hmotnosť môže ďalej zaťažovať členkový kĺb a implantát, čím sa zvyšuje riziko komplikácií. Chirurgovia často odporúčajú schudnúť pred zvážením operácie.
- Slabá cirkulácia: Stavy, ktoré ovplyvňujú prietok krvi, ako napríklad periférne cievne ochorenie, môžu brániť hojeniu a zvyšovať riziko komplikácií po operácii.
- Neuromuskulárne poruchy: Pacienti s ochoreniami, ktoré ovplyvňujú kontrolu svalov alebo funkciu nervov, nemusia byť ideálnymi kandidátmi, pretože tieto problémy môžu ovplyvniť rehabilitáciu a zotavenie.
- Alergie na implantátové materiály: Niektorí pacienti môžu mať alergie na kovy alebo materiály použité v implantáte členka. Môže byť potrebná dôkladná anamnéza a testovanie na alergie.
- Nekontrolované zdravotné stavy: Chronické ochorenia, ako je cukrovka, srdcové choroby alebo ochorenia pľúc, ktoré nie sú dobre zvládnuté, môžu zvýšiť chirurgické riziká a skomplikovať rekonvalescenciu.
- Predchádzajúca operácia členka: Pacienti, ktorí podstúpili viacero operácií členka, môžu mať jazvové tkanivo alebo iné komplikácie, ktoré sťažujú jeho výmenu.
- Úvahy o veku: Hoci samotný vek nie je striktnou kontraindikáciou, mladším pacientom sa môže odporučiť náhrada členka kvôli možnému opotrebovaniu implantátu a potrebe budúcich operácií.
- Nedostatočný podporný systém: Silný podporný systém je nevyhnutný pre zotavenie. Pacienti, ktorí žijú sami alebo nemajú žiadnu pomoc, môžu počas rehabilitačného procesu čeliť problémom.
Ako sa pripraviť na výmenu členku
Príprava na operáciu náhrady členka zahŕňa niekoľko dôležitých krokov na zabezpečenie hladkého priebehu zákroku a rekonvalescencie. Tu je to, čo môžu pacienti očakávať v období pred operáciou:
- Konzultácia s chirurgom: Prvým krokom je dôkladná konzultácia s ortopedickým chirurgom. Zahŕňa to prediskutovanie anamnézy, súčasných liekov a prípadných alergií. Chirurg vysvetlí zákrok, riziká a očakávané výsledky.
- Predoperačné vyšetrenie: Pacienti môžu podstúpiť rôzne testy vrátane krvných testov, zobrazovacích vyšetrení (ako sú röntgenové snímky alebo magnetická rezonancia) a prípadne aj vyšetrenie srdca, najmä u pacientov s už existujúcimi srdcovými ochoreniami. Tieto testy pomáhajú posúdiť celkový zdravotný stav a pripravenosť na operáciu.
- Hodnotenie liekov: Pacienti by mali poskytnúť kompletný zoznam liekov vrátane voľnopredajných liekov a doplnkov stravy. Chirurg môže odporučiť vysadenie niektorých liekov, ako sú lieky na riedenie krvi, aby sa znížilo riziko krvácania počas operácie.
- Úpravy životného štýlu: Pacientom sa často odporúča, aby si pred operáciou osvojili zdravšie návyky. Môže to zahŕňať prestať fajčiť, znížiť príjem alkoholu a dodržiavať vyváženú stravu na podporu hojenia.
- Fyzická terapia: Niektorí chirurgovia odporúčajú predoperačnú fyzioterapiu na posilnenie svalov okolo členka a zlepšenie rozsahu pohybu. To môže pomôcť pri rekonvalescencii po operácii.
- Domáca príprava: Príprava domova na zotavenie je nevyhnutná. Pacienti by si mali vytvoriť bezpečné prostredie odstránením prekážok, o ktoré by sa mohli potknúť, zabezpečením pomoci s každodennými činnosťami a zabezpečením toho, aby boli potrebné veci ľahko dostupné.
- Dopravné opatrenia: Keďže pacienti nebudú môcť bezprostredne po operácii šoférovať, je dôležité zabezpečiť si dopravu do nemocnice a späť.
- Pochopenie postupu: Pacienti by sa mali informovať o postupe výmeny členka vrátane toho, čo môžu očakávať v deň operácie a počas rekonvalescencie. Tieto vedomosti môžu pomôcť zmierniť úzkosť a podporiť pozitívne myslenie.
- Pokyny pre pôst: Pacienti dostanú špecifické pokyny týkajúce sa pôstu pred operáciou. Zvyčajne to znamená, že po polnoci pred zákrokom nebudú jesť ani piť nič.
- Podporný systém: Mať spoľahlivý podporný systém je kľúčové. Pacienti by mali prediskutovať svoj plán zotavenia s rodinou alebo priateľmi, ktorí im môžu pomôcť počas počiatočnej fázy hojenia.
Výmena členku: Postup krok za krokom
Pochopenie postupného procesu výmeny členka môže pomôcť zmierniť obavy a pripraviť pacientov na to, čo môžu očakávať. Tu je rozpis postupu:
- Predoperačná príprava: V deň operácie pacienti prídu do nemocnice alebo chirurgického centra. Zaregistrujú sa a zdravotná sestra skontroluje ich anamnézu a formuláre súhlasu s operáciou. Zavedie sa im intravenózna (IV) linka na podávanie liekov a tekutín.
- Anestézia: Pacienti dostanú anestéziu, ktorá môže byť celková (uspávanie) alebo regionálna (znecitlivenie dolnej časti nohy). Výber anestézie bude závisieť od odporúčania chirurga a zdravotného stavu pacienta.
- Rez: Po anestézii pacienta chirurg urobí rez na prednej alebo bočnej strane členka, aby sa dostal ku kĺbu. Veľkosť a umiestnenie rezu sa môže líšiť v závislosti od použitej chirurgickej techniky.
- Príprava kĺbov: Chirurg opatrne odstráni poškodenú chrupavku a kosť z členkového kĺbu. Tento krok je kľúčový pre zabezpečenie správneho uchytenia a efektívnej funkcie implantátu.
- Umiestnenie implantátu: Po príprave kĺbu chirurg umiestni implantát členka. Implantát sa zvyčajne skladá z kovovej súčasti, ktorá nahrádza holennú kosť (tibiu), a plastovej súčasti, ktorá nahrádza talus (členkovú kosť). Chirurg zabezpečí, aby bol implantát bezpečne ukotvený a správne zarovnaný.
- Uzavretie: Po zavedení implantátu chirurg uzavrie rez pomocou stehov alebo svoriek. Na ochranu miesta operácie sa aplikuje sterilný obväz.
- Miestnosť na zotavenie: Po zákroku budú pacienti presunutí do pooperačnej miestnosti, kde budú po prebudení z anestézie monitorovaní. Zdravotnícky personál bude kontrolovať vitálne funkcie a zvládať akúkoľvek bolesť.
- Pooperačná starostlivosť: Pacienti dostanú pokyny, ako sa starať o operované miesto, zvládať bolesť a začať s rehabilitáciou. Fyzioterapia sa môže začať krátko po operácii na podporu mobility a sily.
- Pobyt v nemocnici: V závislosti od individuálneho prípadu môžu pacienti zostať v nemocnici jeden až tri dni. Počas tohto obdobia dostanú liečbu bolesti a začnú s fyzioterapiou.
- Následné stretnutia: Po prepustení pacienti absolvujú následné vyšetrenia u chirurga, aby sledoval hojenie, v prípade potreby odstránil stehy a posúdil funkciu implantátu.
Riziká a komplikácie náhrady členku
Tak ako každý chirurgický zákrok, aj náhrada členka so sebou nesie určité riziká a potenciálne komplikácie. Hoci mnohí pacienti pociťujú výraznú úľavu od bolesti a zlepšujú pohyblivosť, je dôležité si byť vedomí bežných aj zriedkavých rizík spojených s operáciou:
- Bežné riziká:
- Infekcia: Jedným z najčastejších rizík sú infekcie, ktoré sa môžu vyskytnúť v mieste chirurgického zákroku. Správna starostlivosť o ranu a hygiena sú kľúčové pre minimalizáciu tohto rizika.
- Krvné zrazeniny: Pacienti môžu byť vystavení riziku hlbokej žilovej trombózy (DVT), čo je stav, pri ktorom sa v nohách tvoria krvné zrazeniny. Často sa zavádzajú preventívne opatrenia, ako sú lieky na riedenie krvi a včasná mobilizácia.
- Bolesť a opuch: Pooperačná bolesť a opuch sú normálne a možno ich zvládnuť liekmi a odpočinkom.
- Stuhnutosť: Niektorí pacienti môžu pociťovať stuhnutosť v členkovom kĺbe, ktorá sa môže zlepšiť fyzioterapiou a časom.
- Menej časté riziká:
- Zlyhanie implantátu: Hoci je to zriedkavé, implantát sa môže časom uvoľniť alebo zlyhať, čo si vyžaduje revíznu operáciu.
- Poškodenie nervov: Počas operácie existuje malé riziko poranenia nervov, čo môže viesť k znecitliveniu alebo slabosti chodidla.
- Zlomeniny: V niektorých prípadoch sa môžu okolo implantátu vyskytnúť zlomeniny, najmä u pacientov s oslabenými kosťami.
- Alergické reakcie: Niektorí pacienti môžu mať alergické reakcie na materiály použité v implantáte, čo môže viesť ku komplikáciám.
- Zriedkavé riziká:
- Komplikácie anestézie: Hoci sú zriedkavé, môžu sa vyskytnúť komplikácie súvisiace s anestéziou, vrátane respiračných problémov alebo alergických reakcií.
- Chronická bolesť: Malé percento pacientov môže po operácii pociťovať chronickú bolesť, ktorú môže byť náročné zvládnuť.
- Nestabilita kĺbu: V zriedkavých prípadoch sa členok môže po výmene stať nestabilným, čo vedie k ťažkostiam s chôdzou alebo zvýšenému riziku pádov.
- Dlhodobé úvahy: Pacienti by si mali byť vedomí toho, že hoci náhrady členka môžu výrazne zlepšiť kvalitu života, životnosť implantátu sa môže líšiť. Pravidelné následné prehliadky sú nevyhnutné na sledovanie stavu implantátu a celkového zdravia kĺbu.
Rekonvalescencia po výmene členku
Proces rekonvalescencie po operácii náhrady členka je kľúčový pre dosiahnutie optimálnych výsledkov a obnovenie mobility. Predpokladaný časový harmonogram rekonvalescencie sa môže u jednotlivých pacientov líšiť, ale vo všeobecnosti ho možno rozdeliť do niekoľkých fáz.
- Okamžitá pooperačná fáza (0 – 2 týždne): Počas prvých dní po operácii pacienti zvyčajne zostávajú v nemocnici na monitorovanie. Prioritou je zmierňovanie bolesti a budú im predpísané lieky na zmiernenie nepohodlia. Počas tohto obdobia budú pacienti povzbudzovaní, aby držali nohu vo zdvihnutej polohe, aby sa znížil opuch.
- Týždne 2-6: Po počiatočnom období rekonvalescencie pacienti zvyčajne prejdú na rehabilitačný program. Fyzioterapia sa často začína približne dva týždne po operácii a zameriava sa na jemné cvičenia na zväčšenie rozsahu pohybu. Pacientom sa môže odporučiť používať barle alebo chodítko, aby sa predišlo zaťažovaniu členka. Postupne sa s postupujúcim hojením zavádzajú aktivity s váhou.
- Týždne 6-12: Do šiestich týždňov môžu mnohí pacienti začať zaťažovať operovaný členok pomocou vychádzkovej topánky alebo ortézy. Fyzioterapia sa stane intenzívnejšou, so zameraním na cvičenia na budovanie sily a zlepšenie rovnováhy. Väčšina pacientov sa môže do konca tejto fázy vrátiť k ľahkým denným aktivitám.
- 3. – 6. mesiac: Ako sa zotavovanie pokračuje, pacienti si všimnú výrazné zlepšenie mobility a úrovne bolesti. Do troch mesiacov sa mnohí jedinci môžu vrátiť k väčšine bežných činností vrátane šoférovania, v závislosti od úrovne pohodlia a odporúčania chirurga. Úplné zotavenie môže trvať až šesť mesiacov, pričom mnohí pacienti dosiahnu takmer normálnu funkciu.
Tipy na následnú starostlivosť:
- Následné vyšetrenia: Pravidelné kontroly u chirurga sú nevyhnutné na sledovanie hojenia a riešenie akýchkoľvek problémov.
- Fyzioterapia: Dodržiavanie predpísaného režimu fyzioterapie je nevyhnutné pre obnovenie sily a mobility.
- Zvládanie bolesti: Pokračujte v zvládaní bolesti predpísanými liekmi a dodržiavajte odporúčania lekára.
- Strava a hydratácia: Dodržiavajte vyváženú stravu bohatú na vitamíny a minerály na podporu hojenia. Rovnako dôležitý je aj dostatočný príjem tekutín.
- Vyhýbajte sa aktivitám s vysokým nárazom: Počas počiatočnej fázy zotavenia by sa malo vyhýbať aktivitám, ktoré nadmerne zaťažujú členok.
Výhody náhrady členku
Operácia náhrady členku ponúka množstvo výhod, ktoré výrazne zlepšujú kvalitu života pacienta. Tu sú niektoré kľúčové zdravotné zlepšenia spojené s týmto zákrokom:
- Úľava od bolesti: Jednou z najbezprostrednejších výhod náhrady členka je zníženie alebo odstránenie chronickej bolesti spôsobenej artritídou alebo inými degeneratívnymi ochoreniami. Pacienti často hlásia výrazné zníženie nepohodlia, čo im umožňuje bez problémov vykonávať každodenné činnosti.
- Vylepšená mobilita: Po zotavení mnohí pacienti pociťujú zlepšenú mobilitu. Nový kĺb umožňuje plynulejší pohyb, čo uľahčuje chôdzu, stúpanie po schodoch a účasť na rekreačných aktivitách.
- Obnovenie funkcie: Náhrada členku môže obnoviť funkciu predtým poškodeného kĺbu, čo pacientom umožní návrat k aktivitám, ktorým sa mohli vyhýbať kvôli bolesti alebo obmedzenej pohyblivosti.
- Dlhodobé výsledky: Moderné implantáty na náhradu členku sú navrhnuté tak, aby vydržali mnoho rokov a poskytujú trvalé riešenie pre pacientov trpiacich vážnymi problémami s členkom.
- Vylepšená kvalita života: Vďaka zníženej bolesti a zlepšenej mobilite pacienti často znovu nadobudnú pocit nezávislosti a schopnosť plnohodnotnejšie si užívať život. To môže viesť k lepšiemu duševnému zdraviu a celkovej pohode.
Náklady na výmenu členku v Indii
Priemerné náklady na operáciu výmeny členka v Indii sa pohybujú od 2 000 000 do 4 000 000 ₹. Pre presný odhad nás kontaktujte ešte dnes.
Často kladené otázky o výmene členku
Čo by som mal jesť pred operáciou výmeny členka?
Pred operáciou sa zamerajte na vyváženú stravu bohatú na ovocie, zeleninu, chudé bielkoviny a celozrnné obilniny. Noc pred operáciou sa vyhýbajte ťažkým jedlám a alkoholu. Dôležitý je aj dostatočný príjem tekutín. Akékoľvek špecifické diétne obmedzenia preberte so svojím chirurgom.
Ako dlho budem v nemocnici po operácii?
Väčšina pacientov zostáva v nemocnici 1 až 3 dni po operácii v závislosti od postupu rekonvalescencie a prípadných komplikácií. Váš chirurg vám poskytne poradenstvo na základe vašej individuálnej situácie.
Aký typ anestézie sa používa počas postupu?
Operácia náhrady členka sa zvyčajne vykonáva v celkovej anestézii alebo v regionálnej anestézii (blokáda nervov). Váš anestéziológ s vami pred operáciou prediskutuje najvhodnejšiu možnosť.
Kedy môžem začať s fyzioterapiou po operácii?
Fyzioterapia sa zvyčajne začína v priebehu prvých dvoch týždňov po operácii. Váš chirurg vám poskytne konkrétne pokyny, kedy začať a na aké cvičenia sa zamerať.
Ako dlho budem musieť používať barle alebo chodítko?
Väčšina pacientov bude používať barle alebo chodítko približne 4 až 6 týždňov po operácii, v závislosti od postupu hojenia. Váš fyzioterapeut vám poradí, kedy je bezpečné prejsť na chôdzu bez pomoci.
Môžem šoférovať po operácii výmeny členka?
Šoférovanie sa vo všeobecnosti neodporúča, kým nebudete môcť bezpečne ovládať vozidlo bez bolesti alebo problémov s pohyblivosťou, čo môže trvať niekoľko týždňov. Poraďte sa so svojím chirurgom a získajte individuálne poradenstvo.
Aké sú príznaky infekcie, na ktoré by som si mal dávať pozor?
Medzi príznaky infekcie patrí zvýšené začervenanie, opuch, teplo okolo miesta rezu, horúčka alebo výtok. Ak spozorujete niektorý z týchto príznakov, okamžite kontaktujte svojho lekára.
Budem musieť po operácii urobiť nejaké zmeny v životnom štýle?
Zatiaľ čo sa mnoho pacientov vracia k svojim bežným aktivitám, niektorí sa môžu musieť vyhýbať športom s vysokou záťažou alebo aktivitám, ktoré nadmerne zaťažujú členok. Všetky potrebné zmeny životného štýlu preberte so svojím chirurgom.
Ako dlho implantát vydrží?
Moderné implantáty členku sú navrhnuté tak, aby vydržali 10 až 20 rokov alebo aj viac, v závislosti od faktorov, ako je úroveň aktivity a celkový zdravotný stav. Pravidelné kontroly u chirurga môžu pomôcť monitorovať stav implantátu.
Existuje riziko krvných zrazenín po operácii?
Áno, po každej operácii existuje riziko vzniku krvných zrazenín. Váš lekár vám môže predpísať lieky na riedenie krvi alebo odporučiť cvičenia na zníženie tohto rizika. Dôsledne dodržiavajte jeho rady.
Čo mám robiť, ak po operácii pociťujem silnú bolesť?
Ak pociťujete silnú bolesť, ktorú nezmierňujú predpísané lieky, kontaktujte svojho lekára. Ten môže posúdiť vašu situáciu a určiť, či je potrebný ďalší zásah.
Môžem po operácii užívať svoje bežné lieky?
Pred operáciou sa poraďte so svojím chirurgom o všetkých liekoch. Niektoré lieky môže byť potrebné v čase zákroku pozastaviť alebo upraviť.
Ako môžem zvládnuť opuch po operácii?
Na zvládnutie opuchu držte nohu vo vyvýšenej polohe, prikladajte ľadové obklady podľa odporúčaní a riaďte sa radami chirurga ohľadom úrovne aktivity. Pomôcť môžu aj kompresné ponožky.
Aký typ obuvi by som mal nosiť po zotavení?
Po zotavení noste podpornú obuv, ktorá poskytuje stabilitu a odpruženie. Vyhýbajte sa vysokým podpätkom alebo topánkam, ktoré nemajú dostatočnú oporu. Váš fyzioterapeut vám môže odporučiť vhodnú obuv.
Môžu deti podstúpiť operáciu výmeny členka?
Náhrada členku sa u detí zvyčajne nevykonáva, pretože ich kosti ešte rastú. Pediatrickí pacienti s problémami s členkom môžu vyžadovať inú liečbu. Poraďte sa s detským ortopédom.
Aká je pravdepodobnosť potreby revíznej operácie?
Hoci väčšina náhrad členku je úspešná, niektorí pacienti môžu potrebovať revíznu operáciu kvôli opotrebovaniu alebo komplikáciám. Pravidelné kontroly môžu pomôcť monitorovať stav implantátu.
Ako môžem pripraviť svoj domov na zotavenie?
Pripravte si domov odstránením prekážok, o ktoré by ste sa mohli potknúť, zabezpečením ľahkého prístupu k základným veciam a vytvorením pohodlného priestoru na zotavenie. Počas počiatočnej fázy zotavenia zvážte zabezpečenie pomoci s každodennými úlohami.
Budem po operácii potrebovať asistenciu doma?
Mnohým pacientom prospieva, keď im niekto pomáha doma počas prvých týždňov po operácii. To im môže pomôcť s mobilitou, prípravou jedla a ďalšími každodennými činnosťami.
Akým aktivitám by som sa mal počas rekonvalescencie vyhýbať?
Počas počiatočnej fázy rekonvalescencie sa vyhýbajte aktivitám s vysokou záťažou, ako je beh alebo skákanie. Riaďte sa pokynmi svojho chirurga, kedy postupne znova zavádzať aktivity.
Ako môžem zabezpečiť úspešné zotavenie?
Pre zabezpečenie úspešného zotavenia dodržiavajte pooperačné pokyny svojho chirurga, zúčastňujte sa všetkých následných vyšetrení, venujte sa fyzioterapii a udržiavajte zdravý životný štýl.
Záver
Operácia náhrady členku môže výrazne zlepšiť kvalitu života jedincov trpiacich chronickou bolesťou členku a problémami s pohyblivosťou. Pri správnej rekonvalescencii a rehabilitácii môžu pacienti očakávať obnovenie funkcie a aktívnejší životný štýl. Ak o tomto zákroku uvažujete, je nevyhnutné poradiť sa s lekárom, aby ste prediskutovali svoje možnosti a vytvorili personalizovaný liečebný plán.




 Najlepšia nemocnica v okolí Chennai
Najlepšia nemocnica v okolí Chennai
