- Ārstēšana un procedūras
- Kolonoskopija — procedūras,...
Kolonoskopija — procedūras, sagatavošana, izmaksas un atveseļošanās
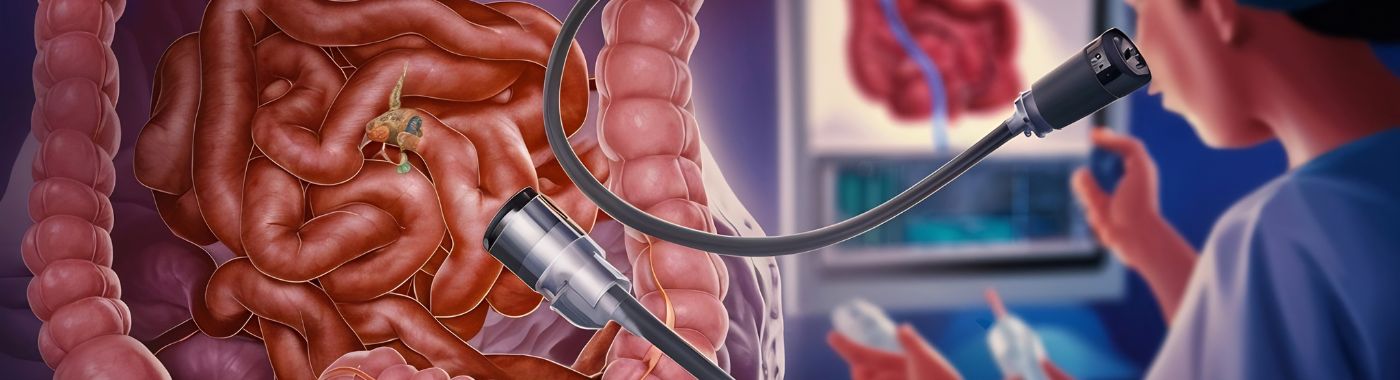
Kas ir kolonoskopija?
Kolonoskopija ir medicīniska procedūra, kas ļauj veselības aprūpes sniedzējiem pārbaudīt resnās zarnas iekšējo gļotādu, kas ietver taisno zarnu un resno zarnu. Šī pārbaude tiek veikta, izmantojot elastīgu caurulīti, ko sauc par kolonoskopu, kas aprīkota ar gaismu un kameru. Kolonoskops tiek ievietots caur taisno zarnu un virzīts caur resno zarnu, nodrošinot reāllaika attēlus no zarnu gļotādas.
Kolonoskopijas galvenais mērķis ir atklāt resnās zarnas patoloģijas, piemēram, polipus, audzējus, iekaisumu vai asiņošanu. Tā ir izšķirošs instruments kolorektālā vēža, kas ir viens no galvenajiem ar vēzi saistīto nāves gadījumu cēloņiem, agrīnai atklāšanai un profilaksei. Identificējot un noņemot polipus procedūras laikā, veselības aprūpes sniedzēji var ievērojami samazināt kolorektālā vēža attīstības risku.
Kolonoskopiju izmanto arī dažādu kuņģa-zarnu trakta slimību, tostarp iekaisīgas zarnu slimības (IZS), Krona slimības un čūlainā kolīta, diagnosticēšanai. Turklāt tā var palīdzēt izmeklēt tādus simptomus kā neizskaidrojamas sāpes vēderā, asiņošana no taisnās zarnas vai izmaiņas zarnu darbībā.
Kāpēc tiek veikta kolonoskopija?
Kolonoskopija parasti ir ieteicama cilvēkiem ar specifiskiem simptomiem vai stāvokļiem, kas prasa turpmāku izmeklēšanu. Biežākie kolonoskopijas iemesli ir šādi:
1. Taisnās zarnas asiņošana: Ja pacientam izkārnījumos vai taisnās zarnas asiņošana ir asiņaina, kolonoskopija var palīdzēt noteikt asiņošanas avotu, neatkarīgi no tā, vai tie ir hemoroīdi, polipi vai nopietnākas slimības, piemēram, vēzis.
2. Neizskaidrojamas sāpes vēderā: Pastāvīgas sāpes vēderā, ko nevar attiecināt uz citiem cēloņiem, var likt ārstam ieteikt kolonoskopiju, lai izslēgtu nopietnas kuņģa-zarnu trakta problēmas.
3. Izmaiņas zarnu paradumos: Būtiskas izmaiņas zarnu paradumos, piemēram, caureja vai aizcietējums, kas ilgst vairāk nekā dažas nedēļas, var izraisīt kolonoskopiju, lai izmeklētu pamatcēloņus.
4. Kolorektālā vēža ģimenes anamnēze: Personām, kurām ģimenes anamnēzē ir kolorektālais vēzis vai polipi, var ieteikt regulāri veikt kolonoskopiju kā preventīvu pasākumu, pat ja viņiem nav simptomu.
5. Kolorektālā vēža skrīnings: Vidēja riska indivīdiem skrīninga kolonoskopijas ieteicams sākt 45 gadu vecumā vai agrāk personām ar riska faktoriem. Šīs proaktīvās pieejas mērķis ir atklāt pirmsvēža polipus, pirms tie attīstās par vēzi.
6. Iekaisīgas zarnu slimības uzraudzība: Pacientiem, kuriem diagnosticēta IBD, var būt nepieciešamas regulāras kolonoskopijas, lai uzraudzītu stāvokli un novērtētu ārstēšanas efektivitāti.
7. Nenormālu attēlveidošanas rezultātu novērošana: Ja citi attēlveidošanas testi, piemēram, datortomogrāfija vai magnētiskās rezonanses attēlveidošana, atklāj resnās zarnas patoloģijas, tālākai novērtēšanai var būt nepieciešama kolonoskopija.
Indikācijas kolonoskopijai
Vairākas klīniskas situācijas un atradumi var norādīt uz kolonoskopijas nepieciešamību. Tie ietver:
-Pozitīvs fekālo asiņu tests (FOBT): Ja fekāliju tests norāda uz asiņu klātbūtni, bieži ieteicams veikt kolonoskopiju, lai noteiktu cēloni.
-Anomāli attēlveidošanas rezultāti: Attēlveidošanas pētījumu rezultāti, piemēram, polipi vai masas, kas atklātas datortomogrāfijas skenēšanas laikā, var radīt nepieciešamību veikt kolonoskopiju turpmākai izmeklēšanai.
-Polipu vēsture: Pacientiem ar kolorektāliem polipiem anamnēzē ir paaugstināts jaunu polipu vai kolorektālā vēža attīstības risks, tāpēc regulāras kolonoskopijas ir būtiskas uzraudzībai.
- IBD simptomi: Pacientiem ar iekaisīgas zarnu slimības simptomiem, piemēram, hronisku caureju, sāpēm vēderā un svara zudumu, diagnozes noteikšanai un ārstēšanai var būt nepieciešama kolonoskopija.
- Vecums un riska faktori: Personām, kas vecākas par 45 gadiem, vai tām, kurām ģimenes anamnēzē ir kolorektālais vēzis vai ģenētiski sindromi, kas saistīti ar paaugstinātu risku, bieži ieteicams veikt skrīninga kolonoskopiju.
-Novērošana pēc vēža ārstēšanas: Pacientiem, kuri ir ārstēti no kolorektālā vēža, var būt nepieciešamas regulāras kolonoskopijas, lai uzraudzītu recidīvu.
Kolonoskopijas veidi
Lai gan nav atšķirīgu kolonoskopijas apakštipu, pastāv klīniski atzītas tehnikas un mērķa variācijas. Tās ietver:
1.Diagnostiskā kolonoskopija: Šī ir standarta procedūra, ko veic, lai izmeklētu simptomus vai novirzes no normas. Tās mērķis ir diagnosticēt stāvokļus, kas ietekmē resno un taisno zarnu.
2. Skrīninga kolonoskopija: Šāda veida izmeklēšana tiek veikta asimptomātiskiem indivīdiem, lai agrīni atklātu pirmsvēža polipus vai kolorektālo vēzi. Tas ir profilaktisks pasākums, kas ieteicams vidēja riska indivīdiem, sākot no 45 gadu vecuma.
3. Terapeitiskā kolonoskopija: Dažos gadījumos kolonoskopija tiek izmantota ne tikai diagnostikai, bet arī ārstēšanai. Procedūras laikā veselības aprūpes sniedzēji var noņemt polipus, veikt biopsijas vai ārstēt asiņojošas bojājumus.
4. Virtuālā kolonoskopija: Šī ir neinvazīva attēlveidošanas metode, kas pazīstama arī kā datortomogrāfija (DT) kolonogrāfija, un tajā tiek izmantoti datortomogrāfijas skenējumi, lai izveidotu virtuālu resnās zarnas attēlu. Lai gan tā neaizstāj tradicionālo kolonoskopiju, to var izmantot skrīningam pacientiem, kuriem nevar veikt standarta procedūru.
Noslēgumā jāsaka, ka kolonoskopija ir būtiska procedūra nopietnu kuņģa-zarnu trakta slimību, īpaši kolorektālā vēža, diagnosticēšanai un profilaksei. Izpratne par procedūras iemesliem, lietošanas indikācijām un pieejamajiem kolonoskopijas veidiem var dot pacientiem iespēju iesaistīties proaktīvā veselības uzraudzībā. Regulāras pārbaudes un savlaicīga iejaukšanās var nodrošināt labākus rezultātus un uzlabotu dzīves kvalitāti.
Kontrindikācijas kolonoskopijai
Lai gan kolonoskopija ir vērtīgs instruments kolorektālu problēmu diagnosticēšanai un profilaksei, noteikti stāvokļi vai faktori var padarīt pacientu nepiemērotu procedūrai. Šo kontrindikāciju izpratne ir ļoti svarīga gan pacientiem, gan veselības aprūpes sniedzējiem, lai nodrošinātu drošību un efektivitāti.
1. Smaga kardiopulmonāla slimība: Pacientiem ar nozīmīgām sirds vai plaušu slimībām sedācijas un pašas procedūras laikā var būt paaugstināts risks. Procesu var sarežģīt tādi stāvokļi kā smaga hroniska obstruktīva plaušu slimība (HOPS) vai nestabila stenokardija.
2. Zarnu nosprostojums: Ja pacientam ir pilnīga vai daļēja zarnu nosprostošanās, kolonoskopijas veikšana var būt bīstama. Procedūra var saasināt nosprostojumu vai izraisīt zarnu perforāciju.
3.Nesen veikta zarnu operācija: Personas, kurām nesen veikta zarnu operācija, var nebūt piemērotas kolonoskopijas kandidātes. Var tikt apdraudēts dzīšanas process un palielinās komplikāciju risks.
4. Aktīva kuņģa-zarnu trakta asiņošana: Pacientiem ar aktīvu asiņošanu no kuņģa-zarnu trakta kolonoskopija var nebūt piemērota, kamēr asiņošana nav kontrolēta. Procedūra var pastiprināt asiņošanu vai sarežģīt diagnozi.
5. Smaga iekaisīga zarnu slimība (IZS): Smaga čūlainā kolīta vai Krona slimības gadījumā resnā zarna var būt pārāk iekaisusi, lai droši veiktu kolonoskopiju. Šādās situācijās var apsvērt alternatīvas diagnostikas metodes.
6. Alerģiskas reakcijas uz sedatīviem līdzekļiem: Ja pacientam ir zināma alerģija pret sedatīviem līdzekļiem, ko parasti lieto kolonoskopijas laikā, tas var radīt ievērojamu risku. Var būt nepieciešams izpētīt alternatīvas sedācijas metodes vai anestēziju.
7. Grūtniecība: Lai gan kolonoskopija grūtniecības laikā nav absolūta kontrindikācija, tā jāveic piesardzīgi. Rūpīgi jāizvērtē riski gan mātei, gan auglim.
8. Nespēja ievērot norādījumus: Pacienti, kuri nevar ievērot pirms procedūras sniegtos norādījumus, piemēram, diētas ierobežojumus vai zarnu sagatavošanu, var nebūt piemēroti kandidāti. Pareiza sagatavošanās ir būtiska veiksmīgai kolonoskopijai.
9. Smaga dehidratācija vai elektrolītu līdzsvara traucējumi: Pacientiem ar ievērojamu dehidratāciju vai elektrolītu nelīdzsvarotību procedūras laikā var būt paaugstināts risks. Šie stāvokļi jānovērš pirms kolonoskopijas plānošanas.
10. Dažas zāles: Dažu medikamentu, īpaši antikoagulantu vai asins šķidrinātāju, deva pirms procedūras var būt jāpielāgo vai īslaicīgi jāpārtrauc to lietošana. Pacientiem jāpārrunā savu medikamentu lietošanas vēsture ar savu veselības aprūpes speciālistu.
Kā sagatavoties kolonoskopijai
Sagatavošanās kolonoskopijai ir kritiski svarīgs solis, kas nodrošina procedūras drošību un efektivitāti. Pareiza sagatavošanās palīdz attīrīt resno zarnu no jebkādiem izkārnījumiem, ļaujot skaidri redzēt zarnu gļotādu. Šeit ir sniegts visaptverošs ceļvedis par to, kā sagatavoties kolonoskopijai:
1. Uztura izmaiņas: Apmēram trīs dienas pirms procedūras pacientiem parasti ieteicams pāriet uz diētu ar zemu šķiedrvielu saturu. Tas ietver pilngraudu, riekstu, sēklu un neapstrādātu augļu un dārzeņu izvairīšanos. Tā vietā izvēlieties baltmaizi, rīsus un labi termiski apstrādātus dārzeņus.
2. Dzidra šķidra diēta: Dienu pirms kolonoskopijas pacientiem jāievēro dzidra šķidra diēta. Tas ietver ūdeni, buljonu, dzidras sulas (bez mīkstuma) un želatīnu. Izvairieties no jebkādiem šķidrumiem, kas ir sarkani vai violeti, jo procedūras laikā tos var sajaukt ar asinīm.
3. Zarnu sagatavošana: Pacientiem tiks izrakstīts zarnu sagatavošanas šķīdums — caurejas līdzeklis, kas palīdz attīrīt resno zarnu. Šo šķīdumu parasti lieto vakarā pirms procedūras, un tā laikā var būt nepieciešams izdzert lielu daudzumu šķidruma. Ir svarīgi rūpīgi ievērot norādījumus, lai nodrošinātu, ka resnā zarna ir pienācīgi sagatavota.
4. Hidratācija: Sagatavošanās fāzē ir ļoti svarīgi uzturēt hidratāciju. Pacientiem jādzer daudz dzidru šķidrumu, lai novērstu dehidratāciju, īpaši pēc zarnu sagatavošanas šķīduma lietošanas.
5.Zāles: Pacientiem jāinformē savs veselības aprūpes sniedzējs par visām zālēm, ko viņi lieto. Dažu zāļu, īpaši asins šķidrinātāju, deva var būt jāpielāgo pirms procedūras. Ievērojiet ārsta norādījumus par to, kuras zāles lietot vai izlaist.
6. Transporta pakalpojumi: Tā kā kolonoskopijas laikā parasti tiek izmantota sedācija, pacientiem pēc tam būs nepieciešams kāds, kas viņus aizvestu mājās. Ir svarīgi iepriekš noorganizēt transportu.
7. Apģērbs un komforts: Procedūras dienā valkājiet ērtu, brīvu apģērbu. Pacientiem var lūgt pārģērbties slimnīcas halātā, taču ērts apģērbs var palīdzēt mazināt jebkādu trauksmi.
8. Ierodieties agri: Pacientiem jāierodas iestādē laicīgi, lai atvēlētu laiku reģistrācijai un nepieciešamajām pārbaudēm pirms procedūras. Tas arī dod iespēju uzdot pēdējā brīža jautājumus.
9. Apspriediet bažas: Ja pacientiem rodas kādas bažas vai jautājumi par procedūru, viņiem tie pirms procedūras jāapspriež ar savu veselības aprūpes speciālistu. Izpratne par to, kas sagaidāms, var palīdzēt mazināt trauksmi.
10. Izpildiet īpašos norādījumus: Katram veselības aprūpes sniedzējam var būt īpaši norādījumi, pamatojoties uz individuālajām veselības vajadzībām. Lai kolonoskopija būtu veiksmīga, ir svarīgi rūpīgi ievērot šos norādījumus.
Kolonoskopija: soli pa solim procedūra
Izpratne par to, kas sagaidāms kolonoskopijas laikā, var palīdzēt mazināt trauksmi un sagatavot pacientus šai pieredzei. Šeit ir sniegts soli pa solim procedūras pārskats:
1. Ierašanās un reģistrēšanās: Ierodoties iestādē, pacienti reģistrēsies un aizpildīs visus nepieciešamos dokumentus. Viņiem var tikt lūgts arī sniegt īsu slimības vēsturi un apstiprināt, ka viņi saprot procedūru.
2. Sagatavošanas telpa: Pacienti tiks nogādāti sagatavošanas telpā, kur viņiem tiks uzvilkts slimnīcas halāts. Medmāsa procedūras laikā ievadīs intravenozo (IV) līniju sedācijai un šķidruma ievadīšanai.
3. Sedācija: Nonākot procedūru telpā, pacientiem intravenozas sistēmas veidā tiks ievadīti sedatīvi līdzekļi. Tas palīdzēs viņiem atpūsties un mazinās diskomfortu kolonoskopijas laikā. Pacienti var justies miegaini un, iespējams, neatcerēsies lielu daļu no procedūras.
4. Pozicionēšana: Pacienti guļ uz kreisā sāna, pievelkot ceļus pie krūtīm. Šī pozīcija atvieglo piekļuvi resnajai zarnai.
5. Kolonoskopa ievietošana: Ārsts taisnajā zarnā uzmanīgi ievietos kolonoskopu — garu, elastīgu caurulīti ar kameru un gaismu — un vadīs to cauri resnajai zarnai. Kolonoskops ļauj ārstam vizualizēt resnās un taisnās zarnas gļotādu.
6. Gaisa piepūšana: Lai iegūtu labāku redzamību, resnajā zarnā var ievadīt gaisu. Tas var izraisīt pilnuma vai krampju sajūtu, taču parasti tas ir īslaicīgi.
7. Izmeklēšana un biopsija: Kolonoskopam attīstoties, ārsts pārbaudīs resno zarnu, lai noteiktu jebkādas anomālijas, piemēram, polipus vai iekaisumu. Ja nepieciešams, tālākai analīzei var ņemt nelielus audu paraugus (biopsijas).
8. Polipa noņemšana: Ja tiek atrasti polipi, tos procedūras laikā bieži var noņemt, izmantojot specializētus instrumentus, kas tiek ievadīti caur kolonoskopu. Šī ir izplatīta prakse, kas var palīdzēt novērst kolorektālo vēzi.
9. Procedūras pabeigšana: Kad izmeklēšana ir pabeigta, kolonoskops tiek lēnām izvilkts. Visa procedūra parasti ilgst apmēram 30 līdz 60 minūtes.
10. Atgūšana: Pēc procedūras pacienti tiks nogādāti atveseļošanās telpā, kur viņi tiks novēroti, kamēr sedācijas iedarbība izzūd. Bieži var būt miegainība vai vieglas krampji.
11. Pēcprocedūras instrukcijas: Kad pacienti būs pamodušies un viņu stāvoklis būs stabilizējies, veselības aprūpes komanda sniegs norādījumus par rīcību pēc procedūras. Tas var ietvert ieteikumus par uzturu un informāciju par to, kad sagaidāmi rezultāti no veiktajām biopsijām.
12. Transports mājās: Tā kā pacienti būs saņēmuši sedāciju, viņiem būs nepieciešams kāds, kas viņus aizvestu mājās. Pārējā dienas laikā ir svarīgi izvairīties no transportlīdzekļa vadīšanas vai smago mašīnu apkalpošanas.
Kolonoskopijas riski un komplikācijas
Lai gan kolonoskopija parasti tiek uzskatīta par drošu, tāpat kā jebkura medicīniska procedūra, tai ir daži riski. Izpratne par šiem riskiem var palīdzēt pacientiem pieņemt pārdomātus lēmumus par savu veselību. Šeit ir gan bieži sastopami, gan reti sastopami riski, kas saistīti ar kolonoskopiju:
1. Biežākie riski:
- Diskomforts vai krampji: Daudziem pacientiem procedūras laikā un pēc tās rodas neliels diskomforts vai krampji, kas parasti ātri pāriet.
- Uzpūšanās: Gaisa ievadīšana resnajā zarnā var izraisīt īslaicīgu vēdera uzpūšanos, kas parasti izzūd neilgi pēc procedūras.
- Sedācijas blakusparādības: Dažiem pacientiem sedācijas dēļ var rasties blakusparādības, piemēram, miegainība, slikta dūša vai galvassāpes.
2. Reti sastopami riski:
- Perforācija: Retos gadījumos kolonoskops var izraisīt resnās zarnas sienas plīsumu, kas noved pie perforācijas. Tā ir nopietna komplikācija, kuras dēļ var būt nepieciešama ķirurģiska iejaukšanās.
- Asiņošana: Ja tiek izņemti polipi vai veiktas biopsijas, pastāv neliels asiņošanas risks. Lielākā daļa asiņošanas ir neliela un pāriet pati no sevis, taču dažos gadījumos var būt nepieciešama papildu ārstēšana.
- Infekcija: Lai gan reti, pēc kolonoskopijas pastāv infekcijas risks, īpaši, ja tiek veikta biopsija vai polipa izņemšana.
- Nevēlamās blakusparādības sedācijas laikā: Dažiem pacientiem var būt alerģiska reakcija vai citas blakusparādības, kas saistītas ar procedūras laikā lietotajiem sedatīvajiem līdzekļiem.
3. Ilgtermiņa riski:
- Nepamanītie bojājumi: Lai gan kolonoskopija ir ļoti efektīva, pastāv neliela iespēja, ka izmeklēšanas laikā daži polipi vai bojājumi var tikt nepamanīti.
- Nepieciešamība atkārtot procedūras: Atkarībā no atklājumiem pacientiem var būt nepieciešamas atkārtotas kolonoskopijas, kas var radīt savus riskus.
Noslēgumā jāsaka, ka, lai gan kolonoskopija ir droša un efektīva procedūra kolorektālu problēmu skrīningam un diagnosticēšanai, pacientiem ir svarīgi apzināties kontrindikācijas, sagatavošanās soļus un iespējamos riskus. Izprotot šos aspektus, pacienti var pievērsties procedūrai ar pārliecību un skaidrību, nodrošinot vienmērīgāku pieredzi un labākus veselības rezultātus.
Atveseļošanās pēc kolonoskopijas
Pēc kolonoskopijas pacienti var sagaidīt relatīvi ātru atveseļošanos, lai gan individuālā pieredze var atšķirties. Lielākā daļa pacientu pirms izrakstīšanas īsu laiku tiek novēroti atveseļošanās palātā. Tipisks atveseļošanās laika grafiks ir šāds:
1. Nekavējoties atjaunojoties (0–2 stundas pēc procedūras): Pēc procedūras jūs nogādās atveseļošanās palātā, kur medicīnas personāls uzraudzīs jūsu dzīvības pazīmes un nodrošinās, ka esat stabils. Procedūras laikā lietoto sedatīvu līdzekļu dēļ jūs varat justies miegains.
2. Pirmās 24 stundas: Procedūras laikā resnajā zarnā ievadītā gaisa dēļ bieži var rasties vieglas krampji vai vēdera uzpūšanās. Jūs varat arī pamanīt asinis izkārnījumos, īpaši, ja ir izņemti polipi. Tam vajadzētu izzust vienas vai divu dienu laikā. Šajā periodā ir svarīgi atpūsties, un jums vajadzētu izvairīties no intensīvām aktivitātēm.
3.1–3 dienas pēc procedūras: Lielākā daļa pacientu var atgriezties pie ierastā uztura vienas dienas laikā, taču ieteicams sākt ar vieglām maltītēm. Pakāpeniski atjaunojiet ierasto uzturu, ja to panes. Ja rodas stipras sāpes, pastiprināta asiņošana vai jebkādi neparasti simptomi, nekavējoties sazinieties ar savu veselības aprūpes speciālistu.
4.1 nedēļa pēc procedūras: Lielākā daļa pacientu dažu dienu laikā var atsākt ierastās aktivitātes, tostarp darbu un fiziskās aktivitātes. Tomēr, ja jums ir izņemti polipi vai veiktas biopsijas, ārsts var sniegt īpašus norādījumus par aktivitātes līmeni.
Pēcaprūpes padomi:
- Uzturēt pietiekami daudz šķidruma un lietot sabalansētu uzturu, lai veicinātu atveseļošanos.
- Vismaz 24 stundas pēc procedūras izvairieties no alkohola un smagām maltītēm.
- Ievērojiet visus īpašos uztura ieteikumus, ko sniedzis jūsu veselības aprūpes sniedzējs.
- Sekojiet līdzi saviem simptomiem un ziņojiet par visām satraucošajām izmaiņām.
Kolonoskopijas priekšrocības
Kolonoskopija ir svarīga procedūra, kas sniedz daudzus ieguvumus veselībai, ievērojami uzlabojot pacientu ārstēšanas rezultātus un dzīves kvalitāti. Šeit ir dažas galvenās priekšrocības:
1. Kolorektālā vēža agrīna atklāšana: Kolonoskopija ir zelta standarts kolorektālā vēža skrīningam un atklāšanai tā agrīnākajās stadijās. Agrīna atklāšana var nodrošināt efektīvāku ārstēšanu un lielākas izdzīvošanas iespējas.
2. Polipa noņemšana: Kolonoskopijas laikā polipus var identificēt un izņemt, pirms tie pārvēršas par vēzi. Šis preventīvs pasākums ievērojami samazina kolorektālā vēža risku.
3. Kuņģa-zarnu trakta traucējumu diagnostika: Kolonoskopija ļauj diagnosticēt dažādas kuņģa-zarnu trakta slimības, piemēram, iekaisīgu zarnu slimību (IZS), divertikulītu un infekcijas. Tas var nodrošināt savlaicīgu un atbilstošu ārstēšanu.
4. Uzlabota dzīves kvalitāte: Agrīni risinot iespējamās problēmas, kolonoskopija var mazināt tādus simptomus kā sāpes vēderā, asiņošana un izmaiņas zarnu darbībā, tādējādi kopumā uzlabojot dzīves kvalitāti.
5. Minimālais atveseļošanās laiks: Lielākā daļa pacientu var atgriezties pie ikdienas aktivitātēm neilgi pēc procedūras, padarot to par ērtu iespēju daudziem.
Kolonoskopija pret datortomogrāfijas kolonogrāfiju
Lai gan kolonoskopija ir standarta procedūra kolorektālai skrīningam, datortomogrāfijas kolonogrāfija (pazīstama arī kā virtuālā kolonoskopija) ir neinvazīva alternatīva. Šeit ir abu metožu salīdzinājums:
| iezīme | Kolonoskopija | KT kolonogrāfija |
|---|---|---|
| Invazivitāte | Invazīvs, nepieciešama sedācija | Neinvazīva, nav nepieciešama sedācija |
| Diagnostikas iespējas | Tieša vizualizācija un biopsija | Tikai attēldiagnostika, biopsija nav iespējama |
| Sagatavošana | Nepieciešama zarnu sagatavošana | Nepieciešama zarnu sagatavošana |
| Atveseļošanās laiks | Īsa atveseļošanās, sedatīva iedarbība | Bez sedācijas, ātrāka atveseļošanās |
| Polipu noņemšana | Jā | Nē |
| Vēža atklāšanas līmenis | Augstāks atklāšanas līmenis | Zemāks noteikšanas līmenis |
| Izmaksas | Kopumā augstāks | Parasti zemāks |
Kolonoskopijas izmaksas Indijā
Diagnostiskās kolonoskopijas izmaksas Indijā parasti svārstās no 3,000 15,000 līdz XNUMX XNUMX rubļu lielākajā daļā slimnīcu, atkarībā no pilsētas, slimnīcas veida (valdības vai privātā) un no tā, vai tiek izmantota sedācija.
Ja tiek veiktas papildu procedūras, piemēram, polipektomija (polipa noņemšana) or biopsija tiek veiktas kolonoskopijas laikā, izmaksas var būt no 10,000 25,000 līdz XNUMX XNUMX rubļu.
Faktori, kas ietekmē kolonoskopijas izmaksas
- Slimnīcas veids un pilsēta (lielpilsētu centros var tikt piemērota lielāka maksa)
- Apzinātas sedācijas vai vispārējās anestēzijas lietošana
- Vai tiek veikta biopsija vai polipektomija
- Patoloģijas/histopatoloģijas maksa par audu izmeklēšanu
Kolonoskopiju Indijā sedz lielākā daļa veselības apdrošināšanas plānu, ja tas ir medicīniski nepieciešams. Lai iegūtu konkrētu informāciju par segumu, sazinieties ar savu apdrošinātāju.
Lai uzzinātu aktuālās cenas tuvākajā centrā, sazinieties ar Apollo slimnīcām.
Bieži uzdotie jautājumi par kolonoskopiju
1. Ko man vajadzētu ēst pirms kolonoskopijas?
Pirms kolonoskopijas vismaz 24 stundas ir svarīgi ievērot dzidru šķidru diētu. Tas ietver ūdeni, buljonu un dzidras sulas. Izvairieties no cietiem pārtikas produktiem un jebkā ar sarkanu vai violetu krāsvielu. Šo vadlīniju ievērošana palīdzēs nodrošināt skaidru skatu kolonoskopijas laikā.
2. Vai es varu lietot savas regulārās zāles pirms kolonoskopijas?
Pirms kolonoskopijas ir ļoti svarīgi pārrunāt medikamentus ar ārstu. Dažu medikamentu, īpaši asins šķidrinātāju, deva var būt jāpielāgo. Vienmēr ievērojiet veselības aprūpes sniedzēja norādījumus par medikamentu lietošanu.
3. Vai kolonoskopija ir droša gados vecākiem pacientiem?
Jā, kolonoskopija parasti ir droša gados vecākiem pacientiem. Tomēr ir svarīgi novērtēt viņu vispārējo veselības stāvokli un visas blakusslimības. Apollo slimnīcās ir specializētas komandas, lai nodrošinātu gados vecāku pacientu drošību un komfortu procedūras laikā.
4. Vai grūtniecēm var veikt kolonoskopiju?
Grūtniecības laikā kolonoskopiju parasti neveic, ja vien tā nav absolūti nepieciešama. Ja esat grūtniece un Jums ir kuņģa-zarnu trakta problēmas, konsultējieties ar savu veselības aprūpes speciālistu par alternatīvām diagnostikas iespējām.
5. Ko darīt, ja manam bērnam nepieciešama kolonoskopija?
Pediatriskā kolonoskopija tiek veikta sedācijas ietekmē, un procedūra ir līdzīga tai, kas jāveic pieaugušajiem. Ir svarīgi pārrunāt visas bažas ar bērna pediatru un pārliecināties, ka viņš/viņa jūtas ērti visa procesa laikā.
6. Kā aptaukošanās ietekmē kolonoskopiju?
Aptaukošanās var sarežģīt kolonoskopiju, jo apgrūtināta vizualizācija un procedūras laiks var būt ilgāks. Tomēr kolonoskopija joprojām ir droša un nepieciešama pacientiem ar aptaukošanos. Pārrunājiet visus jautājumus ar savu veselības aprūpes speciālistu.
7. Kādas uztura izmaiņas man jāveic pēc kolonoskopijas?
Pēc kolonoskopijas sāciet ar vieglām maltītēm un pakāpeniski atjaunojiet savu ierasto uzturu. Koncentrējieties uz pārtikas produktiem ar augstu šķiedrvielu saturu, lai veicinātu veselīgu gremošanu. Uzturiet pietiekamu šķidruma līmeni un pirmās 24 stundas izvairieties no smagiem vai taukainiem ēdieniem.
8. Vai pēc kolonoskopijas varu pats braukt mājās ar automašīnu?
Nē, pēc kolonoskopijas Jums nevajadzētu braukt mājās pašam ar automašīnu procedūras laikā izmantoto nomierinošo līdzekļu dēļ. Nodrošiniet, lai Jūs mājās pavadītu atbildīgs pieaugušais.
9. Kādi ir ar kolonoskopiju saistītie riski?
Lai gan kolonoskopija parasti ir droša, riski ietver asiņošanu, resnās zarnas perforāciju un blakusparādības nomierinošām zālēm. Pārrunājiet šos riskus ar savu veselības aprūpes sniedzēju, lai izprastu savu konkrēto situāciju.
10. Cik bieži man jāveic kolonoskopija?
Kolonoskopijas biežums ir atkarīgs no jūsu riska faktoriem un ģimenes anamnēzes. Parasti vidēja riska personām, sākot no 45 gadu vecuma, to ieteicams veikt ik pēc 10 gadiem. Lai saņemtu personalizētus ieteikumus, konsultējieties ar ārstu.
11. Ko darīt, ja man ir diabēts?
Ja Jums ir diabēts, pirms kolonoskopijas informējiet savu veselības aprūpes sniedzēju. Jums var būt nepieciešams pielāgot medikamentu vai insulīna lietošanas režīmu, īpaši, ja pirms procedūras ievērojat ierobežotu diētu.
12. Vai kolonoskopija ir sāpīga?
Lielākā daļa pacientu kolonoskopijas laikā sedācijas dēļ izjūt minimālu diskomfortu. Daži pēc tam var just krampjus vai vēdera uzpūšanos, taču tas parasti ātri pāriet. Pārrunājiet visus jautājumus par sāpju mazināšanu ar savu ārstu.
13. Vai man var veikt kolonoskopiju, ja man ir hipertensija?
Jā, hipertensija neliedz veikt kolonoskopiju. Tomēr pirms procedūras ir svarīgi kontrolēt asinsspiedienu un informēt savu veselības aprūpes sniedzēju par savu stāvokli.
14. Ko darīt, ja man ir bijušas kuņģa-zarnu trakta operācijas?
Ja Jums iepriekš ir veiktas kuņģa-zarnu trakta operācijas, informējiet savu ārstu. Viņam var būt nepieciešams ievērot īpašus piesardzības pasākumus kolonoskopijas laikā, lai nodrošinātu drošību un efektivitāti.
15. Kā sagatavoties kolonoskopijai?
Sagatavošanās ietver tīras, šķidras diētas ievērošanu un izrakstīto caurejas līdzekļu lietošanu zarnu attīrīšanai. Šo norādījumu ievērošana ir ļoti svarīga veiksmīgai procedūrai.
16. Kas man jādara, ja pēc kolonoskopijas man ir stipras sāpes?
Ja pēc kolonoskopijas rodas stipras sāpes, pārmērīga asiņošana vai jebkādi citi satraucoši simptomi, nekavējoties sazinieties ar savu veselības aprūpes speciālistu, lai veiktu novērtējumu.
17. Vai es varu ēst cietu pārtiku nākamajā dienā pēc kolonoskopijas?
Jā, lielākā daļa pacientu var atsākt ēst cietu pārtiku nākamajā dienā pēc kolonoskopijas. Sāciet ar vieglām maltītēm un pakāpeniski atgriezieties pie ierastās diētas, ja to panes.
18. Vai kolonoskopija ir nepieciešama, ja man nav simptomu?
Jā, kolonoskopija ir ieteicama kā profilaktisks pasākums, pat ja jums nav simptomu. Kolorektālā vēža agrīna atklāšana var ievērojami uzlabot rezultātus.
19. Ko darīt, ja man ģimenes anamnēzē ir kolorektālais vēzis?
Ja Jums ir kolorektālā vēža ģimenes anamnēze, iespējams, ka skrīnings būs jāsāk agrāk nekā standarta vecums. Pārrunājiet savu ģimenes anamnēzi ar savu veselības aprūpes sniedzēju, lai saņemtu personalizētus ieteikumus.
20. Kā kolonoskopija Indijā atšķiras no citām valstīm?
Kolonoskopija Indijā bieži vien ir pieejamāka nekā rietumvalstīs, vienlaikus saglabājot augstus aprūpes standartus. Apollo slimnīcas nodrošina kvalitatīvus pakalpojumus ar pieredzējušiem speciālistiem, padarot to par dzīvotspējīgu iespēju pacientiem, kas meklē skrīningu un ārstēšanu.
Secinājumi
Kolonoskopija ir būtiska procedūra kuņģa-zarnu trakta veselības uzturēšanai un kolorektālā vēža profilaksei. Pateicoties daudzajām priekšrocībām, tostarp agrīnai atklāšanai un polipu izņemšanai, tai ir nozīmīga loma pacientu ārstēšanas rezultātu uzlabošanā. Ja jums ir bažas vai jautājumi par procedūru, ir svarīgi konsultēties ar medicīnas speciālistu, kurš var sniegt personalizētu vadību un atbalstu. Piešķiriet prioritāti savai veselībai un apsveriet kolonoskopijas ieplānošanu, ja atbilstat skrīninga kritērijiem.











 Labākā slimnīca man tuvumā Čennai
Labākā slimnīca man tuvumā Čennai

