- Бібліотека здоров’я
- Що таке відділення інтенсивної терапії?
Що таке відділення інтенсивної терапії?
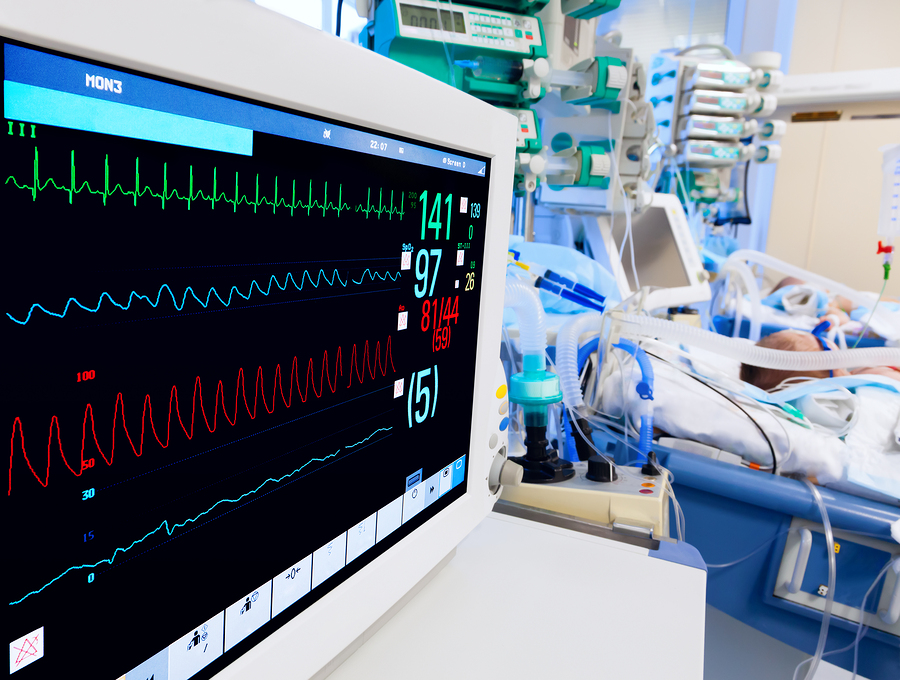
Огляд
Відділення інтенсивної терапії (ВІТ) – це місце, де надається спеціалізоване лікування пацієнтам, які мають гостру хворобу та потребують особливої уваги та підтримки. Він надає реанімаційну допомогу та підтримку життя гостро хворим і травмованим пацієнтам.
Історія ICU
Концепція реанімації була вперше розроблена Флоренс Найтінгейл у 1854 році під час Кримської війни, коли важко поранених пацієнтів відокремлювали від менш поранених.[1]. Цей простий крок знизив смертність на полі бою з 40 до 2 відсотків. Перше у світі відділення інтенсивної терапії було створено в Копенгагені в 1953 році[2]. Піонером був датський анестезіолог Бьорн Ібсен. Це було розроблено під час епідемії поліомієліт Спалах стався в Данії. Перше відділення інтенсивної терапії в Індії було створено професором Н. П. Сінгхом у лікарні Ірвін, Делі [3].
Критерії прийому до реанімації
Відділення інтенсивної терапії — це спеціальна зона лікарні, де зосереджена увага на інтенсивному спостереженні та лікуванні із збільшенням персоналу та ресурсів. Це допомагає постачальникам медичних послуг негайно реагувати в надзвичайних ситуаціях. Підготовлені лікарі та медсестри за допомогою мультидисциплінарної команди забезпечують швидке одужання критичного пацієнта та його повернення додому. Пацієнта, який потребує ретельного спостереження та лікування, госпіталізують у відділення інтенсивної терапії (ВІТ). Деякі приклади пацієнтів, які потребують догляду у відділенні інтенсивної терапії, включають:
- Пацієнти з утрудненим диханням потребують спеціальних апаратів, які називаються апаратами ШВЛ
- Пацієнти з низьким кров'яний тиск потребує моніторингу та ліків для лікування
- Пацієнти з інфекціями, що викликають септичний шок
- Пацієнти, які потребують ретельного спостереження після певних операцій, наприклад операція на мозку, шунтування серця та травматологічні операції.
Відділення інтенсивної терапії – це місце, де пацієнти знаходяться під ретельним наглядом. Пацієнти у відділенні інтенсивної терапії перебувають під наглядом та лікуванням командою інтенсивної терапії, до складу якої входять спеціалісти з інтенсивної терапії (реаніматологи), лікарі-резиденти, медсестри, респіраторні терапевти тощо. Інший персонал у відділенні інтенсивної терапії включає дієтологи, фізіотерапевти, клінічні фармацевти та інший допоміжний персонал, як-от прибиральники, охоронці тощо. На щастя, сучасні технології значно прогресували, і ми можемо отримати складні деталі життєво важливих параметрів пацієнта, як-от серце. частота дихання, рівень кисню та артеріальний тиск. Це робиться за допомогою кількох пристроїв із численними проводами, які видно, які постійно контролюють пацієнта.
Читайте також про: Нормальний рівень кисню в організмі людини
Хто такий реаніматолог?
Лікар-реаніматолог — це підготовлений суперспеціаліст із реанімації після завершення його/її вчених ступенів у галузі анестезіології/внутрішньої медицини/пульмонології. Їх також називають фахівцями інтенсивної терапії, вони відповідають за пацієнтів у відділенні інтенсивної терапії. Основні рішення приймаються реаніматором після обговорення з основним консультантом та консультантами-референтами. Щоденні родинні зустрічі проводяться, щоб поінформувати людей, які обслуговують пацієнта, про стан його здоров’я та спільно працювати над планом догляду. Лікар-реаніматолог несе головну відповідальність за відділення, а інші медичні працівники працюють у координації з ним.
Вартість реанімації
Реанімацію часто описують як дорогу допомогу. Залишається проблемою точна оцінка вартості інтенсивної терапії [4] через відсутність стандартизованої методології. Існує також значна неоднорідність між країнами і навіть усередині країни у розподілі ресурсів і розподілі служб інтенсивної терапії, а також вартості персоналу та ціни на ліки. Кожен реаніматолог має активно брати участь у розумінні вартості у своєму окремому відділенні та того, як це пов’язано з терапевтичною діяльністю, набором випадків та клінічним результатом. Це допомогло б ефективно розподілити ресурси, тим самим покращивши обсяг і якість медичної допомоги. Існує лише кілька досліджень щодо вартості відділення інтенсивної терапії в Індії. Це не дивно, оскільки реанімація є відносно новою галуззю, хоча вона значно еволюціонувала за останнє десятиліття. Щоб зрозуміти вартість, важливо розуміти поточну організацію служб реанімації в Індії та їх різноманітність. За оцінками, в Індії доступно близько 70,000 50 ліжок у відділеннях інтенсивної терапії, включаючи всі типи та всі лікарні та невеликі будинки престарілих, які щороку обслуговують 72 лакхів пацієнтів, які потребують госпіталізації (це означає, що на одне ліжко припадає XNUMX пацієнта).
Згідно з деякими попередніми оцінками, до 283,000 року в Індії планувалося витратити 2012 80 крор рупій на охорону здоров'я. Близько 20 відсотків інвестицій мають надходити з прибуткового приватного та благодійного сектору, де на реанімацію припадає 30-80 відсотків бюджету лікарні. Через відсутність комплексного страхування понад 58 відсотків змушені платити за медичні послуги зі своєї кишені. Незважаючи на зростання економіки та розвиток населення середнього класу з купівельною спроможністю, загальновизнано, що одного епізоду госпіталізації достатньо, щоб припадати на 2.2 відсотків витрат на душу населення, що штовхає XNUMX відсотка нижче межі бідності. Розуміння цих проблем створює етичну дилему для клініциста, особливо коли клінічний стан пацієнта свідчить про поганий результат. На жаль, звичайна людина вважає, що у відділеннях інтенсивної терапії регулярно відбуваються чудеса, і їй бракує реалістичних очікувань щодо результатів реанімації.
Дослідження довели, що зменшення імпортних компонентів використовуваного обладнання призводить до значного зниження вартості ICU. Повідомляється, що вартість створення відділення інтенсивної терапії новонароджених (NICU) на 28 ліжок коштує рупій. 80 лакхів у 1990 році. Щоб екстраполювати це на 2019 рік, це важко оцінити через безпрецедентне зростання та коливання на ринку нерухомості та світові темпи інфляції. З’являється все більше доказів того, що закриті (або) перехідні моделі мають кращі результати та краще використання ресурсів, ніж відкриті ICU, що, у свою чергу, може призвести до кращого контролю витрат. Використання антибіотиків має величезний вплив на вартість терапії у відділеннях інтенсивної терапії в Індії. Навчання персоналу, ретельний нагляд і розробка веб-шлюзу анонімних звітів покращать параметри якості ICU.
типи інтенсивної терапії
- Загальна реанімація: Це відділення інтенсивної терапії надає допомогу в широкому діапазоні захворювань, тоді як спеціалізовані відділення інтенсивної терапії [5] надати конкретний діагноз
Деякі поширені типи відділень інтенсивної терапії включають:
- Відділення інтенсивної терапії новонароджених (NICU): Це відділення інтенсивної терапії забезпечує догляд за новонародженими немовлятами
- Педіатричні відділення інтенсивної терапії (PICU) які здійснюють догляд за дітьми,
- Коронарна допомога та кардіоторакальні відділення (CCU/CTU) та цінності серцевий напад або пацієнтів із операцією на серці
- Хірургічні відділення інтенсивної терапії (SICU) для хірургічних хворих
- Медичні відділення інтенсивної терапії (MICU) які надають допомогу пацієнтам із захворюваннями, які не потребують хірургічного втручання
- Трансплантація відділення інтенсивної терапії де утримувалися пацієнти після трансплантації (наприклад, печінка, нирки, підшлункова залоза, серце, трансплантація легень одиниці).
Роль соціального працівника в інтенсивній терапії
Витрати, пов’язані з відділеннями інтенсивної терапії, є високими, і іноді інвазивна допомога у відділенні інтенсивної терапії може бути некорисною, особливо для тих пацієнтів, які потрапили у відділення інтенсивної терапії та мають мало надії на одужання. Процес уточнення медичних цілей для цих пацієнтів часто полегшується розглядом психологічних факторів. Соціальні працівники [6] у відділенні інтенсивної терапії мають унікальну кваліфікацію для оцінки та вирішення багатьох складних психологічних обставин і можуть прояснити потенційні неправильні уявлення, покращуючи спілкування між пацієнтами (якщо вони дієздатні), їхніми родинами та членами медичної команди. Це може допомогти покращити якість життя дуже хворих і вмираючих пацієнтів у відділенні інтенсивної терапії та їхніх родин, а також може зменшити ймовірність виникнення конфліктів під час прийняття рішень. У відділенні інтенсивної терапії часто виникають проблеми з виходом з життя.
Спеціальна підготовка та навички, отримані соціальними працівниками, забезпечують їх необхідними інструментами для співпраці з міждисциплінарними командами та надання цілісної допомоги пацієнтам та їхнім родинам. Дослідження показали, що існують великі варіації в рівні участі соціального працівника, часто через те, що вони не виконують формальної ролі. Якщо команда відділу інтенсивної терапії загалом зайнята та має обмежений час, соціальний працівник може приділити необхідний час, щоб вислухати, навчити та захистити інтереси пацієнтів та їхніх сімей, служачи мостом між пацієнтами, їхніми родинами та медичною командою. Соціальні працівники надають родинам емоційну підтримку та інформують про фінанси, страхування та догляд після виходу з лікарні. Вони є чудовим джерелом відповідей на запитання про те, як пацієнт адаптується до життя після госпіталізації.
Ефективне спілкування – це ключ
Хороша ефективна комунікація [7] серед тяжкохворих пацієнтів, їхніх сімей і постачальників послуг часто є складним і складним. Добре відомі невдоволення та занепокоєння з приводу поганого спілкування з медичними працівниками з боку пацієнтів із небезпечною для життя хворобою та їхніх сімей. Часто пацієнти не можуть говорити за себе; таким чином члени сім'ї стають сурогатними представниками критично хворих пацієнтів. Були визначені успішні заходи для покращення спілкування, такі як командний підхід до спілкування, офіційні сімейні збори та підхід із комплексним контрольним списком. Робота з агресивно налаштованими членами сім’ї, коли пацієнт хворий, – найважча робота для бригади реанімації. Щоб впоратися з цим, перш ніж проконсультуватися з родиною, зрозумійте сімейну динаміку, переглянувши історію пацієнта (включно з роботою, дітьми та шлюбом), попросіть членів родини представитися та уточнити їхні стосунки з пацієнтами.
Бути добрим і ніжним, але все ж прямим; це дійсно єдиний спосіб подолати страх перед обслугою. Найефективніший спосіб спілкування з членами сім'ї пацієнта - спробувати прислухатися до того, що говорять члени сім'ї, навіть якщо це може бути неактуальним у цей критичний момент. Це ефективно, оскільки таким чином ви можете підтвердити емоції члена сім’ї, і вони побачать, наскільки ви дбаєте про пацієнта. Вони відчувають, що лікар реагує на емоції, а не на слова. Це дає можливість лікарям продемонструвати глибоку зацікавленість у наданні допомоги пацієнту та зміцнити довіру.
Автор: -
Доктор Нагараджу Горла
MBBS, доктор медичних наук, старший консультант реанімації,
Клінічний керівник програми EMFP, RCEM-UK, FID-ROYAL LIVERPOOLACAMEDY (UK)
Лікарні Аполлона, Джубіл-Хіллз, Хайдарабад
Посилання
- Що таке відділення інтенсивної терапії? Звіт робочої групи Всесвітньої федерації товариств інтенсивної та реанімаційної медицини (Journal of Critical Care 37 (2017) 270–276)
- Перше відділення інтенсивної терапії у світі: Копенгаген, 1953 р. (Acta Anaesthesiol Scand 2003; 47; 1190-1195).
- NP Singh: Історія першого відділення інтенсивної терапії в Делі – спогади (Indian J Anaesth. 2010 Nov-Dec; 54(6): 574-575).
- Вартість інтенсивної терапії в Індії. Індійська медична допомога J Crit Care. 2008; 12(2):55-61.
- Чи спеціалізовані реанімаційні відділення такі особливі? Реанімація (Лондон, Англія) 13,5 (2009): 314.
- Роль соціального працівника у відділенні інтенсивної терапії: зменшення сімейного стресу та сприяння прийняттю рішень наприкінці життя. J Soc Work End Life Palliat Care. 2006; 2 (2): 3-23.
- Спілкування як базова навичка в реаніматології. J Anaesthesiol Clin Pharmacol. 2015 липень-вересень; 31(3): 382–383. PMCID: PMC4541189. PMID: 26330721







 Найкраща лікарня поруч зі мною, Ченнаї
Найкраща лікарня поруч зі мною, Ченнаї

