- उपचार र प्रक्रियाहरू
- हिस्टेरेक्टॉमी - प्रकारहरू, प्रो...
हिस्टेरेक्टोमी - प्रकार, प्रक्रिया, भारतमा लागत, जोखिम, रिकभरी र फाइदाहरू
भारतमा हिस्टेरेक्टॉमीको लागि सर्वश्रेष्ठ अस्पताल - अपोलो अस्पतालहरू
हिस्टेरेक्टोमी भनेको के हो?
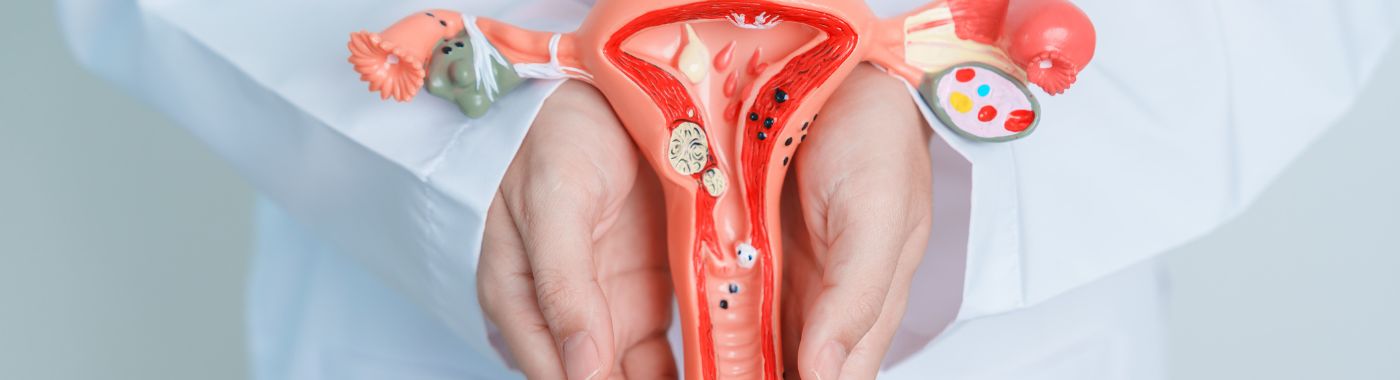
हिस्टेरेक्टोमी एक शल्यक्रिया प्रक्रिया हो जसमा पाठेघर हटाउने काम समावेश हुन्छ। चिकित्सा कारणमा निर्भर गर्दै, यस प्रक्रियामा पाठेघरको मुख (पाठघरको तल्लो भाग), र कहिलेकाहीँ अण्डाशय (ओफोरेक्टोमी) र फेलोपियन ट्यूब (साल्पिङ्गेक्टोमी) पनि हटाउने काम समावेश हुन सक्छ। यो शल्यक्रिया विभिन्न चिकित्सा कारणहरूले गरिन्छ र धेरै महिलाहरूको लागि जीवन परिवर्तन गर्ने निर्णय हुन सक्छ। पाठेघर महिला प्रजनन प्रणालीको एक महत्त्वपूर्ण अंग हो, जुन महिनावारी, गर्भावस्था र प्रसवको लागि जिम्मेवार हुन्छ। यद्यपि, केही चिकित्सा अवस्थाहरूले महिलाको स्वास्थ्य र जीवनको गुणस्तर सुधार गर्न यसलाई हटाउन आवश्यक पर्न सक्छ।
हिस्टेरेक्टोमीको प्राथमिक उद्देश्य गर्भाशयलाई असर गर्ने र महत्त्वपूर्ण असुविधा वा स्वास्थ्य जोखिम निम्त्याउन सक्ने अवस्थाहरूको उपचार गर्नु हो। यी अवस्थाहरूमा गर्भाशय फाइब्रोइडहरू समावेश हुन सक्छन्, एन्डोमेट्रियोसिस, पुरानो पेल्भिक दुखाइ, असामान्य पाठेघर रक्तस्राव, र निश्चित प्रकारका क्यान्सरहरू। पाठेघर हटाएर, प्रक्रियाले लक्षणहरू कम गर्ने, थप जटिलताहरू रोक्ने, र केही अवस्थामा, क्यान्सरयुक्त तन्तुहरू हटाउने लक्ष्य राख्छ।
हिस्टेरेक्टोमी पेट, योनि, वा ल्याप्रोस्कोपिक दृष्टिकोण सहित विभिन्न शल्यक्रिया प्रविधिहरू मार्फत गर्न सकिन्छ। प्रविधिको छनोट प्रायः उपचार भइरहेको विशिष्ट चिकित्सा अवस्था, बिरामीको समग्र स्वास्थ्य र सर्जनको विशेषज्ञतामा निर्भर गर्दछ। विधि जुनसुकै भए पनि, हिस्टेरेक्टोमी एक प्रमुख शल्यक्रिया प्रक्रिया हो जसलाई बिरामी र उनीहरूको स्वास्थ्य सेवा प्रदायक बीच सावधानीपूर्वक विचार र छलफल आवश्यक पर्दछ।
हिस्टेरेक्टोमी किन गरिन्छ?
हिस्टेरेक्टोमी सामान्यतया तब सिफारिस गरिन्छ जब अन्य उपचार विकल्पहरू असफल हुन्छन् वा निश्चित चिकित्सा अवस्थाहरूको व्यवस्थापनको लागि उपयुक्त हुँदैनन्। हिस्टेरेक्टोमीको सिफारिस गर्न सक्ने केही सामान्य लक्षण र अवस्थाहरू समावेश छन्:
- पाठेघरको फाइब्रोइड: पाठेघरमा हुने यी गैर-क्यान्सर वृद्धिहरूले भारी महिनावारी रक्तस्राव, पेल्भिक दुखाइ र दबाबका लक्षणहरू निम्त्याउन सक्छ। जब फाइब्रोइडहरू ठूला वा धेरै हुन्छन्, हिस्टेरेक्टोमी राहतको लागि उत्तम विकल्प हुन सक्छ।
- इन्डोमेट्रिओसिस: यो अवस्था तब हुन्छ जब पाठेघरको अस्तर जस्तै तन्तु पाठेघर बाहिर बढ्छ, जसले गर्दा गम्भीर दुखाइ, अनियमित रक्तस्राव र बाँझोपन हुन्छ। अन्य उपचारहरूले राहत नदिएको अवस्थामा, हिस्टेरेक्टोमीको विचार गर्न सकिन्छ।
- पुरानो पिल्भिक दुखाइ: अन्य उपचारहरूमा प्रतिक्रिया नदिने लगातार पेल्भिक दुखाइले हिस्टेरेक्टोमीको आवश्यकता पर्न सक्छ, विशेष गरी यदि पाठेघर दुखाइको स्रोत हो भनेर निर्धारण गरिएको छ भने।
- असामान्य पाठेघर रक्तस्राव: दैनिक जीवनमा बाधा पुर्याउने र औषधिले पनि सुधार नहुने भारी वा अनियमित रक्तस्रावले हिस्टेरेक्टोमीको सिफारिस गर्न सक्छ।
- पाठेघर प्रलाप्स: यो अवस्था तब हुन्छ जब पाठेघर कमजोर पेल्भिक सपोर्ट तन्तुहरूको कारणले योनि नहरमा झर्छ। प्रोल्याप्सलाई सच्याउन र सम्बन्धित लक्षणहरू कम गर्न हिस्टेरेक्टोमी आवश्यक हुन सक्छ।
- क्यान्सर: पाठेघर, पाठेघर वा डिम्बाशयको क्यान्सरको अवस्थामा, क्यान्सरयुक्त तन्तुहरू हटाउन र रोग फैलिनबाट रोक्नको लागि हिस्टेरेक्टोमी उपचार योजनाको एक हिस्सा हुन सक्छ।
हिस्टेरेक्टोमी गर्ने निर्णयलाई हल्का रूपमा लिइँदैन। यसमा प्रायः बिरामीको चिकित्सा इतिहास, लक्षणहरू र उपचार विकल्पहरूको गहन मूल्याङ्कन समावेश हुन्छ। बिरामीहरूलाई सूचित निर्णय लिनको लागि आफ्नो स्वास्थ्य सेवा प्रदायकसँग आफ्ना चिन्ता र प्राथमिकताहरू छलफल गर्न प्रोत्साहित गरिन्छ।
हिस्टेरेक्टॉमीका लागि संकेतहरू
धेरै क्लिनिकल अवस्थाहरू र निदानात्मक निष्कर्षहरूले बिरामी हिस्टेरेक्टोमीको लागि उम्मेदवार हो भनेर संकेत गर्न सक्छन्। यी संकेतहरू सामान्यतया लक्षणहरूको गम्भीरता, अन्तर्निहित अवस्था र प्रक्रियाको सम्भावित फाइदाहरूमा आधारित हुन्छन्। केही प्रमुख संकेतहरू समावेश छन्:
- गम्भीर लक्षणहरू: गम्भीर दुखाइ, अत्यधिक रक्तस्राव, वा दैनिक गतिविधिहरूमा बाधा पुर्याउने उल्लेखनीय असुविधा जस्ता कमजोर पार्ने लक्षणहरू अनुभव गर्ने बिरामीहरूलाई हिस्टेरेक्टोमीको लागि विचार गर्न सकिन्छ।
- रूढिवादी उपचारको असफलता: यदि बिरामीले हार्मोनल थेरापी, औषधि, वा कम आक्रामक प्रक्रियाहरू जस्ता अन्य उपचारहरू प्रयास गरेको छ भने, सफलता बिना, हिस्टेरेक्टोमीलाई थप निश्चित समाधानको रूपमा सिफारिस गर्न सकिन्छ।
- क्यान्सरको निदान: पाठेघर, पाठेघर, वा डिम्बग्रंथि क्यान्सरको पुष्टि भएको निदानले क्यान्सरयुक्त तन्तुहरू हटाउन र मेटास्टेसिस रोक्न उपचार योजनाको एक भागको रूपमा प्रायः हिस्टेरेक्टोमी आवश्यक पर्दछ।
- पाठेघरमा फाइब्रोइडको उपस्थिति: ठूलो वा लक्षणात्मक फाइब्रोइडहरू जसले महत्त्वपूर्ण रक्तस्राव वा दुखाइ निम्त्याउँछ, हिस्टेरेक्टोमीको लागि सिफारिस गर्न सकिन्छ, विशेष गरी यदि अन्य उपचारहरूले राहत प्रदान गरेको छैन भने।
- इन्डोमेट्रिओसिस: गम्भीर अवस्थामा एन्डोमेट्रियोसिस औषधि वा अन्य उपचारहरूमा प्रतिक्रिया नदिने बिरामीहरूमा, दुखाइ कम गर्न र थप जटिलताहरू रोक्न हिस्टेरेक्टोमी गर्न संकेत गर्न सकिन्छ।
- पाठेघर प्रलाप्स: असुविधा वा पिसाब सम्बन्धी समस्याहरू निम्त्याउने ठूलो प्रोल्याप्सलाई सामान्य शरीर रचना र कार्य पुनर्स्थापित गर्न हिस्टेरेक्टोमी सहित शल्यक्रिया हस्तक्षेप आवश्यक पर्न सक्छ।
- बिरामीको प्राथमिकता: कतिपय अवस्थामा, बिरामीहरूले व्यक्तिगत प्राथमिकता वा आफ्नो स्वास्थ्यको बारेमा चिन्ताको कारणले गर्दा हिस्टेरेक्टोमी गराउन रोज्न सक्छन्, विशेष गरी यदि उनीहरूसँग प्रजनन क्यान्सर वा अन्य सम्बन्धित अवस्थाहरूको पारिवारिक इतिहास छ भने।
बिरामीहरूले हिस्टेरेक्टोमीका संकेतहरू, सम्भावित जोखिम र फाइदाहरू, र वैकल्पिक उपचार विकल्पहरूको बारेमा आफ्ना स्वास्थ्य सेवा प्रदायकहरूसँग खुला छलफल गर्नु आवश्यक छ। प्रत्येक बिरामीको अवस्था अद्वितीय हुन्छ, र कार्यको उत्तम मार्ग निर्धारण गर्न व्यक्तिगत दृष्टिकोण महत्त्वपूर्ण हुन्छ।
हिस्टेरेक्टोमी को प्रकार
शल्यक्रियाको हद र हटाइएको विशिष्ट संरचनाहरूको आधारमा हिस्टेरेक्टोमीलाई धेरै प्रकारहरूमा वर्गीकृत गर्न सकिन्छ। यी प्रकारहरू बुझ्नाले बिरामीहरूलाई उनीहरूको उपचार विकल्पहरूको बारेमा सूचित निर्णय लिन मद्दत गर्न सक्छ। हिस्टेरेक्टोमीका मुख्य प्रकारहरू समावेश छन्:
- कुल हिस्टेरेक्टोमी: यो प्रक्रियामा पाठेघरको मुख सहित सम्पूर्ण पाठेघर हटाउने काम समावेश छ। यो हिस्टेरेक्टोमीको सबैभन्दा सामान्य प्रकार हो र प्रायः फाइब्रोइड, एन्डोमेट्रिओसिस, वा क्यान्सर जस्ता अवस्थाहरूको लागि गरिन्छ।
- सबटोटल (वा आंशिक) हिस्टेरेक्टॉमी: यस प्रक्रियामा, पाठेघरको मुखलाई अक्षुण्ण छोडेर पाठेघरको माथिल्लो भाग हटाइन्छ। यो दृष्टिकोण केही सौम्य अवस्थाहरूको लागि विचार गर्न सकिन्छ तर पूर्ण हिस्टेरेक्टोमी भन्दा कम सामान्य छ।
- रेडिकल हिस्टेरेक्टोमी: यो एक अधिक व्यापक शल्यक्रिया हो जसमा पाठेघर, पाठेघरको मुख, वरपरका तन्तुहरू, र कहिलेकाहीँ अण्डाशय र फेलोपियन ट्यूबहरू हटाउने काम समावेश हुन्छ। यो सामान्यतया पाठेघर वा पाठेघरको क्यान्सरको अवस्थामा गरिन्छ।
- ल्याप्रोस्कोपिक हिस्टेरेक्टोमी: यो न्यूनतम आक्रामक प्रविधिले सर्जनलाई पाठेघर हटाउन मार्गदर्शन गर्न साना चीराहरू र क्यामेरा प्रयोग गर्दछ। यो कुल वा सबटोटल हिस्टेरेक्टोमीको रूपमा गर्न सकिन्छ र प्रायः छोटो रिकभरी समयको परिणाम दिन्छ।
- योनि हिस्टेरेक्टोमी: यस दृष्टिकोणमा योनीबाट पाठेघर हटाउने समावेश छ, जसले गर्दा पेटको हिस्टेरेक्टोमीको तुलनामा शल्यक्रिया पछि कम दुखाइ र छिटो निको हुन सक्छ।
प्रत्येक प्रकारको हिस्टेरेक्टोमीको आफ्नै संकेत, फाइदा र जोखिम हुन्छ। प्रक्रियाको छनोट बिरामीको विशिष्ट चिकित्सा अवस्था, समग्र स्वास्थ्य र प्राथमिकताहरू, साथै सर्जनको विशेषज्ञतामा निर्भर गर्दछ। बिरामीहरूले आफ्नो अवस्थाको लागि सबैभन्दा उपयुक्त दृष्टिकोण निर्धारण गर्न यी विकल्पहरू आफ्नो स्वास्थ्य सेवा प्रदायकसँग राम्ररी छलफल गर्नु महत्त्वपूर्ण छ।
हिस्टेरेक्टॉमीको लागि विरोधाभासहरू
हिस्टेरेक्टोमी धेरै महिलाहरूको लागि जीवन परिवर्तन गर्ने प्रक्रिया हुन सक्छ, तर यो सबैका लागि उपयुक्त हुँदैन। धेरै विरोधाभासहरूले बिरामीलाई यो शल्यक्रियाको लागि अनुपयुक्त बनाउन सक्छ। यी कारकहरू बुझ्नु बिरामीहरू र स्वास्थ्य सेवा प्रदायकहरू दुवैको लागि महत्त्वपूर्ण छ।
- गर्भावस्था: यदि कुनै महिला हाल गर्भवती छिन् भने, हिस्टेरेक्टोमी विकल्प होइन। यो प्रक्रिया गर्भावस्था सुरक्षित रूपमा समाप्त भएपछि मात्र गर्न सकिन्छ।
- सक्रिय संक्रमणहरू: पेल्भिक इन्फ्लेमेटरी डिजिज (PID) जस्ता सक्रिय पेल्भिक संक्रमण भएका बिरामीहरूले संक्रमणको उपचार नभएसम्म शल्यक्रिया स्थगित गर्नुपर्ने हुन सक्छ। संक्रमणको उपस्थितिमा हिस्टेरेक्टोमी गर्नाले जटिलताहरू निम्त्याउन सक्छ।
- गम्भीर मुटु वा फोक्सोको अवस्था: एनेस्थेसियासँग सम्बन्धित जोखिम र शरीरमा प्रक्रियाको तनावको कारणले गर्दा गम्भीर मुटु वा श्वासप्रश्वास समस्या भएका महिलाहरू शल्यक्रियाको लागि उम्मेदवार नहुन सक्छन्।
- मोटोपना: जबकि मोटोपना यो एक पूर्ण निषेध होइन, यसले शल्यक्रियासँग सम्बन्धित जोखिमहरू बढाउन सक्छ। उच्च बडी मास इन्डेक्स (BMI) भएका बिरामीहरूले हिस्टेरेक्टोमीको लागि विचार गर्नु अघि तौल घटाउन आवश्यक पर्न सक्छ।
- रगत जम्ने विकारहरू: रगत जम्ने प्रक्रियालाई असर गर्ने अवस्थाहरूले शल्यक्रियाको समयमा र पछि जटिलताहरूको जोखिम बढाउन सक्छ। यस्ता विकार भएका बिरामीहरूले वैकल्पिक उपचारहरू खोज्न आवश्यक पर्न सक्छ।
- निश्चित क्यान्सरहरू: यदि कुनै महिलालाई केमोथेरापी वा विकिरण जस्ता फरक उपचार दृष्टिकोण आवश्यक पर्ने विशेष प्रकारको क्यान्सर छ भने, हिस्टेरेक्टोमी उत्तम विकल्प नहुन सक्छ।
- अनियन्त्रित मधुमेह: राम्रोसँग व्यवस्थापन नगरिएका मधुमेहका बिरामीहरूले शल्यक्रियाको क्रममा बढी जोखिमको सामना गर्न सक्छन्। हिस्टेरेक्टोमी गर्ने विचार गर्नु अघि रगतमा चिनीको मात्रा नियन्त्रणमा राख्नु आवश्यक छ।
- मनोवैज्ञानिक कारकहरू: राम्रोसँग व्यवस्थापन नगरिएको मानसिक स्वास्थ्य अवस्था पनि एक विरोधाभास हुन सक्छ। शल्यक्रियाको प्रभाव र निको हुने प्रक्रिया बुझ्न बिरामीहरू स्थिर मानसिक अवस्थामा हुनुपर्छ।
- अघिल्लो शल्यक्रियाको इतिहास: पेट वा पेल्भिकको व्यापक शल्यक्रिया गराएका महिलाहरूमा हिस्टेरेक्टोमीलाई जटिल बनाउने दाग तन्तु हुन सक्छ। प्रक्रिया सुरक्षित रूपमा गर्न सकिन्छ कि भनेर निर्धारण गर्न पूर्ण मूल्याङ्कन आवश्यक छ।
- व्यक्तिगत प्राथमिकता: अन्ततः, महिलाको व्यक्तिगत छनौटले महत्त्वपूर्ण भूमिका खेल्छ। यदि बिरामीलाई पूर्ण रूपमा जानकारी छैन वा हिस्टेरेक्टोमी गराउन हिचकिचाउँछ भने, अन्य विकल्पहरू खोज्नु उत्तम हुन सक्छ।
हिस्टेरेक्टोमीको लागि कसरी तयारी गर्ने
हिस्टेरेक्टोमीको तयारीमा उत्तम सम्भावित परिणाम सुनिश्चित गर्न धेरै चरणहरू समावेश हुन्छन्। प्रक्रियाको लागि तयार हुन मद्दत गर्ने गाइड यहाँ छ।
- आफ्नो डाक्टर संग परामर्श: शल्यक्रिया गर्नुअघि, तपाईंले आफ्नो स्वास्थ्य सेवा प्रदायकसँग विस्तृत परामर्श लिनुहुनेछ। यो तपाईंको चिकित्सा इतिहास, तपाईंले लिइरहनुभएको कुनै पनि औषधि र शल्यक्रियाबाट तपाईंको अपेक्षाहरूबारे छलफल गर्ने समय हो।
- प्रि-अपरेटिभ परीक्षणहरू: तपाईंको समग्र स्वास्थ्यको मूल्याङ्कन गर्न तपाईंको डाक्टरले धेरै परीक्षणहरू आदेश दिन सक्छन्। यसमा रगत परीक्षण, इमेजिङ अध्ययनहरू जस्ता समावेश हुन सक्छन् अल्ट्रासाउन्डहरू or एमआरआईहरू, र सम्भवतः पेल्भिक परीक्षा। यी परीक्षणहरूले शल्यक्रिया अघि सम्बोधन गर्न आवश्यक पर्ने कुनै पनि अन्तर्निहित समस्याहरू पहिचान गर्न मद्दत गर्दछ।
- औषधि समीक्षा: तपाईंले आफ्नो डाक्टरसँग ओभर-द-काउन्टर औषधि र पूरकहरू सहित सबै औषधिहरूको समीक्षा गर्नुपर्नेछ। केही औषधिहरू, विशेष गरी रगत पातलो गर्नेहरू, शल्यक्रिया अघि समायोजन वा बन्द गर्नुपर्ने हुन सक्छ।
- आहार परिवर्तन: शल्यक्रिया अघिका दिनहरूमा, तपाईंको डाक्टरले आहार परिवर्तनहरू सिफारिस गर्न सक्छन्। यसमा केही खानेकुरा वा पेय पदार्थहरूबाट बच्न समावेश हुन सक्छ, विशेष गरी प्रक्रिया अघिको रात।
- सहयोगको व्यवस्था: निको हुन समय लाग्न सक्ने भएकोले, घरमै मद्दतको व्यवस्था गर्नु आवश्यक छ। यसमा तपाईंको निको हुने अवधिमा दैनिक गतिविधिहरूमा सहयोग गर्न परिवारको सदस्य वा साथीलाई सोध्नु समावेश हुन सक्छ।
- प्रक्रिया बुझ्दै: हिस्टेरेक्टोमी प्रक्रियाको बारेमा जान्नको लागि समय निकाल्नुहोस्। के आशा गर्ने भनेर जान्दा चिन्ता कम गर्न मद्दत गर्न सक्छ। तपाईंको स्वास्थ्य सेवा प्रदायकले शैक्षिक सामग्रीहरू प्रदान गर्न वा तपाईंसँग हुन सक्ने कुनै पनि प्रश्नहरूको जवाफ दिन सक्नुहुन्छ।
- तपाईंको घर तयार गर्दै: शल्यक्रिया गर्नुअघि, आफ्नो घरलाई स्वास्थ्यलाभको लागि तयार पार्नुहोस्। यसमा आरामदायी आराम गर्ने ठाउँको व्यवस्था गर्ने, सजिलै तयार गर्न सकिने खानाको भण्डारण गर्ने र तपाईंको बस्ने ठाउँ सुरक्षित र पहुँचयोग्य छ भनी सुनिश्चित गर्ने समावेश छ।
- प्रि-अपरेटिभ निर्देशनहरू पालना गर्नुहोस्: तपाईंको स्वास्थ्य सेवा प्रदायकले शल्यक्रिया गर्नुअघि पालना गर्नुपर्ने विशेष निर्देशनहरू दिनेछन्। यसमा निश्चित अवधिको लागि उपवास बस्ने वा विशेष गतिविधिहरूबाट बच्ने समावेश हुन सक्छ।
- मानसिक तयारी: शल्यक्रिया गर्नुअघि चिन्तित हुनु सामान्य हो। आफ्नो तनाव व्यवस्थापन गर्न गहिरो सास फेर्ने, ध्यान गर्ने वा सल्लाहकारसँग कुरा गर्ने जस्ता आराम गर्ने तरिकाहरू विचार गर्नुहोस्।
- यातायात व्यवस्था: तपाईं एनेस्थेसिया अन्तर्गत हुनुभएको हुनाले, प्रक्रिया पछि तपाईंलाई घर लैजान कोही चाहिन्छ। पहिले नै यातायातको व्यवस्था गर्नुहोस्।
हिस्टेरेक्टॉमी - चरण-दर-चरण प्रक्रिया
हिस्टेरेक्टोमीको चरण-दर-चरण प्रक्रिया बुझ्नाले तपाईंलाई हुन सक्ने कुनै पनि चिन्तालाई कम गर्न मद्दत गर्न सक्छ। प्रक्रिया अघि, समयमा र पछि सामान्यतया के हुन्छ भन्ने कुरा यहाँ दिइएको छ।
- प्रक्रिया अघि: तपाईंको शल्यक्रियाको दिन, तपाईं अस्पताल वा शल्यक्रिया केन्द्रमा आइपुग्नुहुनेछ। तपाईंलाई जाँच गरिनेछ र अस्पतालको गाउन लगाउन भनिन सक्छ। औषधि र तरल पदार्थहरू दिनको लागि तपाईंको हातमा नसामा (IV) लाइन राखिनेछ।
- एनेस्थेसिया: शल्यक्रिया सुरु हुनुभन्दा पहिले, तपाईंलाई एनेस्थेसिया दिइनेछ। यो सामान्य एनेस्थेसिया हुन सक्छ, जसले तपाईंलाई निदाउँछ, वा क्षेत्रीय एनेस्थेसिया हुन सक्छ, जसले तपाईंको शरीरको तल्लो आधा भागलाई सुन्न बनाउँछ। तपाईंको एनेस्थेसियोलोजिस्टले तपाईंको लागि उत्तम विकल्पको बारेमा छलफल गर्नेछन्।
- सर्जिकल प्रक्रिया: शल्यचिकित्सकले धेरै विधिहरू मध्ये एक मार्फत हिस्टेरेक्टोमी गर्नेछन्:
- पेट हिस्टेरेक्टोमी: पाठेघर निकाल्नको लागि तल्लो पेटमा चीरा बनाइन्छ।
- योनि हिस्टेरेक्टोमी: पाठेघर योनी मार्फत निकालिन्छ, जसले गर्दा सामान्यतया निको हुने समय कम हुन्छ।
- ल्याप्रोस्कोपिक हिस्टेरेक्टोमी: पेटमा स-साना चिराहरू बनाइन्छ, र क्यामेरा र विशेष उपकरणहरू प्रयोग गरेर पाठेघर हटाइन्छ।
- शल्यक्रियाको अवधि: केसको जटिलता र प्रयोग गरिएको विधिमा निर्भर गर्दै, प्रक्रिया सामान्यतया एक देखि तीन घण्टा लाग्छ।
- शल्यक्रिया पछि रिकभरी: शल्यक्रिया पछि, तपाईंलाई रिकभरी कोठामा लगिनेछ जहाँ तपाईं एनेस्थेसियाबाट ब्यूँझँदा चिकित्सा कर्मचारीहरूले तपाईंको निगरानी गर्नेछन्। तपाईंलाई वान्ता महसुस हुन सक्छ र कुनै पनि असुविधा व्यवस्थापन गर्न दुखाइको औषधि दिइनेछ।
- अस्पताल बस्ने: हिस्टेरेक्टोमीको प्रकार र तपाईंको समग्र स्वास्थ्यमा निर्भर गर्दै, तपाईं एक देखि दुई दिन अस्पतालमा बस्न सक्नुहुन्छ। यस समयमा, स्वास्थ्य सेवा प्रदायकहरूले तपाईंको स्वास्थ्यलाभको निगरानी गर्नेछन् र तपाईं स्थिर हुनुहुन्छ भनी सुनिश्चित गर्नेछन्।
- डिस्चार्ज निर्देशन: अस्पताल छोड्नु अघि, तपाईंले घरमा आफ्नो हेरचाह कसरी गर्ने भन्ने बारे निर्देशनहरू प्राप्त गर्नुहुनेछ। यसमा दुखाइ व्यवस्थापन, गतिविधि प्रतिबन्धहरू, र हेर्नुपर्ने जटिलताहरूको संकेतहरू बारे जानकारी समावेश छ।
- फलो-अप नियुक्तिहरू: तपाईंको स्वास्थ्यलाभको निगरानी गर्न र कुनै पनि चिन्तालाई सम्बोधन गर्न तपाईंको स्वास्थ्य सेवा प्रदायकसँग फलो-अप अपोइन्टमेन्टहरूमा उपस्थित हुनु आवश्यक छ।
- घरमै रिकभरी: निको हुन धेरै हप्ता लाग्न सक्छ। आराम गर्नु, भारी बोक्नबाट जोगिनु र डाक्टरको सल्लाह अनुसार बिस्तारै सामान्य गतिविधिहरूमा फर्कनु महत्त्वपूर्ण छ।
- भावनात्मक समर्थन: शल्यक्रिया पछि विभिन्न भावनाहरू अनुभव गर्नु सामान्य हो। रिकभरी प्रक्रियामा मद्दत गर्न साथीहरू, परिवार, वा समर्थन समूहहरूबाट सहयोग खोज्नुहोस्।
हिस्टेरेक्टोमीका जोखिम र जटिलताहरू
कुनै पनि शल्यक्रिया जस्तै, हिस्टेरेक्टोमीमा पनि केही जोखिम र सम्भावित जटिलताहरू हुन्छन्। यी कुराहरू बुझेर तपाईंलाई सूचित निर्णय लिन मद्दत गर्न सक्छ।
सामान्य जोखिमहरू:
- संक्रमण: शल्यक्रिया गरिएको ठाउँमा वा पेल्भिक क्षेत्र भित्र संक्रमणको जोखिम हुन्छ।
- रक्तस्राव: केही रक्तस्राव हुने अपेक्षा गरिएको छ, तर अत्यधिक रक्तस्रावका लागि थप उपचार आवश्यक पर्न सक्छ।
- दुखाइ: शल्यक्रिया पछिको दुखाइ सामान्य छ, तर यसलाई सामान्यतया औषधिले व्यवस्थापन गर्न सकिन्छ।
- रगत जम्ने: शल्यक्रियाले जोखिम बढाउँछ रक्त क्लटविशेष गरी खुट्टामा।
दुर्लभ जोखिमहरू:
- वरपरका अंगहरूमा क्षति: दुर्लभ अवस्थामा, शल्यक्रियाको क्रममा मूत्राशय वा आन्द्रा जस्ता नजिकका अंगहरूमा चोट लाग्न सक्छ।
- एनेस्थेसियाका जटिलताहरू: एनेस्थेसियाको प्रतिक्रियाहरू हुन सक्छन्, यद्यपि ती असामान्य छन्।
- पुरानो दुखाइ: केही महिलाहरूले शल्यक्रिया पछि निरन्तर दुखाइ अनुभव गर्न सक्छन्, जसलाई पुरानो पेल्भिक दुखाइ भनिन्छ।
- हर्मोनल परिवर्तन: यदि प्रक्रियाको क्रममा अण्डाशय हटाइयो भने, महिलाहरूले हार्मोनल परिवर्तनहरू अनुभव गर्न सक्छन् जसले गर्दा रजोनिवृत्ति हुन सक्छ।
दीर्घकालीन विचारहरू:
- भावनात्मक प्रभाव: केही महिलाहरूले हिस्टेरेक्टोमी पछि क्षति वा डिप्रेसनको भावना अनुभव गर्न सक्छन्, विशेष गरी यदि उनीहरू बच्चा जन्माउने योजनामा थिए भने।
- यौन कार्यमा परिवर्तन: धेरै महिलाहरूले शल्यक्रिया पछि यौन कार्यमा सुधार आएको रिपोर्ट गरे तापनि, केहीले कामवासना वा असुविधामा परिवर्तन अनुभव गर्न सक्छन्।
- जटिलताहरूको लागि निगरानी: ज्वरो, गम्भीर दुखाइ, वा असामान्य डिस्चार्ज जस्ता जटिलताका लक्षणहरू बारे सचेत हुनु आवश्यक छ, र यदि यी देखा परेमा आफ्नो स्वास्थ्य सेवा प्रदायकलाई सम्पर्क गर्नुहोस्।
- सूचित निर्णय लिने: तपाईंको स्वास्थ्य सेवा प्रदायकसँग हिस्टेरेक्टोमीको जोखिम र फाइदाहरूबारे छलफल गर्नाले तपाईंलाई आफ्नो स्वास्थ्य आवश्यकताहरू र व्यक्तिगत परिस्थितिहरूसँग मिल्दोजुल्दो सूचित छनौट गर्न मद्दत गर्न सक्छ।
हिस्टेरेक्टोमी पछि निको हुने तरिका
हिस्टेरेक्टोमीबाट निको हुनु एक महत्त्वपूर्ण चरण हो जुन पेट, योनि, वा ल्याप्रोस्कोपिक शल्यक्रियाको प्रकारमा निर्भर गर्दछ। सामान्यतया, निको हुने समयरेखालाई धेरै चरणहरूमा विभाजन गर्न सकिन्छ:
तत्काल शल्यक्रिया पछिको अवधि (०-२ दिन): शल्यक्रिया पछि, बिरामीहरूलाई सामान्यतया एक वा दुई दिन अस्पतालमा निगरानी गरिन्छ। दुखाइ व्यवस्थापन प्राथमिकता हो, र असुविधा व्यवस्थापन गर्न औषधिहरू प्रदान गरिनेछ। बिरामीहरूले थकान, क्र्याम्पिंग, र केही योनि रक्तस्राव अनुभव गर्न सक्छन्।
प्रारम्भिक निको (२-६ हप्ता): धेरैजसो महिलाहरू शल्यक्रिया पछि केही दिन भित्र घर फर्कन सक्छन्। यस अवधिमा, आराम गर्नु र कडा गतिविधिहरूबाट बच्नु आवश्यक छ। रक्तसञ्चारलाई बढावा दिन हल्का हिँड्न प्रोत्साहित गरिन्छ। बिरामीहरूले बिस्तारै आफ्नो गतिविधि स्तर बढाउने अपेक्षा गर्नुपर्छ तर भारी उठाउने वा कडा व्यायामबाट टाढा रहनुपर्छ।
पूर्ण निको (६-१२ हप्ता): छ हप्तासम्ममा, धेरै महिलाहरूले उल्लेखनीय रूपमा राम्रो महसुस गर्छन् र धेरैजसो सामान्य गतिविधिहरू पुनः सुरु गर्न सक्छन्। यद्यपि, पूर्ण निको हुन तीन महिनासम्म लाग्न सक्छ। स्वास्थ्य सेवा प्रदायकसँग नियमित फलो-अप अपोइन्टमेन्टहरू रिकभरी प्रगतिको निगरानी गर्न आवश्यक छ।
हेरचाह पछि सुझावहरू:
- दुखाइ व्यवस्थापन: निर्धारित दुखाइ व्यवस्थापन योजना पालना गर्नुहोस्। ओभर-द-काउन्टर दुखाइ निवारकहरू पनि सिफारिस गर्न सकिन्छ।
- आहार: फाइबरले भरिपूर्ण सन्तुलित आहारले कब्जियतलाई रोक्न मद्दत गर्न सक्छ, जुन शल्यक्रिया पछिको सामान्य समस्या हो। हाइड्रेसन पनि महत्त्वपूर्ण छ।
- गतिविधि: बिस्तारै शारीरिक गतिविधि बढाउनुहोस्। छोटो पैदल यात्राबाट सुरु गर्नुहोस् र सहन सक्ने गरी बिस्तारै थप गतिविधिहरू समावेश गर्नुहोस्।
- जटिलताका संकेतहरू: ज्वरो, बढ्दो दुखाइ, वा असामान्य डिस्चार्ज जस्ता संक्रमणका लक्षणहरूको लागि सतर्क रहनुहोस्। यदि यस्ता लक्षणहरू देखा परेमा आफ्नो स्वास्थ्य सेवा प्रदायकलाई सम्पर्क गर्नुहोस्।
सामान्य गतिविधिहरू कहिले पुनः सुरु गर्ने:
- कार्य: धेरै महिलाहरू आफ्नो कामको प्रकृतिमा निर्भर गर्दै ४-६ हप्ता भित्र काममा फर्कन सक्छन्।
- व्यायाम गर्नुहोस्: हल्का व्यायामहरू सामान्यतया ६ हप्ता पछि पुन: सुरु गर्न सकिन्छ, जबकि अधिक तीव्र कसरतहरू ८-१२ हप्तासम्म पर्खनुपर्छ।
- यौन गतिविधि: धेरैजसो स्वास्थ्य सेवा प्रदायकहरूले यौनसम्पर्क पुनः सुरु गर्नु अघि कम्तिमा ६-८ हप्ता पर्खन सिफारिस गर्छन्।
हिस्टेरेक्टोमीका फाइदाहरू
हिस्टेरेक्टोमीले धेरै स्वास्थ्य लाभहरू प्रदान गर्न सक्छ र धेरै महिलाहरूको जीवनको गुणस्तरमा उल्लेखनीय सुधार ल्याउन सक्छ। यहाँ केही प्रमुख फाइदाहरू छन्:
- लक्षणबाट राहत: फाइब्रोइड, एन्डोमेट्रिओसिस, वा धेरै महिनावारी रक्तस्राव जस्ता अवस्थाहरूबाट पीडित महिलाहरूका लागि, हिस्टेरेक्टोमीले कमजोर पार्ने लक्षणहरूबाट तुरुन्तै राहत प्रदान गर्न सक्छ, जसले गर्दा उनीहरू अझ सक्रिय र रमाइलो जीवन बिताउन सक्छन्।
- क्यान्सरको जोखिम उन्मूलन: पाठेघर वा पाठेघरको क्यान्सरको जोखिम भएको अवस्थामा, हिस्टेरेक्टोमी जीवन बचाउने प्रक्रिया हुन सक्छ, जसले यी विशिष्ट क्यान्सरहरू विकास हुने सम्भावनालाई हटाउँछ।
- सुधारिएको जीवनको गुणस्तर: धेरै महिलाहरूले हिस्टेरेक्टोमी पछि आफ्नो समग्र स्वास्थ्यमा उल्लेखनीय सुधार भएको रिपोर्ट गर्छन्। यसमा कम दुखाइ, सुधारिएको मानसिक स्वास्थ्य, र पहिले उनीहरूको अवस्थाले बाधा पुर्याएका गतिविधिहरूमा संलग्न हुने क्षमता समावेश छ।
- अब महिनावारी चक्र छैन: भारी वा पीडादायी महिनावारीसँग संघर्ष गरिरहेका महिलाहरूका लागि, हिस्टेरेक्टोमी भनेको महिनावारी चक्रको अन्त्य हो, जुन एक महत्त्वपूर्ण राहत हुन सक्छ।
- प्रजनन क्षमताका विचारहरू: हिस्टेरेक्टोमीले प्रजनन क्षमता गुमाउँछ, तर यसले आफ्नो परिवार पूरा गरिसकेका वा बाँझोपनका चुनौतीहरूको सामना गरेका महिलाहरूको लागि पनि बन्द प्रदान गर्न सक्छ।
हिस्टेरेक्टॉमी बनाम वैकल्पिक प्रक्रियाहरू
गर्भाशय शल्यक्रिया धेरै पाठेघरको अवस्थाको लागि एक निश्चित समाधान भए तापनि, बिरामीहरूले धेरै वैकल्पिक प्रक्रियाहरू अवस्थित छन् भन्ने कुरामा सचेत हुनु महत्त्वपूर्ण छ। यी विकल्पहरूले प्रायः गर्भाशय र प्रजनन क्षमतालाई जोगाउने, आक्रामकता कम गर्ने वा प्रमुख शल्यक्रिया बिना लक्षणहरू व्यवस्थापन गर्ने लक्ष्य राख्छन्। सबैभन्दा उपयुक्त विकल्प विशिष्ट अवस्था, यसको गम्भीरता, भविष्यको प्रजनन क्षमताको लागि बिरामीको इच्छा र समग्र स्वास्थ्यमा निर्भर गर्दछ।
फाइब्रोइड, असामान्य गर्भाशय रक्तस्राव, र एन्डोमेट्रिओसिस जस्ता अवस्थाहरूको लागि हिस्टेरेक्टोमीको केही सामान्य वैकल्पिक उपचारहरूसँग तुलना यहाँ गरिएको छ:
|
फिचर |
हिसाब |
मायोमेक्टोमी (फाइब्रोइड हटाउने) |
इन्डोमेट्रियल एब्लेसन (पाठेघरको अस्तर हटाउने) |
गर्भाशय फाइब्रोइड एम्बोलाइजेशन (UFE) |
|---|---|---|---|---|
|
चीराको आकार |
फरक हुन्छ (पेटको लागि ठूलो, ल्याप्रोस्कोपिक/योनिको लागि सानो) |
फरक हुन्छ (खुला लागि ठूलो, ल्याप्रोस्कोपिक/हिस्टेरोस्कोपिकको लागि सानो) |
कुनै चीरा नलाग्ने (ग्रीवाको माध्यमबाट उपकरण घुसाइएको) |
धेरै सानो (क्याथेटरको लागि कम्मरमा प्वाल) |
|
पुनःप्राप्ति समय |
सामान्यतया हल्का गतिविधिहरूको लागि २-६ हप्ता (पूर्ण रूपमा निको हुन १२ हप्तासम्म) |
फरक हुन्छ (दृष्टिकोण अनुसार दिन देखि ६ हप्ता सम्म) |
सामान्यतया हल्का गतिविधिहरूको लागि १-३ दिन |
सामान्यतया १-२ हप्ता हल्का गतिविधिहरूको लागि |
|
अस्पताल बसाइ |
सामान्यतया 1-2 दिन |
फरक हुन्छ (बहिर्मुखी बिरामी २-४ दिनसम्म) |
प्रायः बाहिरी बिरामी |
प्रायः बाहिरी रोगी वा १ दिन |
|
दुखाइको स्तर |
शल्यक्रिया पछिको मध्यम दुखाइ (औषधिले व्यवस्थापन गरिएको) |
फरक हुन्छ (हल्का देखि मध्यम, दृष्टिकोणमा निर्भर गर्दै) |
हल्का देखि मध्यम पेट दुख्ने (जस्तै महिनावारीको दुखाइ) |
मध्यम देखि गम्भीर ऐंठन (विशेष गरी पहिलो २४-४८ घण्टा) |
|
जटिलताहरूको जोखिम |
संक्रमण, रक्तस्राव, अंगमा चोटपटक, रगत जम्नु |
रक्तस्राव, संक्रमण, दाग तन्तु, फाइब्रोइड पुनरावृत्ति |
संक्रमण, प्वाल, अपूर्ण लक्षण राहत |
दुखाइ, संक्रमण, फाइब्रोइड मार्ग, गैर-लक्षित एम्बोलाइजेशन, समयपूर्व रजोनिवृत्ति |
|
प्रजनन संरक्षण |
होइन (पाठघर हटाइएको) |
हो (पाठघर संरक्षित, प्रायः प्रजनन क्षमताको लागि रोजिएको) |
होइन (महिनावारी रोक्छ, भविष्यमा गर्भावस्थाको लागि सिफारिस गरिँदैन) |
हो (पाठघर सुरक्षित छ, तर गर्भावस्थाको जोखिम बहस गरिएको छ) |
|
लक्षण पुनरावृत्ति |
होइन (पाठघरको लक्षणहरूको निश्चित अन्त्य) |
सम्भव छ (फाइब्रोइडहरू फेरि बढ्न सक्छन्) |
सम्भव छ (लक्षणहरू समयसँगै फर्कन सक्छन्) |
सम्भव छ (केही फाइब्रोइडहरू पूर्ण रूपमा संकुचित नहुन सक्छन् वा दोहोरिन सक्छन्) |
|
सर्जनको लागि दृश्यता |
प्रत्यक्ष वा म्याग्निफाइड दृश्य |
प्रत्यक्ष वा म्याग्निफाइड दृश्य |
हिस्टेरोस्कोप मार्फत प्रत्यक्ष अवलोकन वा इमेजिङद्वारा निर्देशित |
इमेजिङ-निर्देशित (फ्लोरोस्कोपी/एक्स-रे) |
|
लागत |
मध्यम (जस्तै, भारतमा ₹१,००,००० देखि ₹२,५०,००० सम्म) |
समान दृष्टिकोणको लागि हिस्टेरेक्टोमीसँग तुलनात्मक वा थोरै कम |
सामान्यतया शल्यक्रिया भन्दा कम |
सामान्यतया शल्यक्रिया भन्दा कम |
भारतमा हिस्टेरेक्टोमीको लागत कति छ?
भारतमा हिस्टेरेक्टोमीको लागत सामान्यतया ₹१००००० देखि ₹२५०००० सम्म विभिन्न कारकहरूमा निर्भर गर्दछ। तपाईं हिस्टेरेक्टोमी अपरेशन लागत वा हिस्टेरेक्टोमी प्रक्रिया लागतको अन्वेषण गर्दै हुनुहुन्छ भने, मूल्य निर्धारणलाई प्रभाव पार्न सक्ने तत्वहरूलाई विचार गर्नु आवश्यक छ।
भारतमा हिस्टेरेक्टॉमी लागतलाई असर गर्ने कारकहरू
- अस्पताल प्रकार: निजी अस्पतालहरूले सामान्यतया सरकारी सुविधाहरू भन्दा बढी शुल्क लिन्छन्। यद्यपि, तिनीहरूले प्रायः उन्नत प्रविधि अनुभवी विशेषज्ञहरू र शल्यक्रिया पछि राम्रो हेरचाह प्रदान गर्छन्।
- स्थान: गर्भाशय शल्यक्रियाको लागत भारतभरि फरक हुन सक्छ। दिल्ली, मुम्बई, चेन्नई वा बैंगलोर जस्ता प्रमुख शहरहरूमा साना शहरहरू वा ग्रामीण क्षेत्रहरूको तुलनामा बढी शुल्क लाग्न सक्छ।
- कोठा प्रकार: सामान्य वार्ड अर्ध-निजी वा निजी कोठा छनौट गर्दा तपाईंको कुल बिलमा असर पर्नेछ। निजी कोठाहरूको मूल्य बढी हुन्छ तर अतिरिक्त आराम र गोपनीयता प्रदान गर्दछ।
- चिकित्सा जटिलताहरू: यदि प्रक्रियाको क्रममा वा पछि कुनै जटिलताहरू भएमा थप उपचार वा लामो समयसम्म अस्पताल बसाइको आवश्यकताको कारणले हिस्टेरेक्टोमी प्रक्रियाको लागत बढ्न सक्छ।
अपोलो अस्पतालका फाइदाहरू: अपोलो अस्पतालहरू यसको उन्नत चिकित्सा प्रविधि, अनुभवी सर्जनहरू, र व्यापक हेरचाहको लागि परिचित छन्। बिरामीहरूले पश्चिमी देशहरूको तुलनामा प्रतिस्पर्धी मूल्यहरूमा उच्च-गुणस्तरको उपचारको अपेक्षा गर्न सक्छन्, जहाँ हिस्टेरेक्टोमीको लागत उल्लेखनीय रूपमा बढी हुन सक्छ, प्रायः $२०,००० भन्दा बढी।
सही मूल्य निर्धारण र व्यक्तिगत हेरचाह विकल्पहरूको लागि, आजै अपोलो अस्पतालमा सम्पर्क गर्नुहोस्।
हिस्टेरेक्टोमीको बारेमा बारम्बार सोधिने प्रश्नहरू
१. मेरो हिस्टेरेक्टोमी गर्नुअघि मैले कस्ता आहार परिवर्तन गर्नुपर्छ?
हिस्टेरेक्टोमी गर्नुअघि, फलफूल, तरकारी र सम्पूर्ण अन्नले भरिपूर्ण सन्तुलित आहार कायम राख्नु उचित हुन्छ। यसले तपाईंको शरीर शल्यक्रियाको लागि इष्टतम अवस्थामा छ भनी सुनिश्चित गर्न मद्दत गर्छ। अघिल्लो रात भारी खाना र मदिरा सेवन नगर्नुहोस्। हाइड्रेटेड रहनु पनि आवश्यक छ।
२. हिस्टेरेक्टोमी पछि मेरो सामान्य आहार पुन: सुरु गर्न मैले कति समय पर्खनु पर्छ?
हिस्टेरेक्टोमी पछि, तपाईंको स्वास्थ्यलाभको आधारमा, तपाईं सामान्यतया केही दिन भित्र आफ्नो सामान्य आहारमा फर्कन सक्नुहुन्छ। हल्का खानाबाट सुरु गर्नुहोस् र बिस्तारै आफ्नो नियमित आहार पुन: सुरु गर्नुहोस्। कब्जियत रोक्न उच्च फाइबरयुक्त खानाहरूमा ध्यान केन्द्रित गर्नुहोस्।
३. मेरो हिस्टेरेक्टोमी पछि निको हुन मद्दत गर्न मैले के खानु पर्छ?
गर्भाशय प्रत्यारोपण पछि, फाइबर, प्रोटिन र भिटामिनले भरिपूर्ण आहार महत्त्वपूर्ण छ। फलफूल, तरकारी, दुबला मासु र सम्पूर्ण अन्न समावेश गर्नुहोस्। निको हुन र कब्जियत रोक्न हाइड्रेटेड रहनु पनि महत्त्वपूर्ण छ।
४. के वृद्ध बिरामीहरूले सुरक्षित रूपमा हिस्टेरेक्टोमी गराउन सक्छन्?
हो, वृद्ध बिरामीहरूले सुरक्षित रूपमा हिस्टेरेक्टोमी गराउन सक्छन्, तर उनीहरूको समग्र स्वास्थ्य र कुनै पनि सह-रोगहरूको मूल्याङ्कन गर्नु आवश्यक छ। सुरक्षा सुनिश्चित गर्न स्वास्थ्य सेवा प्रदायकद्वारा शल्यक्रिया अघिको पूर्ण मूल्याङ्कन महत्त्वपूर्ण छ।
५. के हिस्टेरेक्टोमी पछि गर्भवती हुन सम्भव छ?
होइन, हिस्टेरेक्टोमीमा पाठेघर हटाउनु समावेश हुन्छ, जसले गर्दा गर्भधारण असम्भव हुन्छ। यदि तपाईं भविष्यमा गर्भधारण गर्ने बारेमा सोच्दै हुनुहुन्छ भने, शल्यक्रिया अगाडि बढाउनु अघि आफ्नो स्वास्थ्य सेवा प्रदायकसँग वैकल्पिक विकल्पहरू छलफल गर्नुहोस्।
६. यदि मलाई मोटोपनको इतिहास छ भने के हुन्छ?
यदि तपाईंसँग मोटोपनको इतिहास छ भने, हिस्टेरेक्टोमी गर्नु अघि आफ्नो स्वास्थ्य सेवा प्रदायकसँग यसबारे छलफल गर्नु महत्त्वपूर्ण छ। तौल व्यवस्थापनले रिकभरी र शल्यक्रियाको नतिजालाई असर गर्न सक्छ, त्यसैले अनुकूलित दृष्टिकोण आवश्यक हुन सक्छ।
७. मधुमेहले हिस्टेरेक्टोमीबाट निको हुने प्रक्रियालाई कसरी असर गर्छ?
मधुमेहले हिस्टेरेक्टोमी पछि निको हुने प्रक्रियालाई असर गर्न सक्छ र जटिलताहरूको जोखिम बढाउन सक्छ। इष्टतम रिकभरीलाई बढावा दिन शल्यक्रिया अघि र पछि रगतमा चिनीको मात्रा व्यवस्थापन गर्नु महत्त्वपूर्ण छ।
८. यदि मलाई उच्च रक्तचाप छ भने मैले के सावधानी अपनाउनु पर्छ?
यदि तपाईंलाई उच्च रक्तचाप छ भने, हिस्टेरेक्टोमी गराउनु अघि यसलाई राम्रोसँग नियन्त्रण गरिएको छ भनी सुनिश्चित गर्नुहोस्। शल्यक्रियाको समयमा र पछि जटिलताहरूबाट बच्न आफ्नो स्वास्थ्य सेवा प्रदायकसँग आफ्नो औषधि सेवनको बारेमा छलफल गर्नुहोस्।
९. यदि मेरो पहिलेको शल्यक्रिया भएको छ भने के म हिस्टेरेक्टोमी गर्न सक्छु?
हो, पहिले शल्यक्रियाको इतिहास भएका धेरै महिलाहरूले सुरक्षित रूपमा हिस्टेरेक्टोमी गराउन सक्छन्। यद्यपि, उचित योजनाको लागि आफ्नो शल्यक्रियाको इतिहासको बारेमा आफ्नो शल्यचिकित्सकलाई जानकारी दिनु आवश्यक छ।
१०. हिस्टेरेक्टोमी पछि हुने जटिलताका लक्षणहरू के के हुन्?
जटिलताका लक्षणहरूमा गम्भीर दुखाइ, ज्वरो, अत्यधिक रक्तस्राव, वा असामान्य डिस्चार्ज समावेश हुन सक्छ। यदि तपाईंले यी मध्ये कुनै पनि लक्षणहरू अनुभव गर्नुभयो भने, तुरुन्तै आफ्नो स्वास्थ्य सेवा प्रदायकलाई सम्पर्क गर्नुहोस्।
११. ल्याप्रोस्कोपिक हिस्टेरेक्टोमीबाट निको हुन कति समय लाग्छ?
ल्याप्रोस्कोपिक हिस्टेरेक्टोमीबाट निको हुने प्रक्रिया सामान्यतया पेटको हिस्टेरेक्टोमीबाट भन्दा छिटो हुन्छ। धेरैजसो महिलाहरू ४-६ हप्ता भित्र सामान्य गतिविधिहरूमा फर्कन सक्छन्, तर व्यक्तिगत निको हुने समय फरक हुन सक्छ।
१२. हिस्टेरेक्टोमी पछि भावनात्मक परिवर्तनहरू अनुभव गर्नु सामान्य हो?
हो, हर्मोनल परिवर्तन र शल्यक्रियाको शारीरिक प्रभावका कारण हिस्टेरेक्टोमी पछि भावनात्मक परिवर्तनहरू सामान्य हुन्छन्। आफ्नो स्वास्थ्य सेवा प्रदायकसँग कुनै पनि चिन्ताको बारेमा छलफल गर्नु महत्त्वपूर्ण छ।
१३. यदि मलाई हिस्टेरेक्टोमी पछि कब्जियत भयो भने मैले के गर्नुपर्छ?
यदि तपाईंलाई हिस्टेरेक्टोमी पछि कब्जियतको अनुभव भयो भने, आफ्नो फाइबर सेवन बढाउनुहोस्, प्रशस्त तरल पदार्थ पिउनुहोस्, र हल्का शारीरिक गतिविधिमा विचार गर्नुहोस्। यदि समस्याहरू रहिरह्यो भने, थप सल्लाहको लागि आफ्नो स्वास्थ्य सेवा प्रदायकसँग परामर्श गर्नुहोस्।
१४. के म मेरो हिस्टेरेक्टोमी पछि गाडी चलाउन सक्छु?
हिस्टेरेक्टोमी पछि कम्तिमा २ हप्तासम्म वा तपाईंलाई सहज महसुस नभएसम्म र तपाईंको गाडी चलाउने क्षमतालाई कमजोर पार्न सक्ने दुखाइको औषधि सेवन गर्न बन्द नगरेसम्म गाडी चलाउनबाट बच्न सामान्यतया सिफारिस गरिन्छ।
१५. पूर्ण र आंशिक हिस्टेरेक्टोमी बीच के भिन्नता छ?
पूर्ण हिस्टेरेक्टोमीमा पाठेघर र पाठेघरको मुख हटाउनु समावेश हुन्छ, जबकि आंशिक हिस्टेरेक्टोमीमा पाठेघर मात्र हटाइन्छ, जसले गर्दा पाठेघरको मुख अक्षुण्ण रहन्छ। छनौट उपचार भइरहेको अन्तर्निहित अवस्थामा निर्भर गर्दछ।
१६. हिस्टेरेक्टोमीले हर्मोनको स्तरलाई कसरी असर गर्छ?
यदि हिस्टेरेक्टोमीको समयमा अण्डाशयहरू हटाइयो भने, हर्मोनको स्तर प्रभावित हुनेछ, जसले गर्दा रजोनिवृत्तिको लक्षणहरू देखा पर्न सक्छन्। यदि अण्डाशयहरू सुरक्षित राखियो भने, हर्मोनको स्तर स्थिर रहन सक्छ।
17। हिस्टेरेक्टोमीका सम्भावित साइड इफेक्टहरू के के हुन्?
हिस्टेरेक्टोमीका सम्भावित साइड इफेक्टहरूमा दुखाइ, थकान, योनिबाट स्राव, हार्मोनल परिवर्तन, मुड स्विङ र यौन कार्यमा परिवर्तन समावेश छन्। यदि अण्डाशय हटाइयो भने, रजोनिवृत्तिका लक्षणहरू देखा पर्न सक्छन्। धेरैजसो साइड इफेक्टहरू अस्थायी हुन्छन् र उचित चिकित्सा हेरचाह र फलो-अपको साथ व्यवस्थित हुन्छन्।
१८. हिस्टेरेक्टोमी पछि पेल्भिक अर्गन प्रोल्याप्स हुने जोखिम हुन्छ?
हो, हिस्टेरेक्टोमीले केही अवस्थाहरूको जोखिम कम गर्न सक्छ, तर यसले केही महिलाहरूमा पेल्भिक अंग प्रोल्याप्स पनि निम्त्याउन सक्छ। आफ्नो स्वास्थ्य सेवा प्रदायकसँग आफ्नो जोखिमहरू छलफल गर्नुहोस्।
१९. पश्चिमी देशहरूको तुलनामा भारतमा हिस्टेरेक्टोमीको लागत कस्तो छ?
भारतमा हिस्टेरेक्टोमीको लागत पश्चिमी देशहरूको तुलनामा उल्लेखनीय रूपमा कम छ, प्रायः ₹१,००,००० देखि ₹२,५०,००० सम्मको हुन्छ जबकि विदेशमा $२०,००० वा सोभन्दा बढी हुन्छ, जसले गर्दा यो धेरै बिरामीहरूको लागि किफायती विकल्प हो।
२०. यदि मलाई मेरो हिस्टेरेक्टोमीको बारेमा चिन्ता छ भने मैले के गर्नुपर्छ?
यदि तपाईंलाई आफ्नो हिस्टेरेक्टोमीको बारेमा चिन्ता छ भने, आफ्नो स्वास्थ्य सेवा प्रदायकसँग यसबारे छलफल गर्नु आवश्यक छ। उनीहरूले व्यक्तिगत जानकारी प्रदान गर्न सक्छन् र तपाईंलाई हुन सक्ने कुनै पनि विशेष चिन्ताहरूलाई सम्बोधन गर्न सक्छन्।
निष्कर्ष
हिस्टेरेक्टोमी धेरै महिलाहरूको लागि जीवन परिवर्तन गर्ने प्रक्रिया हुन सक्छ, जसले विभिन्न स्वास्थ्य समस्याहरूबाट राहत प्रदान गर्दछ र जीवनको समग्र गुणस्तर सुधार गर्दछ। यदि तपाईं हिस्टेरेक्टोमीको बारेमा विचार गर्दै हुनुहुन्छ वा प्रक्रियाको बारेमा प्रश्नहरू छन् भने, व्यक्तिगत सल्लाह र समर्थन प्रदान गर्न सक्ने चिकित्सा पेशेवरसँग कुरा गर्नु महत्त्वपूर्ण छ। तपाईंको स्वास्थ्य र कल्याण सर्वोपरि छ, र तपाईंको विकल्पहरू बुझ्नु तपाईंको हेरचाहको बारेमा सूचित निर्णयहरू गर्ने दिशामा पहिलो कदम हो।


 चेन्नई नजिकैको सर्वश्रेष्ठ अस्पताल
चेन्नई नजिकैको सर्वश्रेष्ठ अस्पताल

