
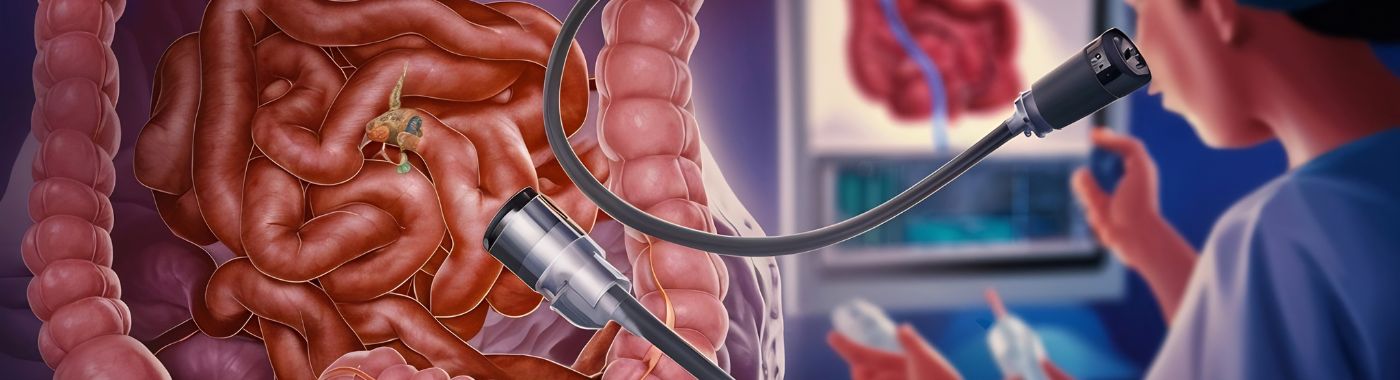
Колоноскопијата е медицинска процедура што им овозможува на здравствените работници да ја испитаат внатрешната обвивка на дебелото црево, кое ги вклучува ректумот и дебелото црево. Овој преглед се изведува со помош на флексибилна цевка наречена колоноскоп, опремена со светло и камера. Колоноскопот се вметнува низ ректумот и се движи низ дебелото црево, обезбедувајќи слики во реално време од цревната обвивка.
Примарната цел на колоноскопијата е да се откријат абнормалности во дебелото црево, како што се полипи, тумори, воспаление или крварење. Таа е клучна алатка во раното откривање и превенција на колоректален карцином, една од водечките причини за смртни случаи поврзани со рак. Со идентификување и отстранување на полипи за време на постапката, давателите на здравствени услуги можат значително да го намалат ризикот од развој на колоректален карцином.
Колоноскопијата се користи и за дијагностицирање на разни гастроинтестинални состојби, вклучувајќи воспалителна болест на цревата (IBD), Кронова болест и улцерозен колитис. Дополнително, може да помогне во испитувањето на симптоми како што се необјаснета абдоминална болка, ректално крварење или промени во навиките на цревата.
Зошто се прави колоноскопија?
Колоноскопијата обично се препорачува за лица кои имаат специфични симптоми или состојби кои бараат понатамошно испитување. Вообичаени причини за подложување на колоноскопија се:
1. Ректално крварење: Доколку пациентот доживее крв во столицата или ректално крварење, колоноскопијата може да помогне да се идентификува изворот на крварењето, без разлика дали станува збор за хемороиди, полипи или посериозни состојби како што е ракот.
2. Необјаснета абдоминална болка: Постојаната абдоминална болка што не може да се припише на други причини може да го наведе лекарот да препорача колоноскопија за да се исклучат сериозни гастроинтестинални проблеми.
3. Промени во навиките на празнење на цревата: Значајни промени во навиките на цревата, како што се дијареја или запек што траат повеќе од неколку недели, може да доведат до колоноскопија за да се испитаат основните причини.
4. Семејна историја на колоректален карцином: На лицата со семејна историја на колоректален карцином или полипи може да им се препорача редовни колоноскопии како превентивна мерка, дури и ако не покажуваат симптоми.
5. Скрининг за колоректален карцином: За лица со просечен ризик, се препорачуваат скрининг колоноскопии почнувајќи од 45-годишна возраст или порано за оние со фактори на ризик. Овој проактивен пристап има за цел да ги открие преканцерозните полипи пред да се развијат во рак.
6. Следење на воспалителна болест на цревата: Пациентите со дијагностициран ИБЦ може да бараат редовни колоноскопии за следење на состојбата и проценка на ефикасноста на третманот.
7. Следење на абнормални снимки: Доколку други тестови за снимање, како што се КТ скенирање или МРИ, откријат абнормалности во дебелото црево, колоноскопија може да биде неопходна за понатамошна евалуација.
Индикации за колоноскопија
Неколку клинички ситуации и наоди можат да укажуваат на потреба од колоноскопија. Тие вклучуваат:
-Позитивен тест за фекална окултна крв (FOBT): Ако тестот на столицата покаже присуство на крв, често се препорачува колоноскопија за да се утврди причината.
-Абнормални резултати од снимање: Наодите од студиите за снимање, како што се полипи или маси откриени на КТ скенирање, може да бараат колоноскопија за понатамошно испитување.
-Историја на полипи: Пациентите со историја на колоректални полипи се изложени на зголемен ризик од развој на нови полипи или колоректален карцином, што ги прави редовните колоноскопии неопходни за следење.
- Симптоми на ИБД: Пациентите кои се јавуваат со симптоми конзистентни со воспалително заболување на цревата, како што се хронична дијареја, абдоминална болка и губење на тежината, може да имаат потреба од колоноскопија за дијагноза и третман.
- Возраст и фактори на ризик: На лица над 45 години или на оние со семејна историја на колоректален карцином или генетски синдроми поврзани со зголемен ризик, често им се препорачува да се подложат на скрининг колоноскопии.
-Надзор по третманот на рак: Пациентите кои биле лекувани од колоректален карцином може да имаат потреба од редовни колоноскопии за следење на рецидив.
Видови на колоноскопија
Иако не постојат посебни подтипови на колоноскопија, постојат варијации во техниката и намената кои се клинички препознаени. Тие вклучуваат:
1. Дијагностичка колоноскопија: Ова е стандардна процедура што се изведува за испитување на симптоми или абнормалности. Нејзината цел е да дијагностицира состојби што влијаат на дебелото црево и ректумот.
2. Скрининг колоноскопија: Овој тип се изведува кај асимптоматски лица за рано откривање на преканцерозни полипи или колоректален карцином. Тоа е превентивна мерка препорачана за лица со просечен ризик почнувајќи од 45-годишна возраст.
3. Терапевтска колоноскопија: Во некои случаи, колоноскопијата се користи не само за дијагноза, туку и за третман. За време на постапката, здравствените работници можат да отстранат полипи, да земат биопсии или да третираат лезии што крварат.
4. Виртуелна колоноскопија: Исто така позната како КТ колонографија, ова е неинвазивна техника на снимање која користи КТ скенирања за да создаде виртуелна слика од дебелото црево. Иако не е замена за традиционалната колоноскопија, може да се користи за скрининг кај пациенти кои не можат да се подложат на стандардната процедура.
Како заклучок, колоноскопијата е витална процедура за дијагностицирање и спречување на сериозни гастроинтестинални состојби, особено колоректален карцином. Разбирањето на причините за процедурата, индикациите за нејзина употреба и достапните видови колоноскопија може да им овозможи на пациентите да се вклучат во проактивно управување со здравјето. Редовните скрининг прегледи и навремените интервенции можат да доведат до подобри исходи и подобрен квалитет на живот.
Контраиндикации за колоноскопија
Иако колоноскопијата е вредна алатка за дијагностицирање и спречување на колоректални проблеми, одредени состојби или фактори може да го направат пациентот несоодветен за постапката. Разбирањето на овие контраиндикации е клучно и за пациентите и за давателите на здравствени услуги за да се обезбеди безбедност и ефикасност.
1. Тешка кардиопулмонална болест: Пациентите со сериозни срцеви или белодробни заболувања може да бидат изложени на зголемен ризик за време на седацијата и самата процедура. Состојби како што се тешка хронична опструктивна белодробна болест (ХОББ) или нестабилна ангина можат да го комплицираат процесот.
2. Опструкција на дебелото црево: Доколку пациентот има целосна или делумна опструкција на цревата, вршењето колоноскопија може да биде опасно. Постапката може да ја влоши опструкцијата или да доведе до перфорација на цревата.
3. Неодамнешна операција на дебелото црево: Лицата кои неодамна биле подложени на операција на цревата може да не бидат соодветни кандидати за колоноскопија. Процесот на заздравување може да биде компромитиран, а ризикот од компликации се зголемува.
4. Активно гастроинтестинално крварење: Пациентите кои имаат активно крварење од гастроинтестиналниот тракт може да не бидат соодветни кандидати за колоноскопија сè додека крварењето не се контролира. Постапката може да го влоши крварењето или да ја комплицира дијагнозата.
5. Тешка воспалителна болест на цревата (IBD): Во случаи на тежок улцерозен колитис или Кронова болест, дебелото црево може да биде премногу воспалено за безбедно да се изврши колоноскопија. Во такви ситуации, може да се разгледаат алтернативни дијагностички методи.
6. Алергиски реакции на седативи: Доколку пациентот има позната алергија на седативите што обично се користат за време на колоноскопија, ова може да претставува значителен ризик. Можеби ќе треба да се истражат алтернативни методи на седација или анестезија.
7. Бременост: Иако не е апсолутна контраиндикација, колоноскопијата за време на бременост се пристапува со претпазливост. Ризиците и за мајката и за фетусот мора внимателно да се проценат.
8. Неможност за следење на упатствата: Пациентите кои не можат да ги следат упатствата пред процедурата, како што се ограничувања во исхраната или подготовка на цревата, може да не бидат соодветни кандидати. Соодветната подготовка е од суштинско значење за успешна колоноскопија.
9. Тешка дехидратација или електролитен дисбаланс: Пациентите со значителна дехидратација или нерамнотежа на електролити може да се соочат со зголемен ризик за време на постапката. Овие состојби треба да се решат пред закажувањето на колоноскопија.
10. Одредени лекови: Некои лекови, особено антикоагуланси или разредувачи на крв, можеби ќе треба да се прилагодат или привремено да се прекинат пред процедурата. Пациентите треба да разговараат за нивната историја на лекови со својот здравствен работник.
Како да се подготвите за колоноскопија
Подготовката за колоноскопија е клучен чекор што осигурува дека постапката е безбедна и ефикасна. Соодветната подготовка помага да се исчисти дебелото црево од каква било столица, овозможувајќи јасен преглед на цревната слузница. Еве еден сеопфатен водич за тоа како да се подготвите за колоноскопија:
1. Промени во исхраната: Околу три дена пред процедурата, на пациентите обично им се советува да преминат на исхрана со малку растителни влакна. Ова вклучува избегнување на интегрални житарки, јаткасти плодови, семки и сурово овошје и зеленчук. Наместо тоа, одлучете се за бел леб, ориз и добро зготвен зеленчук.
2. Исхрана со бистра течност: Денот пред колоноскопијата, пациентите ќе треба да следат диета со бистра течност. Ова вклучува вода, супа, бистра течности (без пулпа) и желатин. Избегнувајте течности што се црвени или виолетови, бидејќи може да се помешаат со крв за време на процедурата.
3. Подготовка на цревата: На пациентите ќе им биде препишан раствор за подготовка на цревата, што е лаксатив кој помага во чистење на дебелото црево. Овој раствор обично се зема вечерта пред процедурата и може да бара пиење голема количина течност. Важно е внимателно да се следат упатствата за да се осигурате дека дебелото црево е соодветно подготвено.
4. Хидратација: Одржувањето на хидратација е од клучно значење за време на фазата на подготовка. Пациентите треба да пијат многу бистри течности за да спречат дехидрација, особено по земањето на растворот за подготовка на цревата.
5. Лекови: Пациентите треба да го информираат својот здравствен работник за сите лекови што ги земаат. Некои лекови, особено разредувачите на крвта, можеби ќе треба да се прилагодат пред процедурата. Следете ги упатствата на лекарот во врска со тоа кои лекови да ги земате или да ги прескокнете.
6. Организации за превоз: Бидејќи седацијата обично се користи за време на колоноскопијата, на пациентите ќе им треба некој да ги одвезе дома потоа. Важно е однапред да се организира превоз.
7. Облека и удобност: На денот на процедурата, носете удобна, широка облека. Од пациентите може да се побара да се пресоблечат во болничка мантија, но удобната облека може да помогне во ублажување на анксиозноста.
8. Пристигнете рано: Пациентите треба да пристигнат во установата порано за да имаат време за пријавување и сите потребни проценки пред процедурата. Ова исто така дава можност да постават какви било прашања во последен момент.
9. Разгледајте ги грижите: Доколку пациентите имаат какви било загрижености или прашања во врска со постапката, треба однапред да разговараат за нив со својот здравствен работник. Разбирањето што да очекуваат може да помогне во ублажување на анксиозноста.
10. Следете ги специфичните упатства: Секој давател на здравствени услуги може да има специфични упатства врз основа на индивидуалните здравствени потреби. За успешна колоноскопија, важно е строго да се следат овие упатства.
Колоноскопија: Чекор-по-чекор постапка
Разбирањето што да очекувате за време на колоноскопијата може да помогне во ублажување на анксиозноста и подготовка на пациентите за искуството. Еве еден чекор-по-чекор преглед на постапката:
1. Пристигнување и пријавување: По пристигнувањето во установата, пациентите ќе се пријават и ќе ја пополнат потребната документација. Исто така, може да бидат замолени да дадат кратка медицинска историја и да потврдат дека ја разбираат постапката.
2. Подготвителна соба: Пациентите ќе бидат однесени во подготвителна соба каде што ќе се пресоблечат во болничка облека. Медицинска сестра ќе започне со интравенска (IV) линија за администрирање на седација и течности за време на процедурата.
3. Седација: Откако ќе бидат во просторијата за процедура, пациентите ќе добијат седација преку интравенска инфузија. Ова им помага да се релаксираат и да ја минимизираат непријатноста за време на колоноскопијата. Пациентите може да се чувствуваат поспано и можеби нема да се сеќаваат на голем дел од процедурата.
4. Позиционирање: Пациентите ќе лежат на левата страна со колената свиткани кон градите. Оваа положба овозможува полесен пристап до дебелото црево.
5. Вметнување на колоноскопот: Лекарот нежно ќе вметне колоноскоп, долга, флексибилна цевка со камера и светло, во ректумот и ќе го води низ дебелото црево. Колоноскопот му овозможува на лекарот да ја визуелизира слузницата на дебелото црево и ректумот.
6. Надувување на воздух: За подобар преглед, може да се внесе воздух во дебелото црево. Ова може да предизвика чувство на исполнетост или грчеви, но обично е привремено.
7. Преглед и биопсија: Како што колоноскопот ќе се усовршува, лекарот ќе го прегледа дебелото црево за какви било абнормалности, како што се полипи или воспаление. Доколку е потребно, може да се земат мали примероци од ткиво (биопсии) за понатамошна анализа.
8. Отстранување на полип: Доколку се пронајдат полипи, тие често може да се отстранат за време на постапката со помош на специјализирани алатки што се вметнуваат низ колоноскопот. Ова е вообичаена практика и може да помогне во спречување на колоректален карцином.
9. Завршување на постапката: Откако ќе заврши прегледот, колоноскопот полека се вади. Целата постапка обично трае околу 30 до 60 минути.
10. Обнова: По процедурата, пациентите ќе бидат однесени во одделот за закрепнување каде што ќе бидат следени додека седацијата исчезнува. Вообичаено е да се чувствувате зашеметено или да почувствувате благи грчеви.
11. Инструкции по процедурата: Откако пациентите ќе се разбудат и ќе се стабилизираат, тимот за здравствена заштита ќе им даде упатства по процедурата. Ова може да вклучува препораки за исхрана и информации за тоа кога да се очекуваат резултати од направените биопсии.
12. Транспорт Дома: Бидејќи пациентите ќе примат седација, ќе им треба некој да ги одвезе дома. Важно е да се избегнува возење или ракување со тешки машини во остатокот од денот.
Ризици и компликации од колоноскопија
Иако колоноскопијата генерално се смета за безбедна, како и секоја медицинска процедура, таа носи одредени ризици. Разбирањето на овие ризици може да им помогне на пациентите да донесат информирани одлуки за своето здравје. Еве ги и вообичаените и ретките ризици поврзани со колоноскопијата:
1. Чести ризици:
- Непријатност или грчеви: Многу пациенти доживуваат блага непријатност или грчеви за време и по процедурата, кои обично брзо се решаваат.
- Надуеност: Внесувањето воздух во дебелото црево може да доведе до привремено надуеност, кое обично се смирува кратко време по процедурата.
- Несакани ефекти од седација: Некои пациенти може да доживеат несакани ефекти од седација, како што се поспаност, гадење или главоболка.
2. Ретки ризици:
- Перфорација: Во ретки случаи, колоноскопот може да предизвика руптура на ѕидот на дебелото црево, што доведува до перфорација. Ова е сериозна компликација што може да бара хируршка интервенција.
- Крварење: Доколку се отстранат полипи или се земат биопсии, постои мал ризик од крварење. Поголемиот дел од крварењето е мало и се решава само од себе, но во некои случаи може да биде потребен дополнителен третман.
- Инфекција: Иако ретко, постои ризик од инфекција по колоноскопија, особено ако се изврши биопсија или отстранување на полип.
- Несакани реакции на седација: Некои пациенти може да имаат алергиска реакција или други несакани ефекти поврзани со седативите што се користат за време на постапката.
3. Долгорочни ризици:
- Пропуштени лезии: Иако колоноскопијата е многу ефикасна, постои мала веројатност некои полипи или лезии да бидат пропуштени за време на прегледот.
- Потреба од повторување на процедурите: Во зависност од наодите, на пациентите може да им бидат потребни дополнителни колоноскопии, што може да носи свои ризици.
Како заклучок, иако колоноскопијата е безбедна и ефикасна процедура за скрининг и дијагностицирање на колоректални проблеми, важно е пациентите да бидат свесни за контраиндикациите, чекорите за подготовка и потенцијалните ризици. Со разбирање на овие аспекти, пациентите можат да пристапат кон процедурата со доверба и јасност, обезбедувајќи понежно искуство и подобри здравствени исходи.
Опоравување по колоноскопија
По колоноскопија, пациентите можат да очекуваат релативно брзо закрепнување, иако индивидуалните искуства може да варираат. Повеќето пациенти се следат краток период во собата за закрепнување пред да бидат отпуштени. Типичниот временски распоред за закрепнување е како што следува:
1. Веднаш закрепнување (0-2 часа по процедурата): По процедурата, ќе бидете однесени во просторија за закрепнување каде што медицинскиот персонал ќе ги следи вашите витални знаци и ќе се осигура дека сте стабилни. Може да се чувствувате зашеметено од седативите што се користат за време на процедурата.
2. Првите 24 часа: Вообичаено е да се почувствуваат благи грчеви или надуеност поради воздухот внесен во дебелото црево за време на постапката. Може да забележите и малку крв во столицата, особено ако се отстранети полипи. Ова треба да се реши во рок од еден или два дена. Одморот е неопходен во овој период и треба да избегнувате напорни активности.
3.1-3 дена по процедурата: Повеќето пациенти можат да се вратат на нивната нормална исхрана во рок од еден ден, но препорачливо е да се започне со лесни оброци. Постепено вратете ја вашата вообичаена исхрана според толерантноста. Доколку почувствувате силна болка, прекумерно крварење или какви било невообичаени симптоми, веднаш контактирајте го вашиот лекар.
4.1 недела по процедурата: Повеќето пациенти можат да продолжат со нормалните активности, вклучувајќи работа и вежбање, во рок од неколку дена. Меѓутоа, ако ви се отстранети полипи или ви се направени биопсии, вашиот лекар може да ви даде специфични упатства во врска со нивоата на активност.
Совети за постоперативна нега:
- Останете хидрирани и консумирајте балансирана исхрана за да помогнете во закрепнувањето.
- Избегнувајте алкохол и тешка храна најмалку 24 часа по процедурата.
- Следете ги сите специфични препораки за исхрана дадени од вашиот давател на здравствени услуги.
- Внимавајте на вашите симптоми и пријавете ги сите загрижувачки промени.
Придобивки од колоноскопија
Колоноскопијата е витална процедура која нуди бројни здравствени придобивки, значително подобрувајќи ги резултатите кај пациентите и квалитетот на живот. Еве неколку клучни предности:
1. Рано откривање на колоректален карцином: Колоноскопијата е златен стандард за скрининг и откривање на колоректален карцином во неговите најрани фази. Раното откривање може да доведе до поефикасен третман и поголеми шанси за преживување.
2. Отстранување на полип: За време на колоноскопијата, полипите можат да се идентификуваат и отстранат пред да се развијат во рак. Оваа превентивна мерка значително го намалува ризикот од колоректален карцином.
3. Дијагноза на гастроинтестинални нарушувања: Колоноскопијата овозможува дијагностицирање на разни гастроинтестинални состојби, како што се воспалителна болест на цревата (IBD), дивертикулитис и инфекции. Ова може да доведе до навремен и соодветен третман.
4. Подобрен квалитет на живот: Со рано решавање на потенцијалните проблеми, колоноскопијата може да ги ублажи симптомите како што се абдоминална болка, крварење и промени во навиките на цревата, што доведува до целокупно подобрување на квалитетот на животот.
5. Минимално време за опоравување: Повеќето пациенти можат да се вратат на своите секојдневни активности кратко време по процедурата, што ја прави погодна опција за многумина.
Колоноскопија наспроти КТ колонографија
Иако колоноскопијата е стандардна процедура за колоректален скрининг, КТ колонографијата (исто така позната како виртуелна колоноскопија) е неинвазивна алтернатива. Еве споредба на двете:
| функција | Колоноскопија | КТ колонографија |
|---|---|---|
| Инвазивност | Инвазивно, бара седација | Неинвазивно, не е потребна седација |
| Дијагностичка способност | Директна визуелизација и биопсија | Само снимање, не е можна биопсија |
| Подготовка | Потребна е подготовка на цревата | Потребна е подготовка на цревата |
| Време за обновување | Кратко закрепнување, седативни ефекти | Без седација, побрзо закрепнување |
| Отстранување на полип | Да | Не |
| Стапка на откривање на рак | Повисока стапка на откривање | Пониска стапка на откривање |
| цена | Генерално повисоко | Генерално пониско |
Цена на колоноскопија во Индија
Цената на дијагностичката колоноскопија во Индија генерално се движи од 3,000 до 15,000 рупии во повеќето болници, во зависност од градот, видот на болницата (државна наспроти приватна) и дали се користи седација.
Доколку се спроведат дополнителни процедури како што се. полипектомија (отстранување на полип) or биопсија се изведуваат за време на колоноскопијата, цената може да се движи од 10,000 до 25,000 рупии.
Фактори што влијаат на цената на колоноскопијата
- Вид на болница и град (метрополитенските центри може да наплаќаат повеќе)
- Употреба на свесна седација или општа анестезија
- Дали се врши биопсија или полипектомија
- Трошоци за патологија/хистопатологија за испитување на ткиво
Колоноскопијата е покриена од повеќето планови за здравствено осигурување во Индија кога е медицински индицирана. Проверете кај вашиот осигурител за конкретни детали за покритието.
Контактирајте ги болниците Аполо за тековните цени во најблискиот центар.
Често поставувани прашања за колоноскопија
1. Што треба да јадам пред колоноскопија?
Пред колоноскопија, важно е да се придржувате до бистра течна исхрана најмалку 24 часа. Ова вклучува вода, супа и бистри сокови. Избегнувајте цврста храна и сè што содржи црвена или виолетова боја. Следењето на овие упатства помага да се обезбеди јасен преглед за време на колоноскопијата.
2. Може ли да ги земам моите редовни лекови пред колоноскопија?
Од клучно значење е да разговарате за лековите што ги земате со вашиот лекар пред колоноскопијата. Можеби ќе треба да се прилагоди дозата на некои лекови, особено лековите за разредување на крвта. Секогаш следете ги упатствата на вашиот лекар во врска со управувањето со лековите.
3. Дали колоноскопијата е безбедна за постари пациенти?
Да, колоноскопијата е генерално безбедна за постари пациенти. Сепак, важно е да се процени нивното целокупно здравје и сите коморбидитети. Болниците „Аполо“ имаат специјализирани тимови за да ја обезбедат безбедноста и удобноста на постарите пациенти за време на постапката.
4. Дали бремените жени можат да се подложат на колоноскопија?
Колоноскопијата обично се избегнува за време на бременост освен ако е апсолутно неопходна. Доколку сте бремени и имате гастроинтестинални проблеми, консултирајте се со вашиот лекар за алтернативни дијагностички опции.
5. Што ако на моето дете му е потребна колоноскопија?
Педијатриската колоноскопија се изведува под седација, а постапката е слична на онаа кај возрасните. Важно е да разговарате за сите загрижености со педијатарот на вашето дете и да се осигурате дека се чувствува удобно во текот на целиот процес.
6. Како влијае дебелината врз колоноскопијата?
Дебелината може да ја комплицира колоноскопијата поради зголемени тешкотии во визуелизацијата и потенцијално подолго време на процедурата. Сепак, колоноскопијата е сè уште безбедна и неопходна за пациенти со дебелина. Разговарајте за сите загрижености со вашиот лекар.
7. Какви промени во исхраната треба да направам по колоноскопија?
По колоноскопијата, започнете со лесни оброци и постепено вратете ја вашата вообичаена исхрана. Фокусирајте се на храна богата со растителни влакна за да поттикнете здраво варење. Останете хидрирани и избегнувајте тешка или мрсна храна во првите 24 часа.
8. Може ли сам да се вратам дома по колоноскопија?
Не, не треба сами да се возите дома по колоноскопијата поради седативите што се користат за време на процедурата. Организирајте одговорно возрасно лице да ве придружува дома.
9. Кои се ризиците поврзани со колоноскопијата?
Иако колоноскопијата е генерално безбедна, ризиците вклучуваат крварење, перфорација на дебелото црево и несакани реакции на седација. Разговарајте за овие ризици со вашиот здравствен работник за да ја разберете вашата специфична ситуација.
10. Колку често треба да правам колоноскопија?
Фреквенцијата на колоноскопијата зависи од вашите фактори на ризик и семејната историја. Општо земено, се препорачува на секои 10 години за лица со просечен ризик, почнувајќи од 45-годишна возраст. Консултирајте се со вашиот лекар за персонализирани препораки.
11. Што ако имам дијабетес?
Доколку имате дијабетес, известете го вашиот лекар пред колоноскопијата. Можеби ќе треба да го прилагодите вашиот режим на лекови или инсулин, особено ако сте на ограничена диета пред процедурата.
12. Дали колоноскопијата е болна?
Повеќето пациенти доживуваат минимална непријатност за време на колоноскопијата поради седација. Некои може да почувствуваат грчеви или надуеност потоа, но ова обично брзо се решава. Разговарајте за сите загрижености во врска со справувањето со болката со вашиот лекар.
13. Дали можам да направам колоноскопија ако имам хипертензија?
Да, хипертензијата не ве спречува да направите колоноскопија. Сепак, важно е да го контролирате крвниот притисок и да го информирате вашиот лекар за вашата состојба пред процедурата.
14. Што ако имам историја на гастроинтестинални операции?
Доколку претходно сте имале гастроинтестинални операции, известете го вашиот лекар. Можеби ќе треба да преземат посебни мерки на претпазливост за време на колоноскопијата за да се обезбеди безбедност и ефикасност.
15. Како да се подготвам за колоноскопија?
Подготовката вклучува следење на бистра течна диета и земање пропишани лаксативи за чистење на цревата. Придржувањето до овие упатства е клучно за успешна процедура.
16. Што треба да направам ако почувствувам силна болка по колоноскопија?
Доколку почувствувате силна болка, обилно крварење или какви било загрижувачки симптоми по колоноскопијата, веднаш контактирајте го вашиот лекар за евалуација.
17. Дали можам да јадам цврста храна денот по колоноскопијата?
Да, повеќето пациенти можат да продолжат да јадат цврста храна денот по колоноскопијата. Започнете со лесни оброци и постепено вратете се на вашата вообичаена исхрана според толерантноста.
18. Дали колоноскопија е неопходна ако немам никакви симптоми?
Да, колоноскопијата се препорачува како превентивна мерка, дури и ако немате симптоми. Раното откривање на колоректален карцином може значително да ги подобри исходите.
19. Што ако имам семејна историја на колоректален карцином?
Доколку имате семејна историја на колоректален карцином, можеби ќе треба да започнете со скрининг порано од стандардната возраст. Разговарајте за вашата семејна историја со вашиот здравствен работник за персонализирани препораки.
20. Како се споредува колоноскопијата во Индија со другите земји?
Колоноскопијата во Индија е често попристапна отколку во западните земји, а воедно одржува високи стандарди на здравствена заштита. Болниците „Аполо“ обезбедуваат квалитетни услуги со искусни професионалци, што ја прави одржлива опција за пациентите кои бараат скрининг и третман.
Заклучок
Колоноскопијата е клучна процедура за одржување на здравјето на гастроинтестиналниот тракт и спречување на колоректален карцином. Со своите бројни придобивки, вклучувајќи рано откривање и отстранување на полипи, таа игра значајна улога во подобрувањето на исходите кај пациентите. Доколку имате загриженост или прашања во врска со процедурата, важно е да разговарате со медицински професионалец кој може да ви обезбеди персонализирани упатства и поддршка. Дајте му приоритет на вашето здравје и размислете за закажување колоноскопија доколку ги исполнувате критериумите за скрининг.




 Најдобра болница во моја близина Ченај
Најдобра болница во моја близина Ченај
