
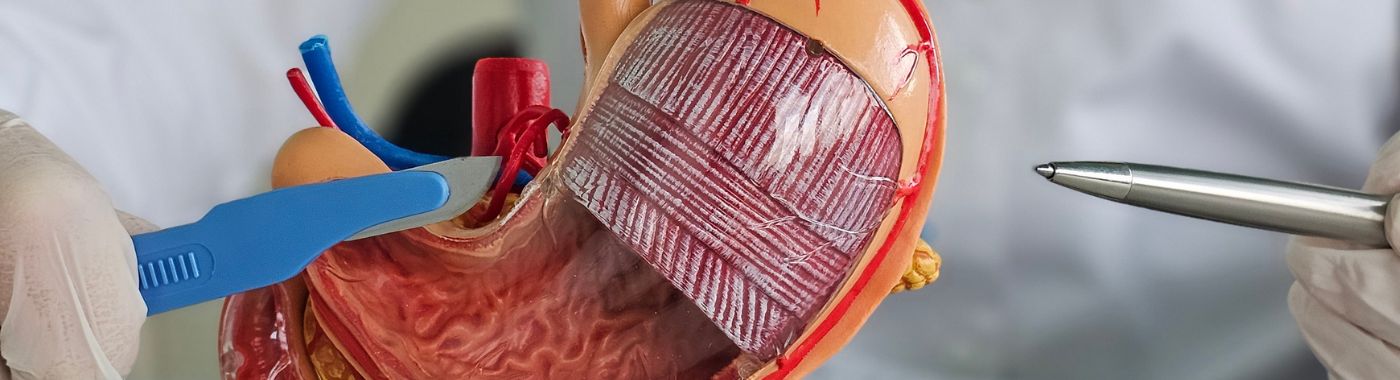
ग्यास्ट्रेक्टोमी एक शल्यक्रिया प्रक्रिया हो जसमा पेटको आंशिक वा पूर्ण रूपमा हटाउने काम समावेश छ। यो शल्यक्रिया विभिन्न चिकित्सा कारणहरूले गर्दा गरिन्छ, मुख्यतया पेटको स्वास्थ्य र कार्यलाई असर गर्ने अवस्थाहरूको उपचार गर्न। पेटले पाचन, खाना तोड्ने र पोषक तत्वहरू अवशोषित गर्ने काममा महत्त्वपूर्ण भूमिका खेल्छ। जब रोग वा चोटपटकको कारण पेट बिग्रन्छ, बिरामीको जीवनको गुणस्तर र समग्र स्वास्थ्य सुधार गर्न ग्यास्ट्रेक्टोमी आवश्यक हुन सक्छ। यी अवस्थाहरूका अतिरिक्त, केही सौम्य ट्युमर वा पेटको कार्यलाई उल्लेखनीय रूपमा बिगार्ने अन्य ग्यास्ट्रोइंटेस्टाइनल विकारहरू भएका बिरामीहरूको लागि ग्यास्ट्रेक्टोमी संकेत गर्न सकिन्छ।
ग्यास्ट्रेक्टोमीको प्राथमिक उद्देश्य रोगग्रस्त तन्तु हटाउनु, लक्षणहरू कम गर्नु र थप जटिलताहरू रोक्नु हो। यो प्रक्रिया आवश्यक पर्न सक्ने अवस्थाहरूमा पेटको क्यान्सर, गम्भीर मोटोपना, पेप्टिक अल्सर र केही सौम्य ट्युमरहरू समावेश छन्। पेटको प्रभावित भाग हटाएर, प्रक्रियाले समस्याको स्रोतलाई हटाउने लक्ष्य राख्छ, जसले गर्दा राम्रो पाचन र पोषक तत्व अवशोषण हुन्छ।
ग्यास्ट्रेक्टोमी विभिन्न प्रविधिहरू प्रयोग गरेर गर्न सकिन्छ, जसमा खुला शल्यक्रिया र न्यूनतम आक्रामक ल्याप्रोस्कोपिक शल्यक्रिया समावेश छ। प्रविधिको छनोट प्रायः बिरामीको विशिष्ट अवस्था, समग्र स्वास्थ्य र सर्जनको विशेषज्ञतामा निर्भर गर्दछ। प्रयोग गरिएको विधिको पर्वाह नगरी, ग्यास्ट्रेक्टोमी एक महत्त्वपूर्ण शल्यक्रिया हस्तक्षेप हो जसलाई सावधानीपूर्वक विचार र योजना आवश्यक पर्दछ।
ग्यास्ट्रेक्टोमी किन गरिन्छ?
पेटको अवस्थासँग सम्बन्धित गम्भीर लक्षणहरू वा जटिलताहरू अनुभव गर्ने बिरामीहरूलाई सामान्यतया ग्यास्ट्रेक्टोमी सिफारिस गरिन्छ। यो प्रक्रियाको सबैभन्दा सामान्य कारणहरू मध्ये एक पेटको क्यान्सरको उपस्थिति हो। जब क्यान्सरको निदान हुन्छ, विशेष गरी उन्नत चरणहरूमा, ट्युमर र वरपरको तन्तु हटाउन ग्यास्ट्रेक्टोमी आवश्यक हुन सक्छ, जसले शरीरको अन्य भागहरूमा क्यान्सर फैलिनबाट रोक्न मद्दत गर्न सक्छ।
ग्यास्ट्रेक्टोमी गराउन सक्ने अर्को अवस्था भनेको गम्भीर मोटोपना हो। आहार र व्यायाम जस्ता परम्परागत तौल घटाउने विधिहरू असफल भएका अवस्थामा, स्लिभ ग्यास्ट्रेक्टोमी भनेर चिनिने प्रक्रिया गर्न सकिन्छ। स्लिभ ग्यास्ट्रेक्टोमी, एक प्रकारको बेरियाट्रिक शल्यक्रिया, क्यान्सर वा अल्सरको लागि गरिएको ग्यास्ट्रेक्टोमी भन्दा फरक छ। यो विशेष गरी तौल घटाउनको लागि डिजाइन गरिएको हो र फरक प्रोटोकलहरू पालना गर्दछ। यो प्रविधिमा पेटको ठूलो भाग हटाउने समावेश छ, जसले यसको आकार घटाउँछ र खानाको सेवन सीमित गर्दछ, अन्ततः तौल घटाउन मद्दत गर्दछ।
पेप्टिक अल्सर, जुन पेटको अस्तरमा विकास हुने खुला घाउहरू हुन्, ग्यास्ट्रेक्टोमी पनि आवश्यक पर्न सक्छ। यदि यी अल्सरहरू बारम्बार हुन्छन् र औषधि वा अन्य उपचारहरूमा प्रतिक्रिया दिँदैनन् भने, प्रभावित क्षेत्र हटाउन र थप जटिलताहरू रोक्न शल्यक्रिया हस्तक्षेप आवश्यक पर्न सक्छ।
यी अवस्थाहरूका अतिरिक्त, केही सौम्य ट्युमर वा पेटको कार्यलाई उल्लेखनीय रूपमा बिगार्ने अन्य ग्यास्ट्रोइंटेस्टाइनल विकार भएका बिरामीहरूको लागि ग्यास्ट्रेक्टोमी संकेत गर्न सकिन्छ। ग्यास्ट्रेक्टोमी सिफारिस गर्न सक्ने लक्षणहरूमा लगातार पेट दुख्ने, अस्पष्ट तौल घट्ने, निल्न गाह्रो हुने, र ग्यास्ट्रोइंटेस्टाइनल रक्तस्राव समावेश छन्।
ग्यास्ट्रेक्टोमीका लागि संकेतहरू
धेरै क्लिनिकल अवस्थाहरू र निदानात्मक निष्कर्षहरूले बिरामीलाई ग्यास्ट्रेक्टोमीको लागि उम्मेदवार बनाउन सक्छन्। डाक्टरहरूले तपाईंको चिकित्सा इतिहास, लक्षणहरू, र परीक्षण परिणामहरू ध्यानपूर्वक समीक्षा गरेपछि ग्यास्ट्रेक्टोमी गर्ने कि नगर्ने भन्ने निर्णय गर्छन्।
- पेटको क्यान्सर: ग्यास्ट्रेक्टोमीको लागि सबैभन्दा महत्त्वपूर्ण संकेत पेटको क्यान्सरको निदान हो। यदि इमेजिङ अध्ययनहरू, जस्तै CT स्क्यान वा एन्डोस्कोपीले ट्युमरको उपस्थिति प्रकट गर्छ भने, विशेष गरी यदि यो ठूलो छ वा नजिकैको तन्तुहरूमा फैलिएको छ भने, शल्यक्रियाबाट हटाउन आवश्यक हुन सक्छ। उन्नत पेटको क्यान्सर भएका बिरामीहरूको लागि, ट्युमरलाई संकुचित गर्न र शल्यक्रियाको परिणाम सुधार गर्न शल्यक्रिया अघि केमोथेरापी वा विकिरण थेरापी सिफारिस गर्न सकिन्छ।
- गम्भीर मोटोपना: ४० वा सोभन्दा माथिको बडी मास इन्डेक्स (BMI) भएका बिरामीहरू, वा मोटोपनसँग सम्बन्धित स्वास्थ्य समस्या भएका ३५ वा सोभन्दा माथिको BMI भएकाहरू, स्लिभ ग्यास्ट्रेक्टोमी सहितको बेरियाट्रिक सर्जरीको लागि उम्मेदवार हुन सक्छन्। यो प्रक्रिया तौल घटाउने अन्य विधिहरू असफल भएको बेला संकेत गरिन्छ।
- बारम्बार हुने पेप्टिक अल्सर: चिकित्सा उपचारमा प्रतिक्रिया नदिने पुरानो वा बारम्बार हुने पेप्टिक अल्सर भएका बिरामीहरूलाई ग्यास्ट्रेक्टोमी आवश्यक पर्न सक्छ। यो विशेष गरी यदि अल्सरले उल्लेखनीय पीडा, रक्तस्राव, वा अन्य जटिलताहरू निम्त्याउँदैछ भने सत्य हो।
- सौम्य ट्युमर: पेटमा ठूला सौम्य ट्युमरहरू हुनु जसले लक्षणहरू निम्त्याउँछ वा पाचन प्रणालीमा बाधा पुर्याउँछ, यसले पनि ग्यास्ट्रेक्टोमी आवश्यक पर्न सक्छ। शल्यक्रियाद्वारा हटाउनाले लक्षणहरू कम गर्न र थप जटिलताहरू रोक्न सकिन्छ।
- ग्यास्ट्रोइंटेस्टाइनल विकार: ग्यास्ट्रोपेरेसिस (पेट खाली हुन ढिलाइ) वा गम्भीर सूजन जस्ता केही ग्यास्ट्रोइंटेस्टाइनल विकारहरूले बिरामीको जीवनको गुणस्तरमा उल्लेखनीय रूपमा असर पारेमा र अन्य उपचारहरूमा प्रतिक्रिया नदिएमा ग्यास्ट्रेक्टोमीको सिफारिस गर्न सकिन्छ।
- अन्य सर्तहरू: केही अवस्थामा, जोलिंगर-एलिसन सिन्ड्रोम जस्ता अवस्था भएका बिरामीहरूको लागि ग्यास्ट्रेक्टोमी संकेत गर्न सकिन्छ, जहाँ पेटले अत्यधिक एसिड उत्पादन गर्छ, जसले गर्दा बारम्बार अल्सर र अन्य जटिलताहरू निम्त्याउँछ।
ग्यास्ट्रेक्टोमी गराउने निर्णय बिरामी र उनीहरूको स्वास्थ्य सेवा टोली बीचको सहकार्यमा गरिन्छ, प्रक्रियासँग सम्बन्धित सम्भावित फाइदाहरू र जोखिमहरूलाई विचार गर्दै। बिरामीहरूलाई आफ्नो अवस्था र सिफारिस गरिएको शल्यक्रिया हस्तक्षेपको कारणहरूको बारेमा पूर्ण बुझाइ हुनु आवश्यक छ।
ग्यास्ट्रेक्टोमीका प्रकारहरू
पेट निकाल्ने हद र प्रयोग गरिएको विशिष्ट प्रविधिको आधारमा ग्यास्ट्रेक्टोमीलाई धेरै प्रकारमा वर्गीकृत गर्न सकिन्छ। यी प्रकारहरू बुझ्नाले बिरामीहरू र उनीहरूका परिवारहरूलाई प्रक्रियाको प्रकृति र निको हुने र जीवनशैली परिवर्तनहरूमा यसको प्रभाव बुझ्न मद्दत गर्न सक्छ।
- कुल ग्यास्ट्रेक्टोमी: यस प्रकारमा पेट पूर्ण रूपमा हटाउने काम समावेश छ। यो प्रायः पेटको क्यान्सर वा सम्पूर्ण पेटलाई असर गर्ने गम्भीर रोगको अवस्थामा गरिन्छ। पूर्ण ग्यास्ट्रेक्टोमी पछि, अन्ननली सिधै सानो आन्द्रामा जोडिएको हुन्छ, जसले गर्दा खाना पेटलाई पूर्ण रूपमा बाइपास गर्न सकिन्छ।
- आंशिक ग्यास्ट्रेक्टोमी: यस प्रक्रियामा, पेटको केही भाग मात्र हटाइन्छ। यो दृष्टिकोण सामान्यतया स्थानीयकृत ट्युमर वा अल्सरको लागि प्रयोग गरिन्छ। त्यसपछि पेटको बाँकी भागलाई सानो आन्द्रामा पुन: जोडिन्छ, जसले गर्दा पेटको केही कार्य सुरक्षित रहन्छ।
- स्लिभ ग्यास्ट्रेक्टोमी: यो तौल घटाउने एक लोकप्रिय बेरियाट्रिक सर्जरी प्रविधि हो। स्लिभ ग्यास्ट्रेक्टोमीको समयमा, पेटको ठूलो भाग हटाइन्छ, जसले गर्दा केरा जस्तो देखिने साँघुरो "स्लिभ" रहन्छ। यसले पेटको क्षमतालाई उल्लेखनीय रूपमा कम गर्छ र बिरामीहरूलाई थोरै मात्रामा खाना खाँदा पेट भरिएको महसुस गराउन मद्दत गर्छ।
- बिलरोथ प्रथम र द्वितीय: यी आंशिक ग्यास्ट्रेक्टोमीका विशिष्ट प्रकारहरू हुन्। बिलरोथ I मा बाँकी पेटलाई सिधै डुओडेनम (सानो आन्द्राको पहिलो भाग) मा जोड्ने काम गरिन्छ, जबकि बिलरोथ II ले बाँकी पेटलाई जेजुनम (सानो आन्द्राको दोस्रो भाग) मा जोड्छ। यी प्रविधिहरू प्रायः पेप्टिक अल्सरको अवस्थामा प्रयोग गरिन्छ।
- ल्याप्रोस्कोपिक ग्यास्ट्रेक्टोमी: यो न्यूनतम आक्रामक दृष्टिकोण पूर्ण र आंशिक ग्यास्ट्रेक्टोमी दुवैको लागि प्रयोग गर्न सकिन्छ। यसमा पेटमा साना चीराहरू बनाउने र शल्यक्रिया गर्न क्यामेरा र विशेष उपकरणहरू प्रयोग गर्ने समावेश छ। ल्याप्रोस्कोपिक प्रविधिहरूले प्रायः कम दुखाइ, छोटो निको हुने समय, र परम्परागत खुला शल्यक्रियाको तुलनामा कम दागहरू निम्त्याउँछ।
प्रत्येक प्रकारको ग्यास्ट्रेक्टोमीको आफ्नै विशिष्ट संकेत, फाइदा र सम्भावित जटिलताहरू हुन्छन्। प्रक्रियाको छनोट बिरामीको व्यक्तिगत आवश्यकताहरू अनुरूप गरिन्छ, उनीहरूको चिकित्सा इतिहास, अन्तर्निहित अवस्था र सर्जनको विशेषज्ञतालाई ध्यानमा राख्दै। विभिन्न प्रकारका ग्यास्ट्रेक्टोमी बुझ्नाले बिरामीहरूलाई प्रक्रियाको लागि तयारी गर्न र शल्यक्रिया पछि रिकभरी र जीवनशैली परिवर्तनहरूको लागि यथार्थपरक अपेक्षाहरू सेट गर्न मद्दत गर्न सक्छ।
ग्यास्ट्रेक्टोमीको लागि विरोधाभासहरू
ग्यास्ट्रेक्टोमी, विभिन्न ग्यास्ट्रोइंटेस्टाइनल अवस्थाहरूको लागि सम्भावित रूपमा जीवन बचाउने प्रक्रिया भए पनि, सबैका लागि उपयुक्त हुँदैन। केही विरोधाभासहरूले बिरामीलाई यो शल्यक्रियाको लागि अनुपयुक्त बनाउन सक्छ। यी कारकहरू बुझ्नु बिरामीहरू र स्वास्थ्य सेवा प्रदायकहरू दुवैको लागि महत्त्वपूर्ण छ।
- गम्भीर सह-रोगहरू: गम्भीर मुटु रोग, अनियन्त्रित मधुमेह, वा दीर्घकालीन फोक्सोको रोग जस्ता महत्त्वपूर्ण अन्तर्निहित स्वास्थ्य समस्या भएका बिरामीहरूले शल्यक्रियाको तनाव सहन सक्दैनन्। यी अवस्थाहरूले प्रक्रियाको समयमा र पछि जटिलताहरूको जोखिम बढाउन सक्छ।
- मोटोपना: केही मोटोपना भएका बिरामीहरूलाई ग्यास्ट्रेक्टोमीबाट फाइदा हुन सक्छ, तर ४० भन्दा माथिको बडी मास इन्डेक्स (BMI) भएकाहरूले उच्च शल्यक्रिया जोखिमको सामना गर्न सक्छन्। शल्यक्रिया गर्नु अघि तौल घटाउन सिफारिस गर्न सकिन्छ।
- सक्रिय संक्रमणहरू: सक्रिय संक्रमण भएका बिरामीहरू, विशेष गरी पेटको क्षेत्रमा, संक्रमण समाधान नभएसम्म शल्यक्रिया स्थगित गर्नुपर्ने हुन सक्छ। यो प्रक्रियाको क्रममा थप जटिलताहरू रोक्नको लागि हो।
- कुपोषण: गम्भीर कुपोषित व्यक्तिहरू ग्यास्ट्रेक्टोमीको लागि उपयुक्त उम्मेदवार नहुन सक्छन्। स्वास्थ्यलाभको लागि पोषणको स्थिति महत्त्वपूर्ण हुन्छ, र कुपोषित बिरामीहरूलाई शल्यक्रिया अघि पोषण सहयोगको आवश्यकता पर्न सक्छ।
- मनोवैज्ञानिक कारकहरू: गम्भीर डिप्रेसन वा चिन्ता जस्ता उपचार नगरिएका मानसिक स्वास्थ्य अवस्था भएका बिरामीहरूले शल्यक्रियापछिको हेरचाह र जीवनशैली परिवर्तनको मागसँग संघर्ष गर्न सक्छन्। शल्यक्रियाको लागि तयारी सुनिश्चित गर्न मनोवैज्ञानिक मूल्याङ्कन आवश्यक हुन सक्छ।
- निश्चित क्यान्सरहरू: क्यान्सर व्यापक रूपमा फैलिएको वा निको पार्न नसकिने मानिएको अवस्थामा, ग्यास्ट्रेक्टोमी विकल्प नहुन सक्छ। उत्तम कार्यविधि निर्धारण गर्नको लागि क्यान्सर विशेषज्ञद्वारा पूर्ण मूल्याङ्कन आवश्यक छ।
- अघिल्ला पेटको शल्यक्रियाहरू: धेरै पेटको शल्यक्रियाको इतिहास भएका बिरामीहरूमा दागको तन्तु (टाँसिने) हुन सक्छ जसले प्रक्रियालाई जटिल बनाउँछ। यसले जटिलताहरूको जोखिम बढाउन सक्छ र फरक शल्यक्रिया दृष्टिकोण आवश्यक पर्न सक्छ।
- पदार्थ दुर्व्यवहार: सक्रिय पदार्थको दुरुपयोग, विशेष गरी रक्सी वा लागूपदार्थले, उपचारलाई बिगार्न सक्छ र जटिलताहरूको जोखिम बढाउन सक्छ। शल्यक्रियाको लागि विचार गर्नु अघि बिरामीहरूले संयमितताको प्रतिबद्धता प्रदर्शन गर्न आवश्यक पर्दछ।
- उमेर विचारहरू: उमेर मात्र एक कडा निषेध होइन, तर वृद्ध बिरामीहरूमा जटिलताहरूको उच्च जोखिम हुन सक्छ। समग्र स्वास्थ्य र कार्यात्मक स्थितिको व्यापक मूल्याङ्कन आवश्यक छ।
- अवास्तविक अपेक्षाहरू: ग्यास्ट्रेक्टोमीमा हुने परिवर्तनहरूको लागि बिरामीहरूलाई मानसिक र भावनात्मक रूपमा तयार राख्नको लागि यथार्थपरक अपेक्षाहरू आवश्यक पर्दछ। सफलताको लागि प्रक्रिया, रिकभरी र जीवनशैली परिवर्तनहरूको स्पष्ट बुझाइ आवश्यक छ।
ग्यास्ट्रेक्टोमीको तयारी कसरी गर्ने?
ग्यास्ट्रेक्टोमीको तयारीमा उत्तम सम्भावित परिणाम सुनिश्चित गर्न धेरै महत्त्वपूर्ण चरणहरू समावेश हुन्छन्। बिरामीहरूले आफ्नो स्वास्थ्य सेवा प्रदायकको निर्देशनहरू राम्ररी पालना गर्नुपर्छ।
- पूर्व-सञ्चालन परामर्श: शल्यचिकित्सकसँग पूर्ण परामर्श आवश्यक छ। यसमा शल्यक्रियाको कारण, सम्भावित जोखिम र अपेक्षित परिणामहरू बारे छलफल गर्नु समावेश छ। बिरामीहरूले प्रश्न सोध्न र कुनै पनि चिन्ता व्यक्त गर्न स्वतन्त्र महसुस गर्नुपर्छ।
- चिकित्सा मूल्याङ्कन: रगत परीक्षण, इमेजिङ अध्ययन, र सम्भवतः एन्डोस्कोपी सहित पूर्ण चिकित्सा मूल्याङ्कन गरिनेछ। यसले समग्र स्वास्थ्यको मूल्याङ्कन गर्न र शल्यक्रियालाई जटिल बनाउन सक्ने कुनै पनि सम्भावित समस्याहरू पहिचान गर्न मद्दत गर्दछ।
- पोषण मूल्याङ्कन: आहारविद्ले बिरामीको पोषण स्थितिको मूल्याङ्कन गर्न सक्छन् र शल्यक्रिया अघि स्वास्थ्यलाई अनुकूलन गर्न आहार परिवर्तनहरू सिफारिस गर्न सक्छन्। यसमा प्रोटिनको सेवन बढाउने र पर्याप्त हाइड्रेशन सुनिश्चित गर्ने समावेश हुन सक्छ।
- औषधि समीक्षा: बिरामीहरूले ओभर-द-काउन्टर औषधि र पूरकहरू सहित औषधिहरूको पूर्ण सूची प्रदान गर्नुपर्छ। केही औषधिहरू शल्यक्रिया अघि समायोजन वा बन्द गर्नुपर्ने हुन सक्छ, विशेष गरी रगत पातलो गर्ने।
- धुम्रपान त्याग: यदि बिरामीले धूम्रपान गर्छ भने, छोड्न अत्यधिक सिफारिस गरिन्छ। धूम्रपानले उपचारमा बाधा पुर्याउन सक्छ र जटिलताहरूको जोखिम बढाउन सक्छ। छोड्न सहयोग गर्न सहयोग कार्यक्रम वा औषधिहरू प्रस्ताव गर्न सकिन्छ।
- पूर्व सञ्चालन निर्देशनहरू: बिरामीहरूलाई शल्यक्रिया अघि उपवास बस्ने बारे विशेष निर्देशनहरू प्राप्त हुनेछन्। सामान्यतया, यसमा प्रक्रिया अघि मध्यरात पछि केही पनि नखानु वा पिउनु समावेश छ।
- सहयोगको व्यवस्था: शल्यक्रिया पछि कसैको सहयोगको व्यवस्था गर्नु महत्त्वपूर्ण छ। बिरामीहरूलाई दैनिक गतिविधिहरूमा सहयोगको आवश्यकता पर्न सक्छ, विशेष गरी निको भएको पहिलो केही हप्ताहरूमा।
- पुनर्लाभको लागि योजना: बिरामीहरूले आरामदायी ठाउँ सुनिश्चित गरेर, आवश्यक सामग्रीहरू जम्मा गरेर र खानाको योजना बनाएर आफ्नो घरलाई निको हुनको लागि तयार गर्नुपर्छ। यसले शल्यक्रिया पछिको संक्रमणलाई सहज बनाउन सक्छ।
- प्रक्रिया बुझ्दै: बिरामीहरूले ग्यास्ट्रेक्टोमी प्रक्रियासँग परिचित हुनुपर्छ, जसमा शल्यक्रिया अघि, समयमा र पछि के आशा गर्ने भन्ने कुराहरू समावेश छन्। यो ज्ञानले चिन्ता कम गर्न र सहयोग सुधार गर्न मद्दत गर्न सक्छ।
- भावनात्मक तयारी: ग्यास्ट्रेक्टोमीबाट आउने परिवर्तनहरूको लागि मानसिक र भावनात्मक रूपमा तयारी गर्नु महत्त्वपूर्ण छ। बिरामीहरूले आफ्ना भावना र अपेक्षाहरू छलफल गर्न परामर्श वा समर्थन समूहहरूबाट लाभ उठाउन सक्छन्।
ग्यास्ट्रेक्टोमी: चरणबद्ध प्रक्रिया
ग्यास्ट्रेक्टोमीको चरण-दर-चरण प्रक्रिया बुझ्दा चिन्ता कम गर्न र बिरामीहरूलाई के आशा गर्ने भनेर तयार पार्न मद्दत गर्न सक्छ।
- प्रक्रिया अघि: शल्यक्रियाको दिन, बिरामीहरू अस्पताल आइपुग्नेछन् र चेक इन गर्नेछन्। उनीहरू अस्पतालको गाउनमा परिवर्तन हुनेछन् र औषधि र तरल पदार्थको लागि इन्ट्राभेनस (IV) लाइन प्राप्त गर्न सक्नेछन्। एक एनेस्थेसियोलोजिस्टले एनेस्थेसियाका विकल्पहरू छलफल गर्नेछन् र कुनै पनि प्रश्नहरूको जवाफ दिनेछन्।
- एनेस्थेसिया: प्रक्रियाको क्रममा तपाईंलाई निदाउन र पीडारहित राख्न एनेस्थेसियोलोजिस्टले सामान्य एनेस्थेसिया दिनेछन्।
- सर्जिकल प्रक्रिया: शल्यचिकित्सकले परम्परागत खुला शल्यक्रिया वा न्यूनतम आक्रामक ल्याप्रोस्कोपिक प्रविधिहरू मार्फत पेटमा चीराहरू बनाउनेछन्। विधिको छनोट विशिष्ट केस र शल्यचिकित्सकको विशेषज्ञतामा निर्भर गर्दछ।
- आंशिक ग्यास्ट्रेक्टोमी: यदि पेटको केही भाग मात्र हटाइयो भने, बाँकी भाग सानो आन्द्रामा पुन: जोडिन्छ।
- कुल ग्यास्ट्रेक्टोमी: यदि सम्पूर्ण पेट हटाइयो भने, अन्ननली सिधै सानो आन्द्रासँग जोडिएको हुन्छ।
- क्लोजर: पेटको आवश्यक भागहरू हटाइसकेपछि, शल्यचिकित्सकले टाँका वा स्टेपलहरू प्रयोग गरेर चिराहरू बन्द गर्नेछन्। शल्यक्रिया स्थलबाट अतिरिक्त तरल पदार्थ हटाउन ड्रेन राख्न सकिन्छ।
- शल्यक्रिया पछि रिकभरी: शल्यक्रिया पछि, बिरामीहरूलाई रिकभरी कोठामा लगिनेछ, जहाँ उनीहरू एनेस्थेसियाबाट ब्यूँझँदा निगरानी गरिनेछ। दुखाइ व्यवस्थापन प्रदान गरिनेछ, र बिरामीहरूले IV मार्फत तरल पदार्थ प्राप्त गर्न सक्छन्।
- अस्पताल बस्ने: अस्पताल बसाइको अवधि फरक-फरक हुन्छ तर सामान्यतया २ देखि ५ दिनसम्म हुन्छ, जुन व्यक्तिको स्वास्थ्यलाभ प्रगतिमा निर्भर गर्दछ। यस समयमा, बिरामीहरूले बिस्तारै सहन सक्ने गरी नरम खाना र तरल पदार्थ खान थाल्नेछन्।
- डिस्चार्ज निर्देशन: अस्पताल छोड्नु अघि, बिरामीहरूले घाउको हेरचाह, आहार परिवर्तन, र गतिविधि प्रतिबन्धहरूको बारेमा विस्तृत निर्देशनहरू प्राप्त गर्नेछन्। सहज रिकभरी सुनिश्चित गर्न यी दिशानिर्देशहरूलाई ध्यानपूर्वक पालना गर्नु महत्त्वपूर्ण छ।
- फलो-अप नियुक्तिहरू: बिरामीहरूको स्वास्थ्यलाभको निगरानी गर्न, पोषण आवश्यकताहरूको मूल्याङ्कन गर्न र कुनै पनि चिन्तालाई सम्बोधन गर्न फलो-अप अपोइन्टमेन्टहरू हुनेछन्। दीर्घकालीन सफलताको लागि स्वास्थ्य सेवा प्रदायकहरूसँग नियमित जाँच-इन आवश्यक छ।
ग्यास्ट्रेक्टोमीका जोखिम र जटिलताहरू
कुनै पनि शल्यक्रिया जस्तै, ग्यास्ट्रेक्टोमीले जोखिम बोकेको हुन्छ। धेरै बिरामीहरूले सफल परिणामहरू अनुभव गरे तापनि, सम्भावित जटिलताहरू बारे सचेत हुनु महत्त्वपूर्ण छ।
- सामान्य जोखिमहरू:
- संक्रमण: शल्यक्रिया स्थलमा संक्रमण हुन सक्छ, जसको लागि एन्टिबायोटिक वा थप उपचार आवश्यक पर्दछ।
- रक्तस्राव: केही बिरामीहरूलाई शल्यक्रियाको समयमा वा पछि रक्तस्राव अनुभव हुन सक्छ, जसको लागि रक्तक्षेपण आवश्यक पर्न सक्छ।
- दुखाइ: शल्यक्रिया पछिको दुखाइ सामान्य छ तर सामान्यतया औषधिद्वारा व्यवस्थापन गर्न सकिन्छ।
- वाकवाकी र बान्ता: शरीरले पाचन प्रणालीमा हुने परिवर्तनहरूसँग समायोजन गर्दा यी लक्षणहरू देखा पर्न सक्छन्।
- दुर्लभ जोखिमहरू:
- एनास्टोमोटिक चुहावट: एनास्टोमोसिस (पाचन पथको दुई भागहरू बीचको शल्यक्रिया जडान)। यो तब हुन्छ जब पेट र आन्द्रा बीचको सम्बन्ध चुहिन्छ, जसले गम्भीर जटिलताहरू निम्त्याउँछ। यसको लागि थप शल्यक्रिया आवश्यक पर्न सक्छ।
- पोषणको कमी: ग्यास्ट्रेक्टोमी पछि, बिरामीहरूलाई केही पोषक तत्वहरू अवशोषित गर्न कठिनाई हुन सक्छ, जसले गर्दा भिटामिन B12, फलाम, क्याल्सियम, र बोसोमा घुलनशील भिटामिन (A, D, E, K) जस्ता भिटामिन र खनिजहरूको कमी हुन सक्छ। पूर्ण ग्यास्ट्रेक्टोमी पछि जीवनभर पूरक आहार आवश्यक पर्दछ।
- डम्पिङ सिन्ड्रोम: यो अवस्था तब हुन सक्छ जब खाना पेटबाट सानो आन्द्रामा धेरै छिटो सर्छ, जसले गर्दा वाकवाकी लाग्ने, पखाला लाग्ने र चक्कर लाग्ने जस्ता लक्षणहरू देखा पर्छन्। डम्पिङ सिन्ड्रोम खाना खाएको केही समय पछि (चाँडो - ३० मिनेट भित्र) वा केही घण्टा पछि (खाना खाएको १-३ घण्टा पछि) हुन सक्छ, र यसलाई आहार परिमार्जन मार्फत व्यवस्थापन गरिन्छ।
- आन्द्राको अवरोध: शल्यक्रिया पछि दागको तन्तु बन्न सक्छ, जसले गर्दा आन्द्रामा अवरोध हुन सक्छ जसलाई थप हस्तक्षेप आवश्यक पर्न सक्छ।
- दीर्घकालीन विचारहरू:
- तौल घटाउने: ग्यास्ट्रेक्टोमी पछि धेरै बिरामीहरूले तौल घटाउँछन्, तर अत्यधिक तौल घट्ने वा कुपोषणबाट बच्न स्वस्थ आहार र जीवनशैली कायम राख्नु महत्त्वपूर्ण छ।
- जीवनशैलीमा परिवर्तन: बिरामीहरूले नयाँ खाने बानीहरूमा अनुकूलन गर्नुपर्नेछ, जसमा सानो, धेरै पटक खाना खाने र असुविधा निम्त्याउन सक्ने केही खानेकुराहरू बेवास्ता गर्ने समावेश छ।
- भावनात्मक प्रभाव: शरीरको छवि र जीवनशैलीमा आउने परिवर्तनले भावनात्मक चुनौतीहरू निम्त्याउन सक्छ। स्वास्थ्य सेवा प्रदायक, परिवार र सहयोगी समूहहरूबाट सहयोग लाभदायक हुन सक्छ।
निष्कर्षमा, ग्यास्ट्रेक्टोमी धेरै बिरामीहरूको लागि जीवन परिवर्तन गर्ने प्रक्रिया हुन सक्छ, तर यसमा समावेश हुने विरोधाभासहरू, तयारी चरणहरू, प्रक्रियागत विवरणहरू, र सम्भावित जोखिमहरू बुझ्नु आवश्यक छ। स्वास्थ्य सेवा प्रदायकहरूसँग खुला कुराकानी र शल्यक्रिया पछिको हेरचाहको लागि प्रतिबद्धताले रिकभरी र दीर्घकालीन सफलतालाई उल्लेखनीय रूपमा बढाउन सक्छ। जोखिमहरू वास्तविक भए पनि, धेरै बिरामीहरू उचित शल्यक्रिया पछिको हेरचाहको साथ राम्रोसँग निको हुन्छन्। आउनुहोस्, रिकभरी सामान्यतया कस्तो देखिन्छ भनेर अन्वेषण गरौं।
ग्यास्ट्रेक्टोमी पछि निको हुने तरिका
ग्यास्ट्रेक्टोमीबाट निको हुनु एक क्रमिक प्रक्रिया हो जुन व्यक्तिपिच्छे फरक हुन्छ। सामान्यतया, निको हुने समयरेखालाई धेरै चरणहरूमा विभाजन गर्न सकिन्छ:
- तत्काल शल्यक्रिया पछिको चरण (दिन १-३): शल्यक्रिया पछि, बिरामीहरू सामान्यतया १ देखि ३ दिनसम्म अस्पतालमा बस्छन्। यस समयमा, स्वास्थ्य सेवा प्रदायकहरूले महत्त्वपूर्ण संकेतहरूको निगरानी गर्छन्, दुखाइ व्यवस्थापन गर्छन्, र बिरामीले तरल पदार्थ सहन सक्छ भनी सुनिश्चित गर्छन्। बिरामीहरूले स्पष्ट तरल पदार्थबाट सुरु गर्न सक्छन् र बिस्तारै सहन सक्ने नरम आहारमा प्रगति गर्न सक्छन्।
- प्रारम्भिक रिकभरी चरण (हप्ता १-२): डिस्चार्ज भएपछि, बिरामीहरूले आराममा ध्यान केन्द्रित गर्नुपर्छ र बिस्तारै आफ्नो गतिविधि स्तर बढाउनुपर्छ। रक्तसञ्चारलाई बढावा दिन र जटिलताहरू रोक्न हल्का हिँड्न प्रोत्साहित गरिन्छ। बिरामीहरूले थकान, असुविधा र भोकमा परिवर्तन अनुभव गर्न सक्छन्। उनीहरूको नयाँ पाचन क्षमता अनुरूप आहार योजना पालना गर्नु आवश्यक छ।
- मध्य-रिकभरी चरण (हप्ता ३-६): यस चरणमा, धेरै बिरामीहरू उनीहरूको समग्र स्वास्थ्य र उनीहरूले गर्ने कामको प्रकारको आधारमा हल्का काम वा दैनिक गतिविधिहरूमा फर्कन सक्छन्। शल्यचिकित्सकसँगको अनुगमन भेटघाट सामान्यतया रिकभरीको निगरानी गर्न र कुनै पनि चिन्तालाई सम्बोधन गर्न निर्धारित गरिन्छ।
- दीर्घकालीन पुनर्लाभ (महिना २-६): पूर्ण रूपमा निको हुन धेरै महिना लाग्न सक्छ। बिरामीहरूले आहार निर्देशिकाहरू पालना गरिरहनुपर्छ, जसमा थोरै, धेरै पटक खाना खानु र उच्च चिनी वा उच्च बोसोयुक्त खानाहरू बेवास्ता गर्नु समावेश हुन सक्छ। पोषण स्थिति र कुनै पनि सम्भावित जटिलताहरूको निगरानी गर्न स्वास्थ्य सेवा प्रदायकसँग नियमित फलोअपहरू महत्त्वपूर्ण छन्।
हेरचाह पछि सुझावहरू:
- आहार समायोजन: उच्च प्रोटिन, कम चिनी भएको खानामा ध्यान दिनुहोस्। पाचनमा मद्दत गर्न थोरै, बारम्बार खानाहरू समावेश गर्नुहोस्।
- हाइड्रेशन: प्रशस्त मात्रामा तरल पदार्थ पिउनुहोस्, तर धेरै पेट भरिएको महसुस हुनबाट जोगिन खानाको समयमा पिउनबाट बच्नुहोस्।
- शारीरिक गतिविधि: बिस्तारै शारीरिक गतिविधि बढाउनुहोस्, तर कम्तिमा छ हप्तासम्म भारी उठाउने वा कडा व्यायाम नगर्नुहोस्।
- अनुगमन लक्षण: गम्भीर दुखाइ, ज्वरो, वा आन्द्राको बानीमा परिवर्तन जस्ता जटिलताका कुनै पनि लक्षणहरूको लागि ध्यान राख्नुहोस्, र यदि यस्ता लक्षणहरू देखा परेमा स्वास्थ्य सेवा प्रदायकलाई सम्पर्क गर्नुहोस्।
सामान्य गतिविधिहरू कहिले पुनः सुरु हुन सक्छन्:
धेरैजसो बिरामीहरू ६ देखि १२ हप्ता भित्र सामान्य गतिविधिहरूमा फर्कन सक्छन्, तर यो व्यक्तिगत स्वास्थ्य र शल्यक्रियाको हदमा निर्भर गर्दछ। व्यक्तिगत सल्लाहको लागि सधैं स्वास्थ्य सेवा प्रदायकसँग परामर्श गर्नुहोस्।
ग्यास्ट्रेक्टोमीका फाइदाहरू
ग्यास्ट्रेक्टोमीले बिरामीहरूको लागि धेरै महत्त्वपूर्ण स्वास्थ्य सुधार र जीवनको गुणस्तर प्रदान गर्दछ, विशेष गरी मोटोपना, क्यान्सर, वा गम्भीर ग्यास्ट्रोइंटेस्टाइनल विकारहरूबाट पीडित व्यक्तिहरूको लागि। यहाँ केही प्रमुख फाइदाहरू छन्:
- तौल घट्नु: तौल घटाउने प्रक्रियाको रूपमा ग्यास्ट्रेक्टोमी गराइरहेका बिरामीहरूको लागि, महत्त्वपूर्ण र निरन्तर तौल घटाउने काम प्रायः गरिन्छ। यसले मधुमेह, उच्च रक्तचाप, र निद्रामा श्वासप्रश्वास सम्बन्धी अवस्थाहरू जस्तै मोटोपनमा सुधार ल्याउन सक्छ।
- क्यान्सर उपचार: ग्यास्ट्रिक क्यान्सरको अवस्थामा, ग्यास्ट्रेक्टोमी जीवन बचाउन सक्छ। क्यान्सरयुक्त तन्तु हटाउनाले रोगको प्रगति रोक्न र बाँच्ने दरमा सुधार ल्याउन सक्छ।
- सुधारिएको जीवनको गुणस्तर: धेरै बिरामीहरूले शल्यक्रिया पछि जीवनको गुणस्तरमा सुधार भएको रिपोर्ट गर्छन्। यसमा ग्यास्ट्रोएसोफेजियल रिफ्लक्स रोग (GERD) को कम लक्षणहरू, सुधारिएको पाचन, र समग्र कल्याणमा सुधार समावेश छ।
- पोषण व्यवस्थापन: आहारमा परिवर्तन आवश्यक भए तापनि, बिरामीहरूले प्रायः स्वस्थकर खाना छनौट गर्न सिक्छन्, जसले गर्दा लामो समयसम्म राम्रो पोषण बानीहरू निम्त्याउँछन्।
- मनोवैज्ञानिक फाइदाहरू: तौल घटाउने वा क्यान्सरको उपचारबाट हुने शारीरिक परिवर्तनहरूले आत्म-सम्मान र मानसिक स्वास्थ्यमा सुधार ल्याउन सक्छ, जसले जीवनप्रति अझ सकारात्मक दृष्टिकोणमा योगदान पुर्याउँछ।
भारतमा ग्यास्ट्रेक्टोमीको लागत कति छ?
भारतमा ग्यास्ट्रेक्टोमीको लागत सामान्यतया ₹१,००,००० देखि ₹२,५०,००० सम्म हुन्छ। यो लागतलाई धेरै कारकहरूले प्रभाव पार्छन्:
- अस्पताल छनोट: विभिन्न अस्पतालहरूमा फरक-फरक मूल्य संरचनाहरू हुन्छन्। अपोलो अस्पताल जस्ता प्रख्यात अस्पतालहरूले व्यापक हेरचाह र उन्नत प्रविधि प्रदान गर्न सक्छन्, जसले समग्र लागतलाई असर गर्न सक्छ।
- स्थान: शल्यक्रिया गरिने शहर वा क्षेत्रले लागतलाई असर गर्न सक्छ। बढ्दो माग र सञ्चालन लागतका कारण शहरी केन्द्रहरूमा मूल्यहरू बढी हुन सक्छन्।
- कोठा प्रकार: कोठाको छनोट (सामान्य वार्ड, निजी कोठा, वा सुइट) ले कुल बिलमा उल्लेखनीय असर पार्न सक्छ।
- जटिलताहरू: शल्यक्रियाको क्रममा वा पछि कुनै जटिलता उत्पन्न भएमा, थप उपचार आवश्यक पर्न सक्छ, जसले गर्दा समग्र लागत बढ्छ।
अपोलो अस्पताल जस्ता केही भारतीय अस्पतालहरूले तुलनात्मक रूपमा कम लागतमा उन्नत हेरचाहको साथ ग्यास्ट्रेक्टोमी प्रदान गर्छन्। अपोलो अस्पतालहरू यसको अत्याधुनिक सुविधाहरू र अनुभवी चिकित्सा कर्मचारीहरूको लागि परिचित छ, जसले पश्चिमी देशहरूको तुलनामा प्रतिस्पर्धी मूल्यमा उच्च गुणस्तरको हेरचाह प्रदान गर्दछ। सही मूल्य निर्धारण र व्यक्तिगत हेरचाह विकल्पहरूको लागि, बिरामीहरूलाई सिधै अपोलो अस्पतालहरूमा सम्पर्क गर्न प्रोत्साहित गरिन्छ।
ग्यास्ट्रेक्टोमीको बारेमा बारम्बार सोधिने प्रश्नहरू
मेरो ग्यास्ट्रेक्टोमी गर्नु अघि मैले कस्ता आहार परिवर्तनहरू गर्नुपर्छ?
तपाईंको ग्यास्ट्रेक्टोमी गर्नु अघि, पोषक तत्वहरूले भरिपूर्ण सन्तुलित आहार पालना गर्नु आवश्यक छ। दुबला प्रोटिन, सम्पूर्ण अन्न, फलफूल र तरकारीहरूमा ध्यान केन्द्रित गर्नुहोस्। उच्च बोसो र उच्च चिनीयुक्त खानाहरूबाट बच्नुहोस्। शल्यक्रियाको लागि तपाईंको शरीरलाई तयार पार्न आफ्नो स्वास्थ्य सेवा प्रदायकसँग विशेष आहार सिफारिसहरू छलफल गर्नुहोस्।
ग्यास्ट्रेक्टोमी पछि मेरो खाना कसरी परिवर्तन हुनेछ?
ग्यास्ट्रेक्टोमी पछि, तपाईंको नयाँ पाचन प्रणालीलाई समायोजन गर्न तपाईंको आहार समायोजन गर्न आवश्यक पर्दछ। तपाईंले सम्भवतः सानो, धेरै पटक खाना खानुपर्नेछ र उच्च प्रोटिनयुक्त खानाहरूमा ध्यान केन्द्रित गर्नुपर्नेछ। असुविधाबाट बच्न र उचित पोषण सुनिश्चित गर्न चिनी र बोसोयुक्त खानाहरूबाट बच्नुहोस्।
के वृद्ध बिरामीहरूले सुरक्षित रूपमा ग्यास्ट्रेक्टोमी गर्न सक्छन्?
हो, वृद्ध बिरामीहरूले ग्यास्ट्रेक्टोमी गराउन सक्छन्, तर सावधानीपूर्वक मूल्याङ्कन आवश्यक छ। समग्र स्वास्थ्य, सह-रोगहरू, र शल्यक्रियाको कारण जस्ता कारकहरूले निर्णयलाई प्रभाव पार्नेछ। सुरक्षा सुनिश्चित गर्न स्वास्थ्य सेवा प्रदायकद्वारा पूर्ण मूल्याङ्कन आवश्यक छ।
के गर्भवती महिलाहरूको लागि ग्यास्ट्रेक्टोमी सुरक्षित छ?
आमा र भ्रूण दुवैलाई सम्भावित जोखिम हुने भएकाले गर्भावस्थामा ग्यास्ट्रेक्टोमी सामान्यतया सिफारिस गरिँदैन। यदि शल्यक्रिया आवश्यक छ भने, बच्चा जन्मेपछिसम्म पर्खनु राम्रो हुन्छ। व्यक्तिगत सल्लाहको लागि आफ्नो स्वास्थ्य सेवा प्रदायकसँग परामर्श गर्नुहोस्।
बालरोग सम्बन्धी केसहरूमा ग्यास्ट्रेक्टोमीको बारेमा मलाई के थाहा हुनुपर्छ?
बालबालिकामा ग्यास्ट्रेक्टोमी दुर्लभ हुन्छ र सामान्यतया क्यान्सर वा जन्मजात असामान्यताहरू जस्ता गम्भीर अवस्थाहरूमा मात्र गरिन्छ। बाल रोगीहरूलाई विशेष हेरचाह र निगरानी आवश्यक पर्दछ। यस क्षेत्रमा अनुभवी बाल रोग विशेषज्ञसँग सबै चिन्ताहरू छलफल गर्नुहोस्।
मोटोपना भएका बिरामीहरूलाई ग्यास्ट्रेक्टोमीले कसरी असर गर्छ?
मोटोपना भएका बिरामीहरूको लागि ग्यास्ट्रेक्टोमी तौल घटाउने प्रभावकारी समाधान हुन सक्छ। यसले पेटको आकार घटाउँछ, जसले गर्दा खानाको मात्रा कम हुन्छ र मेटाबोलिक स्वास्थ्यमा सुधार आउँछ। बिरामीहरूले प्रायः उल्लेखनीय तौल घट्ने र मोटोपनासँग सम्बन्धित अवस्थाहरूमा सुधारको अनुभव गर्छन्।
मधुमेह रोगीहरूको लागि ग्यास्ट्रेक्टोमीको जोखिम के हो?
मधुमेह रोगीहरूले ग्यास्ट्रेक्टोमीको समयमा र पछि अद्वितीय जोखिमहरूको सामना गर्न सक्छन्, जसमा रगतमा चिनीको मात्रामा परिवर्तनहरू समावेश छन्। मधुमेह व्यवस्थापन योजनाहरूमा नजिकबाट निगरानी र समायोजन महत्त्वपूर्ण छ। अनुकूलित सल्लाहको लागि आफ्नो स्वास्थ्य सेवा प्रदायकसँग परामर्श गर्नुहोस्।
के ग्यास्ट्रेक्टोमीले उच्च रक्तचापमा मद्दत गर्न सक्छ?
हो, ग्यास्ट्रेक्टोमीले तौल घटाउन सक्छ, जसले उच्च रक्तचाप भएका बिरामीहरूमा रक्तचाप कम गर्न मद्दत गर्न सक्छ। शल्यक्रिया पछि सुधारिएको आहार बानीले पनि राम्रो रक्तचाप व्यवस्थापनमा योगदान पुर्याउन सक्छ।
ग्यास्ट्रेक्टोमीको लागि निको हुने समयसीमा कति हो?
ग्यास्ट्रेक्टोमीबाट निको हुन सामान्यतया धेरै हप्ता लाग्छ। बिरामीहरू सामान्यतया २ देखि ५ दिनसम्म अस्पतालमा बस्छन्, त्यसपछि ६ देखि १२ हप्तामा क्रमिक रूपमा सामान्य गतिविधिहरूमा फर्कन्छन्। व्यक्तिगत निको हुने समय फरक हुन सक्छ।
ग्यास्ट्रेक्टोमी पछिको दुखाइ कसरी व्यवस्थापन गर्ने?
ग्यास्ट्रेक्टोमी पछिको दुखाइ व्यवस्थापन निको हुनको लागि आवश्यक छ। तपाईंको स्वास्थ्य सेवा प्रदायकले दुखाइ कम गर्ने औषधिहरू लेखिदिनुहुनेछ। थप रूपमा, कोमल चाल र आराम गर्ने प्रविधिहरूले असुविधा कम गर्न मद्दत गर्न सक्छ।
ग्यास्ट्रेक्टोमी पछि मैले कस्ता जटिलताहरूमा ध्यान दिनुपर्छ?
ग्यास्ट्रेक्टोमी पछि, गम्भीर दुखाइ, ज्वरो, वाकवाकी, बान्ता, वा आन्द्राको बानीमा परिवर्तन जस्ता जटिलताहरूको संकेतहरूको लागि हेर्नुहोस्। यदि तपाईंले यी मध्ये कुनै पनि लक्षणहरू अनुभव गर्नुभयो भने, तुरुन्तै आफ्नो स्वास्थ्य सेवा प्रदायकलाई सम्पर्क गर्नुहोस्।
ग्यास्ट्रेक्टोमीले पोषक तत्वको अवशोषणलाई कसरी असर गर्छ?
पेटको आकार घट्ने भएकाले ग्यास्ट्रेक्टोमीले पोषक तत्वको अवशोषणलाई असर गर्न सक्छ। कमी हुन नदिन बिरामीहरूले भिटामिन र खनिज पूरकहरू लिनुपर्ने हुन सक्छ। पोषण स्थितिको निगरानी गर्न स्वास्थ्य सेवा प्रदायकसँग नियमित फलोअप आवश्यक छ।
के म ग्यास्ट्रेक्टोमी पछि काममा फर्कन सक्छु?
धेरैजसो बिरामीहरू ग्यास्ट्रेक्टोमी पछि ६ देखि १२ हप्ता भित्र हल्का काममा फर्कन सक्छन्, यो उनीहरूको स्वास्थ्यलाभ र कामको प्रकृतिमा निर्भर गर्दछ। व्यक्तिगत सिफारिसहरूको लागि आफ्नो स्वास्थ्य सेवा प्रदायकसँग परामर्श गर्नुहोस्।
ग्यास्ट्रेक्टोमी पछि जीवनशैलीमा कस्ता परिवर्तनहरू आवश्यक छन्?
ग्यास्ट्रेक्टोमी पछि, जीवनशैली परिवर्तनहरूमा सन्तुलित आहार अपनाउने, नियमित शारीरिक गतिविधिमा संलग्न हुने र फलो-अप अपोइन्टमेन्टहरूमा उपस्थित हुने समावेश छ। यी परिवर्तनहरू दीर्घकालीन स्वास्थ्य र कल्याणको लागि महत्त्वपूर्ण छन्।
के ग्यास्ट्रेक्टोमी पछि तौल पुनः बढ्ने जोखिम छ?
धेरै बिरामीहरूले ग्यास्ट्रेक्टोमी पछि उल्लेखनीय तौल घटेको अनुभव गर्छन्, तर स्वस्थ जीवनशैली परिवर्तन कायम राखिएन भने तौल पुन: प्राप्त हुने जोखिम हुन्छ। दीर्घकालीन सफलताको लागि सन्तुलित आहार र नियमित व्यायाम प्रति प्रतिबद्धता आवश्यक छ।
ग्यास्ट्रेक्टोमी ग्यास्ट्रिक बाइपाससँग कसरी तुलना गरिन्छ?
ग्यास्ट्रेक्टोमी र ग्यास्ट्रिक बाइपास दुवै तौल घटाउने शल्यक्रिया हुन्, तर तिनीहरू प्रक्रिया र परिणामहरूमा फरक छन्। ग्यास्ट्रेक्टोमीमा पेटको भाग हटाउनु समावेश छ, जबकि ग्यास्ट्रिक बाइपासले पाचन पथको मार्गलाई पुन: निर्देशित गर्दछ। प्रत्येकको आफ्नै फाइदा र बेफाइदाहरू छन्, र छनौट व्यक्तिगत स्वास्थ्य आवश्यकताहरूमा निर्भर गर्दछ।
ग्यास्ट्रेक्टोमी पछि बिरामीहरूको लागि कस्तो सहयोग उपलब्ध छ?
ग्यास्ट्रेक्टोमी पछि, बिरामीहरूले आहारविद्, सहयोग समूह र स्वास्थ्य सेवा प्रदायकहरू मार्फत सहयोग पहुँच गर्न सक्छन्। यी स्रोतहरूले आहार समायोजन, भावनात्मक सहयोग, र समग्र स्वास्थ्य लाभमा मद्दत गर्न सक्छन्।
के म ग्यास्ट्रेक्टोमी पछि बच्चा जन्माउन सक्छु?
धेरै बिरामीहरूले ग्यास्ट्रेक्टोमी पछि बच्चा जन्माउन सक्छन्, तर स्वास्थ्य सेवा प्रदायकसँग परिवार नियोजनको बारेमा छलफल गर्नु आवश्यक छ। स्वस्थ गर्भावस्था सुनिश्चित गर्न पोषण स्थिति र समग्र स्वास्थ्यको अनुगमन गर्नुपर्छ।
यदि मेरो पहिलेको शल्यक्रियाको इतिहास छ भने मैले के गर्नुपर्छ?
यदि तपाईंसँग पहिले शल्यक्रियाको इतिहास छ भने, ग्यास्ट्रेक्टोमी गर्नु अघि आफ्नो स्वास्थ्य सेवा प्रदायकलाई सूचित गर्नुहोस्। तिनीहरूले कुनै पनि सम्भावित जटिलताहरूको मूल्याङ्कन गर्नेछन् र तपाईंको विशेष आवश्यकताहरू अनुरूप शल्यक्रियाको दृष्टिकोण तयार गर्नेछन्।
भारतमा ग्यास्ट्रेक्टोमी अन्य देशहरूको तुलनामा कसरी हुन्छ?
भारतमा ग्यास्ट्रेक्टोमी प्रायः पश्चिमी देशहरूको तुलनामा बढी किफायती छ, तुलनात्मक गुणस्तरको हेरचाहको साथ। बिरामीहरूले लागतको एक अंशमा उन्नत चिकित्सा सुविधाहरू र अनुभवी सर्जनहरूको अपेक्षा गर्न सक्छन्, जसले गर्दा यो धेरैका लागि आकर्षक विकल्प हो।
निष्कर्ष
ग्यास्ट्रेक्टोमी एक महत्त्वपूर्ण शल्यक्रिया प्रक्रिया हो जसले धेरै बिरामीहरूको स्वास्थ्य परिणाम र जीवनको गुणस्तरमा सुधार ल्याउन सक्छ। चाहे तौल घटाउने होस्, क्यान्सरको उपचार होस्, वा अन्य ग्यास्ट्रोइंटेस्टाइनल समस्याहरूको लागि होस्, रिकभरी प्रक्रिया, फाइदाहरू र सम्भावित जोखिमहरू बुझ्नु महत्त्वपूर्ण छ। यदि तपाईं वा तपाईंको प्रियजनले ग्यास्ट्रेक्टोमीको बारेमा विचार गर्दै हुनुहुन्छ भने, व्यक्तिगत परिस्थितिहरू छलफल गर्न र सूचित निर्णयहरू लिनको लागि चिकित्सा पेशेवरसँग परामर्श गर्नु आवश्यक छ।




 चेन्नई नजिकैको सर्वश्रेष्ठ अस्पताल
चेन्नई नजिकैको सर्वश्रेष्ठ अस्पताल
