
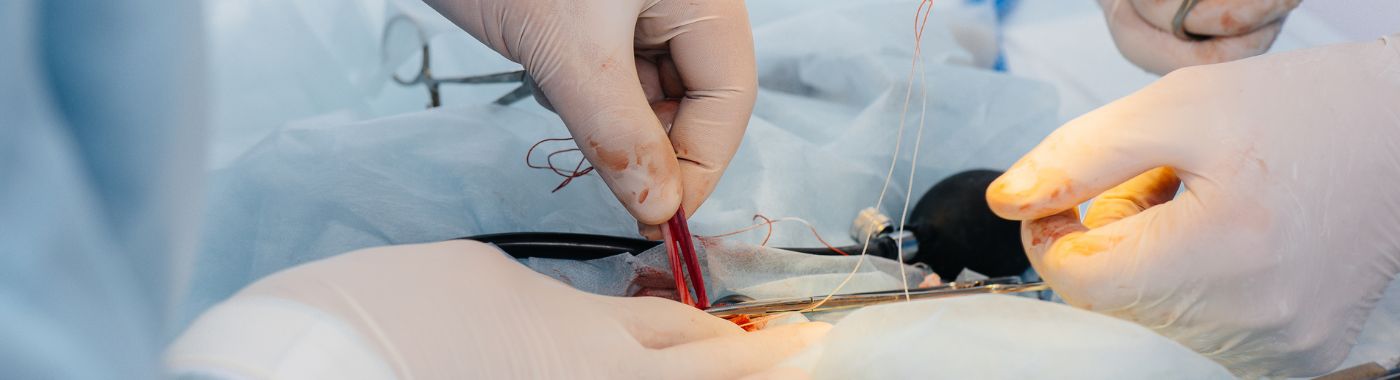
ऑर्कियोपेक्सी क्या है?
ऑर्कियोपेक्सी एक शल्य प्रक्रिया है जिसे क्रिप्टोर्चिडिज्म नामक स्थिति को ठीक करने के लिए डिज़ाइन किया गया है, जहाँ एक या दोनों अंडकोष अंडकोश में उतरने में विफल हो जाते हैं। यह स्थिति सबसे अधिक नवजात शिशुओं और शिशुओं में देखी जाती है, लेकिन यह बड़े बच्चों में भी हो सकती है। ऑर्कियोपेक्सी का प्राथमिक उद्देश्य अंडकोश में उतरे हुए अंडकोष को फिर से स्थापित करना है, यह सुनिश्चित करना कि वे एक सामान्य शारीरिक स्थिति में हैं। यह प्रक्रिया न केवल अंडकोष के उचित विकास में मदद करती है बल्कि बांझपन, वृषण कैंसर और मरोड़ जैसी जटिलताओं के जोखिम को भी कम करती है।
ऑर्कियोपेक्सी प्रक्रिया के दौरान, सर्जन कमर या पेट में एक छोटा चीरा लगाता है, जो अंडकोष के अवरोही स्थान पर निर्भर करता है। फिर अंडकोष को सावधानीपूर्वक हिलाया जाता है और अंडकोश में नीचे लाया जाता है, जहाँ इसे सुरक्षित किया जाता है। यह सर्जिकल हस्तक्षेप आम तौर पर एक आउटपेशेंट आधार पर किया जाता है, जिसका अर्थ है कि रोगी प्रक्रिया के बाद उसी दिन घर जा सकता है।
ऑर्कियोपेक्सी का महत्व केवल दिखावटी दिखावट से कहीं आगे तक फैला हुआ है। जो अंडकोष नीचे नहीं उतरते हैं, वे अक्सर अंडकोश की तुलना में अधिक तापमान के संपर्क में आते हैं, जो शुक्राणु उत्पादन और हार्मोन के स्तर पर प्रतिकूल प्रभाव डाल सकता है। इस स्थिति को जल्दी ठीक करके, ऑर्कियोपेक्सी स्वस्थ वृषण कार्य और समग्र प्रजनन स्वास्थ्य को बढ़ावा देने में महत्वपूर्ण भूमिका निभाता है।
ऑर्कियोपेक्सी क्यों किया जाता है?
ऑर्कियोपेक्सी मुख्य रूप से उन बच्चों के लिए संकेतित है जिनके अंडकोष नीचे नहीं उतरे हैं। इस प्रक्रिया के कारण होने वाले लक्षण अलग-अलग हो सकते हैं, लेकिन उनमें अक्सर जन्म के समय या नियमित बाल चिकित्सा परीक्षाओं के दौरान अंडकोश में एक या दोनों अंडकोषों की अनुपस्थिति शामिल होती है। माता-पिता देख सकते हैं कि उनके बच्चे का अंडकोष नीचे नहीं उतरा है, जो चिंताजनक हो सकता है। कुछ मामलों में, अंडकोष कमर के क्षेत्र में स्पर्शनीय हो सकता है, जबकि अन्य में, यह पूरी तरह से पता लगाने योग्य नहीं हो सकता है।
ऑर्कियोपेक्सी का समय महत्वपूर्ण है। आमतौर पर बच्चे के 1 वर्ष की आयु तक पहुंचने से पहले प्रक्रिया को करने की सिफारिश की जाती है, क्योंकि जल्दी हस्तक्षेप बेहतर परिणामों से जुड़ा होता है। सर्जरी में देरी करने से जटिलताएं हो सकती हैं, जिसमें बाद में जीवन में बांझपन और वृषण कैंसर का जोखिम बढ़ सकता है। इसके अतिरिक्त, यदि अंडकोष को बिना उतरे छोड़ दिया जाता है, तो यह मरोड़ के लिए भी अधिक प्रवण हो सकता है, एक दर्दनाक स्थिति जिसमें अंडकोष मुड़ जाता है और इसकी रक्त आपूर्ति बंद हो जाती है।
संक्षेप में, ऑर्कियोपेक्सी का उपयोग अंडकोष के उतरने की समस्या को दूर करने के लिए किया जाता है, जो कि अगर समय रहते उपचार न किया जाए तो कई तरह की स्वास्थ्य संबंधी समस्याओं का कारण बन सकता है। यह प्रक्रिया बच्चे के प्रजनन स्वास्थ्य और समग्र कल्याण को सुनिश्चित करने के लिए एक सक्रिय उपाय है।
ऑर्कियोपेक्सी के लिए संकेत
कई नैदानिक परिस्थितियाँ और निदान संबंधी निष्कर्ष ऑर्कियोपेक्सी की आवश्यकता का संकेत दे सकते हैं। सबसे आम संकेत क्रिप्टोर्चिडिज्म का निदान है, जिसकी पुष्टि यदि आवश्यक हो तो शारीरिक परीक्षण और इमेजिंग अध्ययनों के माध्यम से की जा सकती है। प्रक्रिया के लिए कुछ विशिष्ट संकेत इस प्रकार हैं:
- अवरोहित अंडकोष: ऑर्कियोपेक्सी का प्राथमिक संकेत एक या दोनों अंडकोषों की उपस्थिति है जो 6 महीने की उम्र तक अंडकोश में नहीं उतरे हैं। बाल रोग विशेषज्ञ आमतौर पर नियमित जांच के दौरान इस स्थिति की बारीकी से निगरानी करते हैं।
- वापस लेने योग्य वृषण: ये अंडकोष हैं जो अति सक्रिय क्रेमैस्टरिक रिफ्लेक्स के कारण अंडकोश और कमर के बीच आगे-पीछे चलते हैं। पीछे हटने वाले अंडकोष, अविकसित अंडकोष के समान नहीं होते हैं और अक्सर उन्हें सर्जरी की आवश्यकता नहीं होती है। हालाँकि, अगर वे ऊपर की ओर बढ़ते हैं (यानी, अब अंडकोश में नहीं रहते हैं), तो ऑर्कियोपेक्सी पर विचार किया जा सकता है।
- हार्मोनल असंतुलन: यदि हार्मोनल मूल्यांकन से पता चले कि अवरोहित वृषण टेस्टोस्टेरोन उत्पादन या अन्य हार्मोनल स्तर को प्रभावित कर रहा है, तो सामान्य कार्य को बहाल करने के लिए ऑर्कियोपेक्सी आवश्यक हो सकता है।
- वंक्षण हर्निया: अंडकोष के अवरोहण वाले बच्चों में वंक्षण हर्निया भी हो सकता है, जो स्थिति को जटिल बना सकता है। ऐसे मामलों में, हर्निया की मरम्मत के साथ-साथ ऑर्कियोपेक्सी भी किया जा सकता है।
- वृषण संबंधी समस्याओं का पारिवारिक इतिहास: वृषण कैंसर या बांझपन का पारिवारिक इतिहास होने पर संभावित जोखिमों को कम करने के लिए ऑर्कियोपेक्सी के साथ पहले ही हस्तक्षेप करने की आवश्यकता हो सकती है।
- आयु विचार: यदि बच्चा एक वर्ष की आयु के करीब पहुंच रहा है और अंडकोष नीचे नहीं आया है, तो दीर्घकालिक जटिलताओं को रोकने के लिए आमतौर पर ऑर्कियोपेक्सी की सिफारिश की जाती है।
निष्कर्ष में, ऑर्कियोपेक्सी के संकेत मुख्य रूप से अंडकोष के उतरने और उससे जुड़ी स्थितियों के निदान के इर्द-गिर्द केंद्रित हैं। इष्टतम परिणाम सुनिश्चित करने और भविष्य की जटिलताओं के जोखिम को कम करने के लिए प्रारंभिक पहचान और हस्तक्षेप महत्वपूर्ण है।
ऑर्कियोपेक्सी के प्रकार
अविकसित अंडकोष को फिर से स्थापित करने के लिए कई शल्य चिकित्सा पद्धतियों का उपयोग किया जाता है, और तकनीक का चुनाव अंडकोष के स्थान, शुक्राणु कॉर्ड की लंबाई और रोगी की आयु और शारीरिक रचना पर निर्भर करता है। मोटे तौर पर, ऑर्कियोपेक्सी को निम्नलिखित प्रकारों में वर्गीकृत किया जा सकता है:
- ओपन ऑर्कियोपेक्सी: यह पारंपरिक तकनीक वंक्षण क्षेत्र या पेट के निचले हिस्से में एक छोटे से चीरे के माध्यम से की जाती है। अंडकोष को हिलाया जाता है और अंडकोश में नीचे लाया जाता है, जहाँ इसे जगह पर स्थिर कर दिया जाता है।
- के लिए सबसे उपयुक्तस्पर्शनीय अंडकोष, कमर में या अंडकोश के ठीक बाहर स्थित होते हैं।
- फायदेप्रत्यक्ष पहुंच और दृश्य; इससे संबंधित वंक्षण हर्निया की एक साथ मरम्मत भी संभव हो सकती है।
- विचार: अक्सर निचले स्तर के अविकसित वृषण वाले छोटे बच्चों के लिए पसंद किया जाता है।
- लैप्रोस्कोपिक ऑर्कियोपेक्सी: यह न्यूनतम आक्रामक दृष्टिकोण गैर-स्पर्शनीय या उच्च अंतर-पेट के अंडकोषों के लिए आदर्श है। यह अंडकोष का पता लगाने और उसकी व्यवहार्यता और स्थिति का आकलन करने के लिए छोटे चीरों और एक कैमरे का उपयोग करता है।
- के लिए सबसे उपयुक्तशारीरिक परीक्षण पर पेट के अन्दर के अंडकोषों का पता नहीं चलना।
- फायदेउदर संरचनाओं का उत्कृष्ट दृश्य; एक ही प्रक्रिया में निदानात्मक और उपचारात्मक हो सकता है।
- विचार: विशेष विशेषज्ञता और उपकरण की आवश्यकता हो सकती है।
- फाउलर-स्टीफंस ऑर्कियोपेक्सी: इस विशेष तकनीक का उपयोग तब किया जाता है जब अंडकोष पेट में ऊपर स्थित होता है, और शुक्राणु वाहिकाएँ इतनी छोटी होती हैं कि वे सीधे अंडकोश में नहीं जा पातीं। इस प्रक्रिया में वृषण धमनी को काटना या विभाजित करना शामिल है, जिससे अंडकोष को सहारा देने के लिए क्रेमैस्टरिक और वासल वाहिकाओं से संपार्श्विक रक्त प्रवाह की अनुमति मिलती है। इसके दो प्रकार हैं:
- एकल-चरण फाउलर-स्टीफंस: वृषण वाहिकाओं को काट दिया जाता है, और उसी सर्जरी में वृषण को नीचे लाया जाता है।
- दो-चरण फाउलर-स्टीफंसप्रथम चरण में वाहिकाएं विभाजित हो जाती हैं; 6-9 महीने बाद, वृषण को गतिशील किया जाता है और पार्श्विक परिसंचरण विकसित होने के बाद अंडकोष को अंडकोश में स्थिर कर दिया जाता है।
- के लिए सबसे उपयुक्तअपर्याप्त वाहिका लंबाई के साथ उच्च अंतः उदर वृषण।
- विचार: इसमें रोगी का सावधानीपूर्वक चयन और शल्यक्रिया के दौरान निर्णय लेने की आवश्यकता होती है।
- चरणबद्ध ऑर्कियोपेक्सी: कुछ जटिल मामलों में - जैसे द्विपक्षीय गैर-स्पर्शनीय वृषण या पिछली असफल ऑर्कियोपेक्सी - वृषण शोष के जोखिम को कम करने के लिए दो-चरणीय दृष्टिकोण को प्राथमिकता दी जा सकती है। सर्जन पहले वाहिका बंधन या आंशिक गतिशीलता कर सकता है, उसके बाद दूसरी प्रक्रिया में विलंबित पुन: स्थिति निर्धारण कर सकता है।
प्रत्येक तकनीक का उद्देश्य अंडकोष को अंडकोश के भीतर इस तरह से रखना है कि रक्त की आपूर्ति बनी रहे, क्षति का जोखिम कम हो और सामान्य विकास को सहारा मिले। विधि का चुनाव सर्जन के अनुभव, सर्जरी के दौरान शारीरिक निष्कर्षों और बच्चे की उम्र और स्थिति पर निर्भर करता है।
ऑर्कियोपेक्सी के लिए मतभेद
जबकि ऑर्कियोपेक्सी एक आम और आम तौर पर सुरक्षित प्रक्रिया है, कुछ ऐसी स्थितियाँ और कारक हैं जो किसी मरीज को इस सर्जरी के लिए अनुपयुक्त बना सकते हैं। इन मतभेदों को समझना मरीजों और स्वास्थ्य सेवा प्रदाताओं दोनों के लिए सर्वोत्तम परिणाम सुनिश्चित करने के लिए महत्वपूर्ण है।
- गंभीर एनेस्थीसिया जोखिम: एनेस्थीसिया के प्रति गंभीर प्रतिक्रियाओं के इतिहास वाले मरीज़ या हृदय या फेफड़ों को प्रभावित करने वाली कुछ चिकित्सा स्थितियों वाले मरीज़ ऑर्कियोपेक्सी के लिए आदर्श उम्मीदवार नहीं हो सकते हैं। आगे बढ़ने से पहले एनेस्थीसिया के जोखिमों का सावधानीपूर्वक मूल्यांकन किया जाना चाहिए।
- सक्रिय संक्रमण: यदि किसी मरीज को सक्रिय संक्रमण है, खासकर जननांग या मूत्र क्षेत्र में, तो इससे सर्जरी में देरी हो सकती है या उसे रोका जा सकता है। संक्रमण से रिकवरी जटिल हो सकती है और ऑपरेशन के बाद जटिलताओं का जोखिम बढ़ सकता है।
- अज्ञात वृषण द्रव्यमान: यदि टेस्टिकुलर मास या ट्यूमर का संदेह है, तो ऑर्कियोपेक्सी पर विचार करने से पहले आगे का मूल्यांकन आवश्यक है। घातकता को खारिज करने के लिए बायोप्सी या इमेजिंग अध्ययन की आवश्यकता हो सकती है।
- गंभीर विकासात्मक विलम्ब: कुछ मामलों में, महत्वपूर्ण विकासात्मक देरी वाले बच्चे ऑर्कियोपेक्सी के लिए उपयुक्त उम्मीदवार नहीं हो सकते हैं। सफल रिकवरी के लिए पोस्टऑपरेटिव देखभाल निर्देशों का पालन करने की क्षमता आवश्यक है।
- जमावट विकार: रक्तस्राव विकारों वाले या एंटीकोगुलेंट्स थेरेपी पर रहने वाले मरीजों को सर्जरी के दौरान और बाद में जोखिम बढ़ सकता है। प्रक्रिया की सुरक्षा निर्धारित करने के लिए रोगी की जमावट की स्थिति का गहन मूल्यांकन आवश्यक है।
- अनियंत्रित चिकित्सा स्थितियाँ: मधुमेह, मोटापा या अन्य पुरानी बीमारियाँ जिनका ठीक से प्रबंधन नहीं किया जाता है, सर्जरी के दौरान और बाद में जटिलताओं के जोखिम को बढ़ा सकती हैं। इन रोगियों को ऑर्कियोपेक्सी से गुजरने से पहले अपनी चिकित्सा स्थितियों को बेहतर बनाने की आवश्यकता हो सकती है।
- माता-पिता की चिंताएँ: कुछ मामलों में, प्रक्रिया के बारे में माता-पिता की चिंता या समझ की कमी के कारण सर्जरी स्थगित या रद्द हो सकती है। माता-पिता के लिए यह ज़रूरी है कि वे इस बारे में पूरी जानकारी रखें और आगे बढ़ने के फ़ैसले को लेकर सहज हों।
इन मतभेदों की पहचान करके, स्वास्थ्य सेवा प्रदाता यह सुनिश्चित कर सकते हैं कि ऑर्कियोपेक्सी उपयुक्त उम्मीदवारों पर किया जाए, जिससे जोखिम कम हो और सफल परिणाम की संभावना बढ़ जाए।
ऑर्कियोपेक्सी के लिए तैयारी कैसे करें
ऑर्कियोपेक्सी के लिए तैयारी एक महत्वपूर्ण कदम है जो प्रक्रिया की सफलता और रिकवरी प्रक्रिया को महत्वपूर्ण रूप से प्रभावित कर सकता है। यहाँ कुछ आवश्यक पूर्व-प्रक्रिया निर्देश, परीक्षण और सावधानियाँ दी गई हैं जिन पर विचार किया जाना चाहिए:
- सर्जन से परामर्श: प्रक्रिया से पहले, सर्जन से गहन परामर्श आवश्यक है। इसमें रोगी के चिकित्सा इतिहास, वर्तमान में ली जा रही किसी भी दवा और किसी भी एलर्जी पर चर्चा करना शामिल है। सर्जन प्रक्रिया, इसके लाभ और संभावित जोखिमों के बारे में बताएगा।
- प्रीऑपरेटिव परीक्षण: मरीज़ की उम्र और मेडिकल इतिहास के आधार पर, सर्जरी से पहले कुछ जाँचों की ज़रूरत हो सकती है। इनमें समग्र स्वास्थ्य का आकलन करने के लिए रक्त परीक्षण, अंडकोष की स्थिति का मूल्यांकन करने के लिए अल्ट्रासाउंड जैसे इमेजिंग अध्ययन और संभवतः वृद्ध रोगियों के लिए इलेक्ट्रोकार्डियोग्राम (ईकेजी) शामिल हो सकते हैं।
- उपवास निर्देश: मरीजों को आमतौर पर सर्जरी से पहले एक निश्चित अवधि के लिए उपवास करने की सलाह दी जाती है, आमतौर पर कम से कम 6-8 घंटे। इसका मतलब है कि एनेस्थीसिया के दौरान जटिलताओं के जोखिम को कम करने के लिए पानी सहित कुछ भी खाना या पीना नहीं चाहिए।
- दवा प्रबंधन: मरीजों को अपने स्वास्थ्य सेवा प्रदाता को उन सभी दवाओं के बारे में सूचित करना चाहिए जो वे ले रहे हैं, जिसमें ओवर-द-काउंटर दवाएं और पूरक शामिल हैं। सर्जरी से पहले कुछ दवाओं को समायोजित करने या अस्थायी रूप से बंद करने की आवश्यकता हो सकती है, विशेष रूप से रक्त पतला करने वाली दवाएं।
- स्वच्छता संबंधी तैयारियां: सर्जरी से एक दिन पहले, मरीजों को संक्रमण के जोखिम को कम करने के लिए जीवाणुरोधी साबुन का उपयोग करके स्नान करने या नहाने का निर्देश दिया जा सकता है। यह विशेष रूप से सर्जरी वाली जगह के लिए महत्वपूर्ण है।
- परिवहन की व्यवस्था करना: चूंकि ऑर्कियोपेक्सी आमतौर पर सामान्य एनेस्थीसिया के तहत किया जाता है, इसलिए प्रक्रिया के बाद मरीजों को घर ले जाने के लिए किसी की आवश्यकता होगी। सर्जरी के बाद परिवहन और देखभाल में सहायता के लिए किसी जिम्मेदार वयस्क की व्यवस्था करना महत्वपूर्ण है।
- पश्चात देखभाल योजना: स्वास्थ्य सेवा टीम के साथ पोस्टऑपरेटिव देखभाल पर चर्चा करना आवश्यक है। इसमें दर्द प्रबंधन, गतिविधि प्रतिबंध और अनुवर्ती नियुक्तियों को समझना शामिल है। माता-पिता को सर्जरी के बाद किसी भी जटिलता के संकेत के लिए अपने बच्चे की निगरानी करने के लिए तैयार रहना चाहिए।
इन तैयारी चरणों का पालन करके, मरीज़ एक सहज शल्य चिकित्सा अनुभव और अधिक प्रभावी रिकवरी सुनिश्चित करने में मदद कर सकते हैं।
ऑर्कियोपेक्सी: चरण-दर-चरण प्रक्रिया
ऑर्कियोपेक्सी प्रक्रिया के दौरान क्या अपेक्षा की जानी चाहिए, यह समझने से चिंता को कम करने और रोगियों और उनके परिवारों को इस अनुभव के लिए तैयार करने में मदद मिल सकती है। प्रक्रिया से पहले, उसके दौरान और उसके बाद क्या होता है, इसका चरण-दर-चरण अवलोकन यहां दिया गया है:
- प्रक्रिया से पहले:
- सर्जिकल सेंटर पर आगमन: मरीज शल्य चिकित्सा सुविधा पर पहुंचते हैं, जहां उनकी जांच की जाएगी तथा आवश्यक कागजी कार्रवाई पूरी की जाएगी।
- प्रीऑपरेटिव असेसमेंट: एक नर्स प्रीऑपरेटिव मूल्यांकन करेगी, जिसमें महत्वपूर्ण संकेतों की जांच और प्रक्रिया की पुष्टि शामिल है। सर्जन किसी भी अंतिम क्षण के सवालों का जवाब देने के लिए भी आ सकता है।
- संज्ञाहरण प्रशासन: ऑपरेशन रूम में पहुंचने के बाद, मरीज को एनेस्थीसिया दिया जाएगा। यह सामान्य एनेस्थीसिया हो सकता है, जिसका मतलब है कि मरीज प्रक्रिया के दौरान सो जाएगा, या मामले के आधार पर बेहोशी के साथ स्थानीय एनेस्थीसिया दिया जा सकता है।
- प्रक्रिया के दौरान:
- चीरा: सर्जन वंक्षण नलिका तक पहुंचने के लिए कमर के क्षेत्र में एक छोटा सा चीरा लगाएगा, जहां अवरोहित अंडकोष स्थित होता है।
- अंडकोष गतिशीलता: सर्जन अंडकोष के नीचे उतरे हिस्से का पता लगाएगा और उसे सावधानीपूर्वक अंडकोश में ले जाएगा। इसमें अंडकोष को नीचे उतरने से रोकने वाले किसी भी ऊतक को हटाना शामिल हो सकता है।
- फिक्सेशन: एक बार जब अंडकोष सही स्थिति में आ जाता है, तो सर्जन टांके लगाकर उसे सुरक्षित कर देता है। इससे अंडकोष को पेट में वापस जाने से रोकने में मदद मिलती है।
- क्लोजर: यह सुनिश्चित करने के बाद कि अंडकोष सही स्थिति में है, सर्जन टांके या सर्जिकल गोंद से चीरा बंद कर देगा। यह प्रक्रिया आम तौर पर लगभग 30 मिनट से एक घंटे तक चलती है।
- प्रक्रिया के बाद:
- रोग निव्रति कमरा: मरीजों को रिकवरी रूम में ले जाया जाता है, जहां एनेस्थीसिया से उठने के बाद उनकी निगरानी की जाती है। महत्वपूर्ण संकेतों की जांच की जाती है, और दर्द प्रबंधन शुरू किया जाता है।
- निर्वहन निर्देश: एक बार जब मरीज़ स्थिर और सतर्क हो जाता है, तो उसे डिस्चार्ज निर्देश दिए जाएँगे। इसमें दर्द प्रबंधन, गतिविधि प्रतिबंध और संभावित जटिलताओं के संकेतों पर नज़र रखने की जानकारी शामिल है।
- बाद का अपॉइंटमेंट: उपचार की निगरानी करने तथा यह सुनिश्चित करने के लिए कि अंडकोष सही स्थिति में है, अनुवर्ती नियुक्ति निर्धारित की जाएगी।
ऑर्कियोपेक्सी की चरण-दर-चरण प्रक्रिया को समझने से, मरीज और उनके परिवार इस प्रक्रिया के बारे में अधिक तैयार और सूचित महसूस कर सकते हैं।
ऑर्कियोपेक्सी के जोखिम और जटिलताएं
किसी भी शल्य प्रक्रिया की तरह, ऑर्कियोपेक्सी में भी कुछ जोखिम और संभावित जटिलताएँ होती हैं। जबकि अधिकांश रोगियों को आसानी से ठीक होने का अनुभव होता है, सर्जरी से जुड़े आम और दुर्लभ जोखिमों के बारे में जानना महत्वपूर्ण है।
- सामान्य जोखिम:
- दर्द और बेचैनी: प्रक्रिया के बाद थोड़ा दर्द और बेचैनी महसूस होना सामान्य है। इसे आमतौर पर ओवर-द-काउंटर दर्द निवारक या निर्धारित दवाओं से नियंत्रित किया जा सकता है।
- सूजन और चोट: सर्जरी स्थल के आसपास सूजन और चोट लगना आम बात है और आमतौर पर कुछ सप्ताह में ठीक हो जाती है।
- संक्रमण: चीरे वाली जगह पर संक्रमण का खतरा होता है। संक्रमण के लक्षणों में लालिमा, सूजन, गर्मी या स्राव शामिल हैं। इन लक्षणों के होने पर तुरंत चिकित्सा सहायता लेना ज़रूरी है।
- कम आम जोखिम:
- वृषण शोष: दुर्लभ मामलों में, प्रक्रिया के बाद अंडकोष को पर्याप्त रक्त की आपूर्ति नहीं मिल पाती है, जिससे सिकुड़न या शोष हो सकता है। यह एक गंभीर जटिलता है जिसके लिए तत्काल चिकित्सा जांच की आवश्यकता होती है।
- अवरोहित अंडकोष की पुनरावृत्ति: कभी-कभी, सर्जरी के बाद अंडकोष पेट में वापस चला जाता है। यदि ऐसा होता है, तो अतिरिक्त सर्जिकल हस्तक्षेप की आवश्यकता हो सकती है।
- आसपास की संरचनाओं को नुकसान: प्रक्रिया के दौरान आस-पास की संरचनाओं, जैसे रक्त वाहिकाओं या नसों को नुकसान पहुंचने का थोड़ा जोखिम होता है। इससे क्रोनिक दर्द या संवेदना में बदलाव जैसी जटिलताएं हो सकती हैं।
- दुर्लभ जोखिम:
- एनेस्थीसिया जटिलताएँ: हालांकि दुर्लभ, एनेस्थीसिया से जटिलताएं हो सकती हैं, खासकर उन रोगियों में जिन्हें पहले से ही स्वास्थ्य संबंधी समस्याएं हैं। ये हल्की प्रतिक्रियाओं से लेकर अधिक गंभीर जटिलताओं तक हो सकती हैं।
- हर्निया गठन: चीरा स्थल पर हर्निया विकसित होने का थोड़ा जोखिम रहता है, जिसके लिए आगे शल्य चिकित्सा की आवश्यकता हो सकती है।
हालांकि ऑर्कियोपेक्सी से जुड़े जोखिम आम तौर पर कम होते हैं, लेकिन मरीजों और उनके परिवारों के लिए अपने स्वास्थ्य सेवा प्रदाता के साथ किसी भी चिंता पर चर्चा करना आवश्यक है। इन जोखिमों को समझने से सूचित निर्णय लेने और सफल रिकवरी के लिए तैयारी करने में मदद मिल सकती है।
ऑर्कियोपेक्सी के बाद रिकवरी
ऑर्कियोपेक्सी के बाद रिकवरी प्रक्रिया रोगी के लिए सर्वोत्तम परिणाम सुनिश्चित करने के लिए महत्वपूर्ण है। आम तौर पर, रिकवरी का समय रोगी की उम्र, समग्र स्वास्थ्य और सर्जरी की बारीकियों के आधार पर अलग-अलग हो सकता है। अधिकांश रोगी अपनी व्यक्तिगत परिस्थितियों के आधार पर उसी दिन या प्रक्रिया के अगले दिन घर लौटने की उम्मीद कर सकते हैं।
अपेक्षित रिकवरी समयरेखा:
- पहले कुछ दिन: सर्जरी के बाद, मरीजों को कमर के क्षेत्र में कुछ असुविधा, सूजन या चोट का अनुभव हो सकता है। दर्द प्रबंधन आमतौर पर सर्जन द्वारा निर्धारित ओवर-द-काउंटर दर्द निवारक दवाओं के साथ किया जाता है। इस प्रारंभिक अवधि के दौरान आराम करना और किसी भी ज़ोरदार गतिविधि से बचना ज़रूरी है।
- ऑपरेशन के 1-2 सप्ताह बाद: अधिकांश रोगी एक सप्ताह के भीतर धीरे-धीरे हल्की-फुल्की गतिविधियाँ फिर से शुरू कर सकते हैं। हालाँकि, भारी वजन उठाने, दौड़ने या खेलकूद जैसी शारीरिक गतिविधियों से कम से कम दो सप्ताह तक बचना चाहिए। सर्जन के साथ अनुवर्ती नियुक्तियाँ उपचार की निगरानी करने और किसी भी चिंता का समाधान करने में मदद करेंगी।
- ऑपरेशन के 3-4 सप्ताह बाद: इस समय तक, कई मरीज़ स्कूल या काम सहित अपनी सामान्य दिनचर्या में वापस आ सकते हैं। हालाँकि, सर्जन द्वारा अनुमति दिए जाने तक उच्च-प्रभाव वाली गतिविधियों से बचना अभी भी उचित है।
- ऑपरेशन के 6-8 सप्ताह बाद: इस समय तक अधिकांश रोगी पूरी तरह से ठीक हो चुके होंगे, और बची हुई सूजन या तकलीफ़ भी कम हो गई होगी। अनुवर्ती जांच से यह पुष्टि हो जाएगी कि अंडकोष ठीक से नीचे उतर गया है और सामान्य रूप से काम कर रहा है।
देखभाल के बाद के सुझाव:
- घाव की देखभाल: सर्जरी वाली जगह को साफ और सूखा रखें। नहाने और ड्रेसिंग बदलने के बारे में सर्जन के निर्देशों का पालन करें।
- दर्द प्रबंधन: निर्देशित दर्द निवारक दवाओं का उपयोग करें। हल्की-फुल्की असुविधा को प्रबंधित करने के लिए ओवर-द-काउंटर विकल्प भी प्रभावी हो सकते हैं।
- गतिविधि प्रतिबंध: कम से कम चार सप्ताह तक भारी वजन उठाने, जोरदार व्यायाम और खेलकूद से बचें। रक्त संचार को बढ़ावा देने के लिए धीरे-धीरे चलने की सलाह दी जाती है।
- आहार: फाइबर से भरपूर संतुलित आहार कब्ज को रोकने में मदद कर सकता है, जो सर्जरी के बाद बहुत ज़रूरी है। रिकवरी के लिए हाइड्रेटेड रहना भी ज़रूरी है।
- जटिलताओं के संकेत: संक्रमण के लक्षणों के प्रति सतर्क रहें, जैसे कि लालिमा, सूजन या चीरे वाली जगह से स्राव का बढ़ना। अगर बहुत ज़्यादा दर्द या बुखार हो, तो तुरंत अपने स्वास्थ्य सेवा प्रदाता से संपर्क करें।
ऑर्कियोपेक्सी के लाभ
ऑर्कियोपेक्सी रोगियों के लिए कई महत्वपूर्ण स्वास्थ्य सुधार और जीवन की गुणवत्ता के परिणाम प्रदान करता है, विशेष रूप से उन लोगों के लिए जिनके अंडकोष नहीं उतरे हैं। यहाँ कुछ प्रमुख लाभ दिए गए हैं:
- प्रजनन क्षमता संरक्षण: ऑर्कियोपेक्सी के प्राथमिक लाभों में से एक प्रजनन क्षमता को संरक्षित करने की क्षमता है। लंबे समय तक अंडकोष के नीचे न उतरने से शुक्राणु उत्पादन और गुणवत्ता में कमी आ सकती है। अंडकोष को अंडकोश में फिर से स्थापित करके, ऑर्कियोपेक्सी सामान्य वृषण कार्य को बनाए रखने में मदद कर सकता है।
- वृषण कैंसर का जोखिम कम: अध्ययनों से पता चला है कि जिन पुरुषों के अंडकोष नीचे नहीं उतरे हैं, उनमें आगे चलकर वृषण कैंसर विकसित होने का जोखिम अधिक होता है। ऑर्कियोपेक्सी यह सुनिश्चित करके इस जोखिम को काफी हद तक कम कर सकता है कि अंडकोष सामान्य शारीरिक स्थिति में है।
- बेहतर सौंदर्य उपस्थिति: कई रोगियों, विशेष रूप से बच्चों के लिए, अंडकोष को सही स्थिति में रखने से आत्म-सम्मान और शारीरिक छवि में सुधार हो सकता है। यह किशोरावस्था के दौरान विशेष रूप से महत्वपूर्ण है जब शारीरिक बनावट एक महत्वपूर्ण चिंता का विषय बन जाती है।
- वंक्षण हर्निया का जोखिम कम हो जाता है: अंडकोषों का उतरना वंक्षण हर्निया के बढ़ते जोखिम से जुड़ा हो सकता है। ऑर्कियोपेक्सी यह सुनिश्चित करके इस जोखिम को कम करने में मदद कर सकता है कि अंडकोष अंडकोश के भीतर ठीक से स्थित है।
- जीवन की उन्नत गुणवत्ता: कुल मिलाकर, ऑर्कियोपेक्सी करवाने वाले मरीज़ अक्सर जीवन की बेहतर गुणवत्ता की रिपोर्ट करते हैं। इसमें बेहतर शारीरिक आराम, संभावित स्वास्थ्य समस्याओं के बारे में कम चिंता और अधिक सकारात्मक आत्म-छवि शामिल है।
भारत में ऑर्कियोपेक्सी की लागत
भारत में ऑर्कियोपेक्सी की औसत लागत ₹30,000 से लेकर ₹1,00,000 तक है। यह लागत अस्पताल के स्थान, सर्जन के अनुभव और आवश्यक किसी भी अतिरिक्त उपचार जैसे कारकों के आधार पर भिन्न हो सकती है।
कीमत कई प्रमुख कारकों के आधार पर भिन्न हो सकती है:
अस्पताल: अलग-अलग अस्पतालों में अलग-अलग मूल्य संरचनाएं होती हैं। अपोलो हॉस्पिटल्स जैसे प्रसिद्ध संस्थान व्यापक देखभाल और उन्नत सुविधाएं प्रदान कर सकते हैं, जो समग्र लागत को प्रभावित कर सकते हैं।
स्थान: जिस शहर और क्षेत्र में ऑर्कियोपेक्सी किया जाता है, वहां रहने के खर्च और स्वास्थ्य देखभाल की कीमतों में अंतर के कारण लागत प्रभावित हो सकती है।
कमरे के प्रकार: आवास का चुनाव (सामान्य वार्ड, अर्ध-निजी, निजी, आदि) कुल लागत को महत्वपूर्ण रूप से प्रभावित कर सकता है।
जटिलताओं: प्रक्रिया के दौरान या बाद में किसी भी जटिलता के कारण अतिरिक्त खर्च हो सकता है।
अपोलो हॉस्पिटल्स में, हम पारदर्शी संचार और व्यक्तिगत देखभाल योजनाओं को प्राथमिकता देते हैं। अपोलो हॉस्पिटल्स भारत में ऑर्कियोपेक्सी के लिए सबसे अच्छा अस्पताल है क्योंकि हमारी विश्वसनीय विशेषज्ञता, उन्नत बुनियादी ढाँचा और रोगी परिणामों पर निरंतर ध्यान केंद्रित है। हम भारत में ऑर्कियोपेक्सी की इच्छा रखने वाले भावी रोगियों को प्रक्रिया की लागत के बारे में विस्तृत जानकारी और वित्तीय योजना में सहायता के लिए सीधे हमसे संपर्क करने के लिए प्रोत्साहित करते हैं।
अपोलो हॉस्पिटल्स के साथ आपको निम्नलिखित सुविधाएं मिलती हैं:
विश्वसनीय चिकित्सा विशेषज्ञता
व्यापक देखभाल सेवाएं
उत्कृष्ट मूल्य और गुणवत्ता देखभाल
यह अपोलो हॉस्पिटल्स को भारत में ऑर्कियोपेक्सी के लिए पसंदीदा विकल्प बनाता है।
ऑर्कियोपेक्सी के बारे में अक्सर पूछे जाने वाले प्रश्न
सर्जरी से पहले मुझे क्या खाना चाहिए?
सर्जरी से पहले अपने सर्जन के आहार निर्देशों का पालन करना ज़रूरी है। आम तौर पर, आपको सर्जरी से पहले रात को हल्का भोजन करने और आधी रात के बाद खाने या पीने से बचने की सलाह दी जा सकती है। इससे एनेस्थीसिया के दौरान जटिलताओं के जोखिम को कम करने में मदद मिलती है।क्या मैं सर्जरी से पहले अपनी नियमित दवाएँ ले सकता हूँ?
अपनी नियमित दवाओं के बारे में हमेशा अपने सर्जन से सलाह लें। सर्जरी से पहले कुछ दवाओं को रोकना या समायोजित करना पड़ सकता है, खासकर रक्त पतला करने वाली दवाएं या रक्त शर्करा के स्तर को प्रभावित करने वाली दवाएं।पुनर्प्राप्ति अवधि के दौरान मुझे क्या उम्मीद करनी चाहिए?
सर्जरी के बाद कमर के क्षेत्र में कुछ असुविधा और सूजन की उम्मीद करें। दर्द प्रबंधन प्रदान किया जाएगा, और आपको सुचारू रूप से ठीक होने के लिए अपने सर्जन के निर्देशों का बारीकी से पालन करना चाहिए।मुझे कितने समय तक अस्पताल में रहना होगा?
अधिकांश रोगी उसी दिन या प्रक्रिया के अगले दिन घर जा सकते हैं। आपका सर्जन आपकी रिकवरी प्रगति के आधार पर उचित डिस्चार्ज समय निर्धारित करेगा।ऑर्कियोपेक्सी के बाद मेरा बच्चा कब स्कूल लौट सकता है?
सर्जरी के बाद बच्चे आमतौर पर एक सप्ताह के भीतर स्कूल जा सकते हैं, लेकिन उन्हें कम से कम दो सप्ताह तक शारीरिक शिक्षा कक्षाओं और खेलों से बचना चाहिए। व्यक्तिगत सलाह के लिए हमेशा अपने सर्जन से सलाह लें।क्या ऑर्कियोपेक्सी के कोई दीर्घकालिक प्रभाव हैं?
ऑर्कियोपेक्सी आम तौर पर सुरक्षित और प्रभावी है, जिसका दीर्घकालिक प्रभाव न्यूनतम है। अधिकांश रोगियों में प्रजनन क्षमता में सुधार और कैंसर के जोखिम में कमी देखी गई है। निगरानी के लिए अपने स्वास्थ्य सेवा प्रदाता के साथ नियमित अनुवर्ती कार्रवाई आवश्यक है।सर्जरी के बाद मुझे किन लक्षणों पर ध्यान देना चाहिए?
संक्रमण के लक्षणों पर नज़र रखें, जैसे कि लालिमा, सूजन या चीरे वाली जगह से स्राव का बढ़ना। गंभीर दर्द या बुखार होने पर भी तुरंत अपने स्वास्थ्य सेवा प्रदाता से संपर्क करें।क्या मैं सर्जरी के बाद नहा सकता हूँ?
आपका सर्जन नहाने के बारे में विशेष निर्देश देगा। आम तौर पर, आपको कुछ दिनों तक सर्जरी वाली जगह को भिगोने से बचने की सलाह दी जा सकती है, जब तक कि चीरा ठीक न हो जाए।क्या ऑर्कियोपेक्सी एक दर्दनाक प्रक्रिया है?
सर्जरी के बाद कुछ असुविधा होने की उम्मीद है, लेकिन आमतौर पर निर्धारित दवाओं से दर्द को नियंत्रित किया जा सकता है। ज़्यादातर मरीज़ पाते हैं कि कुछ दिनों के भीतर दर्द काफ़ी हद तक कम हो जाता है।यदि सर्जरी के बाद भी मेरा अंडकोष नीचे नहीं आता तो क्या होगा?
दुर्लभ मामलों में, ऑर्कियोपेक्सी के बाद अंडकोष पूरी तरह से नीचे नहीं आ पाता है। यदि ऐसा होता है, तो आपका सर्जन समस्या को हल करने के लिए आगे के मूल्यांकन या अतिरिक्त प्रक्रियाओं की सिफारिश कर सकता है।क्या वयस्क भी ऑर्कियोपेक्सी करवा सकते हैं?
हां, ऑर्कियोपेक्सी वयस्कों पर भी किया जा सकता है, हालांकि यह आमतौर पर बच्चों में किया जाता है। वयस्क रोगियों के लिए अलग-अलग विचार हो सकते हैं, और गहन मूल्यांकन आवश्यक है।ऑर्कियोपेक्सी के दौरान किस प्रकार का एनेस्थीसिया प्रयोग किया जाता है?
ऑर्कियोपेक्सी आमतौर पर सामान्य एनेस्थीसिया के तहत किया जाता है, जिससे यह सुनिश्चित होता है कि प्रक्रिया के दौरान रोगी पूरी तरह से बेहोश और दर्द मुक्त हो।सर्जरी में कितना समय लगता है?
ऑर्कियोपेक्सी की अवधि अलग-अलग हो सकती है लेकिन आम तौर पर इसमें 1 से 2 घंटे लगते हैं। आपका सर्जन आपके विशिष्ट मामले के आधार पर अधिक सटीक अनुमान प्रदान करेगा।क्या सर्जरी के बाद मेरे शरीर पर निशान रह जायेंगे?
ऑर्कियोपेक्सी के बाद कुछ निशान रह जाते हैं, लेकिन चीरे आमतौर पर छोटे होते हैं और गुप्त स्थानों पर लगाए जाते हैं। निशान आमतौर पर समय के साथ फीके पड़ जाते हैं।क्या मैं सर्जरी के बाद गाड़ी चला सकता हूँ?
सर्जरी के बाद कम से कम 24 घंटे तक गाड़ी चलाने से बचना उचित है, खासकर यदि आप सामान्य एनेस्थीसिया के प्रभाव में थे। व्यक्तिगत सलाह के लिए हमेशा अपने सर्जन से सलाह लें।रिकवरी के दौरान मुझे किन गतिविधियों से बचना चाहिए?
सर्जरी के बाद कम से कम चार सप्ताह तक भारी वजन उठाने, जोरदार व्यायाम और खेलकूद से बचें। उपचार को बढ़ावा देने के लिए धीरे-धीरे चलने की सलाह दी जाती है।क्या ऑर्कियोपेक्सी से जटिलताओं का खतरा है?
किसी भी शल्य प्रक्रिया की तरह, इसमें भी जोखिम शामिल हैं, जिसमें संक्रमण, रक्तस्राव और एनेस्थीसिया से संबंधित जटिलताएं शामिल हैं। हालाँकि, ऑर्कियोपेक्सी को आम तौर पर सुरक्षित माना जाता है।सर्जरी के बाद मुझे कितनी बार अपने सर्जन से मिलना चाहिए?
आमतौर पर सर्जरी के बाद कुछ हफ़्तों के भीतर अनुवर्ती नियुक्तियाँ निर्धारित की जाती हैं ताकि उपचार की निगरानी की जा सके। आपका सर्जन एक व्यक्तिगत अनुवर्ती योजना प्रदान करेगा।यदि मुझे रिकवरी के दौरान कोई चिंता हो तो क्या होगा?
यदि आपको कोई चिंता हो या रिकवरी के दौरान असामान्य लक्षण अनुभव हों, तो मार्गदर्शन के लिए अपने स्वास्थ्य सेवा प्रदाता से संपर्क करने में संकोच न करें।क्या ऑर्कियोपेक्सी मेरे बच्चे के विकास को प्रभावित कर सकता है?
ऑर्कियोपेक्सी को सामान्य वृषण कार्य और विकास को बढ़ावा देने के लिए डिज़ाइन किया गया है। अधिकांश बच्चों को इस प्रक्रिया के बाद उनके समग्र विकास पर कोई प्रतिकूल प्रभाव नहीं पड़ता है।
निष्कर्ष
ऑर्कियोपेक्सी एक महत्वपूर्ण शल्य चिकित्सा प्रक्रिया है जो अंडकोष के उतरने की समस्या को संबोधित करती है, जिससे कई स्वास्थ्य लाभ मिलते हैं और रोगियों के जीवन की गुणवत्ता में सुधार होता है। यदि आप या आपका बच्चा इस स्थिति का सामना कर रहे हैं, तो सबसे अच्छा उपाय जानने के लिए किसी चिकित्सा पेशेवर से परामर्श करना आवश्यक है। प्रारंभिक हस्तक्षेप से बेहतर परिणाम मिल सकते हैं, इसलिए विशेषज्ञ की सलाह लेने में संकोच न करें।




 चेन्नई के आसपास का सबसे अच्छा अस्पताल
चेन्नई के आसपास का सबसे अच्छा अस्पताल
