- Enfermedades y afecciones
- Leishmaniasis: causas, síntomas, diagnóstico, tratamiento y prevención
Leishmaniasis: causas, síntomas, diagnóstico, tratamiento y prevención
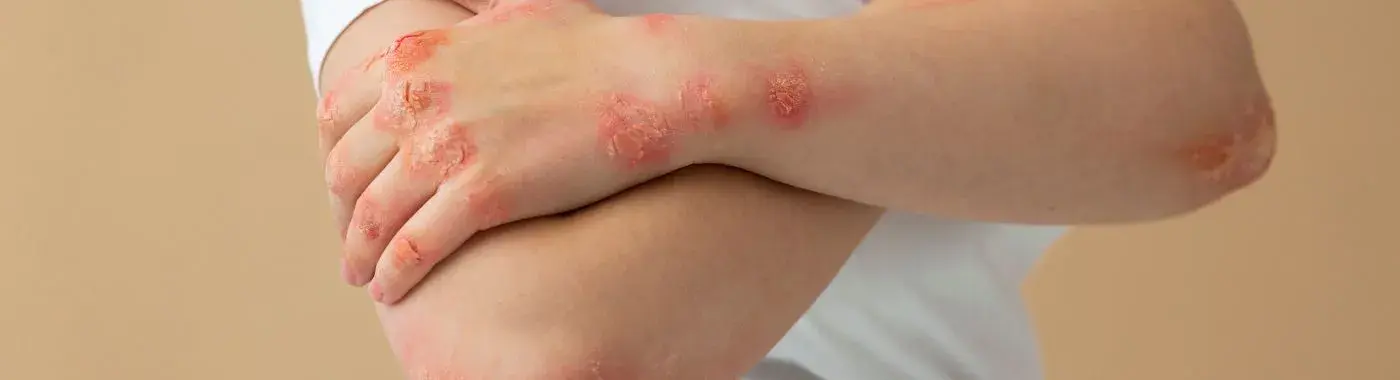
Leishmaniasis: comprender la enfermedad, sus causas, síntomas y tratamiento
Introducción
La leishmaniasis es una enfermedad compleja y a menudo malinterpretada, causada por parásitos del género Leishmania. Se transmite por la picadura de flebótomos infectados y puede causar diversos problemas de salud, desde lesiones cutáneas leves hasta enfermedades sistémicas graves. La importancia de la leishmaniasis reside no solo en su impacto en la salud individual, sino también en sus implicaciones para la salud pública, especialmente en regiones endémicas. Este artículo pretende ofrecer una visión general de la leishmaniasis, incluyendo su definición, causas, síntomas, diagnóstico, opciones de tratamiento, complicaciones, estrategias de prevención y pronóstico.
Definición
¿Qué es la leishmaniasis?
La leishmaniasis es una enfermedad transmitida por vectores causada por parásitos protozoarios pertenecientes a la especie Leishmania. Existen varias formas de leishmaniasis, que se clasifican principalmente en tres tipos: leishmaniasis cutánea, leishmaniasis mucocutánea y leishmaniasis visceral. Cada tipo presenta síntomas y problemas de salud diferentes, por lo que es fundamental comprender las particularidades de la enfermedad para un manejo y una prevención eficaces.
Causas y factores de riesgo
Causas infecciosas/ambientales
La leishmaniasis se produce principalmente por la picadura de flebótomos hembra infectados, presentes en regiones tropicales y subtropicales. Los parásitos de Leishmania se transmiten cuando el flebótomo se alimenta de la sangre de un huésped. Factores ambientales como el clima, la urbanización y la deforestación pueden influir en la distribución de los flebótomos y, en consecuencia, en la incidencia de la leishmaniasis. Las zonas con agua estancada, alta humedad y temperaturas cálidas son especialmente propicias para la reproducción de flebótomos.
Causas genéticas/autoinmunes
Si bien la leishmaniasis es principalmente una enfermedad infecciosa, ciertos factores genéticos y autoinmunes pueden influir en la susceptibilidad de una persona a la infección. Algunas personas pueden tener predisposiciones genéticas que afectan su respuesta inmunitaria a los parásitos de Leishmania, haciéndolas más vulnerables a las formas graves de la enfermedad. Sin embargo, se necesita más investigación para comprender completamente estos componentes genéticos.
Factores dietéticos y de estilo de vida
El estilo de vida y los hábitos alimentarios también pueden influir en el riesgo de desarrollar leishmaniasis. Por ejemplo, las personas que pasan mucho tiempo al aire libre en zonas endémicas, especialmente en entornos rurales, tienen un mayor riesgo. Además, la desnutrición puede debilitar el sistema inmunitario, dificultando que el organismo combata las infecciones, incluida la leishmaniasis.
Factores de riesgo clave
- Ubicación geográfica: Las regiones endémicas incluyen partes de América del Sur, África, Oriente Medio y Asia.
- Años: Los niños y los adultos mayores pueden ser más susceptibles debido a sistemas inmunes más débiles.
- Género: Los varones suelen correr un mayor riesgo debido a la exposición ocupacional en zonas endémicas.
- Condiciones subyacentes: Las personas con sistemas inmunológicos comprometidos, como aquellas con VIH/SIDA o diabetes, tienen mayor riesgo de sufrir formas graves de leishmaniasis.
Síntomas
Síntomas comunes de la leishmaniasis
Los síntomas de la leishmaniasis varían según el tipo de infección:
- Leishmaniasis cutánea: Esta forma suele presentarse como llagas o úlceras cutáneas que pueden ser indoloras o dolorosas. Las lesiones pueden aparecer semanas o meses después de la picadura del flebótomo y pueden sanar espontáneamente, aunque pueden dejar cicatrices.
- Leishmaniasis mucocutánea: Este tipo afecta las membranas mucosas, provocando síntomas como congestión nasal, hemorragia nasal y lesiones en la boca y la garganta. Puede causar desfiguración significativa si no se trata.
- Leishmaniasis visceral: También conocida como kala-azar, esta forma grave afecta los órganos internos, en particular el hígado y el bazo. Los síntomas incluyen fiebre, pérdida de peso, anemia e inflamación del bazo y el hígado. Esta forma puede ser potencialmente mortal si no se trata a tiempo.
Señales de advertencia maternal
Se debe buscar atención médica inmediata si una persona experimenta:
- Pérdida de peso rápida
- Fiebre persistente
- Dolor o hinchazón abdominal intenso
- Dificultad para respirar o tragar
- Signos de infecciones secundarias en lesiones cutáneas.
Diagnóstico
Evaluación clinica
El diagnóstico de leishmaniasis comienza con una evaluación clínica exhaustiva, que incluye una historia clínica detallada y una exploración física. Los profesionales sanitarios evaluarán los síntomas, la posible exposición a flebótomos y cualquier antecedente de viaje a regiones endémicas.
Pruebas de Diagnóstico
Varias pruebas diagnósticas pueden confirmar la leishmaniasis:
- Pruebas de laboratorio: Los análisis de sangre pueden detectar anticuerpos contra Leishmania o identificar el parásito en muestras de sangre.
- Estudios de imagen: Se pueden utilizar ecografías o tomografías computarizadas para evaluar la afectación de órganos, particularmente en la leishmaniasis visceral.
- Trámites Especializados: Se puede realizar una biopsia de las lesiones cutáneas o una aspiración de médula ósea para identificar directamente el parásito.
Diagnóstico Diferencial
Los profesionales de la salud deben considerar otras afecciones que puedan simular la leishmaniasis, como otras infecciones parasitarias, enfermedades cutáneas o enfermedades sistémicas. Un diagnóstico diferencial exhaustivo es crucial para un tratamiento preciso.
Opciones de tratamiento
Tratamientos médicos
El tratamiento de la leishmaniasis depende del tipo y la gravedad de la enfermedad:
- Leishmaniasis cutánea: Las lesiones localizadas pueden curarse sin tratamiento, pero se pueden utilizar tratamientos tópicos (p. ej., paromomicina o imiquimod) o medicamentos sistémicos (p. ej., antimoniales pentavalentes) para casos más extensos.
- Leishmaniasis mucocutánea: A menudo se requiere tratamiento sistémico con antimoniales pentavalentes o anfotericina B para controlar esta forma de manera efectiva.
- Leishmaniasis visceral: Esta forma grave requiere un tratamiento intensivo con medicamentos como la anfotericina B liposomal o la miltefosina. Puede ser necesaria la hospitalización para monitorización y cuidados paliativos.
Tratamientos no farmacológicos
Además de los tratamientos médicos, las modificaciones del estilo de vida pueden favorecer la recuperación:
- Cambios en la dieta: Una dieta equilibrada rica en vitaminas y minerales puede ayudar a fortalecer el sistema inmunológico.
- Prácticas de higiene: Mantener una buena higiene puede prevenir infecciones secundarias en las lesiones de la piel.
- Terapias alternativas: Algunos pacientes pueden explorar terapias complementarias, pero éstas deben discutirse con los proveedores de atención médica para garantizar la seguridad y la eficacia.
Consideraciones especiales
Los enfoques de tratamiento pueden variar para diferentes poblaciones:
- Pacientes pediátricos: Los niños pueden requerir dosis ajustadas y un control cuidadoso debido al desarrollo de sus cuerpos.
- Pacientes geriátricos: Los adultos mayores pueden tener comorbilidades que complican el tratamiento, requiriendo un enfoque personalizado.
Complicaciones
Complicaciones potenciales
Si no se trata o se controla mal, la leishmaniasis puede provocar complicaciones graves:
- Leishmaniasis cutánea: Pueden aparecer cicatrices e infecciones secundarias que provoquen problemas cutáneos a largo plazo.
- Leishmaniasis mucocutánea: Puede producirse una desfiguración grave y un deterioro funcional de la nariz y la boca.
- Leishmaniasis visceral: Esta forma puede ser mortal si no se trata y provocar complicaciones como insuficiencia orgánica, anemia grave e infecciones secundarias.
Complicaciones a corto y largo plazo
Las complicaciones a corto plazo pueden incluir dolor y malestar por las lesiones, mientras que las complicaciones a largo plazo pueden implicar problemas de salud crónicos, incluidos efectos psicológicos debido a la desfiguración y el estigma social.
Prevención
Estrategias para la Prevención
La prevención de la leishmaniasis implica una combinación de estrategias:
- Cómo evitar las picaduras de flebótomos: Use repelente de insectos, vista mangas y pantalones largos y duerma bajo mosquiteros tratados con insecticidas en áreas endémicas.
- Gestión ambiental: Reducir el agua estancada y mejorar el saneamiento pueden ayudar a controlar las poblaciones de flebótomos.
- la vacunación: Si bien actualmente no existe una vacuna contra la leishmaniasis, se están realizando investigaciones para desarrollar vacunas eficaces.
Recommendations
- Prácticas de higiene: Lavarse las manos regularmente y mantener entornos de vida limpios pueden reducir el riesgo de infección.
- Modificaciones dietéticas: Una dieta nutritiva puede reforzar el sistema inmunológico, haciéndolo más resistente a las infecciones.
Pronóstico y perspectiva a largo plazo
Curso típico de la enfermedad
El pronóstico de la leishmaniasis varía según el tipo de infección y la rapidez del tratamiento. La leishmaniasis cutánea suele resolverse con tratamiento, mientras que la leishmaniasis visceral requiere intervención médica inmediata para prevenir consecuencias graves.
Factores que influyen en el pronóstico
Varios factores pueden influir en el pronóstico general:
- Diagnostico temprano: La identificación y el tratamiento oportunos mejoran significativamente los resultados.
- Adherencia al tratamiento: Seguir los regímenes de tratamiento prescritos es crucial para la recuperación y la prevención de complicaciones.
Preguntas Frecuentes (FAQ)
- ¿Cuáles son los principales síntomas de la leishmaniasis? Los síntomas varían según el tipo, pero pueden incluir llagas en la piel, fiebre, pérdida de peso e inflamación del hígado o el bazo. Se requiere atención médica inmediata si los síntomas son graves.
- ¿Cómo se diagnostica la leishmaniasis? El diagnóstico implica una evaluación clínica, pruebas de laboratorio, estudios de imágenes y, a veces, biopsias para confirmar la presencia de parásitos de Leishmania.
- ¿Qué tratamientos existen para la leishmaniasis? Los tratamientos incluyen medicamentos tópicos y sistémicos, con opciones que varían según el tipo y la gravedad de la enfermedad.
- ¿Se puede prevenir la leishmaniasis? Sí, las estrategias de prevención incluyen evitar las picaduras de mosquitos, mejorar el saneamiento y utilizar repelentes de insectos.
- ¿La leishmaniasis es contagiosa? No, la leishmaniasis no es contagiosa y se transmite a través de la picadura de flebótomos, no por contacto de persona a persona.
- ¿Cuáles son los efectos a largo plazo de la leishmaniasis? Los efectos a largo plazo pueden incluir cicatrices, desfiguración e impactos psicológicos, particularmente por la leishmaniasis mucocutánea.
- ¿Quién tiene mayor riesgo de padecer leishmaniasis? Las personas que viven o viajan a zonas endémicas, aquellas con sistemas inmunes debilitados y quienes trabajan al aire libre corren un mayor riesgo.
- ¿Cuánto tiempo dura el tratamiento de la leishmaniasis? La duración del tratamiento varía; la leishmaniasis cutánea puede durar semanas, mientras que la leishmaniasis visceral puede requerir varias semanas o meses de terapia.
- ¿Existen vacunas contra la leishmaniasis? Actualmente no existen vacunas aprobadas contra la leishmaniasis, pero se están realizando investigaciones al respecto.
- ¿Cuándo debo consultar al médico por leishmaniasis? Busque atención médica si experimenta síntomas como fiebre persistente, pérdida de peso significativa o lesiones en la piel que no cicatrizan.
Cuándo ver a un doctor
Se debe buscar atención médica inmediata si experimenta:
- Dolor o hinchazón abdominal intenso
- Pérdida rápida de peso o fiebre persistente
- Dificultad para respirar o tragar
- Signos de infecciones secundarias en lesiones cutáneas.
Conclusión y descargo de responsabilidad
La leishmaniasis es un problema de salud pública importante que requiere concientización y comprensión. Al reconocer los síntomas, comprender las causas y conocer las opciones de tratamiento, las personas pueden tomar medidas proactivas para protegerse a sí mismas y a sus comunidades. Este artículo sirve como una guía completa sobre la leishmaniasis, pero es fundamental consultar con profesionales de la salud para obtener asesoramiento y tratamiento médico personalizado.
Descargo de responsabilidad: Este artículo es solo informativo y no sustituye la consulta médica profesional. Consulte siempre con un profesional de la salud para obtener diagnóstico y opciones de tratamiento adaptadas a sus necesidades individuales.


 El mejor hospital cerca de mí en Chennai
El mejor hospital cerca de mí en Chennai

