
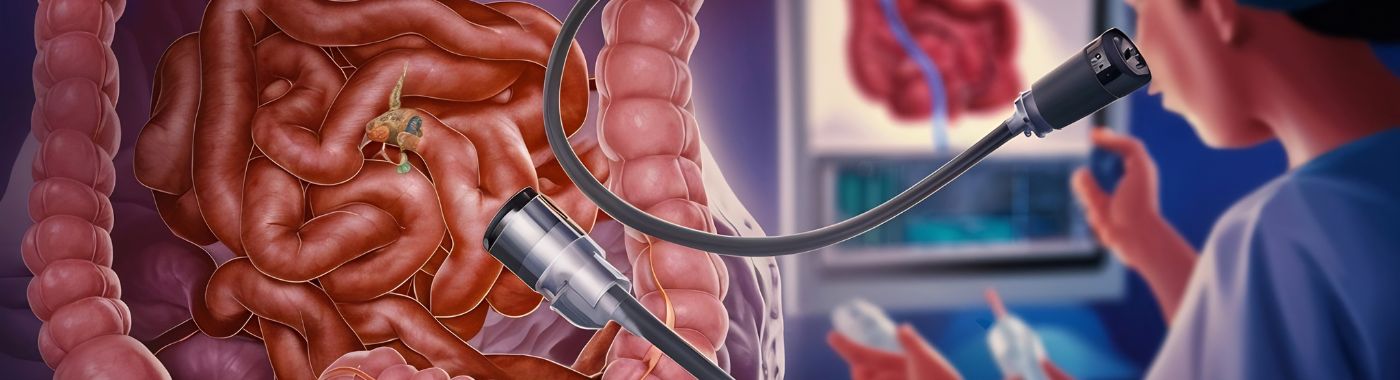
Kolonoskopija je medicinski postupak koji omogućuje zdravstvenim djelatnicima pregled unutarnje sluznice debelog crijeva, što uključuje rektum i debelo crijevo. Ovaj pregled se provodi pomoću fleksibilne cijevi koja se naziva kolonoskop, opremljene svjetlom i kamerom. Kolonoskop se uvodi kroz rektum i prolazi kroz debelo crijevo, pružajući slike crijevne sluznice u stvarnom vremenu.
Primarna svrha kolonoskopije je otkrivanje abnormalnosti u debelom crijevu, poput polipa, tumora, upala ili krvarenja. To je ključan alat u ranom otkrivanju i prevenciji raka debelog crijeva, jednog od vodećih uzroka smrti povezanih s rakom. Identificiranjem i uklanjanjem polipa tijekom postupka, zdravstveni djelatnici mogu značajno smanjiti rizik od razvoja raka debelog crijeva.
Kolonoskopija se također koristi za dijagnosticiranje raznih gastrointestinalnih stanja, uključujući upalnu bolest crijeva (IBD), Crohnovu bolest i ulcerozni kolitis. Osim toga, može pomoći u istraživanju simptoma poput neobjašnjive boli u trbuhu, rektalnog krvarenja ili promjena u navikama pražnjenja crijeva.
Zašto se izvodi kolonoskopija?
Kolonoskopija se obično preporučuje osobama koje imaju specifične simptome ili stanja koja zahtijevaju daljnje istraživanje. Uobičajeni razlozi za podvrgavanje kolonoskopiji uključuju:
1. Rektalno krvarenje: Ako pacijent ima krv u stolici ili rektalno krvarenje, kolonoskopija može pomoći u utvrđivanju izvora krvarenja, bilo da se radi o hemoroidima, polipima ili ozbiljnijim stanjima poput raka.
2. Neobjašnjiva bol u trbuhu: Uporna bol u trbuhu koja se ne može pripisati drugim uzrocima može navesti liječnika da preporuči kolonoskopiju kako bi se isključili ozbiljni gastrointestinalni problemi.
3. Promjene u navikama pražnjenja crijeva: Značajne promjene u pražnjenju crijeva, poput proljeva ili zatvora koji traju dulje od nekoliko tjedana, mogu potaknuti kolonoskopiju kako bi se istražili temeljni uzroci.
4. Obiteljska anamneza raka debelog crijeva: Osobama s obiteljskom anamnezom kolorektalnog karcinoma ili polipa može se savjetovati da se redovito podvrgavaju kolonoskopijama kao preventivnoj mjeri, čak i ako ne pokazuju simptome.
5. Probir za kolorektalni karcinom: Za osobe s prosječnim rizikom, probirne kolonoskopije preporučuju se od 45. godine života ili ranije za one s faktorima rizika. Ovaj proaktivni pristup ima za cilj otkriti prekancerozne polipe prije nego što se razviju u rak.
6. Praćenje upalnih bolesti crijeva: Pacijentima s dijagnozom IBD-a mogu biti potrebne redovite kolonoskopije kako bi se pratilo stanje i procijenila učinkovitost liječenja.
7. Praćenje abnormalnih snimaka: Ako drugi slikovni testovi, poput CT-a ili MRI-a, otkriju abnormalnosti u debelom crijevu, za daljnju procjenu može biti potrebna kolonoskopija.
Indikacije za kolonoskopiju
Nekoliko kliničkih situacija i nalaza može ukazivati na potrebu za kolonoskopijom. To uključuje:
-Pozitivan test na okultno krvarenje u stolici (FOBT): Ako test stolice pokazuje prisutnost krvi, često se preporučuje kolonoskopija kako bi se utvrdio uzrok.
-Abnormalni rezultati snimanja: Nalazi slikovnih pretraga, poput polipa ili masa otkrivenih CT-om, mogu zahtijevati kolonoskopiju za daljnja istraživanja.
-Povijest polipa: Pacijenti s anamnezom kolorektalnih polipa imaju povećan rizik od razvoja novih polipa ili kolorektalnog karcinoma, što redovite kolonoskopije čini bitnima za praćenje.
- Simptomi IBD-a: Pacijentima sa simptomima koji su u skladu s upalnom bolešću crijeva, poput kroničnog proljeva, bolova u trbuhu i gubitka težine, može biti potrebna kolonoskopija za dijagnozu i liječenje.
- Dob i faktori rizika: Osobama starijim od 45 godina ili onima s obiteljskom anamnezom kolorektalnog karcinoma ili genetskim sindromima povezanim s povećanim rizikom često se savjetuje da se podvrgnu probirnim kolonoskopijama.
-Nadzor nakon liječenja raka: Pacijentima koji su liječeni od kolorektalnog karcinoma mogu biti potrebne redovite kolonoskopije kako bi se pratila mogućnost recidiva.
Vrste kolonoskopije
Iako ne postoje različite podvrste kolonoskopije, postoje klinički prepoznate varijacije u tehnici i svrsi. To uključuje:
1. Dijagnostička kolonoskopija: Ovo je standardni postupak koji se provodi za istraživanje simptoma ili abnormalnosti. Cilj mu je dijagnosticirati stanja koja utječu na debelo crijevo i rektum.
2. Probirna kolonoskopija: Ova vrsta se izvodi kod asimptomatskih osoba kako bi se rano otkrili prekancerozni polipi ili kolorektalni karcinom. To je preventivna mjera koja se preporučuje osobama s prosječnim rizikom počevši od 45. godine života.
3. Terapeutska kolonoskopija: U nekim slučajevima, kolonoskopija se koristi ne samo za dijagnozu već i za liječenje. Tijekom postupka, zdravstveni djelatnici mogu ukloniti polipe, uzeti biopsije ili liječiti krvareće lezije.
4. Virtualna kolonoskopija: Također poznata kao CT kolonografija, ovo je neinvazivna tehnika snimanja koja koristi CT skeniranje za stvaranje virtualne slike debelog crijeva. Iako nije zamjena za tradicionalnu kolonoskopiju, može se koristiti za probir kod pacijenata koji ne mogu podvrgnuti standardnom postupku.
Zaključno, kolonoskopija je ključan postupak za dijagnosticiranje i sprječavanje ozbiljnih gastrointestinalnih stanja, posebno kolorektalnog karcinoma. Razumijevanje razloga za postupak, indikacija za njegovu upotrebu i dostupnih vrsta kolonoskopije može osnažiti pacijente da se uključe u proaktivno upravljanje zdravljem. Redoviti pregledi i pravovremene intervencije mogu dovesti do boljih ishoda i poboljšane kvalitete života.
Kontraindikacije za kolonoskopiju
Iako je kolonoskopija vrijedan alat za dijagnosticiranje i sprječavanje kolorektalnih problema, određena stanja ili čimbenici mogu učiniti pacijenta neprikladnim za postupak. Razumijevanje ovih kontraindikacija ključno je i za pacijente i za zdravstvene djelatnike kako bi se osigurala sigurnost i učinkovitost.
1. Teška kardiopulmonalna bolest: Pacijenti sa značajnim srčanim ili plućnim tegobama mogu biti izloženi povećanom riziku tijekom sedacije i samog postupka. Stanja poput teške kronične opstruktivne plućne bolesti (KOPB) ili nestabilne angine mogu zakomplicirati postupak.
2. Začepljenje crijeva: Ako pacijent ima potpunu ili djelomičnu crijevnu opstrukciju, provođenje kolonoskopije može biti opasno. Postupak može pogoršati opstrukciju ili dovesti do perforacije crijeva.
3. Nedavna operacija crijeva: Osobe koje su nedavno podvrgnute operaciji crijeva možda nisu prikladni kandidati za kolonoskopiju. Proces ozdravljenja može biti ugrožen, a rizik od komplikacija se povećava.
4. Aktivno gastrointestinalno krvarenje: Pacijenti koji imaju aktivno krvarenje iz gastrointestinalnog trakta možda nisu prikladni kandidati za kolonoskopiju dok se krvarenje ne stavi pod kontrolu. Postupak bi mogao pogoršati krvarenje ili zakomplicirati dijagnozu.
5. Teška upalna bolest crijeva (IBD): U slučajevima teškog ulceroznog kolitisa ili Crohnove bolesti, debelo crijevo može biti previše upaljeno da bi se sigurno izvela kolonoskopija. U takvim situacijama mogu se razmotriti alternativne dijagnostičke metode.
6. Alergijske reakcije na sedative: Ako pacijent ima poznatu alergiju na sedative koji se obično koriste tijekom kolonoskopije, to bi moglo predstavljati značajan rizik. Možda će biti potrebno istražiti alternativne metode sedacije ili anestezije.
7. Trudnoća: Iako nije apsolutna kontraindikacija, kolonoskopiji tijekom trudnoće se pristupa s oprezom. Rizici za majku i fetus moraju se pažljivo odvagnuti.
8. Nemogućnost slijeđenja uputa: Pacijenti koji ne mogu slijediti upute prije postupka, poput prehrambenih ograničenja ili pripreme crijeva, možda nisu prikladni kandidati. Pravilna priprema je ključna za uspješnu kolonoskopiju.
9. Teška dehidracija ili neravnoteža elektrolita: Pacijenti sa značajnom dehidracijom ili neravnotežom elektrolita mogu se suočiti s povećanim rizicima tijekom postupka. Ta stanja treba riješiti prije zakazivanja kolonoskopije.
10. Određeni lijekovi: Neke lijekove, posebno antikoagulanse ili lijekove za razrjeđivanje krvi, možda će trebati prilagoditi ili privremeno prekinuti prije postupka. Pacijenti bi trebali razgovarati o svojoj povijesti lijekova sa svojim liječnikom.
Kako se pripremiti za kolonoskopiju
Priprema za kolonoskopiju ključan je korak koji osigurava sigurnost i učinkovitost postupka. Pravilna priprema pomaže u čišćenju debelog crijeva od bilo kakve stolice, omogućujući jasan pogled na crijevnu sluznicu. Evo sveobuhvatnog vodiča o tome kako se pripremiti za kolonoskopiju:
1. Promjene u prehrani: Otprilike tri dana prije postupka, pacijentima se obično savjetuje da prijeđu na prehranu s niskim udjelom vlakana. To uključuje izbjegavanje cjelovitih žitarica, orašastih plodova, sjemenki te sirovog voća i povrća. Umjesto toga, odlučite se za bijeli kruh, rižu i dobro kuhano povrće.
2. Bistra tekuća dijeta: Dan prije kolonoskopije, pacijenti će morati slijediti dijetu s bistrim tekućinama. To uključuje vodu, juhu, bistre sokove (bez pulpe) i želatinu. Izbjegavajte tekućine crvene ili ljubičaste boje, jer se tijekom postupka mogu zamijeniti za krv.
3. Priprema crijeva: Pacijentima će se propisati otopina za pripremu crijeva, laksativ koji pomaže u čišćenju debelog crijeva. Ova se otopina obično uzima večer prije postupka i može zahtijevati pijenje velike količine tekućine. Važno je pažljivo slijediti upute kako biste osigurali da je debelo crijevo adekvatno pripremljeno.
4. Hidratacija: Održavanje hidratacije ključno je tijekom faze pripreme. Pacijenti trebaju piti puno bistre tekućine kako bi spriječili dehidraciju, posebno nakon uzimanja otopine za pripremu crijeva.
5. Lijekovi: Pacijenti trebaju obavijestiti svog liječnika o svim lijekovima koje uzimaju. Neke lijekove, posebno lijekove za razrjeđivanje krvi, možda će trebati prilagoditi prije postupka. Slijedite upute liječnika o tome koje lijekove uzimati, a koje preskočiti.
6. Prijevozni aranžmani: Budući da se tijekom kolonoskopije obično koristi sedacija, pacijentima će nakon toga trebati netko tko će ih odvesti kući. Važno je unaprijed organizirati prijevoz.
7. Odjeća i udobnost: Na dan postupka nosite udobnu, široku odjeću. Pacijente možete zamoliti da se presvuku u bolničku haljinu, ali udobna odjeća može pomoći u ublažavanju bilo kakve tjeskobe.
8. Dođite rano: Pacijenti bi trebali doći u ustanovu rano kako bi imali vremena za prijavu i sve potrebne procjene prije postupka. To također pruža priliku za postavljanje bilo kakvih pitanja u zadnji čas.
9. Razgovarajte o zabrinutostima: Ako pacijenti imaju bilo kakvih nedoumica ili pitanja o postupku, trebali bi ih unaprijed razgovarati sa svojim liječnikom. Razumijevanje onoga što mogu očekivati može pomoći u ublažavanju tjeskobe.
10. Slijedite posebne upute: Svaki pružatelj zdravstvene skrbi može imati specifične upute temeljene na individualnim zdravstvenim potrebama. Za uspješnu kolonoskopiju bitno je strogo slijediti te upute.
Kolonoskopija: Postupak korak po korak
Razumijevanje što očekivati tijekom kolonoskopije može pomoći ublažiti tjeskobu i pripremiti pacijente za iskustvo. Evo detaljnog pregleda postupka:
1. Dolazak i prijava: Po dolasku u ustanovu, pacijenti će se prijaviti i ispuniti svu potrebnu dokumentaciju. Također se od njih može tražiti da dostave kratku medicinsku povijest i potvrde svoje razumijevanje postupka.
2. Pripremna soba: Pacijenti će biti odvedeni u pripremnu sobu gdje će se presvući u bolničku haljinu. Medicinska sestra će započeti intravenoznu (IV) liniju za davanje sedacije i tekućine tijekom postupka.
3. Sedacija: Nakon što stignu u prostoriju za zahvat, pacijenti će primiti sedaciju putem intravenozne cijevi. To im pomaže da se opuste i smanji nelagodu tijekom kolonoskopije. Pacijenti se mogu osjećati pospano i možda se neće sjećati većeg dijela postupka.
4. Pozicioniranje: Pacijenti će ležati na lijevom boku s koljenima privučenim prema prsima. Ovaj položaj omogućuje lakši pristup debelom crijevu.
5. Umetanje kolonoskopa: Liječnik će nježno umetnuti kolonoskop, dugu, fleksibilnu cijev s kamerom i svjetlom, u rektum i voditi je kroz debelo crijevo. Kolonoskop omogućuje liječniku vizualizaciju sluznice debelog crijeva i rektuma.
6. Napuhavanje zraka: Za bolji pregled, u debelo crijevo se može uvesti zrak. To može uzrokovati osjećaj punoće ili grčeva, ali obično je privremeno.
7. Pregled i biopsija: Kako se kolonoskop uvodi, liječnik će pregledati debelo crijevo tražeći bilo kakve abnormalnosti, poput polipa ili upale. Ako je potrebno, mogu se uzeti mali uzorci tkiva (biopsije) za daljnju analizu.
8. Uklanjanje polipa: Ako se pronađu polipi, često se mogu ukloniti tijekom postupka pomoću specijaliziranih alata koji se provlače kroz kolonoskop. To je uobičajena praksa i može pomoći u sprječavanju kolorektalnog karcinoma.
9. Završetak postupka: Nakon što je pregled završen, kolonoskop se polako izvlači. Cijeli postupak obično traje oko 30 do 60 minuta.
10. Oporavak: Nakon postupka, pacijenti će biti odvedeni u prostoriju za oporavak gdje će se pratiti dok sedacija ne popušta. Uobičajeno je osjećati se ošamućeno ili imati blage grčeve.
11. Upute nakon postupka: Nakon što se pacijenti probude i stabiliziraju, zdravstveni tim će im dati upute nakon postupka. To može uključivati preporuke o prehrani i informacije o tome kada očekivati rezultate bilo kakvih biopsija.
12. Prijevoz Početna: Budući da će pacijenti primiti sedaciju, trebat će im netko tko će ih odvesti kući. Važno je izbjegavati vožnju ili upravljanje teškim strojevima do kraja dana.
Rizici i komplikacije kolonoskopije
Iako se kolonoskopija općenito smatra sigurnom, kao i svaki medicinski postupak, nosi određene rizike. Razumijevanje tih rizika može pomoći pacijentima da donesu informirane odluke o svom zdravlju. Evo uobičajenih i rijetkih rizika povezanih s kolonoskopijom:
1. Uobičajeni rizici:
- Neugoda ili grčevi: Mnogi pacijenti osjećaju blagu nelagodu ili grčeve tijekom i nakon postupka, što obično brzo prolazi.
- Nadutost: Uvođenje zraka u debelo crijevo može dovesti do privremene nadutosti, koja obično nestaje ubrzo nakon postupka.
- Nuspojave sedacije: Neki pacijenti mogu osjetiti nuspojave sedacije, poput pospanosti, mučnine ili glavobolje.
2. Rijetki rizici:
- Perforacija: U rijetkim slučajevima, kolonoskop može uzrokovati pukotinu u stijenci debelog crijeva, što dovodi do perforacije. To je ozbiljna komplikacija koja može zahtijevati kiruršku intervenciju.
- Krvarenje: Ako se uklone polipi ili uzmu biopsije, postoji mali rizik od krvarenja. Većina krvarenja je blaga i prolazi sama od sebe, ali neki slučajevi mogu zahtijevati dodatno liječenje.
- Infekcija: Iako rijetko, postoji rizik od infekcije nakon kolonoskopije, posebno ako se izvodi biopsija ili uklanjanje polipa.
- Nuspojave sedacije: Neki pacijenti mogu imati alergijsku reakciju ili druge nuspojave povezane sa sedativima koji se koriste tijekom postupka.
3. Dugoročni rizici:
- Propuštene lezije: Iako je kolonoskopija vrlo učinkovita, postoji mala vjerojatnost da se neki polipi ili lezije previde tijekom pregleda.
- Potreba za ponovljenim postupcima: Ovisno o nalazima, pacijentima mogu biti potrebne kontrolne kolonoskopije, koje mogu nositi vlastite rizike.
Zaključno, iako je kolonoskopija siguran i učinkovit postupak za probir i dijagnosticiranje kolorektalnih problema, bitno je da pacijenti budu svjesni kontraindikacija, koraka pripreme i potencijalnih rizika. Razumijevanjem ovih aspekata, pacijenti mogu pristupiti postupku s povjerenjem i jasnoćom, osiguravajući glatkije iskustvo i bolje zdravstvene ishode.
Oporavak nakon kolonoskopije
Nakon kolonoskopije, pacijenti mogu očekivati relativno brz oporavak, iako se individualna iskustva mogu razlikovati. Većina pacijenata se kratko vrijeme prati u sobi za oporavak prije otpusta. Tipičan vremenski okvir oporavka je sljedeći:
1. Trenutni oporavak (0-2 sata nakon postupka): Nakon postupka, bit ćete odvedeni u prostoriju za oporavak gdje će medicinsko osoblje pratiti vaše vitalne znakove i osigurati da ste stabilni. Možda ćete se osjećati ošamućeno od sedativa koji se koriste tijekom postupka.
2. Prva 24 sata: Uobičajeno je osjetiti blage grčeve ili nadutost zbog zraka unesenog u debelo crijevo tijekom postupka. Također možete primijetiti malo krvi u stolici, posebno ako su uklonjeni polipi. To bi se trebalo riješiti unutar dan ili dva. Odmor je ključan tijekom tog razdoblja i trebali biste izbjegavati naporne aktivnosti.
3.1-3 dana nakon postupka: Većina pacijenata može se vratiti svojoj normalnoj prehrani unutar jednog dana, ali preporučljivo je započeti s laganim obrocima. Postupno vraćajte svoju uobičajenu prehranu prema podnošljivosti. Ako osjetite jaku bol, pretjerano krvarenje ili bilo kakve neobične simptome, odmah se obratite svom liječniku.
4.1 tjedan nakon postupka: Većina pacijenata može se vratiti normalnim aktivnostima, uključujući posao i vježbanje, unutar nekoliko dana. Međutim, ako su vam uklonjeni polipi ili su vam uzete biopsije, vaš liječnik može dati posebne upute u vezi s razinama aktivnosti.
Savjeti za naknadnu njegu:
- Ostanite hidrirani i konzumirajte uravnoteženu prehranu kako biste pomogli oporavku.
- Izbjegavajte alkohol i teške obroke najmanje 24 sata nakon zahvata.
- Pridržavajte se svih specifičnih prehrambenih preporuka koje vam je dao vaš liječnik.
- Pratite svoje simptome i prijavite sve zabrinjavajuće promjene.
Prednosti kolonoskopije
Kolonoskopija je vitalni postupak koji nudi brojne zdravstvene prednosti, značajno poboljšavajući ishode liječenja i kvalitetu života pacijenata. Evo nekih ključnih prednosti:
1. Rano otkrivanje raka debelog crijeva: Kolonoskopija je zlatni standard za probir i otkrivanje raka debelog crijeva u najranijim fazama. Rano otkrivanje može dovesti do učinkovitijeg liječenja i veće šanse za preživljavanje.
2. Uklanjanje polipa: Tijekom kolonoskopije, polipi se mogu identificirati i ukloniti prije nego što se razviju u rak. Ova preventivna mjera značajno smanjuje rizik od kolorektalnog karcinoma.
3. Dijagnoza gastrointestinalnih poremećaja: Kolonoskopija omogućuje dijagnosticiranje različitih gastrointestinalnih stanja, poput upalne bolesti crijeva (IBD), divertikulitisa i infekcija. To može dovesti do pravovremenog i odgovarajućeg liječenja.
4. Poboljšana kvaliteta života: Ranim rješavanjem potencijalnih problema, kolonoskopija može ublažiti simptome poput bolova u trbuhu, krvarenja i promjena u stolici, što dovodi do općeg poboljšanja kvalitete života.
5. Minimalno vrijeme oporavka: Većina pacijenata može se vratiti svojim svakodnevnim aktivnostima ubrzo nakon zahvata, što ga čini pogodnom opcijom za mnoge.
Kolonoskopija u odnosu na CT kolonografiju
Iako je kolonoskopija standardni postupak za kolorektalni probir, CT kolonografija (također poznata kao virtualna kolonoskopija) je neinvazivna alternativa. Evo usporedbe ta dva postupka:
| svojstvo | kolonoskopija | CT kolonografija |
|---|---|---|
| Invazivnost | Invazivno, zahtijeva sedaciju | Neinvazivno, nije potrebna sedacija |
| Dijagnostička sposobnost | Izravna vizualizacija i biopsija | Samo slikovna obrada, biopsija nije moguća |
| Priprema | Zahtijeva pripremu crijeva | Zahtijeva pripremu crijeva |
| Vrijeme oporavka | Kratak oporavak, sedativni učinci | Bez sedacije, brži oporavak |
| Uklanjanje polipa | Da | Ne |
| Stopa otkrivanja raka | Veća stopa detekcije | Niža stopa detekcije |
| Trošak | Općenito viši | Općenito niže |
Cijena kolonoskopije u Indiji
Cijena dijagnostičke kolonoskopije u Indiji obično se kreće od 3,000 do 15,000 rubalja u većini bolnica, ovisno o gradu, vrsti bolnice (državna ili privatna) i koristi li se sedacija.
Ako se provedu dodatni postupci, kao što je npr. polipektomija (uklanjanje polipa) or biopsija se izvode tijekom kolonoskopije, cijena može varirati od 10,000 do 25,000 rubalja.
Čimbenici koji utječu na cijenu kolonoskopije
- Vrsta bolnice i grad (gradski centri mogu naplaćivati više)
- Upotreba svjesne sedacije ili opće anestezije
- Izvodi li se biopsija ili polipektomija
- Troškovi patologije/histopatologije za pregled tkiva
Kolonoskopiju pokriva većina zdravstvenih osiguranja u Indiji kada je medicinski indicirana. Za detalje o pokriću obratite se svom osiguravatelju.
Za trenutne cijene u najbližem centru kontaktirajte bolnice Apollo.
Često postavljana pitanja o kolonoskopiji
1. Što trebam jesti prije kolonoskopije?
Prije kolonoskopije, bitno je da se pridržavate tekuće prehrane najmanje 24 sata. To uključuje vodu, juhu i bistre sokove. Izbjegavajte krutu hranu i sve što ima crvenu ili ljubičastu boju. Slijeđenje ovih smjernica pomaže u osiguravanju jasnog vida tijekom kolonoskopije.
2. Mogu li uzimati svoje uobičajene lijekove prije kolonoskopije?
Prije kolonoskopije ključno je razgovarati s liječnikom o lijekovima koje uzimate. Neke lijekove, posebno lijekove za razrjeđivanje krvi, možda će trebati prilagoditi. Uvijek slijedite upute svog liječnika u vezi s liječenjem.
3. Je li kolonoskopija sigurna za starije pacijente?
Da, kolonoskopija je općenito sigurna za starije pacijente. Međutim, bitno je procijeniti njihovo opće zdravstveno stanje i sve komorbiditete. Bolnice Apollo imaju specijalizirane timove koji osiguravaju sigurnost i udobnost starijih pacijenata tijekom postupka.
4. Mogu li trudnice podvrgnuti kolonoskopiji?
Kolonoskopija se obično izbjegava tijekom trudnoće osim ako nije apsolutno neophodna. Ako ste trudni i imate gastrointestinalnih problema, obratite se svom liječniku za alternativne dijagnostičke mogućnosti.
5. Što ako mom djetetu treba kolonoskopija?
Pedijatrijska kolonoskopija se izvodi pod sedacijom, a postupak je sličan onome kod odraslih. Važno je razgovarati o svim nedoumicama s pedijatrom vašeg djeteta i osigurati da se dijete osjeća ugodno tijekom cijelog postupka.
6. Kako pretilost utječe na kolonoskopiju?
Pretilost može zakomplicirati kolonoskopiju zbog povećanih poteškoća u vizualizaciji i potencijalno duljeg vremena postupka. Međutim, kolonoskopija je i dalje sigurna i potrebna za pretile pacijente. Razgovarajte o svim nedoumicama sa svojim liječnikom.
7. Koje promjene u prehrani trebam napraviti nakon kolonoskopije?
Nakon kolonoskopije, počnite s laganim obrocima i postupno se vratite u svoju uobičajenu prehranu. Usredotočite se na hranu bogatu vlaknima kako biste potaknuli zdravu probavu. Ostanite hidrirani i izbjegavajte tešku ili masnu hranu prvih 24 sata.
8. Mogu li se sam odvesti kući nakon kolonoskopije?
Ne, ne biste se trebali sami voziti kući nakon kolonoskopije zbog sedativa koji se koriste tijekom postupka. Dogovorite da vas odgovorna odrasla osoba otprati kući.
9. Koji su rizici povezani s kolonoskopijom?
Iako je kolonoskopija općenito sigurna, rizici uključuju krvarenje, perforaciju debelog crijeva i nuspojave sedacije. Razgovarajte o tim rizicima sa svojim liječnikom kako biste razumjeli svoju specifičnu situaciju.
10. Koliko često trebam imati kolonoskopiju?
Učestalost kolonoskopije ovisi o vašim faktorima rizika i obiteljskoj anamnezi. Općenito se preporučuje svakih 10 godina za osobe s prosječnim rizikom počevši od 45. godine. Za personalizirane preporuke obratite se svom liječniku.
11. Što ako imam dijabetes?
Ako imate dijabetes, obavijestite svog liječnika prije kolonoskopije. Možda ćete morati prilagoditi režim uzimanja lijekova ili inzulina, posebno ako ste na ograničenoj prehrani prije postupka.
12. Je li kolonoskopija bolna?
Većina pacijenata osjeća minimalnu nelagodu tijekom kolonoskopije zbog sedacije. Neki mogu osjećati grčeve ili nadutost nakon toga, ali to obično brzo prolazi. O svim nedoumicama u vezi s upravljanjem boli razgovarajte sa svojim liječnikom.
13. Mogu li imati kolonoskopiju ako imam hipertenziju?
Da, hipertenzija ne sprječava kolonoskopiju. Međutim, bitno je kontrolirati krvni tlak i obavijestiti svog liječnika o svom stanju prije postupka.
14. Što ako imam povijest gastrointestinalnih operacija?
Ako ste prethodno imali gastrointestinalne operacije, obavijestite svog liječnika. Možda će trebati poduzeti posebne mjere opreza tijekom kolonoskopije kako bi se osigurala sigurnost i učinkovitost.
15. Kako se pripremiti za kolonoskopiju?
Priprema uključuje pridržavanje dijete s bistrom tekućinom i uzimanje propisanih laksativa za čišćenje crijeva. Pridržavanje ovih uputa ključno je za uspješan postupak.
16. Što trebam učiniti ako osjetim jaku bol nakon kolonoskopije?
Ako nakon kolonoskopije osjetite jaku bol, pretjerano krvarenje ili bilo koje druge zabrinjavajuće simptome, odmah se obratite svom liječniku radi procjene.
17. Mogu li jesti krutu hranu dan nakon kolonoskopije?
Da, većina pacijenata može nastaviti jesti krutu hranu dan nakon kolonoskopije. Počnite s laganim obrocima i postupno se vratite svojoj uobičajenoj prehrani prema podnošljivosti.
18. Je li kolonoskopija potrebna ako nemam simptome?
Da, kolonoskopija se preporučuje kao preventivna mjera, čak i ako nemate simptome. Rano otkrivanje kolorektalnog karcinoma može značajno poboljšati ishode.
19. Što ako imam obiteljsku anamnezu kolorektalnog karcinoma?
Ako imate obiteljsku anamnezu raka debelog crijeva, možda ćete morati započeti s probirom ranije od standardne dobi. Razgovarajte o svojoj obiteljskoj anamnezi sa svojim liječnikom kako biste dobili personalizirane preporuke.
20. Kako se kolonoskopija u Indiji uspoređuje s drugim zemljama?
Kolonoskopija u Indiji često je pristupačnija nego u zapadnim zemljama, a istovremeno održava visoke standarde skrbi. Bolnice Apollo pružaju kvalitetne usluge s iskusnim stručnjacima, što je čini održivom opcijom za pacijente koji traže preglede i liječenje.
Zaključak
Kolonoskopija je ključan postupak za održavanje zdravlja gastrointestinalnog trakta i sprječavanje raka debelog crijeva. S brojnim prednostima, uključujući rano otkrivanje i uklanjanje polipa, igra značajnu ulogu u poboljšanju ishoda liječenja pacijenata. Ako imate nedoumica ili pitanja o postupku, bitno je razgovarati s liječnikom koji vam može pružiti personalizirane smjernice i podršku. Dajte prioritet svom zdravlju i razmislite o zakazivanju kolonoskopije ako ispunjavate kriterije probira.




 Najbolja bolnica u mojoj blizini Chennai
Najbolja bolnica u mojoj blizini Chennai
