- Tretmani i postupci
- Zamjena gležnja - cijena,...
Zamjena gležnja - cijena, indikacije, priprema, rizici i oporavak
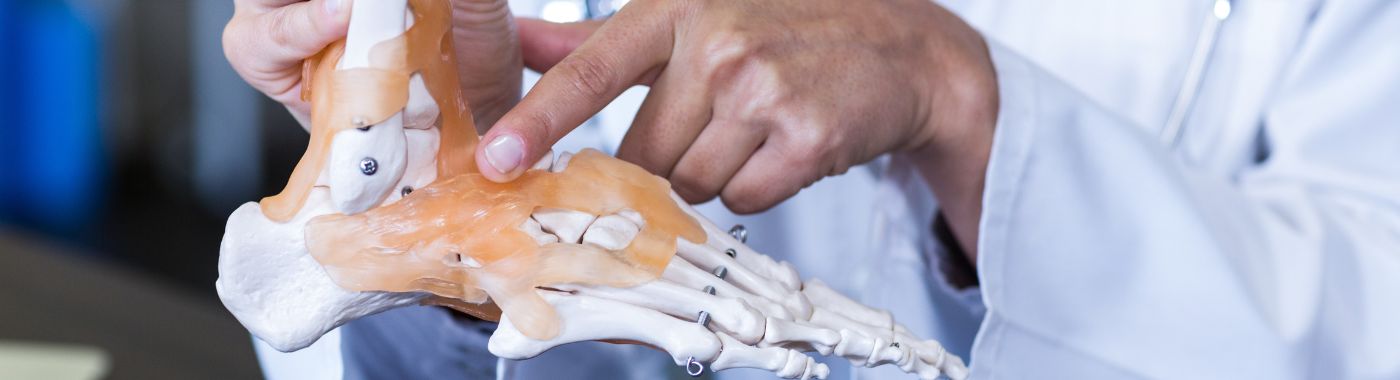
Što je zamjena gležnja?
Zamjena gležnja, poznata i kao totalna artroplastika gležnja, kirurški je postupak osmišljen za ublažavanje boli i vraćanje funkcije u zglobu gležnja. Ovaj postupak uključuje uklanjanje oštećene kosti i hrskavice iz gležnja i njihovu zamjenu umjetnim komponentama, obično izrađenim od metala i plastike. Primarni cilj zamjene gležnja je ublažavanje boli uzrokovane stanjima poput artritisa, a istovremeno poboljšanje pokretljivosti i ukupne kvalitete života.
Gležnjevi zglob je složena struktura koja povezuje stopalo s nogom, omogućujući niz pokreta bitnih za hodanje, trčanje i druge aktivnosti. Kada se gležanjski zglob ošteti zbog ozljede, trošenja ili degenerativnih bolesti, to može dovesti do značajne boli i invaliditeta. Zamjena gležnja ima za cilj pružiti dugotrajno rješenje za osobe koje pate od kronične boli u gležnju, omogućujući im da se lakše vrate svojim svakodnevnim aktivnostima.
Postupak je posebno koristan za pacijente koji nisu pronašli olakšanje konzervativnim tretmanima poput lijekova, fizikalne terapije ili nošenja ortoze. Zamjena gležnja obično se preporučuje osobama s teškim artritisom gležnja, koji može biti posljedica različitih stanja, uključujući osteoartritis, reumatoidni artritis ili posttraumatski artritis nakon ozljede.
Zašto se radi zamjena gležnja?
Zamjena gležnja izvodi se kako bi se riješili nekoliko iscrpljujućih simptoma i stanja koja utječu na gležanj. Najčešći razlog za podvrgavanje ovom postupku je kronična bol koja značajno utječe na kvalitetu života osobe. Pacijenti mogu osjećati trajnu bol tijekom aktivnosti s opterećenjem, oticanje, ukočenost i smanjeni opseg pokreta u gležnju. Ovi simptomi mogu otežati obavljanje svakodnevnih zadataka, poput hodanja, penjanja stepenicama ili sudjelovanja u rekreativnim aktivnostima.
Uvjeti koji obično dovode do preporuke za zamjenu gležnja uključuju:
- osteoartritis: Ova degenerativna bolest zglobova nastaje kada se hrskavica koja oblaže gležanj s vremenom istroši, što dovodi do kontakta kosti s kosti, boli i upale.
- Reumatoidni artritis: Autoimuna bolest koja uzrokuje kroničnu upalu u zglobovima, reumatoidni artritis može dovesti do oštećenja i deformiteta zglobova, što zamjenu gležnja čini održivom opcijom za ublažavanje simptoma.
- Posttraumatski artritis: Nakon ozljede gležnja, poput prijeloma ili puknuća ligamenta, neke osobe mogu razviti artritis u zglobu, što rezultira kroničnom boli i disfunkcijom.
- Avaskularna nekroza: Ovo stanje nastaje kada je poremećena opskrba krvlju kosti, što dovodi do odumiranja kosti i kolapsa zgloba. Zamjena gležnja može biti potrebna kako bi se vratila funkcija i ublažila bol.
Zamjena gležnja obično se preporučuje kada konzervativni tretmani nisu uspjeli pružiti odgovarajuće olakšanje. Liječnici mogu predložiti ovaj postupak nakon procjene pacijentove medicinske anamneze, provođenja fizičkog pregleda i pregleda slikovnih studija poput rendgenskih snimaka ili magnetske rezonancije kako bi procijenili opseg oštećenja zgloba.
Indikacije za zamjenu gležnja
Nekoliko kliničkih situacija i dijagnostičkih nalaza može ukazivati na to da je pacijent prikladan kandidat za zamjenu gležnja. To uključuje:
- Jaka bol: Pacijenti koji pate od kronične, iscrpljujuće boli u gležnju koja ometa svakodnevne aktivnosti, čak i u mirovanju, mogu se razmotriti za zamjenu gležnja.
- Ograničeni raspon pokreta: Značajno smanjenje sposobnosti pomicanja gležnja, posebno tijekom aktivnosti s opterećenjem, može ukazivati na potrebu za kirurškom intervencijom.
- Deformacija zglobova: Vidljive deformacije u gležnjačkom zglobu, poput nepravilnog poravnanja ili abnormalnog položaja, mogu ukazivati na to da je zglob propao do te mjere da je potrebna zamjena.
- Neuspjeh konzervativnog liječenja: Pacijenti koji su isprobali nekirurške mogućnosti, uključujući fizikalnu terapiju, lijekove i injekcije, bez dovoljnog olakšanja, mogu biti kandidati za zamjenu gležnja.
- Nalazi snimanja: Rendgenske snimke ili magnetska rezonancija koje otkrivaju uznapredovalu degeneraciju zglobova, koštane izrasline ili značajan gubitak hrskavice mogu podržati odluku o nastavku zamjene gležnja.
- Dob i razina aktivnosti: Iako sama dob nije diskvalificirajući faktor, mlađi, aktivniji pacijenti mogu se razmotriti za zamjenu gležnja ako im je kvaliteta života ozbiljno narušena bolovima u gležnju.
Konačna odluka o zamjeni gležnja donosi se zajednički između pacijenta i ortopedskog kirurga, uzimajući u obzir pacijentovo cjelokupno zdravlje, način života i specifične potrebe.
Vrste zamjene gležnja
Postoje prvenstveno dvije vrste postupaka zamjene gležnja: potpuna zamjena gležnja i djelomična zamjena gležnja.
- Potpuna zamjena gležnja: Ovo je najčešći tip postupka zamjene gležnja. Uključuje potpuno uklanjanje oštećenog gležnja i njegovu zamjenu umjetnim zglobom. Potpuna zamjena gležnja osmišljena je tako da oponaša prirodno kretanje gležnja, omogućujući poboljšanu pokretljivost i smanjenje boli.
- Djelomična zamjena gležnja: U nekim slučajevima može biti oštećen samo dio gležnja. Djelomična zamjena gležnja uključuje zamjenu samo zahvaćenog dijela zgloba uz očuvanje zdrave kosti i hrskavice. Ovaj pristup može biti koristan za pacijente s lokaliziranim oštećenjem i može rezultirati bržim oporavkom.
Obje vrste postupaka zamjene gležnja imaju za cilj vratiti funkciju i ublažiti bol, ali izbor između potpune i djelomične zamjene ovisi o stupnju oštećenja zgloba i specifičnim potrebama pacijenta. Ortopedski kirurg će procijeniti stanje pacijenta i preporučiti najprikladniju vrstu zamjene gležnja na temelju njegovih individualnih okolnosti.
Kontraindikacije za zamjenu gležnja
Operacija zamjene gležnja, iako korisna za mnoge pacijente koji pate od teškog artritisa gležnja ili oštećenja zglobova, nije prikladna za svakoga. Razumijevanje kontraindikacija ključno je i za pacijente i za zdravstvene djelatnike kako bi se osigurali najbolji rezultati. Evo nekih stanja i čimbenika koji mogu učiniti pacijenta neprikladnim za zamjenu gležnja:
- Infekcija: Aktivne infekcije u gležnju ili okolnim područjima mogu predstavljati značajan rizik tijekom i nakon operacije. Zamjena gležnja zahtijeva sterilno okruženje, a svaka postojeća infekcija može dovesti do komplikacija.
- Teški gubitak koštane mase: Pacijenti sa značajnim gubitkom kosti ili deformacijama u gležnjačkom zglobu možda nemaju dovoljno zdrave kosti za potporu implantatu. To može dovesti do nestabilnosti i neuspjeha nadomjestka.
- pretilost: Prekomjerna tjelesna težina može dodatno opteretiti gležanj i implantat, povećavajući rizik od komplikacija. Kirurzi često preporučuju gubitak težine prije razmatranja operacije.
- Loša cirkulacija: Stanja koja utječu na protok krvi, poput periferne vaskularne bolesti, mogu ometati zacjeljivanje i povećati rizik od komplikacija nakon operacije.
- Neuromuskularni poremećaji: Pacijenti sa stanjima koja utječu na kontrolu mišića ili funkciju živaca možda nisu idealni kandidati, jer ti problemi mogu utjecati na rehabilitaciju i oporavak.
- Alergije na implantne materijale: Neki pacijenti mogu imati alergije na metale ili materijale korištene u implantatu gležnja. Možda će biti potrebno temeljito uzimanje anamneze i testiranje na alergije.
- Nekontrolirana medicinska stanja: Kronična stanja poput dijabetesa, bolesti srca ili bolesti pluća koja se ne liječe dobro mogu povećati kirurške rizike i otežati oporavak.
- Prethodna operacija gležnja: Pacijenti koji su imali više operacija na gležnju mogu imati ožiljno tkivo ili druge komplikacije koje otežavaju zamjenu.
- Dobna razmatranja: Iako sama dob nije stroga kontraindikacija, mlađim pacijentima može se savjetovati da ne zamjenjuju gležanj zbog mogućnosti trošenja implantata i potrebe za budućim operacijama.
- Neadekvatan sustav podrške: Snažan sustav podrške ključan je za oporavak. Pacijenti koji žive sami ili nemaju pomoć mogu se suočiti s izazovima tijekom procesa rehabilitacije.
Kako se pripremiti za zamjenu gležnja
Priprema za operaciju zamjene gležnja uključuje nekoliko važnih koraka kako bi se osigurao nesmetan postupak i oporavak. Evo što pacijenti mogu očekivati u pripremi za operaciju:
- Konzultacije s kirurgom: Prvi korak je temeljit savjetovanje s ortopedskim kirurgom. To uključuje razgovor o medicinskoj anamnezi, lijekovima koje trenutno uzimate i svim alergijama. Kirurg će objasniti postupak, rizike i očekivane ishode.
- Preoperativno testiranje: Pacijenti mogu proći razne testove, uključujući krvne pretrage, slikovne pretrage (poput rendgenskih snimaka ili magnetske rezonancije) i eventualno procjenu srčanih funkcija, posebno za one s već postojećim srčanim bolestima. Ovi testovi pomažu u procjeni općeg zdravstvenog stanja i spremnosti za operaciju.
- Pregled lijekova: Pacijenti trebaju dati potpuni popis lijekova, uključujući lijekove koji se mogu kupiti bez recepta i dodatke prehrani. Kirurg može savjetovati prestanak uzimanja određenih lijekova, poput lijekova za razrjeđivanje krvi, kako bi se smanjio rizik od krvarenja tijekom operacije.
- Promjene načina života: Pacijentima se često preporučuje usvajanje zdravijih navika prije operacije. To može uključivati prestanak pušenja, smanjenje unosa alkohola i održavanje uravnotežene prehrane kako bi se potaknulo zacjeljivanje.
- Fizikalna terapija: Neki kirurzi preporučuju preoperativnu fizikalnu terapiju kako bi ojačali mišiće oko gležnja i poboljšali opseg pokreta. To može pomoći u oporavku nakon operacije.
- Domaća priprema: Priprema doma za oporavak je ključna. Pacijenti bi trebali stvoriti sigurno okruženje uklanjanjem opasnosti od spoticanja, organiziranjem pomoći pri svakodnevnim aktivnostima i osiguravanjem da su potrebne stvari lako dostupne.
- Organizacija prijevoza: Budući da pacijenti neće moći voziti odmah nakon operacije, važno je organizirati prijevoz do i od bolnice.
- Razumijevanje postupka: Pacijenti bi se trebali educirati o postupku zamjene gležnja, uključujući što mogu očekivati na dan operacije i tijekom oporavka. To znanje može pomoći u ublažavanju anksioznosti i promicanju pozitivnog načina razmišljanja.
- Upute za post: Pacijenti će dobiti posebne upute o postu prije operacije. To obično znači da ne smiju ništa jesti ili piti nakon ponoći prije zahvata.
- Sustav podrške: Ključno je imati pouzdan sustav podrške. Pacijenti bi trebali razgovarati o svom planu oporavka s obitelji ili prijateljima koji im mogu pomoći tijekom početne faze ozdravljenja.
Zamjena gležnja: Postupak korak po korak
Razumijevanje postupnog postupka zamjene gležnja može pomoći u ublažavanju zabrinutosti i pripremiti pacijente za ono što mogu očekivati. Evo detaljnog opisa postupka:
- Preoperativna priprema: Na dan operacije, pacijenti će stići u bolnicu ili kirurški centar. Prijavit će se, a medicinska sestra će pregledati njihovu medicinsku povijest i obrasce za pristanak na operaciju. Postavit će se intravenska (IV) linija za davanje lijekova i tekućina.
- Anestezija: Pacijenti će primiti anesteziju, koja može biti opća (uspavljivanje) ili regionalna (utrnulost potkoljenice). Izbor anestezije ovisit će o preporuci kirurga i zdravstvenom stanju pacijenta.
- Rez: Nakon što je pacijent anesteziran, kirurg će napraviti rez na prednjoj ili bočnoj strani gležnja kako bi pristupio zglobu. Veličina i mjesto reza mogu varirati ovisno o korištenoj kirurškoj tehnici.
- Priprema zglobova: Kirurg će pažljivo ukloniti oštećenu hrskavicu i kost iz gležnja. Ovaj korak je ključan za osiguravanje da implantat pravilno pristaje i učinkovito funkcionira.
- Postavljanje implantata: Nakon pripreme zgloba, kirurg će postaviti implantat gležnja. Implantat se obično sastoji od metalne komponente koja zamjenjuje tibiju (goljeničnu kost) i plastične komponente koja zamjenjuje talus (gležanj). Kirurg će osigurati da je implantat sigurno usidren i ispravno poravnat.
- Zatvaranje: Nakon što je implantat na mjestu, kirurg će zatvoriti rez šavovima ili spajalicama. Sterilni zavoj će se primijeniti kako bi se zaštitilo mjesto operacije.
- Soba za oporavak: Nakon postupka, pacijenti će biti premješteni u sobu za oporavak gdje će se pratiti dok se bude iz anestezije. Medicinsko osoblje će provjeravati vitalne znakove i zbrinuti bilo kakvu bol.
- Postoperativna njega: Pacijenti će dobiti upute o tome kako se brinuti za mjesto operacije, upravljati boli i započeti rehabilitaciju. Fizikalna terapija može započeti ubrzo nakon operacije kako bi se potaknula pokretljivost i snaga.
- Boravak u bolnici: Ovisno o pojedinačnom slučaju, pacijenti mogu ostati u bolnici jedan do tri dana. Tijekom tog vremena primat će liječenje boli i započeti s fizikalnom terapijom.
- Naknadni termini: Nakon otpusta, pacijenti će imati kontrolne preglede kod svog kirurga kako bi pratio zacjeljivanje, uklonio šavove ako je potrebno i procijenio funkciju implantata.
Rizici i komplikacije zamjene gležnja
Kao i svaki kirurški zahvat, zamjena gležnja nosi određene rizike i potencijalne komplikacije. Iako mnogi pacijenti osjećaju značajno olakšanje od boli i poboljšanu pokretljivost, bitno je biti svjestan i uobičajenih i rijetkih rizika povezanih s operacijom:
- Uobičajeni rizici:
- Infekcija: Jedan od najčešćih rizika, infekcije se mogu pojaviti na mjestu operacije. Pravilna njega rane i higijena ključni su za smanjenje ovog rizika.
- Krvni ugrušci: Pacijenti mogu biti u riziku od duboke venske tromboze (DVT), stanja u kojem se krvni ugrušci stvaraju u nogama. Često se provode preventivne mjere, poput lijekova za razrjeđivanje krvi i rane mobilizacije.
- Bol i oteklina: Postoperativna bol i oteklina su normalni i mogu se kontrolirati lijekovima i odmorom.
- Ukočenost: Neki pacijenti mogu osjetiti ukočenost u gležnjačkom zglobu, što se može poboljšati fizikalnom terapijom i vremenom.
- Manje uobičajeni rizici:
- Otkazivanje implantata: Iako rijetko, implantat se s vremenom može olabaviti ili otkazati, što zahtijeva revizijsku operaciju.
- Oštećenje živaca: Postoji mali rizik od ozljede živca tijekom operacije, što može dovesti do utrnulosti ili slabosti u stopalu.
- Prijelomi: U nekim slučajevima, prijelomi se mogu pojaviti oko implantata, posebno kod pacijenata s oslabljenim kostima.
- Alergijske reakcije: Neki pacijenti mogu imati alergijske reakcije na materijale korištene u implantatu, što dovodi do komplikacija.
- Rijetki rizici:
- Komplikacije anestezije: Iako rijetke, mogu se pojaviti komplikacije povezane s anestezijom, uključujući respiratorne probleme ili alergijske reakcije.
- Kronična bol: Mali postotak pacijenata može osjetiti kroničnu bol nakon operacije, što može biti teško kontrolirati.
- Nestabilnost zgloba: U rijetkim slučajevima, gležanj može postati nestabilan nakon zamjene, što dovodi do poteškoća s hodanjem ili povećanog rizika od padova.
- Dugoročna razmatranja: Pacijenti bi trebali biti svjesni da iako zamjena gležnja može značajno poboljšati kvalitetu života, vijek trajanja implantata može varirati. Redoviti kontrolni pregledi su neophodni za praćenje stanja implantata i općeg zdravlja zgloba.
Oporavak nakon zamjene gležnja
Proces oporavka nakon operacije zamjene gležnja ključan je za postizanje optimalnih rezultata i vraćanje pokretljivosti. Očekivano vrijeme oporavka može varirati od pacijenta do pacijenta, ali općenito se može podijeliti u nekoliko faza.
- Neposredna postoperativna faza (0-2 tjedna): U prvih nekoliko dana nakon operacije pacijenti će obično ostati u bolnici radi praćenja. Prioritet je ublažavanje boli, a propisivat će se lijekovi koji će pomoći u ublažavanju nelagode. Tijekom tog vremena pacijente će se poticati da drže stopalo podignuto kako bi se smanjila oteklina.
- Tjedan 2-6: Nakon početnog razdoblja oporavka, pacijenti obično prelaze na program rehabilitacije. Fizikalna terapija često počinje oko dva tjedna nakon operacije, s naglaskom na blage vježbe za povećanje raspona pokreta. Pacijentima se može savjetovati korištenje štaka ili hodalice kako bi izbjegli opterećenje gležnja. Postupno će se uvoditi aktivnosti s opterećenjem kako zacjeljivanje bude napredovalo.
- Tjedan 6-12: Do šest tjedana mnogi pacijenti mogu početi opterećivati operirani gležanj uz pomoć cipele za hodanje ili ortoze. Fizikalna terapija postat će intenzivnija, s naglaskom na vježbe snage i poboljšanje ravnoteže. Većina pacijenata može očekivati povratak laganim dnevnim aktivnostima do kraja ove faze.
- Mjeseci 3-6: Kako se oporavak nastavlja, pacijenti će primijetiti značajna poboljšanja u pokretljivosti i razini boli. Do tri mjeseca mnogi pojedinci mogu nastaviti s većinom normalnih aktivnosti, uključujući vožnju, ovisno o njihovoj razini udobnosti i savjetu kirurga. Potpuni oporavak može potrajati i do šest mjeseci, pri čemu mnogi pacijenti postižu gotovo normalnu funkciju.
Savjeti za naknadnu njegu:
- Kontrolni pregledi: Redoviti pregledi kod kirurga su neophodni za praćenje zacjeljivanja i rješavanje svih problema.
- Fizikalna terapija: Pridržavanje propisanog režima fizikalne terapije ključno je za vraćanje snage i pokretljivosti.
- Liječenje boli: Nastavite liječiti bol propisanom terapijom i slijedite preporuke liječnika.
- Prehrana i hidratacija: Održavajte uravnoteženu prehranu bogatu vitaminima i mineralima kako biste podržali zacjeljivanje. Održavanje hidratacije jednako je važno.
- Izbjegavajte aktivnosti s velikim utjecajem: Aktivnosti koje pretjerano opterećuju gležanj treba izbjegavati tijekom početne faze oporavka.
Prednosti zamjene gležnja
Operacija zamjene gležnja nudi brojne prednosti koje značajno poboljšavaju kvalitetu života pacijenta. Evo nekih ključnih zdravstvenih poboljšanja povezanih s postupkom:
- Oslobađanje boli: Jedna od najneposrednijih prednosti zamjene gležnja je smanjenje ili uklanjanje kronične boli uzrokovane artritisom ili drugim degenerativnim stanjima. Pacijenti često prijavljuju značajno smanjenje nelagode, što im omogućuje nesmetano obavljanje svakodnevnih aktivnosti.
- Poboljšana mobilnost: Nakon oporavka, mnogi pacijenti osjećaju poboljšanu pokretljivost. Novi zglob omogućuje lakše kretanje, olakšavajući hodanje, penjanje stepenicama i sudjelovanje u rekreativnim aktivnostima.
- Obnova funkcije: Zamjena gležnja može vratiti funkciju prethodno oštećenog zgloba, omogućujući pacijentima povratak aktivnostima koje su možda izbjegavali zbog boli ili ograničene pokretljivosti.
- Dugotrajni rezultati: Moderni implantati za zamjenu gležnja dizajnirani su da traju dugi niz godina, pružajući trajno rješenje za pacijente koji pate od ozbiljnih problema s gležnjem.
- Poboljšana kvaliteta života: Smanjenjem boli i poboljšanom pokretljivošću, pacijenti često pronalaze obnovljeni osjećaj neovisnosti i sposobnost da potpunije uživaju u životu. To može dovesti do boljeg mentalnog zdravlja i općeg blagostanja.
Trošak zamjene gležnja u Indiji
Prosječna cijena operacije zamjene gležnja u Indiji kreće se od 2,00,000 do 4,00,000 ₹. Za točnu procjenu kontaktirajte nas još danas.
Često postavljana pitanja o zamjeni gležnja
Što trebam jesti prije operacije zamjene gležnja?
Prije operacije, usredotočite se na uravnoteženu prehranu bogatu voćem, povrćem, nemasnim proteinima i cjelovitim žitaricama. Izbjegavajte teške obroke i alkohol večer prije. Također je važno ostati hidriran. O svim specifičnim prehrambenim ograničenjima razgovarajte sa svojim kirurgom.
Koliko dugo ću biti u bolnici nakon operacije?
Većina pacijenata ostaje u bolnici 1 do 3 dana nakon operacije, ovisno o napretku oporavka i eventualnim komplikacijama. Vaš kirurg će vam dati smjernice na temelju vaše individualne situacije.
Koja se vrsta anestezije koristi tijekom postupka?
Operacija zamjene gležnja obično se izvodi u općoj anesteziji ili regionalnoj anesteziji (blokada živaca). Vaš anesteziolog će s vama razgovarati o najboljoj opciji za vas prije operacije.
Kada mogu započeti fizikalnu terapiju nakon operacije?
Fizikalna terapija obično počinje unutar prva dva tjedna nakon operacije. Vaš kirurg će dati konkretne upute o tome kada započeti i na koje vježbe se usredotočiti.
Koliko dugo ću morati koristiti štake ili hodalicu?
Većina pacijenata koristit će štake ili hodalicu oko 4 do 6 tjedana nakon operacije, ovisno o napretku zacjeljivanja. Vaš fizioterapeut će vas uputiti kada je sigurno prijeći na hodanje bez pomoći.
Mogu li voziti nakon operacije zamjene gležnja?
Vožnja se općenito ne preporučuje dok ne budete mogli sigurno upravljati vozilom bez boli ili problema s pokretljivošću, što može potrajati nekoliko tjedana. Za personalizirani savjet obratite se svom kirurgu.
Na koje znakove infekcije trebam paziti?
Znakovi infekcije uključuju pojačano crvenilo, oteklinu, toplinu oko mjesta reza, vrućicu ili iscjedak. Ako primijetite bilo koji od ovih simptoma, odmah se obratite svom liječniku.
Hoću li morati napraviti neke promjene u načinu života nakon operacije?
Dok se mnogi pacijenti vraćaju svojim normalnim aktivnostima, neki će možda morati izbjegavati sportove s visokim intenzitetom ili aktivnosti koje pretjerano opterećuju gležanj. Razgovarajte o svim potrebnim promjenama načina života sa svojim kirurgom.
Koliko dugo traje implantat?
Moderni implantati za gležanj dizajnirani su da traju 10 do 20 ili više godina, ovisno o čimbenicima poput razine aktivnosti i općeg zdravlja. Redoviti pregledi kod kirurga mogu pomoći u praćenju stanja implantata.
Postoji li rizik od krvnih ugrušaka nakon operacije?
Da, postoji rizik od krvnih ugrušaka nakon bilo koje operacije. Vaš liječnik vam može propisati lijekove za razrjeđivanje krvi ili preporučiti vježbe za smanjenje tog rizika. Strogo se pridržavajte njihovih savjeta.
Što trebam učiniti ako osjetim jaku bol nakon operacije?
Ako osjetite jaku bol koju ne ublažavaju propisani lijekovi, obratite se svom liječniku. On može procijeniti vašu situaciju i utvrditi je li potrebna daljnja intervencija.
Mogu li uzimati svoje uobičajene lijekove nakon operacije?
Prije operacije razgovarajte s kirurgom o svim lijekovima. Neke lijekove možda će trebati prekinuti ili prilagoditi u vrijeme zahvata.
Kako mogu upravljati oticanjem nakon operacije?
Za upravljanje oticanjem, držite stopalo podignuto, stavljajte ledene obloge prema preporuci i slijedite savjete kirurga o razini aktivnosti. Kompresivne čarape također mogu pomoći.
Koje cipele trebam nositi nakon oporavka?
Nakon oporavka nosite potporne cipele koje pružaju stabilnost i amortizaciju. Izbjegavajte visoke pete ili cipele koje nemaju dovoljno potpore. Vaš fizioterapeut može vam preporučiti odgovarajuću obuću.
Mogu li djeca podvrgnuti operaciji zamjene gležnja?
Zamjena gležnja se općenito ne izvodi kod djece jer im kosti još rastu. Pedijatrijskim pacijentima s problemima gležnja mogu biti potrebni drugačiji tretmani. Za smjernice se obratite pedijatrijskom ortopedu.
Kolike su šanse da će biti potrebna revizijska operacija?
Iako je većina zamjena gležnja uspješna, nekim pacijentima može biti potrebna revizijska operacija zbog trošenja ili komplikacija. Redoviti kontrolni pregledi mogu pomoći u praćenju stanja implantata.
Kako mogu pripremiti svoj dom za oporavak?
Pripremite svoj dom uklanjanjem prepreka za spoticanje, osiguravanjem lakog pristupa osnovnim potrepštinama i postavljanjem udobnog prostora za oporavak. Razmislite o organiziranju pomoći s dnevnim zadacima tijekom početne faze oporavka.
Hoću li trebati pomoć kod kuće nakon operacije?
Mnogim pacijentima koristi da im netko pomaže kod kuće prvih nekoliko tjedana nakon operacije. To im može pomoći s pokretljivošću, pripremom obroka i drugim svakodnevnim aktivnostima.
Koje aktivnosti trebam izbjegavati tijekom oporavka?
Izbjegavajte aktivnosti s velikim utjecajem, poput trčanja ili skakanja, tijekom početne faze oporavka. Slijedite upute svog kirurga o tome kada postupno ponovno uvoditi aktivnosti.
Kako mogu osigurati uspješan oporavak?
Kako biste osigurali uspješan oporavak, slijedite upute svog kirurga nakon operacije, posjećujte sve kontrolne preglede, sudjelujte u fizikalnoj terapiji i održavajte zdrav način života.
Zaključak
Operacija zamjene gležnja može značajno poboljšati kvalitetu života osoba koje pate od kronične boli u gležnju i problema s pokretljivošću. Uz pravilan oporavak i rehabilitaciju, pacijenti mogu očekivati povratak funkcije i aktivniji način života. Ako razmišljate o ovom postupku, bitno je da se posavjetujete s liječnikom kako biste razgovarali o svojim mogućnostima i razvili personalizirani plan liječenja.


 Najbolja bolnica u mojoj blizini Chennai
Najbolja bolnica u mojoj blizini Chennai

