
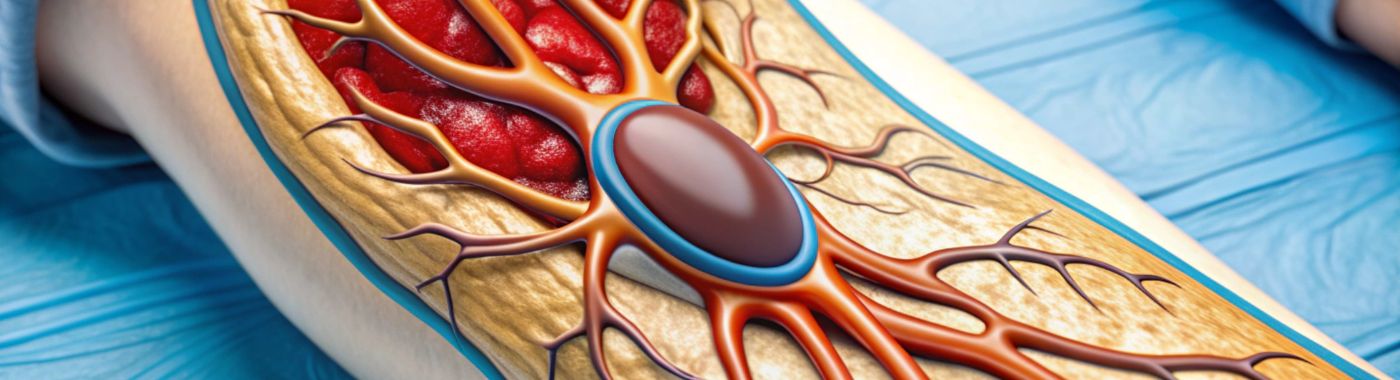
થ્રોમ્બેક્ટોમી એ એક તબીબી પ્રક્રિયા છે જે રક્ત વાહિનીમાંથી લોહીના ગંઠાવા (થ્રોમ્બસ) ને દૂર કરવા માટે રચાયેલ છે. આ પ્રક્રિયા એવી પરિસ્થિતિઓની સારવારમાં મહત્વપૂર્ણ છે જ્યાં રક્ત પ્રવાહ અવરોધાય છે, જેનાથી ગંભીર સ્વાસ્થ્ય જોખમો ઉભા થાય છે. થ્રોમ્બેક્ટોમીનો ધ્યેય રક્ત પ્રવાહને ઝડપથી પુનઃસ્થાપિત કરવાનો છે, જે કાયમી નુકસાનને રોકવામાં મદદ કરે છે.
આ પ્રક્રિયા સામાન્ય રીતે તીવ્ર ઇસ્કેમિક સ્ટ્રોક, ડીપ વેઇન થ્રોમ્બોસિસ (DVT) અને પલ્મોનરી એમ્બોલિઝમ (PE) ના કિસ્સાઓમાં કરવામાં આવે છે. તીવ્ર ઇસ્કેમિક સ્ટ્રોકમાં, લોહીનો ગંઠાઈ જવાથી મગજમાં લોહીનો પ્રવાહ અવરોધાય છે, જેની તાત્કાલિક સારવાર ન કરવામાં આવે તો મગજને કાયમી નુકસાન થઈ શકે છે. DVT માં, ઊંડા નસોમાં, સામાન્ય રીતે પગમાં, ગંઠાવાનું નિર્માણ થાય છે, અને PE જેવી ગૂંચવણો તરફ દોરી શકે છે, જ્યાં ગંઠાઈ ફેફસામાં જાય છે, જેના કારણે ગંભીર શ્વસન સમસ્યાઓ થાય છે.
થ્રોમ્બેક્ટોમી વિવિધ તકનીકોનો ઉપયોગ કરીને કરી શકાય છે, જેમાં યાંત્રિક ઉપકરણોનો ઉપયોગ કરીને ગંઠાવાનું ભૌતિક રીતે દૂર કરવામાં આવે છે અથવા કેથેટર-આધારિત પદ્ધતિઓનો ઉપયોગ કરીને ગંઠાવાનું ઓગળી જાય છે. તકનીકની પસંદગી ઘણીવાર ગંઠાવાનું સ્થાન અને કદ તેમજ દર્દીના એકંદર સ્વાસ્થ્ય પર આધારિત હોય છે.
થ્રોમ્બેક્ટોમી શા માટે કરવામાં આવે છે?
સામાન્ય રીતે જ્યારે દર્દીમાં લોહી ગંઠાઈ જવાના લક્ષણો દેખાય છે જે ગંભીર ગૂંચવણો તરફ દોરી શકે છે ત્યારે થ્રોમ્બેક્ટોમીની ભલામણ કરવામાં આવે છે. ઉદાહરણ તરીકે, તીવ્ર ઇસ્કેમિક સ્ટ્રોકના કિસ્સામાં, શરીરની એક બાજુ અચાનક નબળાઇ અથવા નિષ્ક્રિયતા આવવી, બોલવામાં મુશ્કેલી અથવા સંકલન ગુમાવવું જેવા લક્ષણો હોઈ શકે છે. આ લક્ષણો સૂચવે છે કે મગજમાં રક્ત પ્રવાહ ખોરવાઈ ગયો છે, અને તાત્કાલિક હસ્તક્ષેપ જરૂરી છે.
DVT ના કિસ્સામાં, અસરગ્રસ્ત પગમાં સોજો, દુખાવો અને લાલાશ જેવા લક્ષણો હોઈ શકે છે. જો DVT ની શંકા હોય, તો તાત્કાલિક તબીબી સહાય લેવી ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે સારવાર ન કરાયેલ DVT PE તરફ દોરી શકે છે, જે જીવલેણ સ્થિતિ છે. PE ના લક્ષણોમાં અચાનક શ્વાસ લેવામાં તકલીફ, છાતીમાં દુખાવો, ઝડપી ધબકારા અને લોહી ઉધરસનો સમાવેશ થઈ શકે છે.
જ્યારે સીટી સ્કેન અથવા અલ્ટ્રાસાઉન્ડ જેવા ઇમેજિંગ પરીક્ષણો દર્દીના સ્વાસ્થ્ય માટે જોખમ ઊભું કરતા નોંધપાત્ર ગંઠાવાની હાજરીની પુષ્ટિ કરે છે ત્યારે થ્રોમ્બેક્ટોમીની ભલામણ ઘણીવાર કરવામાં આવે છે. લક્ષણોની શરૂઆત પછી ચોક્કસ સમયમર્યાદામાં કરવામાં આવે ત્યારે આ પ્રક્રિયા સૌથી અસરકારક હોય છે, ખાસ કરીને સ્ટ્રોકના કિસ્સામાં, જ્યાં દરેક મિનિટ ગણાય છે.
થ્રોમ્બેક્ટોમી માટે સંકેતો
ઘણી ક્લિનિકલ પરિસ્થિતિઓ અને ડાયગ્નોસ્ટિક તારણો થ્રોમ્બેક્ટોમીની જરૂરિયાત સૂચવી શકે છે. આમાં શામેલ છે:
- તીવ્ર ઇસ્કેમિક સ્ટ્રોક: જે દર્દીઓમાં તીવ્ર ઇસ્કેમિક સ્ટ્રોકના લક્ષણો હોય અને ઇમેજિંગ અભ્યાસમાં મોટી વાહિની અવરોધ દર્શાવવામાં આવે છે તેઓ થ્રોમ્બેક્ટોમી માટે મુખ્ય ઉમેદવારો છે. લક્ષણો શરૂ થયાના 6 કલાકની અંદર કરવામાં આવે ત્યારે આ પ્રક્રિયા સૌથી અસરકારક હોય છે, જોકે પસંદ કરેલા દર્દીઓ ઇમેજિંગના આધારે 24 કલાક સુધી લાભ મેળવી શકે છે (DAWN/DEFUSE 3 ટ્રાયલ).
- ડીપ વેઈન થ્રોમ્બોસિસ (DVT): વ્યાપક DVT ધરાવતા દર્દીઓ, ખાસ કરીને જેમને PE થવાનું જોખમ વધારે હોય, તેમને થ્રોમ્બેક્ટોમી માટે વિચારણા કરી શકાય છે. આ ખાસ કરીને સાચું છે જો DVT નોંધપાત્ર લક્ષણોનું કારણ બની રહ્યું હોય અથવા જો પોસ્ટ-થ્રોમ્બોટિક સિન્ડ્રોમનું જોખમ હોય.
- પલ્મોનરી એમબોલિઝમ (PE): મોટા પાયે PE ના કિસ્સાઓમાં, જ્યાં ગંઠાઈ જવાથી ફેફસામાં લોહીના પ્રવાહમાં નોંધપાત્ર ઘટાડો થાય છે અને જીવન માટે તાત્કાલિક ખતરો ઉભો થાય છે, ત્યાં થ્રોમ્બેક્ટોમી સૂચવવામાં આવી શકે છે. આ ખાસ કરીને એવા દર્દીઓ માટે મહત્વપૂર્ણ છે જે અસ્થિર હોય છે અને લોહી પાતળું કરવાની દવાઓ પ્રાપ્ત કરવામાં અસમર્થ હોય છે.
- રિકરન્ટ થ્રોમ્બોસિસ: એન્ટિકોએગ્યુલેશન થેરાપી છતાં વારંવાર થ્રોમ્બોસિસનો અનુભવ કરતા દર્દીઓ પણ થ્રોમ્બેક્ટોમી માટે ઉમેદવાર હોઈ શકે છે. જોકે, બધા વારંવાર થ્રોમ્બેક્ટોમીની સારવાર થ્રોમ્બેક્ટોમીથી કરવામાં આવતી નથી. થ્રોમ્બેક્ટોમી માટે ફક્ત રિકરન્ટ થ્રોમ્બોસિસના પસંદ કરેલા કેસોને જ ધ્યાનમાં લેવામાં આવે છે, ખાસ કરીને અંગ-અથવા જીવલેણ લક્ષણો સાથે. આ સારવાર લક્ષણોને દૂર કરવામાં અને વધુ ગૂંચવણો અટકાવવામાં મદદ કરી શકે છે.
- દર્દીના સ્વાસ્થ્યના પરિબળો: દર્દીનું એકંદર સ્વાસ્થ્ય, જેમાં શસ્ત્રક્રિયા સહન કરવાની તેમની ક્ષમતા અને અન્ય તબીબી પરિસ્થિતિઓની હાજરીનો સમાવેશ થાય છે, તે પણ થ્રોમ્બેક્ટોમી માટે ઉમેદવારી નક્કી કરવામાં ભૂમિકા ભજવશે.
સારાંશમાં, ગંઠાવાને કારણે ગંભીર રક્ત પ્રવાહ અવરોધ અનુભવતા દર્દીઓ માટે થ્રોમ્બેક્ટોમી એક મહત્વપૂર્ણ પ્રક્રિયા છે. આરોગ્યસંભાળ પ્રદાતાઓ માટે લક્ષણોનું મૂલ્યાંકન કરવું, યોગ્ય ઇમેજિંગ કરવું અને શ્રેષ્ઠ દર્દી પરિણામો સુનિશ્ચિત કરવા માટે શ્રેષ્ઠ કાર્યવાહી નક્કી કરવી જરૂરી છે.
થ્રોમ્બેક્ટોમી માટે વિરોધાભાસ
થ્રોમ્બેક્ટોમી એ રક્ત વાહિનીઓમાંથી લોહીના ગંઠાવાનું દૂર કરવા માટે વપરાતી એક મહત્વપૂર્ણ પ્રક્રિયા છે, ખાસ કરીને તીવ્ર ઇસ્કેમિક સ્ટ્રોક અથવા ડીપ વેઇન થ્રોમ્બોસિસના કિસ્સાઓમાં. જો કે, દરેક દર્દી આ હસ્તક્ષેપ માટે યોગ્ય ઉમેદવાર નથી. સલામતી અને અસરકારકતા સુનિશ્ચિત કરવા માટે દર્દીઓ અને આરોગ્યસંભાળ પ્રદાતાઓ બંને માટે વિરોધાભાસને સમજવું જરૂરી છે.
- તાજેતરની સર્જરી અથવા ઇજા: જે દર્દીઓએ તાજેતરમાં મોટી શસ્ત્રક્રિયા કરાવી છે અથવા નોંધપાત્ર આઘાતનો અનુભવ કર્યો છે તેઓ થ્રોમ્બેક્ટોમી માટે આદર્શ ઉમેદવાર ન હોઈ શકે. આવા વ્યક્તિઓમાં રક્તસ્ત્રાવની ગૂંચવણોનું જોખમ વધે છે, જે પ્રક્રિયાને સંભવિત રીતે જોખમી બનાવે છે.
- ગંભીર કોગ્યુલોપથી: લોહી ગંઠાઈ જવાને અસર કરતી સ્થિતિઓ, જેમ કે હિમોફિલિયા અથવા ગંભીર યકૃત રોગ, થ્રોમ્બેક્ટોમી દરમિયાન નોંધપાત્ર જોખમો પેદા કરી શકે છે. આ દર્દીઓ વધુ પડતા રક્તસ્રાવનો અનુભવ કરી શકે છે, જે પ્રક્રિયા અને પુનઃપ્રાપ્તિને જટિલ બનાવે છે.
- અનિયંત્રિત હાયપરટેન્શન: ખરાબ રીતે નિયંત્રિત બ્લડ પ્રેશર પ્રક્રિયા દરમિયાન ગૂંચવણો તરફ દોરી શકે છે. જો દર્દીનું બ્લડ પ્રેશર નોંધપાત્ર રીતે વધી જાય, તો તે રક્તસ્રાવનું જોખમ વધારી શકે છે.
- ચેપ: સક્રિય ચેપ, ખાસ કરીને તે વિસ્તારમાં જ્યાં પ્રક્રિયા કરવામાં આવશે, થ્રોમ્બેક્ટોમીને જટિલ બનાવી શકે છે. ચેપ વધુ ગૂંચવણો તરફ દોરી શકે છે અને ચેપ દૂર ન થાય ત્યાં સુધી પ્રક્રિયા મુલતવી રાખવાની જરૂર પડી શકે છે.
- ગંભીર હૃદય અથવા ફેફસાના રોગ: હૃદય અથવા ફેફસાની ગંભીર સ્થિતિ ધરાવતા દર્દીઓ એનેસ્થેસિયા અથવા પ્રક્રિયાના તણાવને સહન કરી શકતા નથી. ગંભીર હૃદય નિષ્ફળતા અથવા ક્રોનિક અવરોધક પલ્મોનરી રોગ (COPD) જેવી સ્થિતિઓ ગૂંચવણોનું જોખમ વધારી શકે છે.
- સહવર્તી રોગો સાથે ઉન્નત ઉંમર: હાલમાં, ફક્ત ઉંમર જ કોઈ વિરોધાભાસ નથી, બહુવિધ સ્વાસ્થ્ય સમસ્યાઓ ધરાવતા વૃદ્ધ દર્દીઓને થ્રોમ્બેક્ટોમી દરમિયાન વધુ જોખમોનો સામનો કરવો પડી શકે છે. તેથી, યોગ્યતા નક્કી કરવા માટે સહવર્તી રોગોનું કાળજીપૂર્વક મૂલ્યાંકન કરવું જરૂરી છે.
- કોન્ટ્રાસ્ટ ડાયથી એલર્જી: થ્રોમ્બેક્ટોમી માટે ઘણીવાર ઇમેજિંગ હેતુઓ માટે કોન્ટ્રાસ્ટ ડાઈનો ઉપયોગ કરવો પડે છે. આ ડાઈથી જાણીતી એલર્જી ધરાવતા દર્દીઓને એલર્જીક પ્રતિક્રિયાઓ ઘટાડવા માટે વૈકલ્પિક ઇમેજિંગ વ્યૂહરચના અથવા પ્રીમેડિકેશનની જરૂર પડી શકે છે.
- ગર્ભાવસ્થા: લોહીના જથ્થા અને ગંઠાઈ જવાના પરિબળોમાં ફેરફારને કારણે સગર્ભા દર્દીઓને થ્રોમ્બેક્ટોમી દરમિયાન વધારાના જોખમોનો સામનો કરવો પડી શકે છે. માતા અને ગર્ભ બંને માટેના સંભવિત જોખમોનું કાળજીપૂર્વક વજન કરવું જોઈએ.
- સમય મર્યાદાઓ: લક્ષણોની શરૂઆત પછી ચોક્કસ સમયમર્યાદામાં થ્રોમ્બેક્ટોમી કરવામાં આવે તો તે સૌથી અસરકારક હોય છે. જો દર્દી ખૂબ મોડું દેખાય, તો જોખમો ફાયદા કરતાં વધી શકે છે, જેના કારણે પ્રક્રિયા અયોગ્ય બની જાય છે.
આ વિરોધાભાસોને સમજવાથી થ્રોમ્બેક્ટોમી સુરક્ષિત અને અસરકારક રીતે કરવામાં આવે છે તેની ખાતરી કરવામાં મદદ મળે છે, જે જરૂરિયાતમંદ લોકો માટે સકારાત્મક પરિણામની શક્યતાઓને મહત્તમ કરે છે.
થ્રોમ્બેક્ટોમી માટે કેવી રીતે તૈયારી કરવી
થ્રોમ્બેક્ટોમીની તૈયારીમાં પ્રક્રિયા સરળતાથી અને સુરક્ષિત રીતે થાય તે સુનિશ્ચિત કરવા માટે ઘણા મહત્વપૂર્ણ પગલાં શામેલ છે. થ્રોમ્બેક્ટોમી પહેલાં દર્દીઓ શું અપેક્ષા રાખી શકે છે તે અહીં છે.
- પૂર્વ-પ્રક્રિયા પરામર્શ: દર્દીઓ તેમના આરોગ્યસંભાળ પ્રદાતા સાથે વિગતવાર પરામર્શ કરશે. આ ચર્ચા પ્રક્રિયાના કારણો, સંભવિત જોખમો અને પુનઃપ્રાપ્તિ દરમિયાન શું અપેક્ષા રાખવી તે આવરી લેશે. આ દર્દીઓ માટે પ્રશ્નો પૂછવાની અને કોઈપણ ચિંતાઓ વ્યક્ત કરવાની તક છે.
- તબીબી ઇતિહાસ સમીક્ષા: દર્દીના તબીબી ઇતિહાસની સંપૂર્ણ સમીક્ષા કરવી જરૂરી છે. આમાં અગાઉની કોઈપણ શસ્ત્રક્રિયાઓ, વર્તમાન દવાઓ, એલર્જી અને હાલની આરોગ્ય સ્થિતિઓની ચર્ચા શામેલ છે. દર્દીઓએ દવાઓની સંપૂર્ણ યાદી પ્રદાન કરવી જોઈએ, જેમાં ઓવર-ધ-કાઉન્ટર દવાઓ અને પૂરવણીઓનો સમાવેશ થાય છે.
- શારીરિક પરીક્ષા: દર્દીના એકંદર સ્વાસ્થ્યનું મૂલ્યાંકન કરવા માટે શારીરિક તપાસ કરવામાં આવશે. આમાં મહત્વપૂર્ણ સંકેતો, હૃદય અને ફેફસાંનું કાર્ય અને ન્યુરોલોજીકલ સ્થિતિની તપાસ શામેલ હોઈ શકે છે, ખાસ કરીને જો થ્રોમ્બેક્ટોમી સ્ટ્રોક માટે હોય.
- ઇમેજિંગ પરીક્ષણો: પ્રક્રિયા પહેલાં, ગંઠાઈ ગયેલી જગ્યા શોધવા અને અવરોધની હદનું મૂલ્યાંકન કરવા માટે સીટી સ્કેન અથવા એમઆરઆઈ જેવા ઇમેજિંગ પરીક્ષણો કરી શકાય છે. આ પરીક્ષણો તબીબી ટીમને થ્રોમ્બેક્ટોમી માટે શ્રેષ્ઠ અભિગમની યોજના બનાવવામાં મદદ કરે છે.
- રક્ત પરીક્ષણો: રક્ત પરીક્ષણો સામાન્ય રીતે ગંઠન પરિબળો, કિડની કાર્ય અને એકંદર આરોગ્યનું મૂલ્યાંકન કરવા માટે મંગાવવામાં આવે છે. આ પરીક્ષણો ખાતરી કરવામાં મદદ કરે છે કે દર્દી સુરક્ષિત રીતે પ્રક્રિયામાંથી પસાર થઈ શકે છે.
- દવા ગોઠવણો: પ્રક્રિયા પહેલાં દર્દીઓને તેમની દવાઓમાં ફેરફાર કરવાની જરૂર પડી શકે છે. ઉદાહરણ તરીકે, થ્રોમ્બેક્ટોમી દરમિયાન રક્તસ્ત્રાવનું જોખમ ઘટાડવા માટે લોહી પાતળા કરનાર દવાઓને અસ્થાયી રૂપે બંધ કરવાની જરૂર પડી શકે છે. દવા વ્યવસ્થાપન અંગે આરોગ્યસંભાળ પ્રદાતાની સૂચનાઓનું પાલન કરવું મહત્વપૂર્ણ છે.
- ઉપવાસ માટેની સૂચનાઓ: દર્દીઓને સામાન્ય રીતે પ્રક્રિયા પહેલા ચોક્કસ સમયગાળા માટે ખાવા-પીવાથી દૂર રહેવાની સલાહ આપવામાં આવે છે, ઘણીવાર તે પ્રક્રિયા પહેલા રાત્રે શરૂ થાય છે. એનેસ્થેસિયા દરમિયાન ગૂંચવણોનું જોખમ ઓછું કરવા માટે આ મહત્વપૂર્ણ છે.
- પરિવહન વ્યવસ્થા: પ્રક્રિયા દરમિયાન દર્દીઓને ઘેનની દવા અથવા એનેસ્થેસિયા આપવામાં આવશે, તેથી પછી તેમને ઘરે લઈ જવા માટે કોઈની વ્યવસ્થા કરવી જરૂરી છે. દર્દીઓએ જાતે વાહન ચલાવવાનું આયોજન ન કરવું જોઈએ.
- પ્રક્રિયા પછીની સંભાળ યોજના: તમારા રિકવરી અને ફોલો-અપ સંભાળ વિશે તમારા ડૉક્ટર સાથે વાત કરો. આમાં રિકવરી દરમિયાન શું અપેક્ષા રાખવી તે સમજવું, ગૂંચવણોના કોઈપણ સંકેતો પર ધ્યાન આપવું અને ફોલો-અપ એપોઇન્ટમેન્ટનો સમાવેશ થાય છે.
આ તૈયારીના પગલાંઓનું પાલન કરીને, દર્દીઓ સફળ થ્રોમ્બેક્ટોમી અને સરળ પુનઃપ્રાપ્તિ પ્રક્રિયા સુનિશ્ચિત કરવામાં મદદ કરી શકે છે.
થ્રોમ્બેક્ટોમી: સ્ટેપ-બાય-સ્ટેપ પ્રક્રિયા
થ્રોમ્બેક્ટોમી પ્રક્રિયાને સમજવાથી ચિંતા ઓછી થઈ શકે છે અને દર્દીઓ શું અપેક્ષા રાખે છે તે માટે તૈયાર થઈ શકે છે. અહીં પ્રક્રિયાનો એક પગલું-દર-પગલાંનો ઝાંખી છે.
- આગમન અને ચેક-ઇન: દર્દીઓ હોસ્પિટલ અથવા સર્જિકલ સેન્ટરમાં આવશે અને ચેક-ઇન કરશે. તેમને હોસ્પિટલનો ગાઉન પહેરવાનું કહેવામાં આવી શકે છે અને દવા અને પ્રવાહી માટે ઇન્ટ્રાવેનસ (IV) લાઇન મૂકવામાં આવશે.
- પૂર્વ-પ્રક્રિયા આકારણી: પ્રક્રિયા શરૂ થાય તે પહેલાં, આરોગ્યસંભાળ ટીમ અંતિમ મૂલ્યાંકન કરશે. આમાં દર્દીની ઓળખની પુષ્ટિ કરવી, પ્રક્રિયાની સમીક્ષા કરવી અને તમામ જરૂરી ઇમેજિંગ અને રક્ત પરીક્ષણો પૂર્ણ થયા છે તેની ખાતરી કરવાનો સમાવેશ થાય છે.
- એનેસ્થેસિયા વહીવટ: પ્રક્રિયા દરમિયાન દર્દીઓને આરામદાયક અને પીડારહિત રહેવા માટે એનેસ્થેસિયા આપવામાં આવશે. આ સામાન્ય એનેસ્થેસિયા હોઈ શકે છે, જ્યાં દર્દી સંપૂર્ણપણે બેભાન હોય છે, અથવા ઘેનની દવા હોઈ શકે છે, જ્યાં દર્દી આરામ કરે છે પરંતુ જાગૃત હોય છે.
- રક્ત વાહિની સુધી પહોંચવું: સર્જન મુખ્ય રક્ત વાહિની સુધી પહોંચવા માટે સામાન્ય રીતે જંઘામૂળના વિસ્તારમાં એક નાનો ચીરો કરશે. ત્યારબાદ રક્ત વાહિનીમાં એક કેથેટર (પાતળી, લવચીક નળી) દાખલ કરવામાં આવે છે.
- ક્લોટ પર નેવિગેટ કરવું: ઇમેજિંગ માર્ગદર્શનનો ઉપયોગ કરીને, સર્જન રક્ત વાહિનીઓ દ્વારા કેથેટરને કાળજીપૂર્વક ગંઠાઈ જવાના સ્થળે લઈ જશે. આસપાસના પેશીઓને નુકસાન ન થાય તે માટે આ પગલામાં ચોકસાઈની જરૂર છે.
- ગઠ્ઠો દૂર કરવો: એકવાર મૂત્રનલિકા ગઠ્ઠા સુધી પહોંચી જાય, પછી સર્જન તેને દૂર કરવા માટે વિશિષ્ટ સાધનોનો ઉપયોગ કરશે. આમાં ગઠ્ઠાને ચૂસીને બહાર કાઢવાનો અથવા તેને કેપ્ચર કરવા અને કાઢવા માટે યાંત્રિક ઉપકરણનો ઉપયોગ કરવાનો સમાવેશ થઈ શકે છે. ધ્યેય શક્ય તેટલી ઝડપથી રક્ત પ્રવાહ પુનઃસ્થાપિત કરવાનો છે.
- દેખરેખ અને ઇમેજિંગ: સમગ્ર પ્રક્રિયા દરમિયાન, તબીબી ટીમ દર્દીના મહત્વપૂર્ણ સંકેતોનું નિરીક્ષણ કરશે અને ગંઠાઈ સફળતાપૂર્વક દૂર થઈ ગઈ છે અને રક્ત પ્રવાહ પુનઃસ્થાપિત થયો છે તેની ખાતરી કરવા માટે વધારાની ઇમેજિંગ કરી શકે છે.
- ચીરો બંધ કરવો: ગંઠાઈ દૂર કર્યા પછી, કેથેટર પાછું ખેંચી લેવામાં આવે છે, અને ચીરાની જગ્યા બંધ કરવામાં આવે છે. આમાં ચીરાના કદના આધારે ટાંકા અથવા એડહેસિવ સ્ટ્રીપ્સનો સમાવેશ થઈ શકે છે.
- પુનઃપ્રાપ્તિ રૂમ: દર્દીઓને રિકવરી રૂમમાં લઈ જવામાં આવશે જ્યાં તેઓ એનેસ્થેસિયામાંથી જાગે ત્યારે તેમનું નિરીક્ષણ કરવામાં આવશે. આરોગ્યસંભાળ પ્રદાતાઓ મહત્વપૂર્ણ સંકેતો તપાસશે અને દર્દીની ન્યુરોલોજીકલ સ્થિતિનું મૂલ્યાંકન કરશે.
- પ્રક્રિયા પછીની સૂચનાઓ: એકવાર સ્થિર થયા પછી, દર્દીઓને પુનઃપ્રાપ્તિ માટે સૂચનાઓ પ્રાપ્ત થશે, જેમાં પીડા વ્યવસ્થાપન, પ્રવૃત્તિ પ્રતિબંધો અને જોવા માટેની ગૂંચવણોના સંકેતોનો સમાવેશ થાય છે. જો જરૂરી હોય તો તેઓ ફોલો-અપ એપોઇન્ટમેન્ટ અને પુનર્વસનની પણ ચર્ચા કરી શકે છે.
થ્રોમ્બેક્ટોમીની તબક્કાવાર પ્રક્રિયાને સમજીને, દર્દીઓ તેમની સંભાળ વિશે વધુ તૈયાર અને માહિતગાર અનુભવી શકે છે.
થ્રોમ્બેક્ટોમીના જોખમો અને ગૂંચવણો
કોઈપણ તબીબી પ્રક્રિયાની જેમ, થ્રોમ્બેક્ટોમી ચોક્કસ જોખમો અને સંભવિત ગૂંચવણો ધરાવે છે. જ્યારે ઘણા દર્દીઓ સફળ પરિણામોનો અનુભવ કરે છે, ત્યારે પ્રક્રિયા સાથે સંકળાયેલા સામાન્ય અને દુર્લભ બંને જોખમોથી વાકેફ રહેવું મહત્વપૂર્ણ છે.
- રક્તસ્ત્રાવ: થ્રોમ્બેક્ટોમીના સૌથી સામાન્ય જોખમોમાંનું એક ચીરાના સ્થળે અથવા આંતરિક રીતે રક્તસ્ત્રાવ છે. જ્યારે કેટલાક રક્તસ્ત્રાવની અપેક્ષા રાખવામાં આવે છે, ત્યારે વધુ પડતા રક્તસ્ત્રાવ માટે વધારાના હસ્તક્ષેપની જરૂર પડી શકે છે.
- ચેપ: ચીરાના સ્થળે અથવા લોહીના પ્રવાહમાં ચેપનું જોખમ રહેલું છે. આરોગ્યસંભાળ પ્રદાતાઓ આ જોખમ ઘટાડવા માટે સાવચેતી રાખે છે, પરંતુ તે હજુ પણ શક્ય છે.
- રક્તવાહિની ઇજા: પ્રક્રિયા દરમિયાન, રક્ત વાહિનીઓને ઇજા થવાનું થોડું જોખમ રહેલું છે. આનાથી હેમેટોમા (રક્ત વાહિનીઓની બહાર લોહીનો સ્થાનિક સંગ્રહ) અથવા ધમની ડિસેક્શન જેવી ગૂંચવણો થઈ શકે છે.
- પુનઃ અવરોધ: કેટલાક કિસ્સાઓમાં, પ્રક્રિયા પછી રક્ત વાહિની ફરીથી અવરોધિત થઈ શકે છે. જો ગંઠાઈ જવાનું કારણ બનેલી અંતર્ગત સ્થિતિનો ઉકેલ ન આવે તો આ થઈ શકે છે.
- ન્યુરોલોજીકલ ગૂંચવણો: સ્ટ્રોક માટે થ્રોમ્બેક્ટોમી કરાવતા દર્દીઓમાં, ન્યુરોલોજીકલ ગૂંચવણોનું જોખમ રહેલું છે, જેમાં લક્ષણોમાં વધારો અથવા નવી ખામીઓનો સમાવેશ થાય છે. જો પ્રક્રિયા દરમિયાન મગજને નુકસાન થાય તો આ થઈ શકે છે.
- એલર્જીક પ્રતિક્રિયાઓ: કેટલાક દર્દીઓને ઇમેજિંગ દરમિયાન ઉપયોગમાં લેવાતા કોન્ટ્રાસ્ટ ડાઇથી એલર્જીક પ્રતિક્રિયાઓ અનુભવી શકે છે. દુર્લભ હોવા છતાં, આ પ્રતિક્રિયાઓ હળવાથી ગંભીર સુધીની હોઈ શકે છે.
- એનેસ્થેસિયાના જોખમો: એનેસ્થેસિયાની જરૂર હોય તેવી કોઈપણ પ્રક્રિયાની જેમ, તેમાં પણ સ્વાભાવિક જોખમો હોય છે, જેમાં શ્વસન સંબંધી ગૂંચવણો અથવા એનેસ્થેટિક એજન્ટોની પ્રતિકૂળ પ્રતિક્રિયાઓનો સમાવેશ થાય છે.
- થ્રોમ્બોએમ્બોલિઝમ: એવું જોખમ રહેલું છે કે ગંઠાવાના ટુકડા તૂટીને શરીરના અન્ય ભાગોમાં જઈ શકે છે, જેના કારણે વિવિધ રક્ત વાહિનીઓમાં નવા અવરોધો સર્જાઈ શકે છે.
- કિડની નુકસાન: કોન્ટ્રાસ્ટ ડાઈનો ઉપયોગ કિડનીના કાર્ય માટે જોખમ ઊભું કરી શકે છે, ખાસ કરીને પહેલાથી કિડનીની સમસ્યાઓ ધરાવતા દર્દીઓમાં. પ્રક્રિયા પહેલાં અને પછી કિડનીના કાર્યનું નિરીક્ષણ કરવું જરૂરી છે.
- દુર્લભ ગૂંચવણો: દુર્લભ હોવા છતાં, કેટલાક દર્દીઓને સ્ટ્રોક, હાર્ટ એટેક અથવા મૃત્યુ જેવી વધુ ગંભીર ગૂંચવણોનો અનુભવ થઈ શકે છે. આ જોખમો સામાન્ય રીતે ઓછા હોય છે પરંતુ આરોગ્યસંભાળ પ્રદાતા સાથે ચર્ચા કરવી જોઈએ.
આ જોખમો અને ગૂંચવણોને સમજવાથી દર્દીઓને તેમની સંભાળ વિશે જાણકાર નિર્ણયો લેવામાં અને થ્રોમ્બેક્ટોમી પ્રક્રિયા માટે તૈયારી કરવામાં મદદ મળી શકે છે. કોઈપણ ચિંતાઓને દૂર કરવા અને શ્રેષ્ઠ શક્ય પરિણામ સુનિશ્ચિત કરવા માટે આરોગ્યસંભાળ પ્રદાતાઓ સાથે ખુલ્લો સંચાર મહત્વપૂર્ણ છે.
થ્રોમ્બેક્ટોમી પછી પુનઃપ્રાપ્તિ
થ્રોમ્બેક્ટોમી પછી પુનઃપ્રાપ્તિ એ એક મહત્વપૂર્ણ તબક્કો છે જે પ્રક્રિયાની એકંદર સફળતા પર નોંધપાત્ર અસર કરી શકે છે. અપેક્ષિત પુનઃપ્રાપ્તિ સમયરેખા વ્યક્તિગત સ્વાસ્થ્ય સ્થિતિઓ, થ્રોમ્બોસિસની હદ અને થ્રોમ્બેક્ટોમીના ચોક્કસ સ્થળ પર આધાર રાખે છે. સામાન્ય રીતે, દર્દીઓ પ્રક્રિયા પછી 1 થી 3 દિવસ સુધી હોસ્પિટલમાં રહેવાની અપેક્ષા રાખી શકે છે, જે દરમિયાન આરોગ્યસંભાળ પ્રદાતાઓ તેમના મહત્વપૂર્ણ સંકેતોનું નિરીક્ષણ કરશે અને ખાતરી કરશે કે કોઈ જટિલતાઓ નથી.
અપેક્ષિત પુનઃપ્રાપ્તિ સમયરેખા:
- પ્રથમ 24 કલાક: દર્દીઓનું સામાન્ય રીતે રિકવરી રૂમમાં નજીકથી નિરીક્ષણ કરવામાં આવે છે. પીડા વ્યવસ્થાપન અને રક્તસ્રાવ અથવા ચેપ જેવા ગૂંચવણોના કોઈપણ ચિહ્નો માટે નિરીક્ષણને પ્રાથમિકતા આપવામાં આવે છે.
- દિવસો 2-3: જો રિકવરી સરળ હોય, તો દર્દીઓને નિયમિત હોસ્પિટલ રૂમમાં ખસેડવામાં આવી શકે છે. રક્ત પરિભ્રમણને પ્રોત્સાહન આપવા માટે હળવી ગતિવિધિઓ પર ધ્યાન કેન્દ્રિત કરીને શારીરિક ઉપચાર શરૂ થઈ શકે છે.
- અઠવાડિયું 1: મોટાભાગના દર્દીઓ ઘરે પાછા ફરી શકે છે, પરંતુ તેમણે આરામ કરવાનું ચાલુ રાખવું જોઈએ અને પ્રવૃત્તિના સ્તર અંગે તેમના ડૉક્ટરની સૂચનાઓનું પાલન કરવું જોઈએ.
- અઠવાડિયા 2-4: સામાન્ય પ્રવૃત્તિઓ ધીમે ધીમે ફરી શરૂ કરવા માટે પ્રોત્સાહિત કરવામાં આવે છે. સામાન્ય રીતે હળવી પ્રવૃત્તિઓ ફરી શરૂ કરી શકાય છે, પરંતુ ચિકિત્સક દ્વારા મંજૂરી ન મળે ત્યાં સુધી ઉચ્ચ-અસરકારક કસરતો ટાળવી જોઈએ.
- 1-3 મહિના: સંપૂર્ણ સ્વસ્થ થવામાં કેટલાક અઠવાડિયાથી મહિનાઓ લાગી શકે છે, જે વ્યક્તિગત સ્વાસ્થ્ય પરિબળો પર આધાર રાખે છે. સ્વસ્થ થવાની પ્રગતિનું નિરીક્ષણ કરવા માટે નિયમિત ફોલો-અપ એપોઇન્ટમેન્ટ શેડ્યૂલ કરવામાં આવશે.
આફ્ટરકેર ટીપ્સ:
- દવાઓનું પાલન: લોહી પાતળું કરતી દવાઓ જેવી પ્રિસ્ક્રિપ્શન દવાઓ લેવી જરૂરી છે જેથી ગંઠાવાનું વધુ નિર્માણ થતું અટકાવી શકાય.
- હાઇડ્રેશન અને પોષણ: હાઇડ્રેટેડ રહેવું અને ફળો, શાકભાજી અને આખા અનાજથી ભરપૂર સંતુલિત આહાર જાળવવાથી પુનઃપ્રાપ્તિમાં મદદ મળી શકે છે.
- શારીરિક પ્રવૃત્તિ: તમારા આરોગ્યસંભાળ પ્રદાતા દ્વારા ભલામણ મુજબ હળવી શારીરિક પ્રવૃત્તિઓમાં જોડાઓ. રક્ત પરિભ્રમણ સુધારવા માટે ઘણીવાર ચાલવાને પ્રોત્સાહન આપવામાં આવે છે.
- દેખરેખ લક્ષણો: કોઈપણ અસામાન્ય લક્ષણો, જેમ કે વધેલો દુખાવો, સોજો, અથવા ચેપના ચિહ્નો માટે સતર્ક રહો, અને તાત્કાલિક તમારા ડૉક્ટરને તેની જાણ કરો.
સામાન્ય પ્રવૃત્તિઓ ક્યારે ફરી શરૂ થઈ શકે છે:
મોટાભાગના દર્દીઓ 1 થી 2 અઠવાડિયામાં હળવા કામ અને દૈનિક પ્રવૃત્તિઓમાં પાછા આવી શકે છે, પરંતુ કસરત સહિતની બધી પ્રવૃત્તિઓ સંપૂર્ણપણે શરૂ કરવામાં વધુ સમય લાગી શકે છે. તમારી પુનઃપ્રાપ્તિ પ્રગતિના આધારે વ્યક્તિગત સલાહ માટે હંમેશા તમારા આરોગ્યસંભાળ પ્રદાતાનો સંપર્ક કરો.
થ્રોમ્બેક્ટોમીના ફાયદા
થ્રોમ્બેક્ટોમી થ્રોમ્બોસિસથી પીડાતા દર્દીઓ માટે ઘણા મુખ્ય સ્વાસ્થ્ય સુધારાઓ અને જીવનની ગુણવત્તાના પરિણામો પ્રદાન કરે છે. અહીં કેટલાક પ્રાથમિક ફાયદાઓ છે:
- રક્ત પ્રવાહ પુનઃસ્થાપિત: થ્રોમ્બેક્ટોમીનો મુખ્ય ફાયદો એ છે કે અસરગ્રસ્ત વિસ્તારમાં રક્ત પ્રવાહ તાત્કાલિક પુનઃસ્થાપિત થાય છે, જે પેશીઓને નુકસાન અટકાવી શકે છે અને અંગના કાર્યમાં સુધારો કરી શકે છે.
- ગૂંચવણોનું જોખમ ઓછું: ગંઠાવાનું દૂર કરીને, થ્રોમ્બેક્ટોમી સ્ટ્રોક, હાર્ટ એટેક અથવા અંગ નુકશાન જેવી ગંભીર ગૂંચવણોનું જોખમ નોંધપાત્ર રીતે ઘટાડે છે, જે સારવાર ન કરાયેલ થ્રોમ્બોસિસથી ઉદ્ભવી શકે છે.
- જીવનની ગુણવત્તામાં સુધારો: ઘણા દર્દીઓ થ્રોમ્બેક્ટોમી પછી તેમના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો નોંધે છે. આમાં પીડામાં ઘટાડો, ગતિશીલતામાં વધારો અને થ્રોમ્બોસિસ દ્વારા લાદવામાં આવેલી મર્યાદાઓ વિના દૈનિક પ્રવૃત્તિઓમાં પાછા ફરવાની ક્ષમતાનો સમાવેશ થાય છે.
- ટૂંકો પુનઃપ્રાપ્તિ સમય: થ્રોમ્બેક્ટોમી લક્ષણોમાં ઝડપી રાહત આપે છે, પરંતુ લાંબા ગાળાના એન્ટિકોએગ્યુલન્ટની ઘણીવાર જરૂર પડે છે.
- સારા લાંબા ગાળાના પરિણામોની સંભાવના: અભ્યાસોએ દર્શાવ્યું છે કે જે દર્દીઓ થ્રોમ્બેક્ટોમી કરાવે છે તેઓ ઘણીવાર ફક્ત દવા પર આધાર રાખતા દર્દીઓની તુલનામાં લાંબા ગાળાના સ્વાસ્થ્ય પરિણામોનો અનુભવ કરે છે.
ભારતમાં થ્રોમ્બેક્ટોમીનો ખર્ચ કેટલો છે?
ભારતમાં થ્રોમ્બેક્ટોમીનો ખર્ચ સામાન્ય રીતે ₹1,00,000 થી ₹2,50,000 સુધીનો હોય છે. ઘણા પરિબળો એકંદર ખર્ચને પ્રભાવિત કરી શકે છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- હોસ્પિટલ પસંદગી: વિવિધ હોસ્પિટલોમાં ભાવ માળખા અલગ અલગ હોય છે. એપોલો હોસ્પિટલ્સ જેવી પ્રખ્યાત હોસ્પિટલો અદ્યતન ટેકનોલોજી અને અનુભવી નિષ્ણાતો ઓફર કરી શકે છે, જે ખર્ચને અસર કરી શકે છે.
- સ્થાન: જે શહેર કે પ્રદેશમાં પ્રક્રિયા કરવામાં આવે છે તે કિંમતોને અસર કરી શકે છે. ગ્રામીણ વિસ્તારોની તુલનામાં શહેરી કેન્દ્રોમાં વધુ ખર્ચ થઈ શકે છે.
- ઓરડા નો પ્રકાર: રૂમની પસંદગી (ખાનગી, અર્ધ-ખાનગી, અથવા સામાન્ય) પણ હોસ્પિટલમાં દાખલ થવાના કુલ ખર્ચને અસર કરી શકે છે.
- જટિલતાઓ: જો પ્રક્રિયા દરમિયાન અથવા પછી કોઈ ગૂંચવણો ઊભી થાય, તો વધારાની સારવારની જરૂર પડી શકે છે, જેનાથી એકંદર ખર્ચમાં વધારો થઈ શકે છે.
એપોલો હોસ્પિટલ્સ ભારતમાં થ્રોમ્બેક્ટોમી ઓફર કરતી ઘણી પ્રતિષ્ઠિત સંસ્થાઓમાંની એક છે. તે અત્યાધુનિક સુવિધાઓ, અનુભવી તબીબી વ્યાવસાયિકો અને વ્યાપક સંભાળ સહિત અનેક ફાયદાઓ પ્રદાન કરે છે, જે તેને ઘણા દર્દીઓ માટે પસંદગીની પસંદગી બનાવે છે. પશ્ચિમી દેશોની તુલનામાં, ભારતમાં થ્રોમ્બેક્ટોમીનો ખર્ચ નોંધપાત્ર રીતે ઓછો છે, જે ગુણવત્તાયુક્ત આરોગ્યસંભાળ મેળવવા માંગતા ઘણા લોકો માટે તે એક સસ્તું વિકલ્પ બનાવે છે.
ચોક્કસ કિંમત અને વ્યક્તિગત સંભાળ વિકલ્પો માટે, અમે તમને એપોલો હોસ્પિટલ્સનો સીધો સંપર્ક કરવા પ્રોત્સાહિત કરીએ છીએ.
થ્રોમ્બેક્ટોમી વિશે વારંવાર પૂછાતા પ્રશ્નો
- થ્રોમ્બેક્ટોમી પહેલાં મારે કયા આહારમાં ફેરફાર કરવા જોઈએ?
થ્રોમ્બેક્ટોમી પહેલાં, ફળો, શાકભાજી અને આખા અનાજથી ભરપૂર સંતુલિત આહાર જાળવવો સલાહભર્યું છે. સંતૃપ્ત ચરબી અને ખાંડવાળા ખોરાક ટાળો. પ્રક્રિયા પહેલાં શ્રેષ્ઠ સ્વાસ્થ્ય સુનિશ્ચિત કરવા માટે તમારા આરોગ્યસંભાળ પ્રદાતા સાથે કોઈપણ ચોક્કસ આહાર પ્રતિબંધોની ચર્ચા કરો.
- શું હું મારી થ્રોમ્બેક્ટોમી પહેલાં ખાઈ કે પી શકું છું?
સામાન્ય રીતે, તમને થ્રોમ્બેક્ટોમી પહેલાં ચોક્કસ સમયગાળા માટે ઉપવાસ કરવાની સલાહ આપવામાં આવશે. આનો અર્થ એ થાય છે કે પ્રક્રિયા પહેલા 6-8 કલાક સુધી કોઈ ખોરાક કે પીણું ન ખાવું. ઉપવાસ અંગે હંમેશા તમારા ડૉક્ટરની ચોક્કસ સૂચનાઓનું પાલન કરો.
- થ્રોમ્બેક્ટોમી પછી સાજા થવા દરમિયાન મારે શું અપેક્ષા રાખવી જોઈએ?
થ્રોમ્બેક્ટોમી પછી સાજા થવા માટે સામાન્ય રીતે 1-3 દિવસ હોસ્પિટલમાં રહેવું પડે છે, ત્યારબાદ ધીમે ધીમે સામાન્ય પ્રવૃત્તિઓમાં પાછા ફરવું પડે છે. તમને થોડો દુખાવો અને સોજો આવી શકે છે, જેને દવાથી નિયંત્રિત કરી શકાય છે. શ્રેષ્ઠ પુનઃપ્રાપ્તિ માટે તમારા ડૉક્ટરની આફ્ટરકેર સૂચનાઓનું પાલન કરો.
- થ્રોમ્બેક્ટોમી વૃદ્ધ દર્દીઓને કેવી રીતે અસર કરે છે?
થ્રોમ્બેક્ટોમી વૃદ્ધ દર્દીઓ માટે ફાયદાકારક હોઈ શકે છે, કારણ કે તે રક્ત પ્રવાહને પુનઃસ્થાપિત કરી શકે છે અને ગંભીર ગૂંચવણોનું જોખમ ઘટાડી શકે છે. જો કે, વૃદ્ધ દર્દીઓમાં વધારાની સ્વાસ્થ્ય બાબતો હોઈ શકે છે, તેથી આરોગ્યસંભાળ પ્રદાતા દ્વારા સંપૂર્ણ મૂલ્યાંકન જરૂરી છે.
- શું ગર્ભાવસ્થા દરમિયાન થ્રોમ્બેક્ટોમી સુરક્ષિત છે?
જો જરૂરી હોય તો ગર્ભાવસ્થા દરમિયાન થ્રોમ્બેક્ટોમી કરી શકાય છે, પરંતુ તેના જોખમો અને ફાયદાઓનો કાળજીપૂર્વક વિચાર કરવો જરૂરી છે. સગર્ભા દર્દીઓએ શ્રેષ્ઠ કાર્યવાહી નક્કી કરવા માટે તેમના આરોગ્યસંભાળ પ્રદાતા સાથે તેમની ચોક્કસ પરિસ્થિતિની ચર્ચા કરવી જોઈએ.
- શું બાળકો થ્રોમ્બેક્ટોમી કરાવી શકે છે?
હા, બાળરોગના દર્દીઓ પર થ્રોમ્બેક્ટોમી કરી શકાય છે, પરંતુ તે ઓછું સામાન્ય છે. આ નિર્ણય બાળકની ચોક્કસ તબીબી સ્થિતિ પર આધાર રાખે છે અને બાળરોગ નિષ્ણાત સાથે પરામર્શ કરીને લેવો જોઈએ.
- જો મને સ્થૂળતાનો ઇતિહાસ હોય તો શું?
જો તમને સ્થૂળતાનો ઇતિહાસ હોય, તો થ્રોમ્બેક્ટોમી કરાવતા પહેલા તમારા આરોગ્યસંભાળ પ્રદાતા સાથે આ અંગે ચર્ચા કરવી મહત્વપૂર્ણ છે. વજન પુનઃપ્રાપ્તિ અને ગૂંચવણોના જોખમને અસર કરી શકે છે, તેથી એક અનુરૂપ અભિગમ જરૂરી હોઈ શકે છે.
- ડાયાબિટીસ મારા થ્રોમ્બેક્ટોમીને કેવી રીતે અસર કરે છે?
ડાયાબિટીસ થ્રોમ્બેક્ટોમી પછી પુનઃપ્રાપ્તિને જટિલ બનાવી શકે છે કારણ કે ઉપચારમાં સંભવિત સમસ્યાઓ અને ચેપનું જોખમ વધે છે. શ્રેષ્ઠ પરિણામો સુનિશ્ચિત કરવા માટે પ્રક્રિયા પહેલા અને પછી તમારા બ્લડ સુગરના સ્તરનું સંચાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે.
- જો મને હાઈ બ્લડ પ્રેશર હોય તો મારે કઈ સાવચેતી રાખવી જોઈએ?
જો તમને હાયપરટેન્શન હોય, તો થ્રોમ્બેક્ટોમી પહેલાં અને પછી તમારા બ્લડ પ્રેશરનું અસરકારક રીતે સંચાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે. તમારા આરોગ્યસંભાળ પ્રદાતા પુનઃપ્રાપ્તિ સમયગાળા દરમિયાન શ્રેષ્ઠ નિયંત્રણ સુનિશ્ચિત કરવા માટે તમારી દવાઓને સમાયોજિત કરી શકે છે.
- શું હું થ્રોમ્બેક્ટોમી પછી સામાન્ય પ્રવૃત્તિઓ ફરી શરૂ કરી શકું છું?
મોટાભાગના દર્દીઓ થ્રોમ્બેક્ટોમી પછી 1-2 અઠવાડિયામાં હળવી પ્રવૃત્તિઓમાં પાછા ફરી શકે છે. જોકે, તમારા આરોગ્યસંભાળ પ્રદાતા દ્વારા મંજૂરી ન મળે ત્યાં સુધી ઉચ્ચ-અસરકારક કસરતો ટાળવી જોઈએ. સામાન્ય પ્રવૃત્તિઓમાં સુરક્ષિત પાછા ફરવા માટે હંમેશા તેમના માર્ગદર્શનનું પાલન કરો.
- થ્રોમ્બેક્ટોમી પછી ગૂંચવણોના સંકેતો શું છે?
થ્રોમ્બેક્ટોમી પછી, વધેલો દુખાવો, સોજો, લાલાશ અથવા તાવ જેવી ગૂંચવણોના ચિહ્નો પર નજર રાખો. જો તમને આમાંના કોઈપણ લક્ષણોનો અનુભવ થાય, તો મૂલ્યાંકન માટે તાત્કાલિક તમારા આરોગ્યસંભાળ પ્રદાતાનો સંપર્ક કરો.
- થ્રોમ્બેક્ટોમી પછી મારે કેટલા સમય સુધી દવા લેવાની જરૂર પડશે?
થ્રોમ્બેક્ટોમી પછી, નવા ગંઠાવાનું નિર્માણ અટકાવવા માટે તમને લોહી પાતળું કરવાની દવાઓ સૂચવવામાં આવી શકે છે. દવાનો સમયગાળો તમારા વ્યક્તિગત જોખમ પરિબળો પર આધાર રાખે છે અને તમારા આરોગ્યસંભાળ પ્રદાતા સાથે ચર્ચા કરવી જોઈએ.
- શું થ્રોમ્બેક્ટોમી બધા પ્રકારના ગંઠાવા માટે અસરકારક છે?
થ્રોમ્બેક્ટોમી ખાસ કરીને ચોક્કસ પ્રકારના ગંઠાવા માટે અસરકારક છે, જેમ કે તીવ્ર અંગ ઇસ્કેમિયા અથવા સ્ટ્રોકનું કારણ બને છે. તમારા આરોગ્યસંભાળ પ્રદાતા તમારી ચોક્કસ સ્થિતિના આધારે નક્કી કરશે કે થ્રોમ્બેક્ટોમી શ્રેષ્ઠ વિકલ્પ છે કે નહીં.
- ભવિષ્યમાં ગંઠાવાનું રોકવા માટે હું જીવનશૈલીમાં કયા ફેરફારો કરી શકું?
ભવિષ્યમાં લોહીના ગંઠાવાનું રોકવા માટે, નિયમિત કસરત, સંતુલિત આહાર, સ્વસ્થ વજન જાળવી રાખવા અને ધૂમ્રપાન ટાળવા સહિત સ્વસ્થ જીવનશૈલી અપનાવવાનું વિચારો. તમારા આરોગ્યસંભાળ પ્રદાતા સાથે કોઈપણ વધારાના નિવારક પગલાંની ચર્ચા કરો.
- થ્રોમ્બેક્ટોમી એકલા દવા સાથે કેવી રીતે તુલના કરે છે?
થ્રોમ્બેક્ટોમી ગંઠાવાનું તાત્કાલિક દૂર કરવાની સુવિધા આપે છે, જે ગંભીર ગૂંચવણોને અટકાવી શકે છે, જ્યારે દવાઓ ગંઠાવાનું ઓગળવામાં વધુ સમય લઈ શકે છે. તમારા આરોગ્યસંભાળ પ્રદાતા તમારી ચોક્કસ પરિસ્થિતિના આધારે શ્રેષ્ઠ અભિગમની ભલામણ કરશે.
- થ્રોમ્બેક્ટોમીનો સફળતા દર કેટલો છે?
થ્રોમ્બેક્ટોમીનો સફળતા દર ગંઠાવાનું સ્થાન અને દર્દીના એકંદર સ્વાસ્થ્ય જેવા પરિબળો પર આધાર રાખે છે. સામાન્ય રીતે, રક્ત પ્રવાહને પુનઃસ્થાપિત કરવામાં અને ગૂંચવણો અટકાવવામાં થ્રોમ્બેક્ટોમીનો સફળતા દર ઊંચો હોય છે.
- શું હું મારી થ્રોમ્બેક્ટોમી પછી મુસાફરી કરી શકું?
થ્રોમ્બેક્ટોમી પછી મુસાફરી અંગે તમારા આરોગ્યસંભાળ પ્રદાતા સાથે ચર્ચા કરવી જોઈએ. સામાન્ય રીતે, જટિલતાઓનું જોખમ ઘટાડવા માટે પ્રક્રિયા પછી થોડા અઠવાડિયા સુધી લાંબા અંતરની મુસાફરી ટાળવાની સલાહ આપવામાં આવે છે.
- જો મારી પાસે અગાઉની સર્જરીનો ઇતિહાસ હોય તો મારે શું કરવું જોઈએ?
જો તમારી પાસે અગાઉની શસ્ત્રક્રિયાઓનો ઇતિહાસ હોય, તો થ્રોમ્બેક્ટોમી કરાવતા પહેલા તમારા આરોગ્યસંભાળ પ્રદાતાને જાણ કરો. તમારી સારવાર અને પુનઃપ્રાપ્તિનું આયોજન કરતી વખતે તેઓ તમારા શસ્ત્રક્રિયા ઇતિહાસને ધ્યાનમાં લેશે.
- ભારતમાં થ્રોમ્બેક્ટોમી અન્ય દેશોની તુલનામાં કેવી રીતે થાય છે?
ભારતમાં થ્રોમ્બેક્ટોમી ઘણીવાર પશ્ચિમી દેશો કરતાં વધુ સસ્તું હોય છે, અને તેની સંભાળની ગુણવત્તા તુલનાત્મક હોય છે. એપોલો હોસ્પિટલ્સ સહિત ઘણી હોસ્પિટલો અદ્યતન ટેકનોલોજી અને અનુભવી નિષ્ણાતો પ્રદાન કરે છે, જે તેને દર્દીઓ માટે એક સક્ષમ વિકલ્પ બનાવે છે.
- થ્રોમ્બેક્ટોમી પછી દર્દીઓ માટે કઈ સહાય ઉપલબ્ધ છે?
થ્રોમ્બેક્ટોમી પછી, દર્દીઓ વિવિધ સહાયક સેવાઓનો ઉપયોગ કરી શકે છે, જેમાં શારીરિક ઉપચાર, પોષણ સલાહ અને ફોલો-અપ સંભાળનો સમાવેશ થાય છે. અપોલો હોસ્પિટલ્સ સરળ પુનઃપ્રાપ્તિ સુનિશ્ચિત કરવા માટે વ્યાપક પોસ્ટ-ઓપરેટિવ સપોર્ટ પૂરો પાડે છે.
ઉપસંહાર
થ્રોમ્બેક્ટોમી એ એક મહત્વપૂર્ણ પ્રક્રિયા છે જે થ્રોમ્બોસિસથી પીડાતા દર્દીઓ માટે સ્વાસ્થ્ય પરિણામોમાં નોંધપાત્ર સુધારો કરી શકે છે. રક્ત પ્રવાહને પુનઃસ્થાપિત કરવાની અને ગંભીર ગૂંચવણોના જોખમને ઘટાડવાની ક્ષમતા સાથે, થ્રોમ્બેક્ટોમી ઘણા વ્યક્તિઓ માટે જીવનની ગુણવત્તા વધારવામાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. જો તમને લાગે કે થ્રોમ્બેક્ટોમી તમારા માટે અથવા તમારા પ્રિયજન માટે યોગ્ય હોઈ શકે છે, તો તમારી ચોક્કસ જરૂરિયાતોને અનુરૂપ ફાયદા, જોખમો અને પુનઃપ્રાપ્તિ પ્રક્રિયાને સમજવા માટે તાત્કાલિક વેસ્ક્યુલર નિષ્ણાત અથવા ન્યુરોલોજીસ્ટની સલાહ લો.




 ચેન્નાઈ નજીકની શ્રેષ્ઠ હોસ્પિટલ
ચેન્નાઈ નજીકની શ્રેષ્ઠ હોસ્પિટલ
