
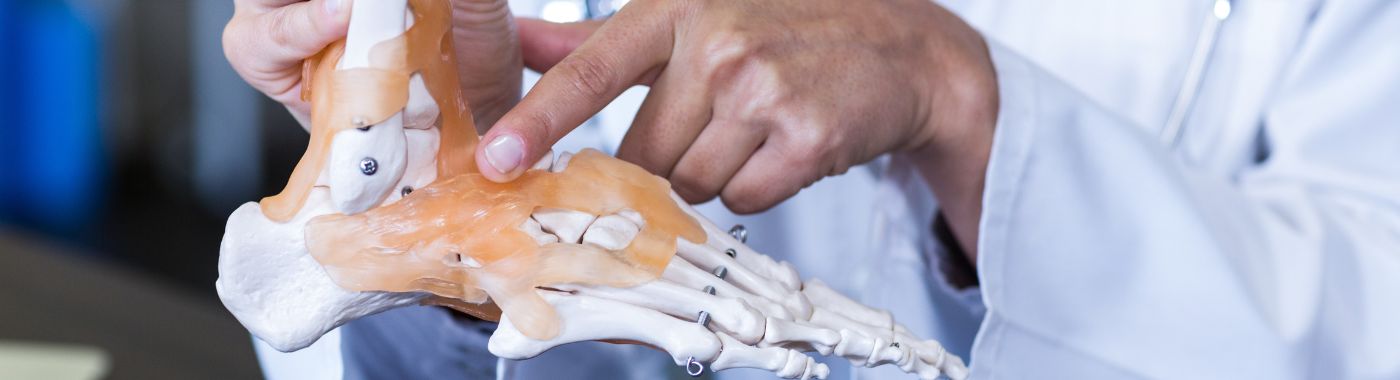
પગની ઘૂંટી રિપ્લેસમેન્ટ, જેને ટોટલ એન્કલ આર્થ્રોપ્લાસ્ટી તરીકે પણ ઓળખવામાં આવે છે, તે એક સર્જિકલ પ્રક્રિયા છે જે પગની ઘૂંટીના સાંધામાં દુખાવો દૂર કરવા અને કાર્ય પુનઃસ્થાપિત કરવા માટે રચાયેલ છે. આ પ્રક્રિયામાં પગની ઘૂંટીમાંથી ક્ષતિગ્રસ્ત હાડકા અને કોમલાસ્થિને દૂર કરીને તેને કૃત્રિમ ઘટકોથી બદલવાનો સમાવેશ થાય છે, જે સામાન્ય રીતે ધાતુ અને પ્લાસ્ટિકમાંથી બનેલા હોય છે. એન્કલ રિપ્લેસમેન્ટનો પ્રાથમિક ધ્યેય સંધિવા જેવી પરિસ્થિતિઓને કારણે થતા દુખાવાને ઓછો કરવાનો છે, સાથે સાથે ગતિશીલતા અને જીવનની એકંદર ગુણવત્તામાં પણ સુધારો કરવાનો છે.
પગની ઘૂંટીનો સાંધા એક જટિલ રચના છે જે પગને પગ સાથે જોડે છે, જે ચાલવા, દોડવા અને અન્ય પ્રવૃત્તિઓ માટે જરૂરી વિવિધ હલનચલન માટે પરવાનગી આપે છે. જ્યારે ઈજા, ઘસારો અથવા ડીજનરેટિવ રોગોને કારણે પગની ઘૂંટીનો સાંધા નુકસાન પામે છે, ત્યારે તે નોંધપાત્ર પીડા અને અપંગતા તરફ દોરી શકે છે. પગની ઘૂંટી રિપ્લેસમેન્ટનો હેતુ ક્રોનિક પગની ઘૂંટીના દુખાવાથી પીડાતા વ્યક્તિઓ માટે લાંબા ગાળાનો ઉકેલ પૂરો પાડવાનો છે, જે તેમને વધુ સરળતાથી તેમની દૈનિક પ્રવૃત્તિઓમાં પાછા ફરવા સક્ષમ બનાવે છે.
આ પ્રક્રિયા ખાસ કરીને એવા દર્દીઓ માટે ફાયદાકારક છે જેમને દવા, શારીરિક ઉપચાર અથવા બ્રેસિંગ જેવી રૂઢિચુસ્ત સારવાર દ્વારા રાહત મળી નથી. સામાન્ય રીતે ગંભીર પગની ઘૂંટી સંધિવા ધરાવતા વ્યક્તિઓ માટે પગની ઘૂંટી બદલવાની ભલામણ કરવામાં આવે છે, જે વિવિધ પરિસ્થિતિઓમાં પરિણમી શકે છે, જેમાં ઑસ્ટિયોઆર્થરાઇટિસ, રુમેટોઇડ સંધિવા અથવા ઈજા પછી પોસ્ટ-ટ્રોમેટિક સંધિવા શામેલ છે.
પગની ઘૂંટી બદલવાનું કામ શા માટે કરવામાં આવે છે?
પગની ઘૂંટી રિપ્લેસમેન્ટ એ ઘૂંટીના સાંધાને અસર કરતા ઘણા નબળા લક્ષણો અને સ્થિતિઓને દૂર કરવા માટે કરવામાં આવે છે. આ પ્રક્રિયા કરાવવાનું સૌથી સામાન્ય કારણ ક્રોનિક પીડા છે જે વ્યક્તિના જીવનની ગુણવત્તાને નોંધપાત્ર રીતે અસર કરે છે. દર્દીઓ વજન ઉપાડવાની પ્રવૃત્તિઓ દરમિયાન સતત દુખાવો, સોજો, જડતા અને પગની ઘૂંટીમાં ગતિશીલતામાં ઘટાડો અનુભવી શકે છે. આ લક્ષણો રોજિંદા કાર્યો કરવા માટે પડકારજનક બનાવી શકે છે, જેમ કે ચાલવું, સીડી ચડવું અથવા મનોરંજક પ્રવૃત્તિઓમાં ભાગ લેવો.
સામાન્ય રીતે પગની ઘૂંટી બદલવાની ભલામણ તરફ દોરી જતી પરિસ્થિતિઓમાં નીચેનાનો સમાવેશ થાય છે:
- ઑસ્ટિઓઆર્થરાઇટિસ: આ ડીજનરેટિવ સાંધાનો રોગ ત્યારે થાય છે જ્યારે પગની ઘૂંટીના સાંધાને ગાદી આપતી કોમલાસ્થિ સમય જતાં ઘસાઈ જાય છે, જેના કારણે હાડકા-થી-હાડકાનો સંપર્ક, દુખાવો અને બળતરા થાય છે.
- સંધિવાની: એક સ્વયંપ્રતિરક્ષા સ્થિતિ જે સાંધામાં ક્રોનિક બળતરાનું કારણ બને છે, રુમેટોઇડ સંધિવા સાંધાને નુકસાન અને વિકૃતિ તરફ દોરી શકે છે, જેના કારણે પગની ઘૂંટી રિપ્લેસમેન્ટ રાહત માટે એક સક્ષમ વિકલ્પ બને છે.
- પોસ્ટ-ટ્રોમેટિક સંધિવા: પગની ઘૂંટીમાં થયેલી ઈજા, જેમ કે ફ્રેક્ચર અથવા લિગામેન્ટ ફાટી જવાથી, કેટલાક વ્યક્તિઓને સાંધામાં સંધિવા થઈ શકે છે, જેના પરિણામે ક્રોનિક દુખાવો અને તકલીફ થઈ શકે છે.
- એવેસ્ક્યુલર નેક્રોસિસ: આ સ્થિતિ ત્યારે થાય છે જ્યારે હાડકામાં લોહીનો પુરવઠો ખોરવાઈ જાય છે, જેના કારણે હાડકા મૃત્યુ પામે છે અને સાંધા તૂટી જાય છે. કાર્ય પુનઃસ્થાપિત કરવા અને દુખાવો ઓછો કરવા માટે પગની ઘૂંટી બદલવાની જરૂર પડી શકે છે.
સામાન્ય રીતે જ્યારે રૂઢિચુસ્ત સારવારો પૂરતી રાહત આપવામાં નિષ્ફળ જાય છે ત્યારે પગની ઘૂંટી બદલવાની ભલામણ કરવામાં આવે છે. દર્દીના તબીબી ઇતિહાસનું મૂલ્યાંકન કર્યા પછી, શારીરિક તપાસ કર્યા પછી અને સાંધાના નુકસાનની હદનું મૂલ્યાંકન કરવા માટે એક્સ-રે અથવા એમઆરઆઈ જેવા ઇમેજિંગ અભ્યાસોની સમીક્ષા કર્યા પછી ચિકિત્સકો આ પ્રક્રિયા સૂચવી શકે છે.
પગની ઘૂંટી બદલવા માટેના સંકેતો
ઘણી ક્લિનિકલ પરિસ્થિતિઓ અને નિદાન તારણો સૂચવે છે કે દર્દી પગની ઘૂંટી રિપ્લેસમેન્ટ માટે યોગ્ય ઉમેદવાર છે. આમાં શામેલ છે:
- તીવ્ર દુખાવો: જે દર્દીઓને પગની ઘૂંટીમાં ક્રોનિક, કમજોર દુખાવો થાય છે જે રોજિંદા પ્રવૃત્તિઓમાં દખલ કરે છે, આરામ કરતી વખતે પણ, તેમને પગની ઘૂંટી બદલવાનો વિચાર કરી શકાય છે.
- ગતિની મર્યાદિત શ્રેણી: પગની ઘૂંટીના સાંધાને ખસેડવાની ક્ષમતામાં નોંધપાત્ર ઘટાડો, ખાસ કરીને વજન ઉપાડવાની પ્રવૃત્તિઓ દરમિયાન, સર્જિકલ હસ્તક્ષેપની જરૂરિયાત સૂચવી શકે છે.
- સંયુક્ત વિકૃતિ: પગની ઘૂંટીના સાંધામાં દેખાતી વિકૃતિઓ, જેમ કે ખોટી ગોઠવણી અથવા અસામાન્ય સ્થિતિ, એ સૂચવી શકે છે કે સાંધા એટલી ખરાબ થઈ ગયા છે કે તેને બદલવાની જરૂર છે.
- રૂઢિચુસ્ત સારવારની નિષ્ફળતા: જે દર્દીઓએ શારીરિક ઉપચાર, દવાઓ અને ઇન્જેક્શન સહિતના બિન-સર્જિકલ વિકલ્પો અજમાવ્યા છે, પરંતુ પૂરતી રાહતનો અનુભવ કર્યા વિના, તેઓ પગની ઘૂંટી બદલવા માટે ઉમેદવાર હોઈ શકે છે.
- ઇમેજિંગ તારણો: એક્સ-રે અથવા એમઆરઆઈ સ્કેન જે સાંધાના અધોગતિ, હાડકાના સ્પર્સ અથવા નોંધપાત્ર કોમલાસ્થિ નુકશાન દર્શાવે છે તે પગની ઘૂંટી રિપ્લેસમેન્ટ સાથે આગળ વધવાના નિર્ણયને સમર્થન આપી શકે છે.
- ઉંમર અને પ્રવૃત્તિ સ્તર: જ્યારે માત્ર ઉંમર જ ગેરલાયક ઠરાવવાનું પરિબળ નથી, તો યુવાન, વધુ સક્રિય દર્દીઓને પગની ઘૂંટી બદલવા માટે વિચારણા કરી શકાય છે જો પગની ઘૂંટીના દુખાવાથી તેમના જીવનની ગુણવત્તા પર ગંભીર અસર પડે છે.
આખરે, પગની ઘૂંટી રિપ્લેસમેન્ટ કરાવવાનો નિર્ણય દર્દી અને તેમના ઓર્થોપેડિક સર્જન વચ્ચે સહયોગથી લેવામાં આવે છે, જેમાં દર્દીના એકંદર સ્વાસ્થ્ય, જીવનશૈલી અને ચોક્કસ જરૂરિયાતોને ધ્યાનમાં લેવામાં આવે છે.
પગની ઘૂંટી બદલવાના પ્રકારો
પગની ઘૂંટી બદલવાની પ્રક્રિયાઓ મુખ્યત્વે બે પ્રકારની હોય છે: સંપૂર્ણ પગની ઘૂંટી બદલવાની અને આંશિક પગની ઘૂંટી બદલવાની.
- કુલ પગની ઘૂંટી રિપ્લેસમેન્ટ: આ પગની ઘૂંટી બદલવાની સૌથી સામાન્ય પ્રક્રિયા છે. તેમાં ક્ષતિગ્રસ્ત પગની ઘૂંટીના સાંધાને સંપૂર્ણપણે દૂર કરીને તેને કૃત્રિમ સાંધાથી બદલવાનો સમાવેશ થાય છે. સંપૂર્ણ પગની ઘૂંટી બદલવાની પ્રક્રિયા પગની ઘૂંટીની કુદરતી ગતિવિધિની નકલ કરવા માટે રચાયેલ છે, જેનાથી ગતિશીલતામાં સુધારો થાય છે અને દુખાવો ઓછો થાય છે.
- આંશિક પગની ઘૂંટી બદલવી: કેટલાક કિસ્સાઓમાં, પગની ઘૂંટીના સાંધાના ફક્ત એક ભાગને જ નુકસાન થઈ શકે છે. આંશિક પગની ઘૂંટી બદલવામાં ફક્ત સાંધાના અસરગ્રસ્ત ભાગને બદલવાનો સમાવેશ થાય છે, જ્યારે તંદુરસ્ત હાડકા અને કોમલાસ્થિને સાચવવામાં આવે છે. આ અભિગમ સ્થાનિક નુકસાનવાળા દર્દીઓ માટે ફાયદાકારક હોઈ શકે છે અને ઝડપી પુનઃપ્રાપ્તિમાં પરિણમી શકે છે.
બંને પ્રકારની પગની ઘૂંટી રિપ્લેસમેન્ટ પ્રક્રિયાઓનો હેતુ કાર્ય પુનઃસ્થાપિત કરવાનો અને દુખાવો ઓછો કરવાનો છે, પરંતુ કુલ અને આંશિક રિપ્લેસમેન્ટ વચ્ચેની પસંદગી સાંધાના નુકસાનની માત્રા અને દર્દીની ચોક્કસ જરૂરિયાતો પર આધારિત છે. ઓર્થોપેડિક સર્જન દર્દીની સ્થિતિનું મૂલ્યાંકન કરશે અને તેમના વ્યક્તિગત સંજોગોના આધારે સૌથી યોગ્ય પ્રકારના પગની ઘૂંટી રિપ્લેસમેન્ટની ભલામણ કરશે.
પગની ઘૂંટી બદલવા માટે વિરોધાભાસ
પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરી, ગંભીર પગની ઘૂંટી સંધિવા અથવા સાંધાના નુકસાનથી પીડાતા ઘણા દર્દીઓ માટે ફાયદાકારક હોવા છતાં, દરેક માટે યોગ્ય નથી. શ્રેષ્ઠ પરિણામોની ખાતરી કરવા માટે દર્દીઓ અને આરોગ્યસંભાળ પ્રદાતાઓ બંને માટે વિરોધાભાસને સમજવું મહત્વપૂર્ણ છે. અહીં કેટલીક પરિસ્થિતિઓ અને પરિબળો છે જે દર્દીને પગની ઘૂંટી રિપ્લેસમેન્ટ માટે અયોગ્ય બનાવી શકે છે:
- ચેપ: શસ્ત્રક્રિયા દરમિયાન અને પછી પગની ઘૂંટી અથવા તેની આસપાસના વિસ્તારોમાં સક્રિય ચેપ નોંધપાત્ર જોખમો પેદા કરી શકે છે. પગની ઘૂંટી બદલવા માટે જંતુરહિત વાતાવરણની જરૂર પડે છે, અને કોઈપણ હાલનો ચેપ ગૂંચવણો તરફ દોરી શકે છે.
- ગંભીર હાડકાનું નુકશાન: પગની ઘૂંટીના સાંધામાં હાડકાના નોંધપાત્ર નુકશાન અથવા ખોડખાંપણ ધરાવતા દર્દીઓમાં ઇમ્પ્લાન્ટને ટેકો આપવા માટે પૂરતું સ્વસ્થ હાડકું ન હોઈ શકે. આનાથી અસ્થિરતા અને રિપ્લેસમેન્ટ નિષ્ફળ જઈ શકે છે.
- જાડાપણું: શરીરનું વધારાનું વજન પગની ઘૂંટીના સાંધા અને ઇમ્પ્લાન્ટ પર વધારાનો ભાર મૂકી શકે છે, જેનાથી ગૂંચવણોનું જોખમ વધી જાય છે. સર્જનો ઘણીવાર શસ્ત્રક્રિયાનો વિચાર કરતા પહેલા વજન ઘટાડવાની ભલામણ કરે છે.
- ખરાબ પરિભ્રમણ: રક્ત પ્રવાહને અસર કરતી પરિસ્થિતિઓ, જેમ કે પેરિફેરલ વેસ્ક્યુલર રોગ, ઉપચારમાં અવરોધ લાવી શકે છે અને શસ્ત્રક્રિયા પછી ગૂંચવણોનું જોખમ વધારી શકે છે.
- ચેતાસ્નાયુ વિકૃતિઓ: સ્નાયુઓના નિયંત્રણ અથવા ચેતાના કાર્યને અસર કરતી પરિસ્થિતિઓ ધરાવતા દર્દીઓ આદર્શ ઉમેદવાર ન હોઈ શકે, કારણ કે આ સમસ્યાઓ પુનર્વસન અને પુનઃપ્રાપ્તિને અસર કરી શકે છે.
- ઇમ્પ્લાન્ટ સામગ્રીની એલર્જી: કેટલાક દર્દીઓને પગની ઘૂંટીના ઇમ્પ્લાન્ટમાં વપરાતી ધાતુઓ અથવા સામગ્રીથી એલર્જી હોઈ શકે છે. સંપૂર્ણ તબીબી ઇતિહાસ અને એલર્જી પરીક્ષણ જરૂરી હોઈ શકે છે.
- અનિયંત્રિત તબીબી પરિસ્થિતિઓ: ડાયાબિટીસ, હૃદય રોગ અથવા ફેફસાના રોગ જેવી ક્રોનિક સ્થિતિઓ જે સારી રીતે સંચાલિત ન હોય તે સર્જિકલ જોખમો વધારી શકે છે અને પુનઃપ્રાપ્તિને જટિલ બનાવી શકે છે.
- પાછલી પગની ઘૂંટીની સર્જરી: જે દર્દીઓએ પગની ઘૂંટી પર ઘણી સર્જરી કરાવી હોય તેમને ડાઘ પેશી અથવા અન્ય ગૂંચવણો હોઈ શકે છે જે રિપ્લેસમેન્ટને વધુ પડકારજનક બનાવે છે.
- ઉંમર વિચારણાઓ: જ્યારે માત્ર ઉંમર જ કડક પ્રતિબંધ નથી, નાના દર્દીઓને પગની ઘૂંટી બદલવાની સલાહ આપવામાં આવી શકે છે કારણ કે ઇમ્પ્લાન્ટ ઘસારાની સંભાવના અને ભવિષ્યમાં સર્જરીની જરૂરિયાત છે.
- અપૂરતી સપોર્ટ સિસ્ટમ: સ્વસ્થ થવા માટે મજબૂત સહાયક પ્રણાલી જરૂરી છે. જે દર્દીઓ એકલા રહે છે અથવા સહાયનો અભાવ ધરાવે છે તેમને પુનર્વસન પ્રક્રિયા દરમિયાન પડકારોનો સામનો કરવો પડી શકે છે.
પગની ઘૂંટી બદલવાની તૈયારી કેવી રીતે કરવી
પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરીની તૈયારીમાં સરળ પ્રક્રિયા અને પુનઃપ્રાપ્તિ સુનિશ્ચિત કરવા માટે ઘણા મહત્વપૂર્ણ પગલાં શામેલ છે. દર્દીઓ તેમની સર્જરી પહેલા શું અપેક્ષા રાખી શકે છે તે અહીં છે:
- સર્જન સાથે પરામર્શ: પહેલું પગલું ઓર્થોપેડિક સર્જન સાથે સંપૂર્ણ પરામર્શ છે. આમાં તબીબી ઇતિહાસ, વર્તમાન દવાઓ અને કોઈપણ એલર્જીની ચર્ચા શામેલ છે. સર્જન પ્રક્રિયા, જોખમો અને અપેક્ષિત પરિણામો સમજાવશે.
- શસ્ત્રક્રિયા પૂર્વે પરીક્ષણ: દર્દીઓ વિવિધ પરીક્ષણોમાંથી પસાર થઈ શકે છે, જેમાં રક્ત પરીક્ષણો, ઇમેજિંગ અભ્યાસ (જેમ કે એક્સ-રે અથવા એમઆરઆઈ), અને સંભવતઃ હૃદય મૂલ્યાંકનનો સમાવેશ થાય છે, ખાસ કરીને પહેલાથી જ હૃદયની સ્થિતિ ધરાવતા લોકો માટે. આ પરીક્ષણો એકંદર આરોગ્ય અને શસ્ત્રક્રિયા માટે તૈયારીનું મૂલ્યાંકન કરવામાં મદદ કરે છે.
- દવાની સમીક્ષા: દર્દીઓએ દવાઓની સંપૂર્ણ યાદી આપવી જોઈએ, જેમાં ઓવર-ધ-કાઉન્ટર દવાઓ અને પૂરકનો સમાવેશ થાય છે. સર્જરી દરમિયાન રક્તસ્ત્રાવનું જોખમ ઘટાડવા માટે સર્જન અમુક દવાઓ, જેમ કે લોહી પાતળું કરનાર, બંધ કરવાની સલાહ આપી શકે છે.
- જીવનશૈલીમાં ફેરફાર: દર્દીઓને ઘણીવાર શસ્ત્રક્રિયા પહેલાં સ્વસ્થ ટેવો અપનાવવા માટે પ્રોત્સાહિત કરવામાં આવે છે. આમાં ધૂમ્રપાન છોડવું, દારૂનું સેવન ઓછું કરવું અને ઉપચારને પ્રોત્સાહન આપવા માટે સંતુલિત આહાર જાળવવો શામેલ હોઈ શકે છે.
- શારીરિક ઉપચાર: કેટલાક સર્જનો પગની ઘૂંટીની આસપાસના સ્નાયુઓને મજબૂત બનાવવા અને ગતિશીલતામાં સુધારો કરવા માટે શસ્ત્રક્રિયા પહેલા શારીરિક ઉપચારની ભલામણ કરે છે. આ શસ્ત્રક્રિયા પછી સ્વસ્થ થવામાં મદદ કરી શકે છે.
- ઘરની તૈયારી: સ્વસ્થતા માટે ઘર તૈયાર કરવું જરૂરી છે. દર્દીઓએ ઠોકર ખાવાના જોખમોને દૂર કરીને, દૈનિક પ્રવૃત્તિઓમાં સહાયની વ્યવસ્થા કરીને અને જરૂરી વસ્તુઓ સરળતાથી પહોંચમાં હોય તેની ખાતરી કરીને સલામત વાતાવરણ બનાવવું જોઈએ.
- પરિવહન વ્યવસ્થા: શસ્ત્રક્રિયા પછી દર્દીઓ તરત જ વાહન ચલાવી શકશે નહીં, તેથી હોસ્પિટલમાં આવવા-જવા માટે પરિવહનની વ્યવસ્થા કરવી મહત્વપૂર્ણ છે.
- પ્રક્રિયાને સમજવી: દર્દીઓએ પગની ઘૂંટી બદલવાની પ્રક્રિયા વિશે પોતાને શિક્ષિત કરવું જોઈએ, જેમાં શસ્ત્રક્રિયાના દિવસે અને રિકવરી દરમિયાન શું અપેક્ષા રાખવી તે પણ શામેલ છે. આ જ્ઞાન ચિંતા દૂર કરવામાં અને સકારાત્મક માનસિકતાને પ્રોત્સાહન આપવામાં મદદ કરી શકે છે.
- ઉપવાસ માટેની સૂચનાઓ: દર્દીઓને શસ્ત્રક્રિયા પહેલાં ઉપવાસ કરવા અંગે ચોક્કસ સૂચનાઓ પ્રાપ્ત થશે. સામાન્ય રીતે, આનો અર્થ એ થાય કે પ્રક્રિયા પહેલાં મધ્યરાત્રિ પછી કંઈપણ ખાવું કે પીવું નહીં.
- સપોર્ટ સિસ્ટમ: વિશ્વસનીય સહાયક પ્રણાલી હોવી ખૂબ જ મહત્વપૂર્ણ છે. દર્દીઓએ તેમના પુનઃપ્રાપ્તિ યોજનાની ચર્ચા પરિવાર અથવા મિત્રો સાથે કરવી જોઈએ જે તેમને પ્રારંભિક ઉપચાર તબક્કા દરમિયાન મદદ કરી શકે.
પગની ઘૂંટી બદલવાની પ્રક્રિયા: પગલું-દર-પગલાં
પગની ઘૂંટી બદલવાની પ્રક્રિયાને સમજવાથી ચિંતાઓ ઓછી થઈ શકે છે અને દર્દીઓ શું અપેક્ષા રાખે છે તે માટે તૈયાર થઈ શકે છે. પ્રક્રિયાનું વિભાજન અહીં છે:
- શસ્ત્રક્રિયા પહેલાની તૈયારી: શસ્ત્રક્રિયાના દિવસે, દર્દીઓ હોસ્પિટલ અથવા સર્જિકલ સેન્ટરમાં પહોંચશે. તેઓ તપાસ કરશે, અને એક નર્સ તેમના તબીબી ઇતિહાસ અને સર્જિકલ સંમતિ ફોર્મની સમીક્ષા કરશે. દવાઓ અને પ્રવાહી આપવા માટે નસમાં (IV) લાઇન મૂકવામાં આવશે.
- એનેસ્થેસિયા: દર્દીઓને એનેસ્થેસિયા આપવામાં આવશે, જે સામાન્ય (તેમને સૂવા માટે) અથવા પ્રાદેશિક (નીચલા પગને સુન્ન કરવા માટે) હોઈ શકે છે. એનેસ્થેસિયાની પસંદગી સર્જનની ભલામણ અને દર્દીના સ્વાસ્થ્ય પર આધારિત રહેશે.
- ચીરો: દર્દીને બેભાન કર્યા પછી, સર્જન સાંધા સુધી પહોંચવા માટે પગની ઘૂંટીના આગળના ભાગમાં અથવા બાજુ પર એક ચીરો કરશે. ચીરાનું કદ અને સ્થાન ઉપયોગમાં લેવાતી સર્જિકલ તકનીકના આધારે બદલાઈ શકે છે.
- સંયુક્ત તૈયારી: સર્જન પગની ઘૂંટીના સાંધામાંથી ક્ષતિગ્રસ્ત કોમલાસ્થિ અને હાડકાને કાળજીપૂર્વક દૂર કરશે. ઇમ્પ્લાન્ટ યોગ્ય રીતે ફિટ થાય અને અસરકારક રીતે કાર્ય કરે તેની ખાતરી કરવા માટે આ પગલું મહત્વપૂર્ણ છે.
- ઇમ્પ્લાન્ટ પ્લેસમેન્ટ: સાંધા તૈયાર કર્યા પછી, સર્જન પગની ઘૂંટીના ઇમ્પ્લાન્ટને સ્થાન આપશે. ઇમ્પ્લાન્ટમાં સામાન્ય રીતે ધાતુનો ઘટક હોય છે જે ટિબિયા (શિન બોન) ને બદલે છે અને પ્લાસ્ટિકનો ઘટક હોય છે જે ટેલસ (પગની ઘૂંટીનું હાડકું) ને બદલે છે. સર્જન ખાતરી કરશે કે ઇમ્પ્લાન્ટ સુરક્ષિત રીતે લંગરાયેલ છે અને યોગ્ય રીતે ગોઠવાયેલ છે.
- બંધ: એકવાર ઇમ્પ્લાન્ટ લગાવ્યા પછી, સર્જન ટાંકા અથવા સ્ટેપલ્સનો ઉપયોગ કરીને ચીરો બંધ કરશે. સર્જરી સ્થળને સુરક્ષિત રાખવા માટે એક જંતુરહિત ડ્રેસિંગ લાગુ કરવામાં આવશે.
- પુનઃપ્રાપ્તિ રૂમ: પ્રક્રિયા પછી, દર્દીઓને રિકવરી રૂમમાં ખસેડવામાં આવશે જ્યાં તેઓ એનેસ્થેસિયામાંથી જાગે ત્યારે તેમનું નિરીક્ષણ કરવામાં આવશે. તબીબી સ્ટાફ મહત્વપૂર્ણ સંકેતો તપાસશે અને કોઈપણ પીડાનું સંચાલન કરશે.
- શસ્ત્રક્રિયા પછીની સંભાળ: દર્દીઓને શસ્ત્રક્રિયા સ્થળની સંભાળ કેવી રીતે રાખવી, પીડાને કેવી રીતે નિયંત્રિત કરવી અને પુનર્વસન શરૂ કરવું તે અંગે સૂચનાઓ પ્રાપ્ત થશે. ગતિશીલતા અને શક્તિને પ્રોત્સાહન આપવા માટે શસ્ત્રક્રિયા પછી તરત જ શારીરિક ઉપચાર શરૂ થઈ શકે છે.
- હોસ્પિટલ સ્ટે: વ્યક્તિગત કેસના આધારે, દર્દીઓ એક થી ત્રણ દિવસ સુધી હોસ્પિટલમાં રહી શકે છે. આ સમય દરમિયાન, તેઓ પીડા વ્યવસ્થાપન મેળવશે અને શારીરિક ઉપચાર શરૂ કરશે.
- ફોલો-અપ એપોઇન્ટમેન્ટ્સ: ડિસ્ચાર્જ પછી, દર્દીઓને તેમના સર્જન સાથે ફોલો-અપ એપોઇન્ટમેન્ટ મળશે જેથી તેઓ હીલિંગનું નિરીક્ષણ કરી શકે, જો જરૂરી હોય તો ટાંકા દૂર કરી શકે અને ઇમ્પ્લાન્ટના કાર્યનું મૂલ્યાંકન કરી શકે.
પગની ઘૂંટી બદલવાના જોખમો અને ગૂંચવણો
કોઈપણ સર્જિકલ પ્રક્રિયાની જેમ, પગની ઘૂંટી રિપ્લેસમેન્ટ ચોક્કસ જોખમો અને સંભવિત ગૂંચવણો ધરાવે છે. જ્યારે ઘણા દર્દીઓ પીડાથી નોંધપાત્ર રાહત અને ગતિશીલતામાં સુધારો અનુભવે છે, ત્યારે સર્જરી સાથે સંકળાયેલા સામાન્ય અને દુર્લભ બંને જોખમોથી વાકેફ રહેવું જરૂરી છે:
- સામાન્ય જોખમો:
- ચેપ: સૌથી સામાન્ય જોખમોમાંનું એક, શસ્ત્રક્રિયાના સ્થળે ચેપ લાગી શકે છે. આ જોખમ ઘટાડવા માટે યોગ્ય ઘાની સંભાળ અને સ્વચ્છતા ખૂબ જ મહત્વપૂર્ણ છે.
- લોહી ગંઠાવાનું: દર્દીઓને ડીપ વેઇન થ્રોમ્બોસિસ (DVT) થવાનું જોખમ હોઈ શકે છે, એક એવી સ્થિતિ જેમાં પગમાં લોહી ગંઠાવાનું બને છે. નિવારક પગલાં, જેમ કે લોહી પાતળું કરનાર અને વહેલા મોબિલાઇઝેશન, ઘણીવાર અમલમાં મૂકવામાં આવે છે.
- દુખાવો અને સોજો: શસ્ત્રક્રિયા પછી દુખાવો અને સોજો સામાન્ય છે અને દવાઓ અને આરામથી તેને નિયંત્રિત કરી શકાય છે.
- જડતા: કેટલાક દર્દીઓ પગની ઘૂંટીના સાંધામાં જડતા અનુભવી શકે છે, જે શારીરિક ઉપચાર અને સમય સાથે સુધરી શકે છે.
- ઓછા સામાન્ય જોખમો:
- ઇમ્પ્લાન્ટ નિષ્ફળતા: ભાગ્યે જ જોવા મળે છે, પરંતુ સમય જતાં ઇમ્પ્લાન્ટ ઢીલું પડી શકે છે અથવા નિષ્ફળ થઈ શકે છે, જેના કારણે રિવિઝન સર્જરીની જરૂર પડે છે.
- ચેતાને નુકસાન: શસ્ત્રક્રિયા દરમિયાન ચેતાને ઇજા થવાનું થોડું જોખમ રહેલું છે, જેના કારણે પગમાં નિષ્ક્રિયતા આવી શકે છે અથવા નબળાઈ આવી શકે છે.
- ફ્રેક્ચર: કેટલાક કિસ્સાઓમાં, ઇમ્પ્લાન્ટની આસપાસ ફ્રેક્ચર થઈ શકે છે, ખાસ કરીને નબળા હાડકાંવાળા દર્દીઓમાં.
- એલર્જીક પ્રતિક્રિયાઓ: કેટલાક દર્દીઓને ઇમ્પ્લાન્ટમાં વપરાતી સામગ્રી પ્રત્યે એલર્જીક પ્રતિક્રિયાઓ થઈ શકે છે, જે ગૂંચવણો તરફ દોરી જાય છે.
- દુર્લભ જોખમો:
- એનેસ્થેસિયાની ગૂંચવણો: અસામાન્ય હોવા છતાં, એનેસ્થેસિયા સંબંધિત ગૂંચવણો થઈ શકે છે, જેમાં શ્વસન સમસ્યાઓ અથવા એલર્જીક પ્રતિક્રિયાઓનો સમાવેશ થાય છે.
- ક્રોનિક પેઇન: સર્જરી પછી થોડા દર્દીઓને ક્રોનિક પેઇનનો અનુભવ થઈ શકે છે, જેનું સંચાલન કરવું પડકારજનક હોઈ શકે છે.
- સાંધાની અસ્થિરતા: ભાગ્યે જ કિસ્સાઓમાં, રિપ્લેસમેન્ટ પછી પગની ઘૂંટી અસ્થિર બની શકે છે, જેના કારણે ચાલવામાં મુશ્કેલી પડે છે અથવા પડી જવાનું જોખમ વધી જાય છે.
- લાંબા ગાળાની વિચારણાઓ: દર્દીઓએ ધ્યાન રાખવું જોઈએ કે પગની ઘૂંટી રિપ્લેસમેન્ટ જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો કરી શકે છે, પરંતુ ઇમ્પ્લાન્ટનું આયુષ્ય બદલાઈ શકે છે. ઇમ્પ્લાન્ટની સ્થિતિ અને એકંદર સાંધાના સ્વાસ્થ્યનું નિરીક્ષણ કરવા માટે નિયમિત ફોલો-અપ એપોઇન્ટમેન્ટ જરૂરી છે.
પગની ઘૂંટી રિપ્લેસમેન્ટ પછી રિકવરી
પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરી પછી પુનઃપ્રાપ્તિ પ્રક્રિયા શ્રેષ્ઠ પરિણામો પ્રાપ્ત કરવા અને ગતિશીલતા પાછી મેળવવા માટે મહત્વપૂર્ણ છે. અપેક્ષિત પુનઃપ્રાપ્તિ સમયરેખા દર્દીથી દર્દીમાં બદલાઈ શકે છે, પરંતુ સામાન્ય રીતે, તેને ઘણા તબક્કામાં વિભાજિત કરી શકાય છે.
- તાત્કાલિક પોસ્ટ-ઓપરેટિવ તબક્કો (0-2 અઠવાડિયા): શસ્ત્રક્રિયા પછીના શરૂઆતના થોડા દિવસોમાં, દર્દીઓ સામાન્ય રીતે દેખરેખ માટે હોસ્પિટલમાં રહેશે. પીડા વ્યવસ્થાપન એ પ્રાથમિકતા છે, અને અગવડતાને નિયંત્રિત કરવામાં મદદ કરવા માટે દવાઓ સૂચવવામાં આવશે. આ સમય દરમિયાન, દર્દીઓને સોજો ઘટાડવા માટે તેમના પગ ઊંચા રાખવા માટે પ્રોત્સાહિત કરવામાં આવશે.
- અઠવાડિયા 2-6: પ્રારંભિક પુનઃપ્રાપ્તિ સમયગાળા પછી, દર્દીઓ સામાન્ય રીતે પુનર્વસન કાર્યક્રમમાં સંક્રમિત થાય છે. શસ્ત્રક્રિયા પછી લગભગ બે અઠવાડિયા પછી શારીરિક ઉપચાર શરૂ થાય છે, જેમાં હળવા રેન્જ-ઓફ-મોશન કસરતો પર ધ્યાન કેન્દ્રિત કરવામાં આવે છે. પગની ઘૂંટી પર વજન ન નાખવા માટે દર્દીઓને ક્રચ અથવા વોકરનો ઉપયોગ કરવાની સલાહ આપવામાં આવી શકે છે. ધીમે ધીમે, જેમ જેમ ઉપચાર આગળ વધે છે તેમ વજન ઉપાડવાની પ્રવૃત્તિઓ શરૂ કરવામાં આવશે.
- અઠવાડિયા 6-12: છ અઠવાડિયા સુધીમાં, ઘણા દર્દીઓ વૉકિંગ બૂટ અથવા બ્રેસની મદદથી ઓપરેશન કરાયેલ પગની ઘૂંટી પર વજન ઉપાડવાનું શરૂ કરી શકે છે. શારીરિક ઉપચાર વધુ સઘન બનશે, જેમાં તાકાત વધારવાની કસરતો અને સંતુલન સુધારવા પર ધ્યાન કેન્દ્રિત કરવામાં આવશે. મોટાભાગના દર્દીઓ આ તબક્કાના અંત સુધીમાં હળવા દૈનિક પ્રવૃત્તિઓમાં પાછા ફરવાની અપેક્ષા રાખી શકે છે.
- મહિના 3-6: જેમ જેમ રિકવરી ચાલુ રહેશે, દર્દીઓ ગતિશીલતા અને પીડાના સ્તરમાં નોંધપાત્ર સુધારો જોશે. ત્રણ મહિના સુધીમાં, ઘણા વ્યક્તિઓ તેમના આરામ સ્તર અને સર્જનની સલાહના આધારે ડ્રાઇવિંગ સહિતની મોટાભાગની સામાન્ય પ્રવૃત્તિઓ ફરી શરૂ કરી શકે છે. સંપૂર્ણ રિકવરી છ મહિના સુધીનો સમય લાગી શકે છે, જેમાં ઘણા દર્દીઓ લગભગ સામાન્ય કાર્ય પ્રાપ્ત કરે છે.
આફ્ટરકેર ટીપ્સ:
- ફોલો-અપ એપોઇન્ટમેન્ટ: હીલિંગ પર દેખરેખ રાખવા અને કોઈપણ ચિંતાઓને દૂર કરવા માટે તમારા સર્જન સાથે નિયમિત તપાસ કરવી જરૂરી છે.
- શારીરિક ઉપચાર: શક્તિ અને ગતિશીલતા પાછી મેળવવા માટે નિર્ધારિત શારીરિક ઉપચાર પદ્ધતિનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે.
- પીડા વ્યવસ્થાપન: સૂચિત દવાઓથી પીડાનું સંચાલન કરવાનું ચાલુ રાખો અને તમારા ડૉક્ટરની ભલામણોનું પાલન કરો.
- આહાર અને હાઇડ્રેશન: હીલિંગને ટેકો આપવા માટે વિટામિન અને ખનિજોથી ભરપૂર સંતુલિત આહાર જાળવો. હાઇડ્રેટેડ રહેવું પણ એટલું જ મહત્વપૂર્ણ છે.
- ઉચ્ચ અસર ધરાવતી પ્રવૃત્તિઓ ટાળો: પ્રારંભિક પુનઃપ્રાપ્તિ તબક્કા દરમિયાન પગની ઘૂંટી પર વધુ પડતો ભાર મૂકતી પ્રવૃત્તિઓ ટાળવી જોઈએ.
પગની ઘૂંટી બદલવાના ફાયદા
પગની ઘૂંટી બદલવાની સર્જરી અસંખ્ય ફાયદાઓ પ્રદાન કરે છે જે દર્દીના જીવનની ગુણવત્તામાં નોંધપાત્ર વધારો કરે છે. આ પ્રક્રિયા સાથે સંકળાયેલા કેટલાક મુખ્ય સ્વાસ્થ્ય સુધારાઓ અહીં આપેલા છે:
- દર્દ માં રાહત: પગની ઘૂંટી રિપ્લેસમેન્ટના સૌથી તાત્કાલિક ફાયદાઓમાંનો એક એ છે કે સંધિવા અથવા અન્ય ડિજનરેટિવ પરિસ્થિતિઓને કારણે થતા ક્રોનિક દુખાવામાં ઘટાડો અથવા નાબૂદી. દર્દીઓ ઘણીવાર અસ્વસ્થતામાં નોંધપાત્ર ઘટાડો નોંધાવે છે, જેનાથી તેઓ અવરોધ વિના દૈનિક પ્રવૃત્તિઓમાં જોડાઈ શકે છે.
- સુધારેલ ગતિશીલતા: સ્વસ્થ થયા પછી, ઘણા દર્દીઓ વધુ સારી ગતિશીલતા અનુભવે છે. નવો સાંધા સરળ હલનચલન માટે પરવાનગી આપે છે, જેનાથી ચાલવું, સીડી ચઢવું અને મનોરંજક પ્રવૃત્તિઓમાં ભાગ લેવાનું સરળ બને છે.
- કાર્ય પુનઃસ્થાપન: પગની ઘૂંટી બદલવાથી અગાઉ ક્ષતિગ્રસ્ત સાંધાની કામગીરી પુનઃસ્થાપિત થઈ શકે છે, જેનાથી દર્દીઓ એવી પ્રવૃત્તિઓમાં પાછા ફરવા સક્ષમ બને છે જે તેમણે પીડા અથવા મર્યાદિત ગતિશીલતાને કારણે ટાળી હતી.
- લાંબા સમયથી ચાલતા પરિણામો: આધુનિક પગની ઘૂંટી રિપ્લેસમેન્ટ ઇમ્પ્લાન્ટ્સ ઘણા વર્ષો સુધી ચાલે તે રીતે ડિઝાઇન કરવામાં આવ્યા છે, જે ગંભીર પગની ઘૂંટીની સમસ્યાઓથી પીડાતા દર્દીઓ માટે ટકાઉ ઉકેલ પૂરો પાડે છે.
- જીવનની ઉન્નત ગુણવત્તા: પીડા ઓછી થવા અને ગતિશીલતામાં સુધારો થવાથી, દર્દીઓ ઘણીવાર સ્વતંત્રતાની નવી ભાવના અને જીવનનો વધુ સંપૂર્ણ આનંદ માણવાની ક્ષમતા મેળવે છે. આનાથી માનસિક સ્વાસ્થ્ય અને એકંદર સુખાકારીમાં સુધારો થઈ શકે છે.
ભારતમાં પગની ઘૂંટી બદલવાનો ખર્ચ
ભારતમાં પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરીનો સરેરાશ ખર્ચ ₹2,00,000 થી ₹4,00,000 સુધીનો છે. ચોક્કસ અંદાજ માટે, આજે જ અમારો સંપર્ક કરો.
પગની ઘૂંટી બદલવા વિશે વારંવાર પૂછાતા પ્રશ્નો
મારી પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરી પહેલાં મારે શું ખાવું જોઈએ?
શસ્ત્રક્રિયા પહેલાં, ફળો, શાકભાજી, દુર્બળ પ્રોટીન અને આખા અનાજથી ભરપૂર સંતુલિત આહાર પર ધ્યાન કેન્દ્રિત કરો. આગલી રાત્રે ભારે ભોજન અને આલ્કોહોલ ટાળો. હાઇડ્રેટેડ રહેવું પણ જરૂરી છે. તમારા સર્જન સાથે કોઈપણ ચોક્કસ આહાર પ્રતિબંધોની ચર્ચા કરો.
સર્જરી પછી હું કેટલો સમય હોસ્પિટલમાં રહીશ?
મોટાભાગના દર્દીઓ શસ્ત્રક્રિયા પછી 1 થી 3 દિવસ સુધી હોસ્પિટલમાં રહે છે, જે તેમની પુનઃપ્રાપ્તિની પ્રગતિ અને કોઈપણ ગૂંચવણોના આધારે થાય છે. તમારા સર્જન તમારી વ્યક્તિગત પરિસ્થિતિના આધારે માર્ગદર્શન આપશે.
પ્રક્રિયા દરમિયાન કયા પ્રકારની એનેસ્થેસિયાનો ઉપયોગ થાય છે?
પગની ઘૂંટી બદલવાની સર્જરી સામાન્ય રીતે સામાન્ય એનેસ્થેસિયા અથવા પ્રાદેશિક એનેસ્થેસિયા (નર્વ બ્લોક) હેઠળ કરવામાં આવે છે. સર્જરી પહેલાં તમારા એનેસ્થેસિયોલોજિસ્ટ તમારા માટે શ્રેષ્ઠ વિકલ્પની ચર્ચા કરશે.
શસ્ત્રક્રિયા પછી હું ક્યારે ફિઝિયોથેરાપી શરૂ કરી શકું?
શારીરિક ઉપચાર સામાન્ય રીતે શસ્ત્રક્રિયા પછીના પહેલા બે અઠવાડિયામાં શરૂ થાય છે. તમારા સર્જન ક્યારે શરૂ કરવું અને કઈ કસરતો પર ધ્યાન કેન્દ્રિત કરવું તે અંગે ચોક્કસ સૂચનાઓ આપશે.
મારે કેટલો સમય ક્રુચ કે વોકરનો ઉપયોગ કરવો પડશે?
મોટાભાગના દર્દીઓ શસ્ત્રક્રિયા પછી લગભગ 4 થી 6 અઠવાડિયા સુધી ક્રચ અથવા વોકરનો ઉપયોગ કરશે, જે તેમના ઉપચારની પ્રગતિ પર આધાર રાખે છે. તમારા ભૌતિક ચિકિત્સક તમને માર્ગદર્શન આપશે કે ક્યારે સહાય વિના ચાલવાનું શરૂ કરવું સલામત છે.
શું હું પગની ઘૂંટી રિપ્લેસમેન્ટ સર્જરી પછી વાહન ચલાવી શકું?
જ્યાં સુધી તમે પીડા અથવા ગતિશીલતાની સમસ્યાઓ વિના વાહન સુરક્ષિત રીતે ચલાવી ન શકો ત્યાં સુધી સામાન્ય રીતે વાહન ચલાવવાની ભલામણ કરવામાં આવતી નથી, જેમાં ઘણા અઠવાડિયા લાગી શકે છે. વ્યક્તિગત સલાહ માટે તમારા સર્જનની સલાહ લો.
ચેપના કયા ચિહ્નો પર મારે ધ્યાન આપવું જોઈએ?
ચેપના ચિહ્નોમાં લાલાશ, સોજો, ચીરાની જગ્યાની આસપાસ ગરમી, તાવ અથવા સ્રાવનો સમાવેશ થાય છે. જો તમને આમાંના કોઈપણ લક્ષણો દેખાય, તો તાત્કાલિક તમારા આરોગ્યસંભાળ પ્રદાતાનો સંપર્ક કરો.
શું સર્જરી પછી મને જીવનશૈલીમાં કોઈ ફેરફાર કરવાની જરૂર પડશે?
જ્યારે ઘણા દર્દીઓ તેમની સામાન્ય પ્રવૃત્તિઓમાં પાછા ફરે છે, ત્યારે કેટલાકને ઉચ્ચ-પ્રભાવવાળી રમતો અથવા પ્રવૃત્તિઓ ટાળવાની જરૂર પડી શકે છે જે પગની ઘૂંટી પર વધુ પડતો તાણ લાવે છે. તમારા સર્જન સાથે જીવનશૈલીમાં જરૂરી ફેરફારોની ચર્ચા કરો.
ઇમ્પ્લાન્ટ કેટલો સમય ચાલે છે?
આધુનિક પગની ઘૂંટીના ઇમ્પ્લાન્ટ 10 થી 20 વર્ષ કે તેથી વધુ સમય સુધી ચાલે તે રીતે ડિઝાઇન કરવામાં આવ્યા છે, જે પ્રવૃત્તિ સ્તર અને એકંદર સ્વાસ્થ્ય જેવા પરિબળો પર આધાર રાખે છે. તમારા સર્જન સાથે નિયમિત ફોલો-અપ્સ ઇમ્પ્લાન્ટની સ્થિતિનું નિરીક્ષણ કરવામાં મદદ કરી શકે છે.
શું સર્જરી પછી લોહી ગંઠાઈ જવાનું જોખમ છે?
હા, કોઈપણ સર્જરી પછી લોહી ગંઠાઈ જવાનું જોખમ રહેલું છે. આ જોખમ ઘટાડવા માટે તમારા ડૉક્ટર લોહી પાતળું કરવાની દવાઓ લખી શકે છે અથવા કસરતોની ભલામણ કરી શકે છે. તેમની સલાહને કાળજીપૂર્વક અનુસરો.
સર્જરી પછી જો મને ગંભીર દુખાવો થાય તો મારે શું કરવું જોઈએ?
જો તમને ગંભીર દુખાવો થાય છે જે સૂચિત દવાઓથી દૂર થતો નથી, તો તમારા આરોગ્યસંભાળ પ્રદાતાનો સંપર્ક કરો. તેઓ તમારી પરિસ્થિતિનું મૂલ્યાંકન કરી શકે છે અને નક્કી કરી શકે છે કે વધુ હસ્તક્ષેપની જરૂર છે કે નહીં.
શું હું સર્જરી પછી મારી નિયમિત દવાઓ લઈ શકું છું?
શસ્ત્રક્રિયા પહેલાં તમારા સર્જન સાથે બધી દવાઓની ચર્ચા કરો. પ્રક્રિયાના સમય દરમ્યાન કેટલીક દવાઓને થોભાવવાની અથવા ગોઠવણ કરવાની જરૂર પડી શકે છે.
સર્જરી પછી સોજો કેવી રીતે દૂર કરવો?
સોજો દૂર કરવા માટે, તમારા પગને ઉંચા રાખો, ભલામણ મુજબ બરફના પેક લગાવો અને પ્રવૃત્તિના સ્તર અંગે તમારા સર્જનની સલાહનું પાલન કરો. કમ્પ્રેશન મોજાં પણ મદદ કરી શકે છે.
સ્વસ્થ થયા પછી મારે કયા પ્રકારના જૂતા પહેરવા જોઈએ?
સ્વસ્થ થયા પછી, સ્થિરતા અને ગાદી પૂરી પાડતા સહાયક જૂતા પહેરો. ઊંચી હીલ અથવા એવા જૂતા ટાળો જેમાં ટેકો ન હોય. તમારા ભૌતિક ચિકિત્સક યોગ્ય ફૂટવેરની ભલામણ કરી શકે છે.
શું બાળકો પગની ઘૂંટી બદલવાની સર્જરી કરાવી શકે છે?
સામાન્ય રીતે બાળકો પર પગની ઘૂંટી બદલવાની સર્જરી કરવામાં આવતી નથી, કારણ કે તેમના હાડકાં હજુ પણ વધતા રહે છે. પગની ઘૂંટીની સમસ્યાવાળા બાળરોગના દર્દીઓને અલગ અલગ સારવારની જરૂર પડી શકે છે. માર્ગદર્શન માટે બાળરોગના ઓર્થોપેડિક નિષ્ણાતની સલાહ લો.
રિવિઝન સર્જરીની જરૂર પડવાની શક્યતાઓ કેટલી છે?
મોટાભાગના પગની ઘૂંટી રિપ્લેસમેન્ટ સફળ થાય છે, પરંતુ કેટલાક દર્દીઓને ઘસારો અથવા ગૂંચવણોને કારણે રિવિઝન સર્જરીની જરૂર પડી શકે છે. નિયમિત ફોલો-અપ્સ ઇમ્પ્લાન્ટની સ્થિતિનું નિરીક્ષણ કરવામાં મદદ કરી શકે છે.
હું મારા ઘરને પુનઃપ્રાપ્તિ માટે કેવી રીતે તૈયાર કરી શકું?
ઠોકર ખાવાના જોખમોને દૂર કરીને, આવશ્યક ચીજવસ્તુઓની સરળ પહોંચ સુનિશ્ચિત કરીને અને આરામદાયક પુનઃપ્રાપ્તિ ક્ષેત્ર સ્થાપિત કરીને તમારા ઘરને તૈયાર કરો. પ્રારંભિક પુનઃપ્રાપ્તિ તબક્કા દરમિયાન દૈનિક કાર્યોમાં મદદની વ્યવસ્થા કરવાનું વિચારો.
શું મને સર્જરી પછી ઘરે મદદની જરૂર પડશે?
ઘણા દર્દીઓને શસ્ત્રક્રિયા પછીના પહેલા થોડા અઠવાડિયા સુધી ઘરે કોઈની મદદ લેવાથી ફાયદો થાય છે. આ ગતિશીલતા, ભોજન તૈયાર કરવા અને અન્ય દૈનિક પ્રવૃત્તિઓમાં મદદ કરી શકે છે.
પુનઃપ્રાપ્તિ દરમિયાન મારે કઈ પ્રવૃત્તિઓ ટાળવી જોઈએ?
શરૂઆતના પુનઃપ્રાપ્તિ તબક્કા દરમિયાન દોડવા અથવા કૂદવા જેવી ઉચ્ચ-અસરકારક પ્રવૃત્તિઓ ટાળો. ધીમે ધીમે પ્રવૃત્તિઓ ક્યારે ફરીથી શરૂ કરવી તે અંગે તમારા સર્જનની માર્ગદર્શિકા અનુસરો.
હું સફળ રિકવરી કેવી રીતે સુનિશ્ચિત કરી શકું?
સફળ રિકવરી સુનિશ્ચિત કરવા માટે, તમારા સર્જનની પોસ્ટ-ઓપરેટિવ સૂચનાઓનું પાલન કરો, બધી ફોલો-અપ એપોઇન્ટમેન્ટમાં હાજરી આપો, ફિઝિયોથેરાપીમાં જોડાઓ અને સ્વસ્થ જીવનશૈલી જાળવો.
ઉપસંહાર
પગની ઘૂંટી બદલવાની સર્જરી ક્રોનિક પગની ઘૂંટીના દુખાવા અને ગતિશીલતાની સમસ્યાઓથી પીડાતા વ્યક્તિઓના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો કરી શકે છે. યોગ્ય પુનઃપ્રાપ્તિ અને પુનર્વસન સાથે, દર્દીઓ ફરીથી કાર્ય કરવાની અને વધુ સક્રિય જીવનશૈલીનો આનંદ માણવાની અપેક્ષા રાખી શકે છે. જો તમે આ પ્રક્રિયા પર વિચાર કરી રહ્યા છો, તો તમારા વિકલ્પોની ચર્ચા કરવા અને વ્યક્તિગત સારવાર યોજના વિકસાવવા માટે તબીબી વ્યાવસાયિક સાથે સલાહ લેવી જરૂરી છે.




 ચેન્નાઈ નજીકની શ્રેષ્ઠ હોસ્પિટલ
ચેન્નાઈ નજીકની શ્રેષ્ઠ હોસ્પિટલ
