- Behandlinger og procedurer
- Kolposkopi - Procedurer, ...
Kolposkopi - Procedurer, Forberedelse, Pris og Genoptræning
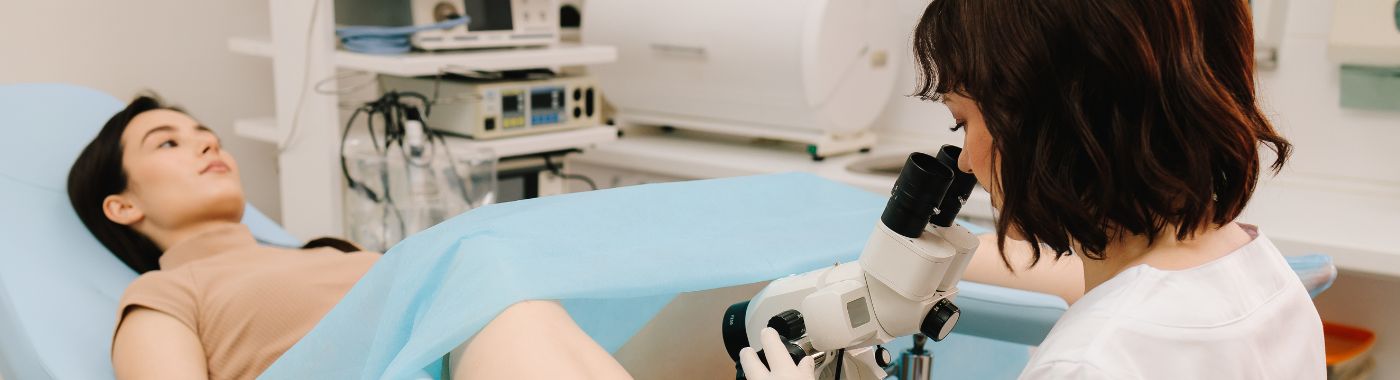
Hvad er kolposkopi?
Kolposkopi er en medicinsk diagnostisk procedure, der giver sundhedspersonale mulighed for nøje at undersøge livmoderhalsen, vagina og vulva for tegn på sygdom. Denne procedure udføres typisk ved hjælp af et kolposkop, et specialiseret instrument, der giver forstørrede billeder af vævet i disse områder. Kolposkopet er udstyret med en lyskilde og et kamera, der gør det muligt for klinikeren at identificere eventuelle abnormiteter, der muligvis ikke er synlige under en rutinemæssig bækkenundersøgelse.
Det primære formål med kolposkopi er at undersøge unormale resultater fra celleprøver eller andre screeningstests. Det er et afgørende værktøj til tidlig opdagelse af livmoderhalskræft og andre tilstande, der kan påvirke kvinders reproduktive sundhed. Ved at muliggøre en detaljeret undersøgelse hjælper kolposkopi med at diagnosticere tilstande som cervikal dysplasi, som refererer til præcancerøse ændringer i livmoderhalsceller, og andre abnormiteter, der kan føre til kræft, hvis de ikke behandles.
Kolposkopi er ikke en behandling, men snarere en diagnostisk procedure. Hvis der findes abnormiteter under undersøgelsen, kan yderligere handling være nødvendig, såsom en biopsi, hvor en lille vævsprøve tages til laboratorieanalyse. Dette kan hjælpe med at bestemme tilstedeværelsen af kræft- eller præcancerøse celler og dermed vejlede de næste trin i håndtering og behandling.
Hvorfor udføres kolposkopi?
Kolposkopi anbefales typisk, når der er unormale fund fra rutinemæssige screeningstests, såsom celleprøver eller HPV-tests (humant papillomavirus). Disse tests kan indikere tilstedeværelsen af unormale celler eller en øget risiko for livmoderhalskræft. Symptomer, der kan føre til en kolposkopi, omfatter:
- Unormal vaginal blødning, såsom blødning mellem menstruationer eller efter samleje.
- Usædvanlig vaginal udflåd, der kan have en dårlig lugt eller usædvanlig farve.
- Vedvarende bækkensmerter uden en åbenlys årsag.
I mange tilfælde udføres kolposkopi efter en celleprøve, der viser atypiske pladeepitelceller af ubestemt betydning (ASC-US) eller højgradige pladeepiteliale intraepiteliale læsioner (HSIL). Disse resultater tyder på, at yderligere undersøgelse er nødvendig for at udelukke mere alvorlige tilstande.
Kolposkopi kan også være indiceret for kvinder, der har en historie med livmoderhalskræft, eller dem, der er blevet diagnosticeret med HPV, især højrisikostammer forbundet med livmoderhalskræft. Proceduren giver sundhedspersonale mulighed for at overvåge eventuelle ændringer i livmoderhalsvævet over tid og sikre, at eventuelle problemer behandles omgående.
Indikationer for kolposkopi
Flere kliniske situationer og testresultater kan gøre en patient til en kandidat til kolposkopi. Disse omfatter:
- Unormale Pap-smear-resultater: Som nævnt er unormale resultater fra Pap-prøver den mest almindelige årsag til henvisning til kolposkopi. Dette omfatter fund såsom ASC-US, LSIL (lavgradige pladeepiteliale intraepiteliale læsioner) og HSIL.
- Positiv HPV-test: Hvis en kvinde tester positiv for højrisiko-HPV-typer, især i forbindelse med unormale Pap-resultater, anbefales kolposkopi ofte for at vurdere livmoderhalsen for eventuelle præcancerøse forandringer.
- Historie om cervikal dysplasi: Kvinder med en tidligere diagnose af cervikal dysplasi kan have brug for regelmæssig kolposkopi for at overvåge for eventuel recidiv eller progression af tilstanden.
- Symptomer på livmoderhalssygdom: Symptomer som unormal blødning eller usædvanlig udflåd kan få en sundhedsudbyder til at anbefale kolposkopi for at undersøge potentielle underliggende problemer.
- Opfølgning efter behandling: Kvinder, der har gennemgået behandling for cervikal dysplasi eller kræft, kan have brug for kolposkopi som en del af deres opfølgende behandling for at sikre, at behandlingen var effektiv, og at der ikke er udviklet nye abnormiteter.
- Andre unormale fund: I nogle tilfælde kan andre unormale fund under en bækkenundersøgelse, såsom læsioner eller vækster på livmoderhalsen, føre til en anbefaling om kolposkopi for at bestemme deres natur.
Typer af kolposkopi
Selvom kolposkopi i sig selv er en standardiseret procedure, er der variationer i, hvordan den kan udføres baseret på patientens specifikke behov og resultaterne under undersøgelsen. Følgende er nogle anerkendte tilgange:
- Standard kolposkopi: Dette er den mest almindelige type, hvor kolposkopet bruges til at undersøge livmoderhalsen og de omkringliggende områder efter påføring af en eddikeopløsning for at fremhæve unormale celler.
- Kolposkopi med biopsi: Hvis der identificeres unormale områder under undersøgelsen, kan der samtidig udføres en biopsi. Dette indebærer at tage en lille vævsprøve til yderligere analyse.
- Loop Elektrokirurgisk Excisionsprocedure (LEEP): I nogle tilfælde, hvis der findes betydelige abnormiteter, kan en LEEP udføres under kolposkopien. Denne teknik bruger en tynd trådsløjfe, der fører en elektrisk strøm for at fjerne unormalt væv.
- Digital kolposkopi: Denne nyere teknik anvender digital billeddannelsesteknologi til at optage billeder af livmoderhalsen i høj opløsning, hvilket muliggør bedre dokumentation og analyse af fund.
Hver af disse typer kolposkopi tjener et specifikt formål og kan vælges baseret på det kliniske scenarie og sundhedsudbyderens vurdering.
Kontraindikationer for kolposkopi
Selvom kolposkopi er et værdifuldt diagnostisk værktøj til undersøgelse af livmoderhalsen, vagina og vulva, kan visse tilstande eller faktorer gøre en patient uegnet til proceduren. Forståelse af disse kontraindikationer er afgørende for både patienter og sundhedspersonale for at sikre sikkerhed og effektivitet.
- Aktiv infektion: Hvis en patient har en aktiv infektion i kønsområdet, såsom en alvorlig gærinfektion eller seksuelt overført infektion (STI), kan det være tilrådeligt at udsætte kolposkopien, indtil infektionen er behandlet. Dette er for at forhindre komplikationer og sikre nøjagtige resultater.
- Alvorlig vaginal blødning: Patienter, der oplever kraftig vaginal blødning, uanset om det skyldes menstruation eller andre medicinske tilstande, er muligvis ikke egnede til kolposkopi. Blødningen kan sløre udsynet til livmoderhalsen og komplicere proceduren.
- Nylig bækkenoperation: Hvis en patient for nylig har gennemgået bækkenkirurgi, såsom en hysterektomi eller en betydelig cervikalkirurgi, kan det være nødvendigt at udsætte kolposkopi. Helingsprocessen kan påvirke undersøgelsens nøjagtighed.
- Graviditet: Selvom kolposkopi kan udføres under graviditet, undgås det generelt, medmindre det er absolut nødvendigt. Proceduren kan forårsage ubehag eller komplikationer, og risici kontra fordele bør nøje overvejes.
- Allergiske reaktioner: Patienter med kendte allergier over for opløsninger eller medicin, der anvendes under kolposkopi, såsom eddikesyre eller jod, bør informere deres læge. Alternative metoder eller forholdsregler kan være nødvendige.
- Alvorlig angst eller manglende evne til at samarbejde: Patienter, der oplever ekstrem angst eller har svært ved at forblive stille under proceduren, er muligvis ikke egnede kandidater til kolposkopi. I sådanne tilfælde kan sedation eller alternative diagnostiske metoder overvejes.
- Visse medicinske tilstande: Tilstande som blødningsforstyrrelser eller personer i antikoagulantbehandling kan kræve særlig opmærksomhed. Patienter bør drøfte deres sygehistorie grundigt med deres læge for at bestemme den bedste fremgangsmåde.
Sådan forbereder du dig til kolposkopi
Forberedelse til en kolposkopi er afgørende for at sikre en problemfri og effektiv procedure. Her er nogle vigtige instruktioner, tests og forholdsregler, der skal følges før proceduren:
- Planlæg klogt: Det er bedst at planlægge din kolposkopi til et tidspunkt, hvor du ikke har menstruation. Hvis det er muligt, så sigt efter en dato mindst en uge efter din menstruation slutter for at sikre et klart udsyn til livmoderhalsen.
- Undgå visse produkter: Undlad at bruge vaginale produkter såsom brusere, tamponer eller sæddræbende midler i mindst 24 timer før proceduren. Disse produkter kan forstyrre undersøgelsen og påvirke resultaterne.
- Informer din udbyder: Sørg for at informere din læge om al medicin, du tager, herunder håndkøbsmedicin og kosttilskud. Dette er især vigtigt, hvis du tager blodfortyndende medicin eller har allergier.
- Diskuter medicinsk historie: Giv en komplet sygehistorie, inklusive eventuelle tidligere operationer, infektioner eller tilstande, der kan påvirke proceduren. Disse oplysninger hjælper din læge med at skræddersy kolposkopien til dine behov.
- Test før proceduren: I nogle tilfælde kan din læge anbefale yderligere tests, såsom en celleprøve, for at indsamle flere oplysninger inden kolposkopien. Sørg for, at disse tests udføres som anvist.
- Plan for komfort: Hvis du er bekymret for proceduren, så drøft dine bekymringer med din læge. De kan tilbyde muligheder for afslapningsteknikker eller mild beroligelse for at hjælpe dig med at føle dig mere tryg.
- Transport: Selvom en kolposkopi typisk er en hurtig procedure, er det klogt at sørge for, at nogen kører dig hjem, især hvis du får beroligende medicin. Dette sikrer din sikkerhed og komfort efter proceduren.
- Instruktioner efter proceduren: Vær forberedt på at følge alle instruktioner fra din læge efter proceduren. Dette kan omfatte at undgå samleje, skylning eller brug af tamponer i en bestemt periode.
Kolposkopi: Trin-for-trin procedure
At forstå, hvad du kan forvente under en kolposkopi, kan hjælpe med at lindre angst og forberede dig på oplevelsen. Her er en trin-for-trin oversigt over proceduren:
- Ankomst og indtjekning: Ved ankomst til klinikken eller hospitalet vil du blive tjekket ind, og du kan blive bedt om at udfylde nogle papirer. Sørg for at have din sygehistorie og alle relevante oplysninger klar.
- Forberedelse: Du vil blive ført til et privat undersøgelsesrum, hvor du vil blive bedt om at klæde dig af fra taljen og ned. Du vil få udleveret en kittel for din bekvemmelighed. Du kan blive bedt om at ligge på et undersøgelsesbord, svarende til en celleprøve.
- Indledende eksamen: Lægen vil udføre en kort bækkenundersøgelse for at vurdere dit generelle helbred og kontrollere for eventuelle synlige abnormiteter. Dette trin hjælper med at forberede kolposkopien.
- Spekulum indsættelse: Et spekulum, en anordning der holder vaginavæggene åbne, vil forsigtigt blive indsat, så lægen tydeligt kan se livmoderhalsen. Du kan mærke et vist tryk, men det burde ikke være smertefuldt.
- Kolposkopiprocedure: Lægen vil bruge et kolposkop, et specialiseret mikroskop med lys, til at undersøge livmoderhalsen, vagina og vulva. De kan anvende en opløsning (normalt eddikesyre) for at fremhæve eventuelle unormale områder. Denne del af proceduren varer typisk omkring 10 til 15 minutter.
- Biopsi (hvis nødvendigt): Hvis der identificeres mistænkelige områder, kan lægen tage en lille biopsi (vævsprøve) til yderligere analyse. Dette gøres normalt med et lille instrument og kan forårsage mildt ubehag, svarende til menstruationssmerter.
- Færdiggørelse: Når undersøgelsen og eventuelle nødvendige biopsier er afsluttet, vil spekulumet blive fjernet. Du vil få et øjebliks hvile og kan få udleveret et bind til at håndtere eventuel let blødning eller udflåd.
- Diskussion efter proceduren: Efter proceduren vil din læge diskutere resultaterne med dig og forklare eventuelle næste skridt. De vil give dig instruktioner om, hvad du kan forvente i de kommende dage, og hvornår du skal planlægge en opfølgningsaftale.
- Genopretning: De fleste patienter kan genoptage normale aktiviteter kort efter proceduren, selvom det er tilrådeligt at undgå anstrengende motion, samleje og udskylning i et par dage. Vær opmærksom på eventuelle usædvanlige symptomer, og kontakt din læge, hvis du har bekymringer.
Risici og komplikationer ved kolposkopi
Selvom kolposkopi generelt betragtes som sikkert, indebærer det, ligesom enhver anden medicinsk procedure, visse risici. At forstå disse potentielle komplikationer kan hjælpe dig med at træffe informerede beslutninger om dit helbred.
- Ubehag eller smerte: Nogle patienter kan opleve mild ubehag eller kramper under proceduren, især hvis der tages en biopsi. Dette er normalt midlertidigt og kan behandles med håndkøbsmedicin.
- Blødende: Let blødning eller pletblødning er almindeligt efter en kolposkopi, især hvis der er foretaget en biopsi. Dette forsvinder typisk inden for et par dage. Hvis du oplever kraftig blødning, er det dog vigtigt at kontakte din læge.
- Infektion: Selvom det er sjældent, er der en lille risiko for infektion efter en kolposkopi, især hvis der tages en biopsi. Tegn på infektion kan omfatte feber, øgede smerter eller usædvanlig udflåd. Omgående lægehjælp er nødvendig, hvis disse symptomer opstår.
- Følelsesmæssig nød: Angsten omkring proceduren og de potentielle resultater kan føre til følelsesmæssig ubehag for nogle patienter. Det er vigtigt at drøfte eventuelle bekymringer med din læge inden proceduren.
- Allergiske reaktioner: Nogle patienter kan have allergiske reaktioner på de opløsninger, der anvendes under proceduren. Informer din læge om eventuelle kendte allergier for at minimere denne risiko.
- Cervikal stenose: I sjældne tilfælde kan ardannelse fra en biopsi føre til cervikal stenose, en tilstand hvor livmoderhalsen bliver forsnævret. Dette kan påvirke fremtidige graviditeter eller menstruationscyklusser.
- Falske positive eller negative: Selvom kolposkopi er et meget præcist diagnostisk værktøj, er der stadig en mulighed for falsk positive eller falsk negative resultater. Det betyder, at unormale celler muligvis ikke detekteres, eller at normale celler kan fejlagtigt identificeres som unormale. Opfølgende test kan være nødvendige for at bekræfte resultaterne.
- Psykologisk påvirkning: Resultaterne af en kolposkopi, især hvis der findes unormale celler, kan føre til angst og stress. Det er vigtigt at have et støttesystem på plads og at drøfte eventuelle bekymringer med din læge.
Restitution efter kolposkopi
Efter en kolposkopi kan patienter forvente en relativt enkel rekonvalescensproces. De fleste kan vende tilbage til deres normale aktiviteter inden for en dag eller to, men en vis omhu er nødvendig for at sikre en gnidningsløs rekonvalescens.
Forventet tidslinje for genopretning:
- Umiddelbar efterbehandling: Efter proceduren kan du opleve milde kramper eller pletblødninger. Dette er normalt og burde aftage inden for et par timer.
- Første 24-48 timer: Hvile anbefales. Undgå anstrengende aktiviteter, tunge løft eller kraftig motion i denne periode.
- 1 uge efter proceduren: De fleste patienter kan genoptage normale aktiviteter, herunder arbejde og let motion. Det er dog tilrådeligt at undgå samleje, tamponer og udskylning i mindst en uge for at give livmoderhalsen mulighed for at hele ordentligt.
Tips til efterbehandling:
- Smertebehandling: Håndkøbs smertestillende midler som ibuprofen eller acetaminophen kan hjælpe med at håndtere ubehag.
- Hygiejne: Oprethold god hygiejne, men undgå at bruge vaginale produkter, indtil din læge har godkendt det.
- Monitor Symptomer: Hold øje med eventuelle usædvanlige symptomer, såsom kraftig blødning, svære smerter eller feber, og kontakt din læge, hvis disse opstår.
Hvornår normale aktiviteter kan genoptages:
De fleste patienter kan vende tilbage til deres normale aktiviteter inden for et par dage, men det er vigtigt at lytte til sin krop. Hvis du føler dig træt eller utilpas, så tag dig ekstra tid til at hvile. Følg altid din sundhedsplejerskes specifikke anbefalinger vedrørende genoptagelse af aktivitet.
Fordele ved kolposkopi
Kolposkopi tilbyder adskillige vigtige sundhedsforbedringer og livskvalitetsforbedringer for patienter. Her er nogle af de primære fordele:
- Tidlig opdagelse af abnormiteter: Kolposkopi muliggør tidlig identifikation af ændringer i livmoderhalsen, der kan føre til kræft. Denne tidlige opdagelse er afgørende for effektiv behandling og forbedrede resultater.
- Målrettet biopsi: Hvis der identificeres unormale områder under proceduren, kan der udføres en biopsi. Denne målrettede tilgang hjælper med at stille præcise diagnoser uden behov for mere invasive procedurer.
- Reduceret angst: At vide, at du bliver nøje overvåget for din livmoderhalstilstand, kan lindre angst for mange patienter. Regelmæssige screeninger og opfølgninger kan give ro i sindet.
- Forbedrede behandlingsmuligheder: Hvis der opdages abnormiteter, kan behandlingen iværksættes hurtigt, hvilket kan forhindre udviklingen af livmoderhalskræft. Denne proaktive tilgang kan forbedre de langsigtede sundhedsresultater betydeligt.
- Forbedret patientuddannelse: Kolposkopi følger ofte med en diskussion om livmoderhalssundhed, HPV og forebyggende foranstaltninger. Denne uddannelse giver patienterne mulighed for at tage ansvar for deres helbred.
Kolposkopi vs. Pap Smear
Selvom kolposkopi og celleprøver begge er vigtige værktøjer i forbindelse med screening af livmoderhalskræft, tjener de forskellige formål. Her er en sammenligning af de to:
| Feature | kolposkopi | Pap udstrygning |
|---|---|---|
| Formål | Diagnostisk procedure for unormale resultater | Screeningstest for livmoderhalskræft |
| Procedure | Indebærer en visuel undersøgelse og mulig biopsi | Simpel celleindsamling fra livmoderhalsen |
| Varighed | 10-20 Minutes | 5-10 Minutes |
| Gendannelsestid | 1-2 dage til normale aktiviteter | Minimal genopretning nødvendig |
| Opfølgning | Kan kræve yderligere behandling | Regelmæssig screening hvert 3.-5. år |
Hvad koster en kolposkopi i Indien?
Prisen for en kolposkopi i Indien varierer typisk fra ₹1,00,000 til ₹2,50,000. Flere faktorer kan påvirke denne pris, herunder:
- Hospitalstype: Private hospitaler kan opkræve mere end offentlige faciliteter.
- Beliggenhed: Omkostningerne kan variere betydeligt mellem by- og landdistrikter.
- Værelses type: Valget af værelse (generelt vs. privat) kan påvirke den samlede pris.
- Komplikationer: Hvis der opstår komplikationer under proceduren, kan der påløbe yderligere omkostninger.
Apollo Hospitals tilbyder konkurrencedygtige priser på kolposkopiprocedurer, hvilket sikrer, at patienter modtager behandling af høj kvalitet uden de ublu omkostninger, der ofte ses i vestlige lande. Kontakt venligst Apollo Hospitals direkte for at få den præcise pris og for at drøfte dine specifikke behov. Vores team er dedikeret til at levere overkommelige sundhedsløsninger, der er skræddersyet til din situation.
Ofte stillede spørgsmål om kolposkopi
1. Hvad skal jeg spise før en kolposkopi?
Før en kolposkopi er det bedst at spise et let måltid. Undgå tung eller fedtet mad, der kan forårsage ubehag. Det er vigtigt at holde sig hydreret, men begræns væskeindtaget lige før proceduren for at undgå hyppige toiletbesøg.
2. Kan jeg spise efter en kolposkopi?
Ja, du kan spise efter en kolposkopi. Det er tilrådeligt at starte med lette måltider og gradvist vende tilbage til din normale kost. Hvis du oplever ubehag, så vælg kedelig mad, indtil du har det bedre.
3. Er kolposkopi sikkert for ældre patienter?
Ja, kolposkopi er generelt sikkert for ældre patienter. Det er dog vigtigt at drøfte eventuelle underliggende helbredsproblemer med din læge for at sikre korrekt pleje og overvågning under proceduren.
4. Kan jeg få foretaget en kolposkopi, hvis jeg er gravid?
Kolposkopi kan udføres under graviditet, hvis det er nødvendigt. Det er afgørende at informere din læge om din graviditet, så de kan træffe passende forholdsregler.
5. Er kolposkopi egnet til pædiatriske tilfælde?
Kolposkopi udføres sjældent på pædiatriske patienter, medmindre der er specifikke bekymringer. Hvis en ung patient har brug for denne procedure, bør den udføres i et specialiseret miljø med passende pleje.
6. Hvilke forholdsregler skal jeg tage, hvis jeg har fedme, før jeg får foretaget en kolposkopi?
Hvis du har fedme, skal du informere din læge inden kolposkopien. De kan anbefale specifik positionering eller yderligere overvågning under proceduren for at sikre din komfort og sikkerhed.
7. Hvordan påvirker diabetes helbredelsen efter kolposkopi?
Diabetes kan påvirke helingen, så det er vigtigt at overvåge dit blodsukkerniveau efter en kolposkopi. Følg din læges råd om håndtering af diabetes under helingsprocessen.
8. Kan jeg tage min medicin mod forhøjet blodtryk før en kolposkopi?
Ja, du bør fortsætte med at tage din medicin mod forhøjet blodtryk, medmindre din læge har anbefalet andet. Det er vigtigt at opretholde et stabilt blodtryk under proceduren.
9. Hvad hvis jeg har en historie med livmoderhalsoperationer?
Hvis du har en historie med livmoderhalsoperationer, skal du informere din læge inden kolposkopien. De skal muligvis tage særlige forholdsregler eller justere proceduren baseret på din sygehistorie.
10. Hvor længe skal jeg vente med at genoptage seksuel aktivitet efter en kolposkopi?
Det anbefales at vente mindst en uge efter en kolposkopi, før man genoptager seksuel aktivitet. Dette giver livmoderhalsen tid til at hele ordentligt.
11. Kan jeg få foretaget en kolposkopi, hvis jeg tager blodfortyndende medicin?
Hvis du tager blodfortyndende medicin, skal du informere din læge inden proceduren. De kan være nødt til at justere din medicin eller tage særlige forholdsregler under kolposkopien.
12. Hvad er tegnene på komplikationer efter en kolposkopi?
Tegn på komplikationer kan omfatte kraftig blødning, stærke smerter eller feber. Hvis du oplever nogen af disse symptomer, skal du straks kontakte din læge.
13. Er kolposkopi smertefuldt?
De fleste patienter rapporterer kun mild ubehag under en kolposkopi. Hvis du oplever betydelige smerter, skal du informere din læge, da de kan yde yderligere støtte.
14. Hvor ofte skal jeg have foretaget en kolposkopi?
Hyppigheden af kolposkopi afhænger af dine individuelle sundhedsbehov og tidligere resultater. Din læge vil anbefale en tidsplan baseret på din specifikke situation.
15. Kan jeg køre hjem selv efter en kolposkopi?
Ja, de fleste patienter kan køre hjem selv efter en kolposkopi. Men hvis du føler dig svimmel eller utilpas, er det bedst at arrangere, at nogen kører dig.
16. Hvad hvis jeg har en historie med HPV?
Hvis du har en historie med HPV, er det vigtigt at drøfte dette med din læge inden kolposkopien. De kan anbefale hyppigere screeninger eller yderligere opfølgende behandling.
17. Kan jeg få foretaget en kolposkopi, hvis jeg har menstruation?
Det er generelt bedst at undgå at planlægge en kolposkopi under din menstruation. Hvis du har menstruation, skal du kontakte din læge for at diskutere en ændring af tidsplanen.
18. Hvad skal jeg gøre, hvis jeg føler mig ængstelig over kolposkopien?
Hvis du føler dig ængstelig over kolposkopien, så drøft dine bekymringer med din læge. De kan berolige dig og tilbyde afslapningsteknikker for at lette din angst.
19. Hvordan er kolposkopi i Indien sammenlignet med udlandet?
Kolposkopi i Indien er ofte billigere end i vestlige lande, med sammenlignelig kvalitet af pleje. Patienter kan forvente høje standarder for lægepraksis til en brøkdel af prisen.
20. Hvilken opfølgende behandling er nødvendig efter en kolposkopi?
Opfølgende behandlinger efter en kolposkopi kan omfatte yderligere screeninger eller behandlinger baseret på biopsiresultater. Din læge vil vejlede dig i de nødvendige skridt.
Konklusion
Kolposkopi er en vigtig procedure til at overvåge livmoderhalsens sundhed og opdage abnormiteter tidligt. Forståelse af helingsprocessen, fordelene og de potentielle omkostninger kan hjælpe patienter med at føle sig mere forberedte og informerede. Hvis du har bekymringer eller spørgsmål om kolposkopi, er det vigtigt at tale med en læge, der kan tilbyde personlig vejledning og støtte. Dit helbred er vigtigt, og proaktive foranstaltninger som kolposkopi kan have en betydelig indflydelse på dit velbefindende.












 Bedste hospital i nærheden af mig, Chennai
Bedste hospital i nærheden af mig, Chennai

