- Hjem
- Behandlinger og procedurer
- Kapselendoskopi - Pris, Indikator...
Komplet guide til tuberkuloseårsager, symptomer og behandling
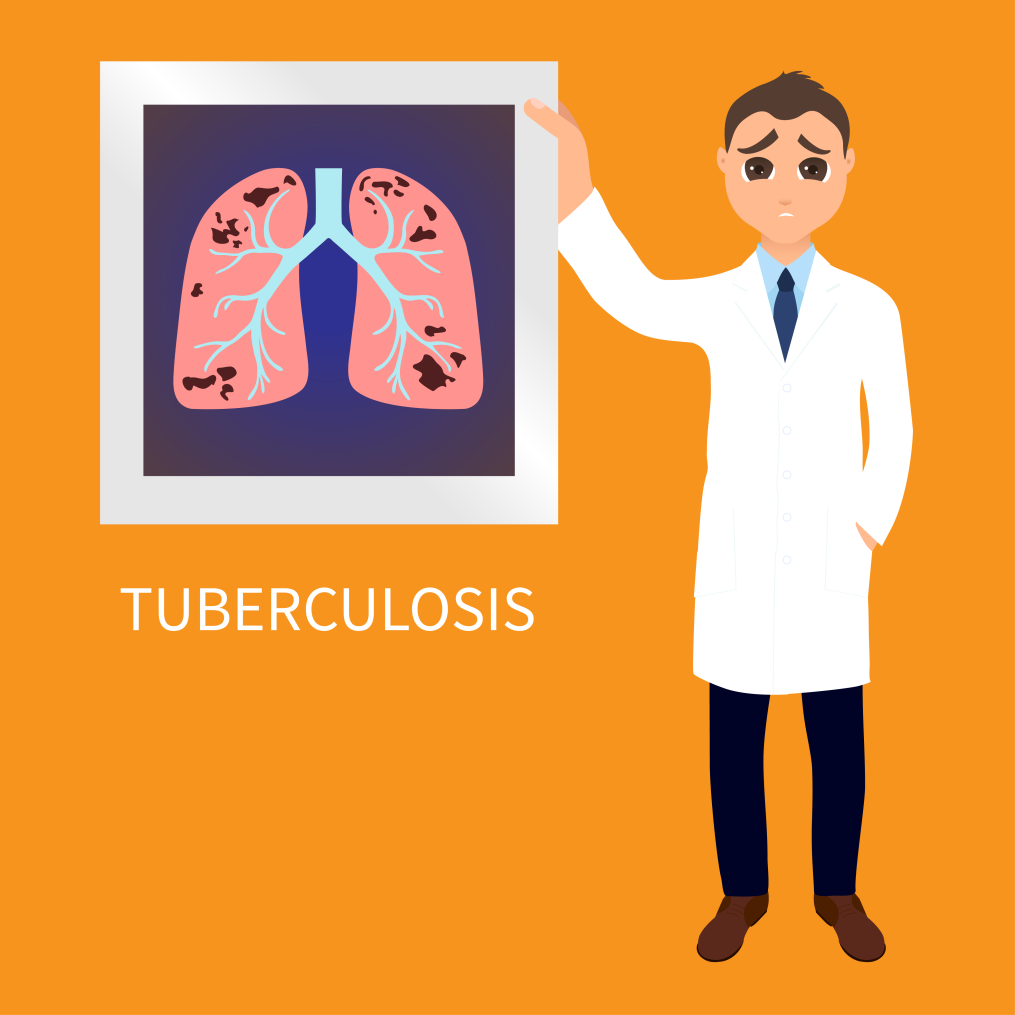
Oversigt over TB
Tuberkulose eller TB er en infektionssygdom forårsaget af bakterien Mycobacterium tuberculosis. Ifølge den globale tuberkuloserapport givet af Verdenssundhedsorganisationen eller WHO, er TB den største årsag til den højeste infektionssygdomsrelaterede dødelighed på verdensplan. Det er den niende hyppigste dødsårsag på verdensplan. I 2016 var der anslået 1.3 millioner TB-dødsfald blandt HIV-negative mennesker (ned fra 1.7 mio. i 2000). I 2016 var omkring 90% af alle mennesker, der blev syge af TB, voksne. 56 % af befolkningen bor i fem lande (Indien, Indonesien, Kina, Filippinerne og Pakistan). Det anslås, at 10.4 millioner mennesker led af tuberkulose i 2016.
TB-bakterien spreder sig normalt fra én person til en anden gennem små dråber, der frigives til luften under hoste og nysen. Disse bakterier inficerer normalt lungerne, men kan også inficere andre dele af kroppen, såsom hjernen, nyrerne eller rygsøjlen. Kilden til TB hos mennesker med aktiv lungeinfektion. Når en person med aktiv lunge-TB hoster, taler, nyser, synger eller griner, spreder de TB. Det er en potentielt alvorlig infektion, som kan kureres med de rigtige antibiotika.
Du skal muligvis besøge en læge, hvis du har uforklarligt vægttab, vedvarende hoste, drivende nattesved og uforklarlig feber. En læge kan bekræfte, om du har TB eller ej, ved at udføre specifikke tests. Symptomerne kan variere fra person til person og opdeles i latent og aktiv TB afhængigt af de symptomer, der kommer til udtryk hos individerne.
Latent TB-infektion
- Hos nogle individer, efter indtræden i kroppen, bliver TB-bakterierne inaktive, og patienten oplever ingen symptomer. Men hvis deres immunsystem bliver svækket på et senere tidspunkt i livet, kan de udvikle aktiv sygdom.
Aktiv TB
- Det kan udvikle sig inden for de første par uger eller kan tage op til år efter, at TB-bakterien kommer ind i kroppen. Denne tilstand kan spredes fra en person til en anden.
- Personer diagnosticeret med HIV eller AIDS og personer, der bruger alkohol og IV stofmisbrugere, har højere risiko for TB-infektioner. Andre risikofaktorer omfatter nyresygdom i slutstadiet, diabetes, underernæring og visse kræftformer. Risikoen for TB er høj, når du rejser til regioner (lande som Afrika syd for Sahara, Indien og Mexico), hvor TB-raterne er høje.
- I de senere år er der opstået mange lægemiddelresistente stammer af tuberkulose. Det opstår, når et antibiotikum ikke formår at dræbe alle bakterierne, og de overlevende bakterier bliver mere resistente over for stoffet. Nogle TB-bakterier har udviklet resistens over for isoniazid og rifampin (mest almindelige lægemidler til behandling af tuberkulose).
Årsager til TB (tuberkulose)
Tuberkulose er en infektionssygdom forårsaget af bakterierne, Mycobacterium tuberculosis også kaldet tuberkelbaciller. Det kan spredes fra én person til en anden person gennem de mikroskopiske dråber, der frigives til luften fra et inficeret individ (aktiv TB). Disse bakterier er intracellulære aerobe, langsomt voksende parasitter. De har en unik cellevæg, som beskytter den mod kroppens forsvarsmekanismer.
Bakterierne inficerer primært lungerne, men den kan spredes via blod eller lymfesystemer til de fleste organer såsom nyrer og knogler (især de organer, der har rig iltforsyning). De kan bevare visse farvestoffer som fuchsin, et rødligt farvestof selv efter en sur skylning. Bakterierne inficerer væv og forårsager nekrose. Disse områder har et tørt, blødt og osteagtigt udseende.
Hos patienter med HIV-infektion er immunforsvaret svagt, hvilket gør det sværere for kroppen at bekæmpe tuberkelbacillerne. Der er større chancer for progression af den latente infektion til aktiv infektion hos disse mennesker.
Lægemiddelresistent tuberkulose
Få patienter er resistente over for de to mest potente TB-lægemidler (isoniazid og rifampin) og er kendt for at have multi-drug-resistent tuberkulose. Denne resistens af mykobakterier udvikler sig i tilfælde, hvor patienten ikke tager ordentlig behandling eller der ses svigt af behandlingen.
I sjældne tilfælde er få patienter resistente over for rifampin og isoniazid, plus enhver fluoroquinolon sammen med mindst en af de tre anden-linje lægemidler såsom kanamycin, amikacin eller capreomycin. Disse patienter er kendt for at have XDR tuberkulose (ekstensivt resistente over for medicin)
Tegn og symptomer af TB
Lungetuberkulose
Det er ansvarligt for 85% af TB-infektioner. De klassiske kliniske symptomer og tegn på lunge-TB kan omfatte følgende
- Nattesved
- Uforklarlig feber, kronisk hoste
- Nedsat eller tab af appetit, uforklarligt vægttab
- hæmoptyse (hoste blodigt opspyt), åndenød
- Brystsmerter
- Hævede lymfeknuder og træthed
- Hos ældre patienter, pneumonitis (infektionen, der antænder luftsækkene i lungerne) kan ses
Ekstra lungetuberkulose
Symptomer på ekstra lungetuberkulose opstår, når tuberkulose påvirker andre områder end lungerne (ikke-specifikke områder)
- Pleural effusion (væske i lungerne) og empyem (opsamling af pus i pleurahulen i lungerne) ses ved pleural TB,
- Smerter i rygsøjlen, stivhed i ryggen og lammelse er muligt ved TB (også kaldet Potts sygdom).
- Vedvarende hovedpine, mentale forandringer og koma ses ved TB-meningitis.
- TB artritis: Oftest ramt er hofter og knæ, og for det meste er det smerter i et enkelt led.
- Flankesmerter, dysuri (smerter ved vandladning), øget vandladningshyppighed, masser eller klumper (granulomer) i nyren ses ved genitourinær TB.
- Flere små knuder var udbredt i organer, der ligner hirsefrø i miliær tuberkulose.
- Synkebesvær, mavesmerter, malabsorption, ikke-helende sår, diarré (måske eller måske ikke indeholde blod) ses ved gastrointestinal TB.
- Sjældent TB kan inficere de områder, der omgiver dit hjerte. Det kan forårsage væskeophobning omkring hjertet og betændelse. Denne tilstand kan være dødelig og kan føre til døden. Det er kendt som hjertetamponade.
Risikofaktorer af TB (tuberkulose)
Risikoen for tuberkulose øges, når en patient har et svækket immunsystem. Mange risikofaktorer er forbundet med TB som f.eks
- Børn og ældre med svækket immunforsvar (især dem med positiv TB-hudtest)
- Patienter med HIV-infektion og diabetes
- Stofmisbrugere (især IV stofmisbrug, hvis immunsystem er svagt, har en højere risiko, når de udsættes for TB-bakterier)
- Besøgende og immigranter fra områder, der vides at have høj forekomst af TB (Afrika, Rusland, Østeuropa, Asien, Latinamerika og de caribiske øer)
- Transplantationspatienter
- Patienter med nyresygdomme
- Mennesker i immunsuppressiv behandling som f.eks KEMOTERAPI
- Fejlernæring og silikose
- Tobaksforbrug
- Nogle lægemidler, der bruges til at behandle reumatoid arthritis, psoriasis og Crohns sygdom.
- I lande, hvor fattigdom og overbelægning er høj
Diagnose af TB
Tuberkulose kan diagnosticeres ved følgende tests
Hudtest
Hudtesten er kendt som Mantoux tuberculin skin test (eller) tuberculin skin test (eller) TST. Denne hudtest kan udføres for at afgøre, om du bærer tuberkelbakterien. I denne test injiceres 0.1 ml PPD (oprenset proteinderivat eller tuberkulin – et ekstrakt fremstillet af dræbte mykobakterier) under det øverste lag af din hud. Hvis der er en svulst eller induration observeret efter 2-3 dage på din hud, kan du være positiv. Denne test afgør ikke, om du har en aktiv infektion, men den kan fortælle, om du tidligere har været udsat for TB eller ej.
Testen er dog ikke altid korrekt. Personer, der for nylig har modtaget BCG-vaccinen, kan blive testet positiv. Nogle patienter reagerer på testen, selvom de ikke har aktiv TB, og andre reagerer ikke på testen, selvom de har TB.
Røntgen af thorax: Hvis din læge finder, at din PPD-test er positiv, kan han anbefale dig at få lavet et røntgenbillede af thorax. Hvis der observeres små pletter i dine lunger ved røntgenbilledet af thorax, kan det tyde på en aktiv TB-infektion. Når din krop forsøger at isolere tuberkelbakterier, kan disse pletter i lungerne forekomme på et røntgenbillede.
Sputum undersøgelse
Sputum udvindes dybt inde i dine lunger for at tjekke for TB-bakterier. Hvis din opspyttest er positiv, så indikerer det, at du har en aktiv TB-infektion, og behandlingen skal startes med det samme. Forholdsregler som at bære en speciel maske, undgå offentlige områder skal træffes for at forhindre spredning af TB-bakterier til andre.
kulturer
Væksten af mykobakterier fra sputumkultur eller væv biopsi kultur er den endelige diagnose af aktiv tuberkulose. Mykobakterierne er langsomt voksende bakterier, og det kan derfor tage uger for dem at vokse på de specialiserede medier.
Andre test
IGRA (interferon-gamma-frigivelsesassays): Disse tests kan måle immunresponset på Mycobacterium tuberculosis.
Mennesker med positive symptomer, positiv sputumudstrygning eller positive kulturer anses for at være inficeret med TB og smitsom (aktiv TB).
Behandling af TB
Hvis du bliver diagnosticeret med tuberkulose, skal du muligvis tage en eller flere medicin i seks til ni måneder afhængigt af typen af infektion. Behandlingen for TB afhænger af,
- Typen af TB-infektion og
- Lægemiddelfølsomhed af mykobakterier
Førstevalgsmedicin er isoniazid (INH), rifampin (RIF), ethambutol (EMB) og pyrazinamid. Du vil være smitsom i omkring to til tre uger i dit behandlingsforløb, hvis du bliver diagnosticeret med lunge-TB. CDC tilbyder en guide til de grundlæggende behandlingsplaner for aktiv TB (lægemiddelfølsomme TB-organismer) som følger:
a) I den indledende fase
Foretrukken kur er daglig isoniazid, rifampin, pyrazinamid og ethambutol i 56 doser (8 uger),
Alternative regimer er daglig isoniazid, rifampin, pyrazinamid og ethambutol i 14 doser (2 uger), derefter to gange om ugen i 12 doser (6 uger).
b) I fortsættelsesfasen
| Foretrukken kur er
Daglig isoniazid og rifampin i 126 doser (18 uger) eller To gange om ugen isoniazid og rifampin i 36 doser (18 uger) |
Alternative regimer er:
To gange om ugen isoniazid og rifampin i 36 doser (18 uger). Tre gange om ugen isoniazid og rifampin i 54 doser (18 uger). |
Lægemiddelresistent og multiresistent tuberkulose
Behandling af lægemiddelresistent og MDR TB kan være vanskelig. Flere tilgange anbefales af CDC til patienter med MDR og XDR TB, der involverer variable behandlingsplaner og andre anti-TB-lægemidler. Behandling med seks eller flere forskellige lægemidler kan være nødvendig, hvis du er inficeret med en lægemiddelresistent form for TB.
Nye lægemidler og behandlingsplaner, der er godkendt af FDA
- Bedaquilin (Sirturo) er blevet godkendt til behandling af MDR TB, og
- Forskning på moxifloxacin (med et antimikrobielt lægemiddel), tyder på, at det kan hjælpe i behandlingsprotokoller.
Kirurgiske behandlinger
Kirurgisk resektion af det syge lungevæv udføres hos nogle patienter, når lungeødelæggelsen kan være alvorlig.
Bivirkninger
Mistet appetiten, gulsot, kvalme eller opkastning, dannelse af blå mærker (blødning) og synsforandringer er få bivirkninger ved behandling af TB.
Personer, der tager TB-medicin, bør undgå højdosis antibiotika, der kan skade leveren, og skal være opmærksomme på symptomer som mørk urin, tab af appetit, uforklarlig kvalme eller opkastning, gulsot eller gulfarvning af huden, eller hvis feberen varer længere end tre dage.
Forebyggelse af TB
1) Hele medicinforløbet: Hos patienter med aktiv TB er det vigtigste skridt at afslutte hele medicinforløbet. TB-bakterierne kan udvikle resistens over for de mest potente lægemidler (f.eks. rifampin og isoniazid), hvis du stopper behandlingen tidligt eller springer doserne over. De lægemiddelresistente stammer er sværere at behandle og kan være dødelige for patienten.
2) TB-test: Hvis du bor i områder, hvor forekomsten af TB er høj, eller hvis du har en mistanke om, at du kan være ramt af TB-bakterier, så skal du teste for TB. Hvis du tester positiv, kan du blive rådet af din sundhedspersonale til at tage medicin.
3) Beskyt dig selv og din familie: Kun aktiv TB er meget smitsom. I tilfælde af aktiv tuberkuloseinfektion kan du tage visse forholdsregler for at forhindre spredning af tuberkulose til din familie og venner.
- Dæk munden med en serviet eller serviet, mens du hoster eller taler med andre mennesker (for at forhindre spredning af bakterier i luften),
- Du kan bære en maske for at reducere risikoen for smitte i løbet af de første 3 uger af behandlingen.
- Korrekt ventilation af rummene er nødvendig. TB-bakterier kan lettere spredes i lukkede rum og små rum.
- I løbet af de første par uger med aktiv tuberkuloseinfektion skal du undgå at blive eller sove i samme rum med andre mennesker. Undgå at gå til offentlige områder som arbejdspladser, skole, parker osv.
- Multiresistent TB og omfattende lægemiddelresistent TB kan forebygges ved hurtigt at diagnosticere tilfælde af mistænkte personer i TB-udbredte områder. Hurtig monitorering af patienter, efter anbefalede behandlingsvejledninger, monitorering af patienternes respons på behandlingen og sikring af, at behandlingen er afsluttet, kan også forhindre MDR og XDR TB.
- Infektionskontrol og arbejdsmiljøeksperter skal konsulteres for at træffe forholdsregler for at forhindre spredning af tuberkulose (især på overfyldte steder som fængsler, plejehjem, hjemløse krisecentre).
- De nødvendige miljømæssige og administrative procedurer skal træffes for at forhindre spredning af tuberkulose. Risikoen for eksponering for tuberkulose falder, når disse forholdsregler eller procedurer er implementeret. Yderligere personlige foranstaltninger kan også træffes, herunder brug af personlige åndedrætsværn.
- Bacillus Calmette-Guerin (BCG) vaccine gives til spædbørn for at forhindre alvorlige former for tuberkulose i områder, hvor forekomsten af TB er høj.
FAQ af TB
1) Hvordan kan jeg forhindre mig i at få tuberkulose?
Undgå tæt kontakt med kendte TB-patienter i overfyldte og lukkede omgivelser som hospitaler, klinikker, fængsler eller hjemløse krisecentre.
2) Hvad skal jeg gøre, hvis jeg tror, jeg har været udsat for en person med tuberkulose?
Hvis du tror, du har været udsat for en person med TB-sygdom, bør du kontakte din læge og informere dem om din eksponering og få lavet en TB-hudtest eller TB-blodprøve.
3) Kan TB-vaccinen (BCG) hjælpe med at forhindre XDR TB?
TB-vaccinen hedder Bacille Calmette-Guérin (BCG), og den bruges i mange lande til at forebygge alvorlige former for TB hos børn. Det er dog ikke bevist, at det forhindrer TB fuldstændigt hos en person, der har taget BCG-vaccine.
Apollo Hospitaler har de bedste tuberkuloselæger i Indien. For at finde de bedste tuberkuloselæger i din nærliggende by, besøg nedenstående links:
https://www.askapollo.com/book-health-check






 Bedste hospital i nærheden af mig, Chennai
Bedste hospital i nærheden af mig, Chennai

