骨肉瘤或成骨肉瘤是骨癌的主要类型。骨肉瘤是一种癌症,其中肿瘤细胞产生未成熟的骨骼,称为骨样。虽然骨肉瘤很少见,但它是最常见的儿童骨癌。骨肉瘤通常影响身体生长板附近的长骨,这是年轻人成长时新组织形成的区域。大多数肿瘤发生在膝盖周围的股骨或胫骨。骨肉瘤也可能来自身体的其他部位,甚至软组织中的骨骼之外,尤其是在老年患者中。男性患这种癌症的人多于女性。
概述
最常见的骨癌类型有哪些?
骨肿瘤有多种类型。它们根据其起始的骨骼或组织区域以及所含细胞的类型来命名。最常见的原发性骨癌类型包括:
- 骨肉瘤
-
- 软骨肉瘤
-
软骨肉瘤是一种软骨细胞癌。超过 40% 的成人骨癌为软骨肉瘤,是成人中最常见的骨癌。诊断平均年龄为 51 岁,70% 的病例发生在 40 岁以上的患者中。软骨肉瘤往往在早期就被诊断出来,而且通常是低度恶性的。许多软骨肉瘤肿瘤是良性的(不是癌症)。肿瘤可发生在身体任何有软骨的地方,尤其是骨盆、腿部或手臂。
- 尤因氏肉瘤
-
尤文氏肉瘤是儿童和青少年中第二常见的骨癌类型,也是成人中第三常见的骨癌类型。尤文氏肉瘤约占成人骨癌的 8%。尤文氏肉瘤可始于骨骼、组织或器官,尤其是骨盆、胸壁、腿部或手臂。
- 脊索瘤
-
脊索瘤是一种罕见的癌性肿瘤,可发生在脊柱中部的任何部位,从颅底到尾骨。脊索瘤是一种生长缓慢的肿瘤,具有骨和软组织成分。众所周知,脊索瘤在治疗后很容易复发,约 20-30% 的病例中,癌症会扩散到身体的其他部位,如肺或骨骼。大约一半的脊索瘤发生在脊柱底部(骶骨),约三分之一发生在颅底(枕骨),其余发生在颈椎(颈部)、胸椎(上背部)或腰椎(下背部)。脊索瘤生长时,会对大脑或脊髓的邻近区域施加压力,从而导致体征和症状。脊柱任何部位的脊索瘤都可能导致背部、手臂或腿部疼痛、无力或麻木。脊索瘤通常发生在 40 至 70 岁的成年人身上。约有 5% 的脊索瘤是在儿童中诊断出来的。由于不明原因,男性患脊索瘤的几率是女性的两倍。
- 脊索瘤有多常见?
-
脊索瘤很罕见,每年每百万人中约有 1 人患此病。脊索瘤占脑和脊髓肿瘤的 1% 以下。
- 脊索瘤的病因有哪些?
-
TBXT 基因的变化与脊索瘤有关。少数家族中发现的 TBXT 基因遗传性重复与罹患脊索瘤的风险增加有关。TBXT 基因的重复和表达增加都会导致过量短尾蛋白的产生。肿瘤细胞表达的短尾蛋白可通过免疫组织化学轻松识别。
- 继发性(或转移性)骨癌
-
继发性(或转移性)骨癌是指从身体其他部位扩散到骨骼的癌症。这种类型的骨癌比原发性骨癌更常见。
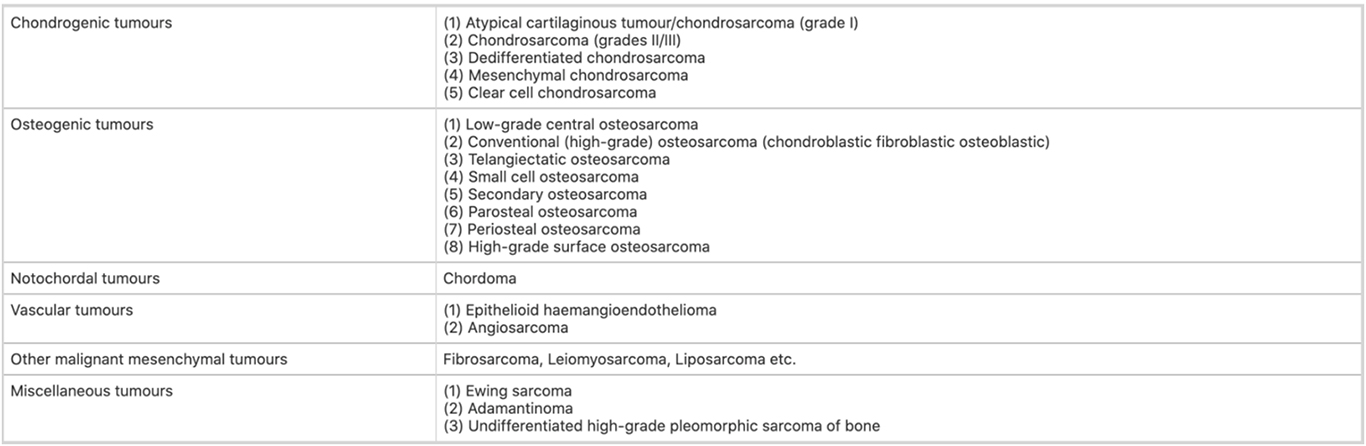
- 原发性骨肉瘤如何分类?
-
以下是原发性骨肉瘤的 WHO 分类。
- 骨肉瘤如何分期?
-
所有骨肉瘤均按照以下 AJCC/TNM 分期系统进行分期。

诊断
在 APCC 等专门中心,患者将接受医生的全面评估,然后使用一种或多种用于诊断骨肿瘤的工具组合:
- X 光检查通常是首选检查。有时需要特殊检查,以便更清楚地观察骨肿瘤。
- 活检可以是针吸活检或手术活检。在对骨肿瘤(尤其是癌性肿瘤)进行活检之前,需要考虑许多事项。多学科肿瘤委员会讨论了在 APCC 进行活检时的最佳方法。计划不周或执行不当的骨活检可能会影响进一步的治疗。
- CT 扫描通常用于帮助初步诊断骨癌,并查看癌症是否已扩散到身体其他部位。CT 扫描也可用于引导活检针。
- 骨扫描 - 放射性核素骨扫描可用于诊断和分期骨癌。这种骨癌检测工具可以揭示原发肿瘤是否已扩散到骨骼的其他部位,以及它造成的损害程度。在骨扫描中,将少量放射性物质注入血管,然后通过血流传播。然后,该物质聚集在骨骼中,并通过核成像被扫描仪检测到。这种测试非常敏感,可以在常规 X 光片出现之前发现小的转移灶。但是,其他疾病(如关节炎或感染)在扫描中看起来相似,因此通常需要进行确认性活检。
- MRI 可能有助于勾勒骨骼中的肿瘤轮廓,也可能有助于确定癌细胞是否已扩散至大脑或脊髓。它还用于评估治疗反应,并在随访期间使用。MRI 可能是脊柱肿瘤的最佳检查方法。
- PET-CT扫描可能是最灵敏的癌症识别工具。它是进行疾病治疗前分期以及治疗后监测的重要工具。
- 还进行其他测试,例如血液检查、碱性磷酸酶、红细胞沉降率、骨髓细胞学或活检等。
- 包括免疫组织化学在内的病理学对于每位骨肉瘤患者来说都至关重要。
- 尤文氏肉瘤和其他肉瘤的 EWS-FLI1 易位等遗传和分子研究对于诊断极为重要。
疗程
- 骨肿瘤多学科综合治疗
-
除了由骨肉瘤 MDT 专家提供或监督护理外,还应为患者分配一名关键工作人员。儿童、青少年和青年人也应在相关的儿童或 TYA(青年人)MDT 中讨论。这需要足够的专业人员来确保适合年龄的护理。骨肉瘤 MDT 应适当组成,遵守相关专业核心成员的要求,并满足每年治疗患者人数的最低标准;他们应按照约定收集有关患者、肿瘤、治疗和结果的数据。
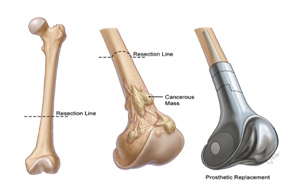
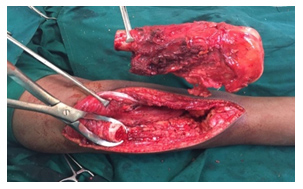
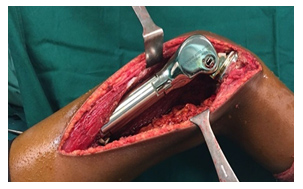
- 骨肉瘤手术及肢体挽救手术
-
关于原发性肿瘤的最佳手术方案(即保肢或截肢)的决定需要 MDT 讨论,考虑肿瘤大小和解剖结构的受累程度、对新辅助疗法的反应以及患者的偏好。手术重建可能受到患者和外科医生选择的影响,应在公开讨论可用方案的风险和益处以及预期功能结果之后进行。
骨肉瘤手术分 3 个步骤进行。
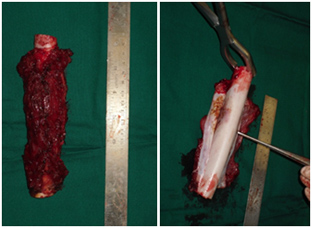
- 切除具有足够边缘的肿瘤。
- 重建因切除肿瘤而产生的骨缺损。
- 重建软组织和软组织平衡,以便尽早恢复功能。
根治性手术旨在切除具有足够边缘的整个肿瘤。如果可能,应进行大面积整块切除受影响的骨骼部分和受累软组织。可用放置在手术区域中的(MRI 惰性)夹子标记近距离手术边缘。对于骨肉瘤,手术应尽可能切除原始化疗前肿瘤体积中涉及的所有解剖结构。应将标本定位,以便病理学家描述手术边缘的解剖位置和厚度。
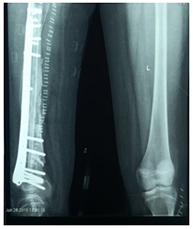
肿瘤切除后的骨骼重建可能是生物性的或非生物性的,具体取决于肿瘤的位置和患者的年龄。非生物性重建涉及使用肿瘤巨型假体,这将允许在手术后立即恢复功能。生物性重建涉及使用同种异体骨或自体骨,其中可以移除骨骼,通过给予单次高剂量辐射来灭活肿瘤细胞,并在使用合适的植入物稳定后重新植入到位。
- 全身治疗(化疗/靶向治疗)
-
骨肉瘤
成骨肉瘤是最常见的骨肿瘤之一,它们扩散到肺部的风险很高。因此,除了切除等局部治疗外,还需要化疗来预防远处转移。它们被认为是化疗耐药性肿瘤,通常使用联合化疗。主要使用两种方案:高剂量甲氨蝶呤治疗和异环磷酰胺/顺铂/阿霉素联合治疗。化疗周期通常在手术前作为新辅助化疗和手术后作为辅助化疗进行。这两种方案都需要支持性药物,如非格司亭支持、止吐药等,以减少副作用的可能性。对于转移性骨肉瘤,初始治疗包括化疗和重新评估。如果重新评估时转移性病变(肺)可切除,则将其切除并继续化疗。
尤因氏肉瘤
化疗是尤文氏肉瘤的标准治疗之一。尤文氏肉瘤通常见于青少年和青年人群。在完成分期检查后,患者将接受诱导化疗,然后接受局部治疗。局部治疗包括手术(外周病变)或放射治疗(盆腔病变)或两者兼有(胸壁肿瘤)。总治疗时间较长:根据治疗方案为 9-12 个月。通常,年轻患者对治疗的耐受性良好。治疗后,长期随访非常重要,这样可以及时处理任何长期治疗相关的副作用。如果治疗得当,尤文氏肉瘤的治愈率很高。
其他骨肿瘤
软骨肉瘤和大多数其他良性骨肿瘤的治疗仍以手术为主,尽管化疗可能对去分化和间充质亚型有一定作用。它们通常被认为具有化学抗性。对于低度软骨肉瘤,除非有症状,否则观察也是一种选择。
目前,骨肿瘤的靶向治疗尚无太大作用
- 骨肉瘤的放射治疗
-
放射治疗通常用于尤文氏肉瘤原发肿瘤的确定性治疗,但骨肉瘤和软骨肉瘤相对放射抗性意味着它仅在没有手术选择时才用作确定性治疗。这些肿瘤通常需要非常高剂量的辐射(>66Gy)才能持久控制。靠近敏感结构,尤其是颅底、脊柱和骨盆,需要高精度放射治疗,尤其是在完全切除似乎不可行的情况下。
术后不常规进行放射治疗,但在某些高风险病例或脊索瘤等情况下可能会使用放射治疗。放射治疗对所有类型的肿瘤都有缓解作用。
- 骨肉瘤的质子治疗
-
质子或碳离子通常与光子结合使用,越来越多地用于治疗无法切除的原发性骨肉瘤。
颅底软骨肉瘤和脊索瘤的治疗效果良好,质子束放射治疗结合手术可达到约 70-90% 的局部控制率。对于不可切除或不完全可切除的骨肉瘤,65 年无病生存率 (DFS) 为 5%,67 年总生存率 (OS) 为 XNUMX%。骶骨脊索瘤的局部控制率也很高。
- 质子治疗对骨肉瘤的益处
-
- 控制率更高 质子治疗与 IMRT/SRS/Cyberknife 的比较。美国国家癌症数据库的研究表明,与 IMRT、IGRT、SRS/Cyberknife 等传统光子技术相比,接受质子治疗的患者控制率显著提高。
- 急性和晚期毒性发生率低。 由于需要提供更高的剂量,传统放射技术会产生相对较大的副作用。事实上,在某些情况下,为了限制副作用的可能性,放射剂量会减少。然而,质子治疗可确保安全地提供更高剂量的放射治疗,同时将毒性降至最低。
- 降低第二次癌症的风险。 放射治疗与化疗相结合通常与继发性癌症风险增加有关。多项研究表明,质子治疗诱发继发性癌症的可能性显著降低。这一特性对年轻患者尤其有用。
- 与 IMRT/SRS/Cyber Knife 的比较
-
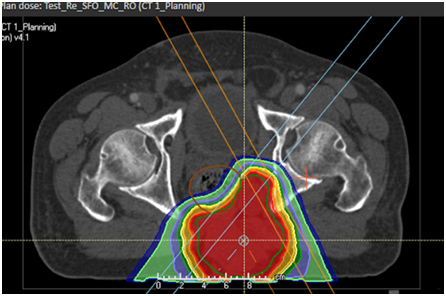
骶骨脊索瘤的 VMAT 计划
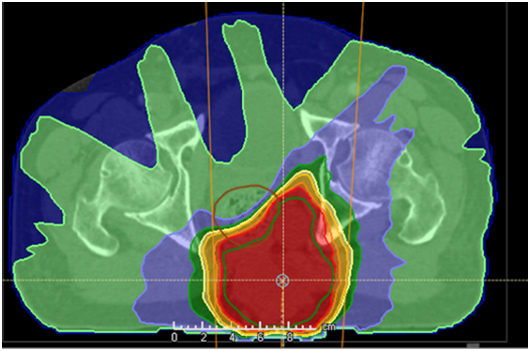
- 骶骨脊索瘤的质子治疗 (IMPT) 计划
-
显示对膀胱、直肠、骨盆骨和骨髓的保护。

其他骨及软组织肿瘤


