- Hälsobibliotek
- Komplett guide till tuberkulos orsaker, symtom och behandling
Komplett guide till tuberkulos orsaker, symtom och behandling
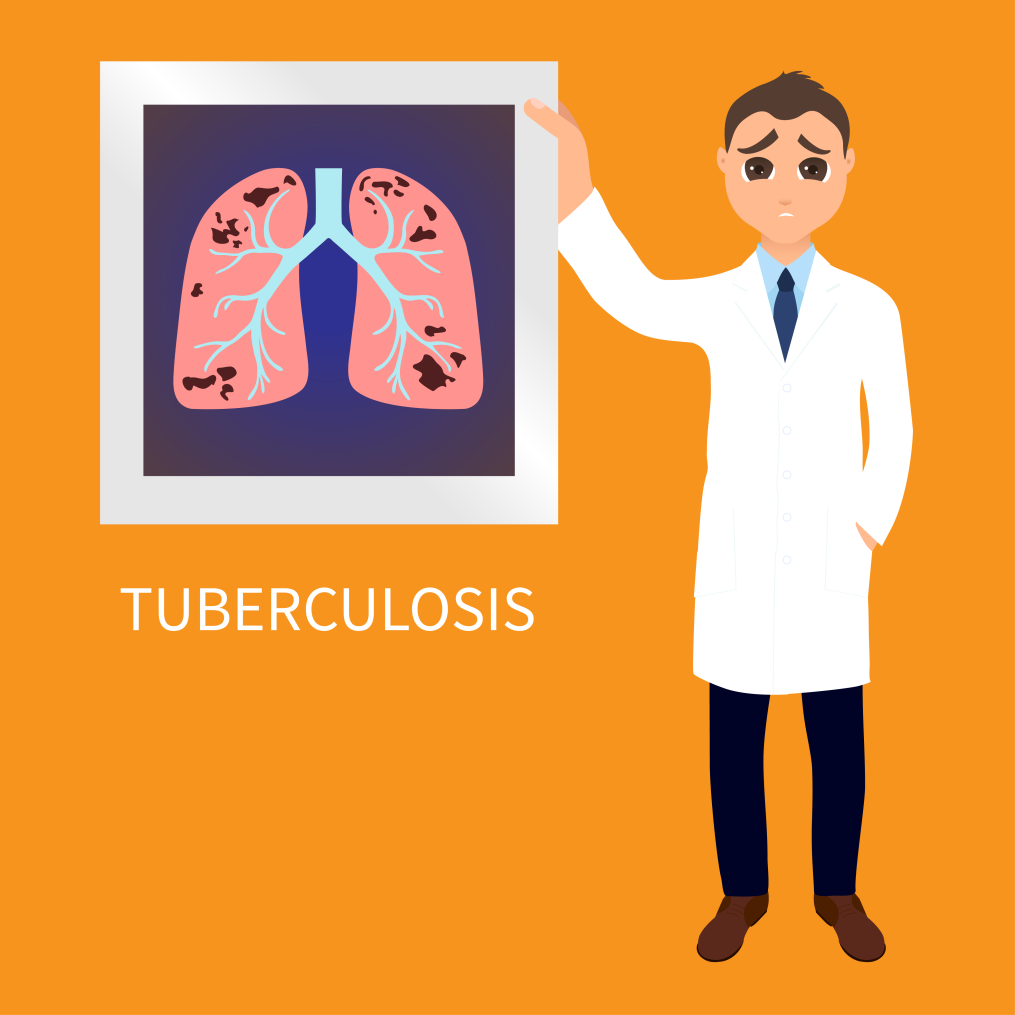
Översikt över TB
Tuberkulos eller TB är en infektionssjukdom som orsakas av bakterien Mycobacterium tuberculosis. Enligt den globala tuberkulosrapporten från Världshälsoorganisationen eller WHO är TB den största orsaken till den högsta infektionssjukdomsrelaterade dödligheten i världen. Det är den nionde vanligaste dödsorsaken i världen. Under 2016 var det uppskattningsvis 1.3 miljoner TB-dödsfall bland HIV-negativa människor (ned från 1.7 miljoner år 2000). 2016 av alla som insjuknade i tuberkulos var cirka 90 % vuxna. 56 % av människorna bor i fem länder (Indien, Indonesien, Kina, Filippinerna och Pakistan). Uppskattningsvis 10.4 miljoner människor led av tuberkulos 2016.
Tbc-bakterien sprids vanligtvis från en person till en annan genom små droppar som släpps ut i luften vid hosta och nysningar. Dessa bakterier infekterar vanligtvis lungorna, men kan också infektera andra delar av kroppen också, såsom hjärnan, njurarna eller ryggraden. Källan till TB hos personer med aktiv lunginfektion. När en person med aktiv lung-TB-sjukdom hostar, pratar, nyser, sjunger eller skrattar sprider de tuberkulos. Det är en potentiellt allvarlig infektion som kan botas med rätt antibiotika.
Du kan behöva besöka en läkare om du har oförklarlig viktminskning, ihållande hosta, dränkande nattliga svettningar och oförklarlig feber. En läkare kan bekräfta om du har TB eller inte genom att göra specifika tester. Symtomen kan variera från person till person och delas in i latent och aktiv TB beroende på vilka symtom som uttrycks hos individerna.
Latent TB-infektion
- Hos vissa individer blir TB-bakterierna inaktiva efter att de kommit in i kroppen och patienten upplever inga symtom. Men om deras immunförsvar blir försvagat i ett senare skede av livet, kan de utveckla aktiv sjukdom.
Aktiv TB
- Det kan utvecklas inom de första veckorna eller kan ta upp till år efter att tbc-bakterien kommit in i kroppen. Detta tillstånd kan spridas från en person till en annan.
- Personer med diagnosen HIV eller AIDS och människor som använder alkohol och IV drogmissbrukare löper högre risk för TB-infektioner. Andra riskfaktorer inkluderar njursjukdom i slutstadiet, diabetes, undernäring och vissa cancerformer. Risken för tuberkulos är hög när du reser till regioner (länder som Afrika söder om Sahara, Indien och Mexiko) där antalet tuberkulos är höga.
- Under de senaste åren har många läkemedelsresistenta stammar av tuberkulos uppstått. Det uppstår när ett antibiotikum inte lyckas döda alla bakterier och de överlevande bakterierna blir mer resistenta mot läkemedlet. Vissa TB-bakterier har utvecklat resistens mot isoniazid och rifampin (de vanligaste läkemedlen som används vid behandling av tuberkulos).
Orsaker till TB (tuberkulos)
Tuberkulos är en infektionssjukdom som orsakas av bakterierna, Mycobacterium tuberculosis även kallad tuberkelbaciller. Det kan spridas från en person till en annan person genom de mikroskopiska dropparna som släpps ut i luften från en infekterad individ (aktiv TB). Dessa bakterier är intracellulära aeroba, långsamt växande parasiter. De har en unik cellvägg som skyddar den från kroppens försvarsmekanismer.
Bakterierna infekterar främst lungorna, men den kan spridas via blod eller lymfatiska system till de flesta organ som njurar och ben (särskilt de organ som har rik syretillförsel). De kan behålla vissa färgämnen som fuchsin, ett rödaktigt färgämne även efter en sur sköljning. Bakterierna infekterar vävnad och orsakar nekros. Dessa områden har ett torrt, mjukt och ostliknande utseende.
Hos patienter med HIV-infektion är immunförsvaret svagt, vilket gör det svårare för kroppen att bekämpa tuberkelbacillerna. Det finns högre chanser för progression av den latenta infektionen till aktiv infektion hos dessa personer.
Läkemedelsresistent tuberkulos
Få patienter är resistenta mot de två mest potenta TB-läkemedlen (isoniazid och rifampin) och är kända för att ha multiresistent tuberkulos. Denna resistens hos mykobakterier utvecklas i de fall där patienten inte tar korrekt behandling eller misslyckad behandling ses.
I sällsynta fall är få patienter resistenta mot rifampin och isoniazid, plus eventuellt fluorokinolon tillsammans med minst ett av de tre andrahandsläkemedlen som kanamycin, amikacin eller capreomycin. Dessa patienter är kända för att ha XDR-tuberkulos (extensivt läkemedelsresistenta)
Tecken Och Symtom av TB
Lungtuberkulos
Det är ansvarigt för 85 % av TB-infektionerna. De klassiska kliniska symtomen och tecknen på lung-TB kan innefatta följande
- Nattsvettningar
- Oförklarlig feber, kronisk hosta
- Minskad eller förlust av aptit, oförklarlig viktminskning
- hemoptys (hostar upp blodigt sputum), andnöd
- Bröstsmärta
- Svullna lymfkörtlar och trötthet
- Hos äldre patienter, pneumonit (infektionen som inflammerar luftsäckarna i lungorna) kan ses
Extra lungtuberkulos
Symtom på extra lungtuberkulos uppstår när tuberkulos påverkar andra områden än lungorna (icke-specifika områden)
- Pleurautgjutning (vätska i lungorna) och empyem (uppsamling av pus i lungsäckshålan) ses vid pleural TB,
- Smärta i ryggraden, stelhet i ryggen och förlamning är möjligt vid TB (även kallad Potts sjukdom).
- Ihållande huvudvärk, mentala förändringar och koma ses vid TB meningit.
- TB artrit: Vanligast drabbade är höfter och knän och oftast är det smärta i en enda led.
- Flanksmärta, dysuri (smärta vid urinering), ökad frekvens av urinering, massor eller klumpar (granulom) i njuren ses vid genitourinär TB.
- Flera små knölar var utbredda i organ som liknar hirsfrön vid miliär tuberkulos.
- Svårighet att svälja, buksmärtor, malabsorption, icke-läkande sår, diarré (kan eller kanske inte innehåller blod) ses vid gastrointestinal TB.
- Sällan kan TB infektera de områden som omger ditt hjärta. Det kan orsaka vätskeansamling runt hjärtat och inflammation. Detta tillstånd kan vara dödligt och kan leda till döden. Det är känt som hjärttamponad.
Riskfaktorer av TB (tuberkulos)
Risken för tuberkulos ökar när en patient har ett försvagat immunförsvar. Många riskfaktorer är förknippade med TB som t.ex
- Barn och äldre med försvagat immunförsvar (särskilt de med positivt TB-hudtest)
- Patienter med HIV-infektion och diabetes
- Narkotikamissbrukare (särskilt IV-drogmissbruk vars immunförsvar är svagt har en högre risk när de utsätts för TB-bakterier)
- Besökare och invandrare från områden som är kända för att ha hög förekomst av tuberkulos (Afrika, Ryssland, Östeuropa, Asien, Latinamerika och Karibiska öarna)
- Transplantationspatienter
- Patienter med njursjukdomar
- Personer som genomgår immunsuppressiv terapi som t.ex KEMOTERAPI
- Undernäring och silikos
- Tobaksanvändning
- Vissa läkemedel som används för att behandla reumatoid artrit, psoriasis och Crohns sjukdom.
- I länder där fattigdom och trångboddhet är hög
Diagnos av TB
Tuberkulos kan diagnostiseras genom följande tester
Hudtest
Hudtestet är känt som Mantoux tuberculin skin test (eller) tuberculin skin test (eller) TST. Detta hudtest kan göras för att avgöra om du bär på tuberkelbakterierna. I detta test injiceras 0.1 ml PPD (renat proteinderivat eller tuberkulin – ett extrakt tillverkat av dödade mykobakterier) under det översta lagret av din hud. Om det finns en sveda eller förhärdning efter 2-3 dagar på din hud, kan du vara positiv. Detta test avgör inte om du har en aktiv infektion, men det kan avgöra om du har exponerats för tuberkulos tidigare eller inte.
Testet är dock inte alltid korrekt. Människor som nyligen har fått BCG-vaccinet kan testa positivt. Vissa patienter svarar på testet även om de inte har aktiv TB och andra svarar inte på testet även om de har TB.
Bröströntgen: Om din läkare finner att ditt PPD-test är positivt, kan han rekommendera dig att göra en lungröntgen. Om små fläckar observeras i dina lungor i lungröntgen, kan det tyda på en aktiv TB-infektion. När din kropp försöker isolera tuberkelbakterier kan dessa fläckar i lungorna uppträda på en röntgenbild.
Sputumundersökning
Sputum extraheras från djupt inuti dina lungor för att kontrollera om det finns TB-bakterier. Om ditt sputumtest är positivt indikerar det att du har en aktiv TB-infektion och behandlingen måste påbörjas omedelbart. Försiktighetsåtgärder som att bära en speciell mask, undvika allmänna utrymmen måste vidtas för att förhindra spridning av TB-bakterier till andra.
kulturer
Tillväxten av mykobakterier från sputumkultur eller vävnad biopsi kultur är den definitiva diagnosen aktiv tuberkulos. Mykobakterierna är långsamt växande bakterier, så det kan ta veckor för dem att växa på de specialiserade medierna.
Andra test
IGRA (interferon-Gammafrisättningsanalyser): Dessa tester kan mäta immunsvaret mot Mycobacterium tuberculosis.
Personer med positiva symtom, positivt sputumutstryk eller positiva kulturer anses vara infekterade med TB och smittsamma (aktiv TB).
Behandlning av TB
Om du får diagnosen TB kan du behöva ta en eller flera mediciner under sex till nio månader beroende på vilken typ av infektion du har. Behandlingen för TB beror på,
- Typen av TB-infektion och
- Läkemedelskänslighet hos mykobakterierna
Förstahandsläkemedel som används är isoniazid (INH), rifampin (RIF), etambutol (EMB) och pyrazinamid. Du kommer att vara smittsam i cirka två till tre veckor in i din behandling om du får diagnosen lung-TB. CDC erbjuder en guide för de grundläggande behandlingsscheman för aktiv TB (läkemedelskänsliga TB-organismer) enligt följande:
a) I den inledande fasen
Föredragen regim är daglig isoniazid, rifampin, pyrazinamid och etambutol i 56 doser (8 veckor),
Alternativa regimer är dagliga isoniazid, rifampin, pyrazinamid och etambutol i 14 doser (2 veckor), sedan två gånger i veckan i 12 doser (6 veckor).
b) I fortsättningsfasen
| Föredragen regim är
Daglig isoniazid och rifampin i 126 doser (18 veckor) eller Isoniazid och rifampin två gånger i veckan i 36 doser (18 veckor) |
Alternativa kurer är:
Två gånger i veckan isoniazid och rifampin i 36 doser (18 veckor). Isoniazid och rifampin tre gånger i veckan i 54 doser (18 veckor). |
Läkemedelsresistent och multiresistent tuberkulos
Behandling av läkemedelsresistent och MDR TB kan vara svårt. Flera tillvägagångssätt rekommenderas av CDC för patienter med MDR och XDR TB som involverar varierande behandlingsscheman och andra läkemedel mot tuberkulos. Behandling med sex eller fler olika mediciner kan behövas om du är infekterad med en läkemedelsresistent form av tuberkulos.
Nya läkemedel och behandlingsscheman som är godkända av FDA är
- Bedaquilin (Sirturo) har godkänts för behandling av MDR TB, och
- Forskning på moxifloxacin (med ett antimikrobiellt läkemedel), tyder på att det kan hjälpa i behandlingsprotokoll.
Kirurgiska behandlingar
Kirurgisk resektion av den sjuka lungvävnaden görs hos vissa patienter när lungförstörelsen kan vara allvarlig.
Biverkningar
Förlust av aptit, gulsot, illamående eller kräkningar, blåmärken (blödning) och synförändringar är få biverkningar av behandling av tuberkulos.
Personer som tar TB-mediciner bör undvika höga doser antibiotika som kan skada levern och måste vara medvetna om symtom som mörk urin, aptitlöshet, oförklarlig illamående eller kräkningar, gulsot eller gulfärgning av huden eller om febern varar längre än tre dagar.
Förebyggande av TB
1) Hela medicinförloppet: Hos patienter med aktiv TB är det viktigaste steget att avsluta hela medicineringen. TBC-bakterierna kan utveckla resistens mot de mest potenta läkemedlen (Ex: rifampin och isoniazid) om du avbryter behandlingen tidigt eller hoppar över doserna. De läkemedelsresistenta stammarna är svårare att behandla och kan vara dödliga för patienten.
2) TB-test: Om du bor i områden där förekomsten av tuberkulos är hög eller om du har en misstanke om att du kan vara drabbad av tuberkulos-bakterier, måste du testa för tuberkulos. Om du testar positivt kan du få rådet av din läkare att ta mediciner.
3) Skydda dig själv och din familj: Endast aktiv TB är mycket smittsam. Vid aktiv tuberkulosinfektion kan du vidta vissa försiktighetsåtgärder för att förhindra spridning av tuberkulos till din familj och vänner.
- Täck munnen med en vävnad eller servett medan du hostar eller pratar med andra människor (för att förhindra spridning av bakterier i luften),
- Du kan bära en mask för att minska risken för överföring under de första 3 veckorna av behandlingen.
- Rätt ventilation av rummen är nödvändig. TB-bakterier kan spridas lättare i slutna rum och små utrymmen.
- Undvik att stanna eller sova i samma rum med andra under de första veckorna av aktiv tuberkulosinfektion. Undvik att gå till allmänna utrymmen som arbetsplatser, skola, parker etc.
- Multiresistent tuberkulos och omfattande läkemedelsresistent tuberkulos kan förebyggas genom att snabbt diagnostisera fall av misstänkta individer i tuberkulosutbredda områden. Snabb övervakning av patienter, efter rekommenderade behandlingsriktlinjer, övervakning av patienternas svar på behandlingen och se till att behandlingen är avslutad kan också förhindra MDR och XDR TB.
- Smittskydds- och företagshälsovårdsexperter måste rådfrågas för att vidta försiktighetsåtgärder för att förhindra spridning av tuberkulos (särskilt på trånga platser som fängelser, vårdhem, skyddsrum för hemlösa).
- Nödvändiga miljömässiga och administrativa rutiner måste vidtas för att förhindra spridning av tuberkulos. Risken för exponering för tuberkulos minskar när dessa försiktighetsåtgärder eller procedurer har implementerats. Ytterligare personliga åtgärder kan också vidtas som inkluderar användning av personliga andningsskydd.
- Bacillus Calmette-Guerin (BCG) vaccin ges till spädbarn för att förhindra svåra former av tuberkulos i områden där förekomsten av tuberkulos är hög.
FAQ av TB
1) Hur kan jag förhindra att jag får tuberkulos?
Undvik nära kontakt med kända tuberkulospatienter i trånga och slutna miljöer som sjukhus, kliniker, fängelser eller hemlösa härbärgen.
2) Vad ska jag göra om jag tror att jag har blivit utsatt för någon med tuberkulos?
Om du tror att du har exponerats för någon med TB-sjukdom, bör du kontakta din läkare och informera dem om din exponering och få ett TB-hudtest eller TB-blodprov.
3) Kan TB-vaccinet (BCG) hjälpa till att förebygga XDR-TB?
TBC-vaccinet kallas Bacille Calmette-Guérin (BCG), och det används i många länder för att förebygga svåra former av TB hos barn. Det är dock inte bevisat att det förhindrar TB helt hos en person som tagit BCG-vaccin.
Apollo Hospitals har de bästa tuberkulosläkarna i Indien. För att hitta de bästa tuberkulosläkarna i din närliggande stad, besök länkarna nedan:
https://www.askapollo.com/book-health-check









 Bästa sjukhuset nära mig Chennai
Bästa sjukhuset nära mig Chennai

