
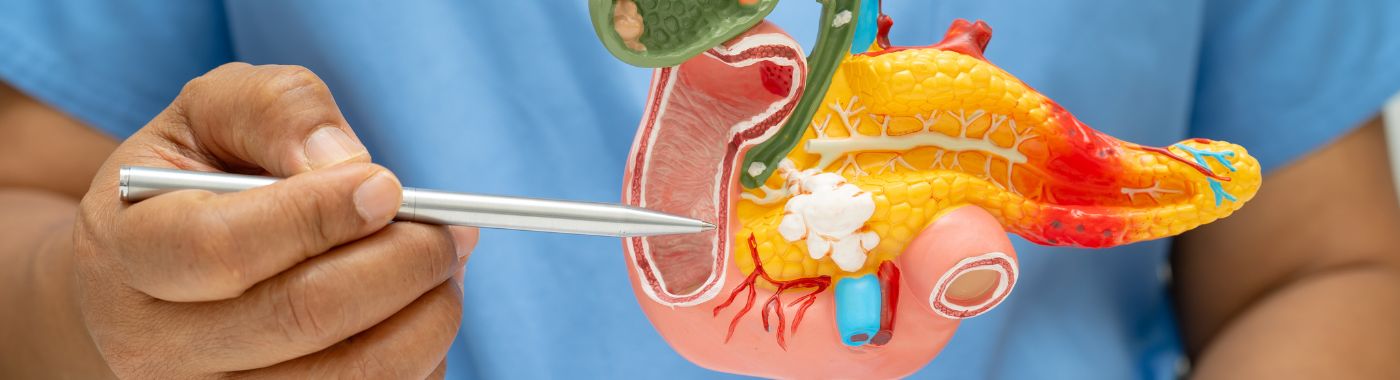
Beger-prosedyren, også kjent som tolvfingertarmbevarende bukspyttkjertelhodereseksjon, er en spesialisert kirurgisk teknikk som primært er rettet mot behandling av kronisk pankreatitt og visse typer svulster i bukspyttkjertelen. Denne prosedyren er utformet for å lindre smerte og forbedre livskvaliteten for pasienter som lider av svekkende tilstander i bukspyttkjertelen. Ved å bevare tolvfingertarmen, den første delen av tynntarmen, minimerer Beger-prosedyren påvirkningen på fordøyelsesfunksjonen samtidig som den effektivt adresserer de underliggende problemene knyttet til bukspyttkjertelen.
Under Beger-prosedyren fjerner kirurgen hodet på bukspyttkjertelen, som er den delen som er nærmest tolvfingertarmen, mens resten av bukspyttkjertelen forblir intakt. Denne tilnærmingen er spesielt gunstig for pasienter med kronisk pankreatitt, hvor betennelse og skade på bukspyttkjertelen kan føre til alvorlige magesmerter, fordøyelsesproblemer og komplikasjoner som diabetes. Prosedyren tar sikte på å lindre smerte ved å fjerne det betente vevet og gjenopprette normal bukspyttkjertelfunksjon så mye som mulig.
Beger-prosedyren er forskjellig fra andre bukspyttkjertelkirurgiske inngrep, som Whipple-prosedyren, som innebærer fjerning av bukspyttkjertelhodet sammen med deler av magesekken, tolvfingertarmen og gallegangen. Ved å bevare tolvfingertarmen tilbyr Beger-prosedyren en mer konservativ tilnærming, noe som gjør den til et attraktivt alternativ for mange pasienter.
Hvorfor utføres Beger-prosedyren?
Beger-prosedyren anbefales vanligvis for pasienter som lider av kronisk pankreatitt, en tilstand som kjennetegnes av langvarig betennelse i bukspyttkjertelen. Denne betennelsen kan føre til en rekke symptomer, inkludert:
- Sterke magesmerter, ofte med utstråling til ryggen
- Kvalme og oppkast
- Vekttap på grunn av malabsorpsjon av næringsstoffer
- Endringer i avføringsvaner, som diaré eller fet avføring
- Utvikling av diabetes på grunn av nedsatt insulinproduksjon
Pasienter kan oppleve disse symptomene periodisk eller kontinuerlig, noe som påvirker livskvaliteten betydelig. I tilfeller der konservative behandlinger, som kostholdsendringer, smertebehandling og medisiner, ikke gir lindring, kan Beger-prosedyren vurderes.
I tillegg kan Beger-prosedyren være indisert for visse typer svulster i bukspyttkjertelen, spesielt de som er lokaliserte og ikke involverer de omkringliggende strukturene. Ved å fjerne den berørte delen av bukspyttkjertelen, tar prosedyren sikte på å eliminere svulsten samtidig som så mye sunt bukspyttkjertelvev bevares som mulig.
Beslutningen om å fortsette med Beger-prosedyren tas etter en grundig evaluering av et helseteam, inkludert gastroenterologer og kirurger. Denne evalueringen involverer vanligvis bildediagnostiske studier, som CT-skanning eller MR-undersøkelse, for å vurdere tilstanden til bukspyttkjertelen og omkringliggende organer.
Indikasjoner for Beger-prosedyren
Flere kliniske situasjoner og diagnostiske funn kan indikere at en pasient er en egnet kandidat for Beger-prosedyren. Disse inkluderer:
- Kronisk pankreatitt: Pasienter med kronisk pankreatitt som opplever sterke, uhåndterlige smerter som påvirker deres daglige aktiviteter betydelig, kan vurderes for Beger-prosedyren. Dette gjelder spesielt hvis de ikke har respondert på konservativ behandling.
- Pseudocyster i bukspyttkjertelen: Dannelsen av pseudocyster, som er væskefylte sekker som kan utvikles som respons på betennelse, kan også berettige Beger-prosedyren. Hvis disse pseudocystene forårsaker smerte eller komplikasjoner, kan kirurgisk inngrep være nødvendig.
- Lokaliserte bukspyttkjerteltumorer: Pasienter diagnostisert med lokaliserte bukspyttkjertelsvulster som er begrenset til hodet av bukspyttkjertelen kan være kandidater for Beger-prosedyren. Målet er å fjerne svulsten samtidig som det omkringliggende friske vevet bevares.
- Nedsatt livskvalitet: Hvis en pasients livskvalitet er alvorlig svekket på grunn av bukspyttkjertelrelaterte symptomer, og andre behandlingsalternativer er uttømt, kan Beger-prosedyren vurderes som en siste utvei.
- Bildefunn: Bildeundersøkelser som avdekker betydelige endringer i bukspyttkjertelen, som forkalkninger, duktale strikturer eller andre abnormiteter, kan støtte beslutningen om å utføre Beger-prosedyren.
Før operasjonen påbegynnes, utføres en omfattende vurdering for å sikre at pasienten har god allmennhelse og kan tolerere prosedyren. Dette kan inkludere blodprøver, bildediagnostiske undersøkelser og konsultasjoner med spesialister.
Oppsummert er Beger-prosedyren et verdifullt kirurgisk alternativ for pasienter som lider av kronisk pankreatitt og visse svulster i bukspyttkjertelen. Ved å forstå formålet, indikasjonene og de potensielle fordelene med denne prosedyren, kan pasienter ta informerte beslutninger om sine behandlingsalternativer.
Kontraindikasjoner for Beger-prosedyre
Beger-prosedyren, også kjent som tolvfingertarmbevarende bukspyttkjertelhodereseksjon, er et kirurgisk inngrep som primært er indisert for pasienter med kronisk pankreatitt. Imidlertid kan visse tilstander eller faktorer gjøre en pasient uegnet for denne prosedyren. Å forstå disse kontraindikasjonene er avgjørende for både pasienter og helsepersonell for å sikre optimale resultater.
- Alvorlige komorbiditeter: Pasienter med betydelige underliggende helseproblemer, som alvorlig hjerte- og karsykdom, ukontrollert diabetes eller luftveisforstyrrelser, tåler kanskje ikke stresset ved operasjonen. Disse tilstandene kan øke risikoen for komplikasjoner under og etter inngrepet.
- Malignitet: Ved mistanke om eller bekreftet diagnose av kreft i bukspyttkjertelen eller andre ondartede svulster i nærheten av bukspyttkjertelen, er Beger-prosedyren vanligvis kontraindisert. I slike tilfeller kan mer omfattende kirurgiske alternativer eller palliativ behandling vurderes.
- Akutt pankreatitt: Pasienter som opplever en akutt episode med pankreatitt er kanskje ikke egnede kandidater for Beger-prosedyren. Betennelsen og hevelsen forbundet med akutt pankreatitt kan komplisere kirurgisk inngrep og rekonvalesens.
- Alvorlig bukspyttkjertelinsuffisiens: Personer med betydelig bukspyttkjertelsvikt kan ha liten nytte av Beger-prosedyren. Denne tilstanden kan føre til malabsorpsjon og ernæringsmangler, som kanskje ikke kan løses av operasjonen.
- Tidligere mageoperasjoner: En historie med omfattende abdominaloperasjoner, spesielt de som involverer bukspyttkjertelen eller omkringliggende organer, kan skape arrvev (adhesjoner) som kompliserer den kirurgiske tilnærmingen. Dette kan øke risikoen for komplikasjoner og påvirke prosedyrens suksess.
- Infeksjon: Aktive infeksjoner, spesielt i mageområdet, kan utgjøre en betydelig risiko under operasjonen. Pasienter med pågående infeksjoner må kanskje gjennomgå behandling før de vurderes for Beger-prosedyren.
- Psykososiale faktorer: Pasienter med betydelige psykososiale problemer, som rusmisbruk eller manglende etterlevelse av medisinske råd, er kanskje ikke egnede kandidater. Vellykkede resultater avhenger ofte av pasientens evne til å følge instruksjoner før og etter operasjonen.
- Anatomiske variasjoner: Visse anatomiske variasjoner, som unormal vaskulær anatomi eller betydelige anatomiske forvrengninger på grunn av tidligere operasjoner, kan gjøre Beger-prosedyren teknisk utfordrende eller utrygg.
Ved å nøye vurdere disse kontraindikasjonene kan helsepersonell bestemme de mest passende behandlingsalternativene for pasienter som lider av kronisk pankreatitt.
Slik forbereder du deg på Beger-prosedyren
Forberedelse til Beger-prosedyren innebærer flere viktige trinn for å sikre at pasientene er klare for operasjon og kan oppnå best mulig resultat. Her er en veiledning om hva pasienter kan forvente når det gjelder instruksjoner, tester og forholdsregler før prosedyren.
- Preoperativ konsultasjon: Pasienter vil vanligvis ha en grundig konsultasjon med kirurgen sin og muligens andre spesialister. Dette møtet vil dekke detaljene i prosedyren, forventede resultater og eventuelle bekymringer pasienten måtte ha.
- Medisinsk historie gjennomgang: Det vil bli gjennomført en omfattende gjennomgang av pasientens sykehistorie. Dette inkluderer en diskusjon av tidligere operasjoner, nåværende medisiner, allergier og eksisterende helsetilstander.
- Diagnostiske tester: Før prosedyren kan pasientene gjennomgå flere diagnostiske tester for å vurdere sin generelle helse og tilstanden til bukspyttkjertelen. Vanlige tester inkluderer:
- Blodprøver for å evaluere leverfunksjon, bukspyttkjertelenzymer og generell helse.
- Bildediagnostiske studier som CT-skanning eller MR-undersøkelse for å visualisere bukspyttkjertelen og omkringliggende strukturer.
- Endoskopisk ultralyd (EUS) kan også utføres for å undersøke bukspyttkjertelen i detalj.
- Medisinjusteringer: Pasienter kan trenge å justere medisinene sine før operasjonen. Dette inkluderer å stoppe blodfortynnende eller andre medisiner som kan øke blødningsrisikoen. Det er viktig å følge kirurgens instruksjoner angående medisinhåndtering.
- Kostholdsendringer: Pasienter kan bli rådet til å følge et spesifikt kosthold i forkant av inngrepet. Dette inkluderer ofte et fettfattig kosthold for å minimere stimulering av bukspyttkjertelen. I noen tilfeller kan pasienter bli bedt om å faste i en viss periode før operasjonen.
- Røykeslutt: Hvis pasienten røyker, vil de bli oppfordret til å slutte før prosedyren. Røyking kan svekke helbredelsen og øke risikoen for komplikasjoner.
- Pre-operative instruksjoner: Pasientene vil motta spesifikke instruksjoner om hva de skal gjøre på operasjonsdagen. Dette kan omfatte:
- Ankomst til sykehuset eller kirurgisk senter til avtalt tid.
- Ta med en liste over nåværende medisiner og eventuelle nødvendige medisinske dokumenter.
- Å sørge for at en ansvarlig voksen følger dem hjem etter inngrepet.
- Emosjonell forberedelse: Det er normalt at pasienter føler seg engstelige for operasjonen. Å bruke avslapningsteknikker, som dyp pusting eller meditasjon, kan bidra til å lindre angsten før operasjonen. Pasienter kan også ha nytte av å diskutere følelsene sine med familiemedlemmer eller en psykisk helsepersonell.
Ved å følge disse forberedelsestrinnene kan pasientene bidra til å sikre en smidigere kirurgisk opplevelse og rekonvalesensprosess.
Beger-prosedyre: Steg-for-steg-prosedyre
Beger-prosedyren er en kompleks kirurgisk operasjon som krever nøye planlegging og utførelse. Her er en trinnvis oversikt over hva som skjer før, under og etter prosedyren.
Før prosedyren:
- Anestesi: På operasjonsdagen blir pasientene tatt med til operasjonsstuen, hvor de får full narkose. Dette sikrer at de er helt bevisstløse og smertefrie under prosedyren.
- posisjonering: Når pasienten er bedøvet, vil vedkommende bli plassert på operasjonsbordet, vanligvis liggende på ryggen.
Under prosedyren:
- Snitt: Kirurgen vil lage et snitt i magen, vanligvis i øvre del av midten eller høyre side, for å få tilgang til bukspyttkjertelen.
- leting: Kirurgen vil nøye undersøke bukhulen for å vurdere bukspyttkjertelen og omkringliggende organer. Dette trinnet er avgjørende for å identifisere eventuelle abnormiteter eller komplikasjoner.
- Reseksjon: Kirurgen vil deretter utføre reseksjon av bukspyttkjertelhodet samtidig som tolvfingertarmen (den første delen av tynntarmen) bevares. Dette innebærer å forsiktig fjerne det berørte vevet samtidig som integriteten til de omkringliggende strukturene opprettholdes.
- Gjenoppbygging: Etter reseksjonen vil kirurgen rekonstruere bukspyttkjertelgangen og sørge for at den gjenværende bukspyttkjertelen er ordentlig koblet til fordøyelsessystemet. Dette kan innebære å opprette en forbindelse mellom bukspyttkjertelen og tynntarmen.
- Lukking: Når rekonstruksjonen er fullført, vil kirurgen lukke snittet i magen i lag med suturer eller stifter. Det kirurgiske teamet vil overvåke pasientens vitale tegn gjennom hele prosedyren for å sikre stabilitet.
Etter prosedyren:
- Utvinningsrom: Etter operasjonen vil pasientene bli tatt med til en oppvåkningsstue hvor de vil bli nøye overvåket mens de våkner fra anestesien. Vitale tegn vil bli kontrollert regelmessig.
- Smertebehandling: Smertelindring vil bli gitt etter behov, og pasienter kan få medisiner for å håndtere ubehag.
- Diettprogresjon: I starten kan pasientene få klare væsker og gradvis gå over til et vanlig kosthold etter behov. Denne utviklingen overvåkes nøye av helseteamet.
- Sykehusopphold: Lengden på sykehusoppholdet kan variere, men de fleste pasienter forblir på sykehuset i flere dager for å sikre riktig rekonvalesens og overvåke eventuelle komplikasjoner.
- Oppfølgingsbehandling: Etter utskrivelse vil pasientene ha oppfølgingsavtaler for å vurdere rekonvalesensen og ta opp eventuelle bekymringer. Det er viktig å overholde disse avtalene for optimal helbredelse.
Ved å forstå den trinnvise prosessen i Beger-prosedyren, kan pasienter føle seg mer informerte og forberedt på den kirurgiske reisen.
Risikoer og komplikasjoner ved Beger-prosedyren
Som alle kirurgiske inngrep medfører Beger-prosedyren visse risikoer og potensielle komplikasjoner. Selv om mange pasienter opplever vellykkede resultater, er det viktig å være klar over både vanlige og sjeldne risikoer forbundet med operasjonen.
Vanlige risikoer:
- Infeksjon: Som med alle operasjoner er det risiko for infeksjon på snittstedet eller i bukhulen. Dette kan vanligvis håndteres med antibiotika.
- Blør: Noe blødning kan forekomme under eller etter inngrepet. I de fleste tilfeller kan dette kontrolleres, men i sjeldne tilfeller kan blodoverføring være nødvendig.
- Smerte: Postoperative smerter er vanlige og kan vanligvis behandles med medisiner. Pasienter bør informere helsepersonell om eventuelle alvorlige eller vedvarende smerter.
- Forsinket magetømming: Noen pasienter kan oppleve midlertidige forsinkelser i magetømmingen, noe som fører til kvalme eller oppkast. Dette går vanligvis over med tid og kostholdsjusteringer.
Sjeldne risikoer:
- Bukspyttkjertelfistel: En fistel i bukspyttkjertelen er en unormal forbindelse som kan dannes mellom bukspyttkjertelen og andre strukturer, noe som kan føre til lekkasje av bukspyttkjertelvæske. Dette kan kreve ytterligere behandling eller intervensjon.
- Tarmobstruksjon: Arrvevsdannelse kan føre til tarmobstruksjon, noe som kan kreve ytterligere kirurgi for å korrigere.
- Ernæringsmessige mangler: Etter inngrepet kan noen pasienter oppleve endringer i fordøyelsen, noe som kan føre til potensielle ernæringsmangler. Regelmessig oppfølging og kostholdsstyring kan bidra til å redusere denne risikoen.
- Anestesikomplikasjoner: Selv om det er sjeldent, kan komplikasjoner relatert til anestesi forekomme, inkludert allergiske reaksjoner eller luftveisproblemer.
Ved å være klar over disse risikoene og diskutere dem med helsepersonellet sitt, kan pasienter ta informerte beslutninger om behandling og rekonvalesens. Alt i alt kan Beger-prosedyren gi betydelig lindring for de som lider av kronisk pankreatitt, og forståelse av de tilhørende risikoene kan hjelpe pasienter med å forberede seg på en vellykket kirurgisk opplevelse.
Gjenoppretting etter Beger-prosedyre
Restitusjonsprosessen etter Beger-prosedyren, også kjent som tolvfingertarmbevarende bukspyttkjertelhodereseksjon, er avgjørende for å sikre optimal heling og langsiktige helsefordeler. Pasienter kan forvente en gradvis restitusjonstid, vanligvis over flere uker.
Forventet gjenopprettingstidslinje:
- Sykehusopphold: De fleste pasientene forblir på sykehuset i omtrent 5 til 7 dager etter operasjonen. I løpet av denne tiden vil helsepersonell overvåke vitale tegn, håndtere smerte og sørge for at fordøyelsessystemet fungerer som det skal.
- Første restitusjon (uke 1–2): Etter utskrivelse kan pasienter oppleve tretthet og ubehag. Det er viktig å hvile og gradvis øke aktivitetsnivået. Lett gange oppfordres til å fremme sirkulasjonen.
- Mellomliggende restitusjon (uke 3–4): På dette stadiet kan mange pasienter gå tilbake til lette daglige aktiviteter. Tung løfting og anstrengende trening bør imidlertid unngås. Oppfølgingsavtaler med kirurgen vil vanligvis finne sted i denne perioden for å vurdere helbredelsen.
- Full restitusjon (uke 6–12): De fleste pasienter kan gjenoppta normale aktiviteter, inkludert arbeid, innen 6 til 12 uker, avhengig av individuell helse og jobbens art.
Etterverntips:
- Kosttilpasninger: Et fettfattig, lett fordøyelig kosthold anbefales i starten. Gradvis gjeninnføring av vanlig mat anbefales, men pasienter bør unngå fettrik og krydret mat i flere uker.
- hydration: Det er viktig å holde seg godt hydrert. Pasienter bør sikte på å drikke rikelig med væske, spesielt vann, for å hjelpe fordøyelsen og restitusjonen.
- Smertebehandling: Smertestillende medisiner foreskrevet av legen bør tas som anvist. Hvis smertene vedvarer eller forverres, bør pasientene kontakte helsepersonell.
- Overvåkingssymptomer: Pasienter bør være årvåkne for tegn på komplikasjoner, som feber, overdreven smerte eller endringer i avføringsvaner, og rapportere disse til legen sin umiddelbart.
Fordeler med Beger-prosedyren
Beger-prosedyren tilbyr flere viktige helseforbedringer og livskvalitetsforbedringer for pasienter som lider av bukspyttkjertelsykdommer, spesielt de med kronisk pankreatitt eller godartede svulster.
- Bevaring av bukspyttkjertelfunksjon: I motsetning til mer invasive prosedyrer bevarer Beger-prosedyren det gjenværende bukspyttkjertelvevet, noe som bidrar til å opprettholde produksjonen av fordøyelsesenzymer og regulering av blodsukkeret.
- Redusert smerte: Mange pasienter opplever betydelig smertelindring etter prosedyren, ettersom den adresserer kilden til kroniske smerter forbundet med bukspyttkjertellidelser.
- Forbedret livskvalitet: Pasienter rapporterer ofte en bedre livskvalitet etter operasjonen, med færre mage-tarmsymptomer og forbedret generell velvære.
- Lavere risiko for komplikasjoner: Beger-prosedyren er forbundet med lavere risiko for komplikasjoner sammenlignet med mer omfattende operasjoner, som Whipple-prosedyren, noe som gjør den til et tryggere alternativ for mange pasienter.
- Kortere gjenopprettingstid: Den minimalt invasive naturen til Beger-prosedyren resulterer vanligvis i en kortere restitusjonstid, slik at pasientene kan returnere til sine daglige aktiviteter raskere.
Kostnaden for Beger-prosedyren i India
Gjennomsnittskostnaden for Beger-prosedyren i India varierer fra ₹2 00 000 til ₹4 00 000. Kontakt oss i dag for et nøyaktig estimat.
Vanlige spørsmål om Beger-prosedyren
Hva bør jeg spise etter Beger-prosedyren?
Etter Beger-prosedyren er det viktig å starte med et fettfattig og kjedelig kosthold. Matvarer som ris, bananer og toast er gode alternativer. Gjenoppta gradvis vanlig mat, men unngå fettrike og krydrede retter i minst noen uker, slik at fordøyelsessystemet får tid til å tilpasse seg.
Hvor lenge skal jeg være på sykehuset?
De fleste pasientene blir værende på sykehuset i omtrent 5 til 7 dager etter Beger-prosedyren. Dette gjør det mulig for helsepersonell å overvåke rekonvalesensen din og håndtere eventuelle komplikasjoner.
Når kan jeg gå tilbake på jobb?
Tidslinjen for å komme tilbake til arbeid varierer fra person til person, men mange pasienter kan gjenoppta lettere arbeid innen 6 til 12 uker etter operasjonen. Det er best å konsultere kirurgen din for personlig rådgivning basert på fremgangen i rekonvalesensen din.
Er det noen kostholdsbegrensninger etter operasjonen?
Ja, i starten bør du følge et fettfattig kosthold og unngå tung, krydret eller fet mat. Etter hvert som du blir frisk, kan du gradvis gjeninnføre et bredere utvalg av matvarer, men lytt alltid til kroppen din og kontakt legen din hvis du har spørsmål.
Hva er tegnene på komplikasjoner jeg bør se etter? Vær oppmerksom på symptomer som feber, overdreven smerte, kvalme, oppkast eller endringer i avføringsvaner. Hvis du opplever noe av dette, kontakt helsepersonell umiddelbart.
Kan jeg trene etter Beger-prosedyren?
Lett gange anbefales kort tid etter operasjonen for å fremme sirkulasjonen. Unngå imidlertid tunge løft og anstrengende trening i minst 6 uker. Rådfør deg alltid med legen din før du gjenopptar trening.
Hvordan vil fordøyelsen min bli påvirket?
Etter Beger-prosedyren kan noen pasienter oppleve midlertidige endringer i fordøyelsen. Det er vanlig å ha problemer med å fordøye fet mat i starten. Over tid opplever de fleste at fordøyelsen forbedres etter hvert som de leges.
Er det risiko for diabetes etter inngrepet?
Selv om Beger-prosedyren bevarer bukspyttkjertelfunksjonen, er det fortsatt en risiko for å utvikle diabetes, spesielt hvis det er pre-eksisterende bukspyttkjertelskade. Regelmessig overvåking av blodsukkernivået er viktig.
Hvilke medisiner trenger jeg etter operasjonen?
Du kan få foreskrevet smertestillende medisiner og muligens enzymtilskudd for å hjelpe fordøyelsen. Følg legens instruksjoner angående medisinbruk og eventuelle nødvendige justeringer.
Hvordan kan jeg håndtere smerte etter Beger-prosedyren?
Smertebehandling er avgjørende for bedring. Ta foreskrevne medisiner som anvist, og bruk isposer eller varmeputer som anbefalt. Hvis smertene vedvarer eller forverres, kontakt helsepersonell.
Hvilken oppfølgingsbehandling trenger jeg?
Oppfølgingsavtaler er viktige for å overvåke rekonvalesensen din og ta opp eventuelle bekymringer. Kirurgen din vil planlegge disse besøkene og kan anbefale bildediagnostiske tester for å sikre at alt gror som det skal.
Kan jeg reise etter Beger-prosedyren?
Det anbefales å unngå langdistansereiser i minst 6 uker etter operasjonen. Hvis reise er nødvendig, bør du kontakte legen din for veiledning og sørge for at du har tilgang til medisinsk behandling om nødvendig.
Hva skal jeg gjøre hvis jeg føler meg kvalm?
Kvalme kan være vanlig etter operasjoner. Prøv å spise små, smakløse måltider og hold deg hydrert. Hvis kvalmen vedvarer eller forverres, kontakt helsepersonell for råd.
Må jeg oppsøke en ernæringsfysiolog?
Mange pasienter har nytte av å konsultere en ernæringsfysiolog etter Beger-prosedyren. De kan hjelpe deg med å lage en balansert kostholdsplan som støtter rekonvalesensen din og tar for seg eventuelle fordøyelsesproblemer.
Hvor lenge må jeg ta enzymtilskudd?
Behovet for enzymtilskudd varierer fra person til person. Noen pasienter kan trenge dem over lengre tid, mens andre bare trenger dem midlertidig. Legen din vil veilede deg basert på din rekonvalesens.
Er det trygt å få barn etter Beger-prosedyren?
De fleste pasienter kan trygt bli gravide og få barn etter at de er friske. Det er imidlertid viktig å diskutere familieplanlegging med helsepersonell for å sikre at helsen din er stabil.
Hvilke livsstilsendringer bør jeg vurdere etter operasjonen?
Det er avgjørende å ha en sunn livsstil. Fokuser på et balansert kosthold, regelmessig trening og å unngå alkohol og røyking for å støtte restitusjonen og den generelle helsen din.
Kan jeg drikke alkohol etter Beger-prosedyren?
Det er best å unngå alkohol i minst flere måneder etter operasjonen, da det kan irritere fordøyelsessystemet. Rådfør deg med legen din for personlig rådgivning angående alkoholforbruk.
Hva om jeg har en allerede eksisterende tilstand?
Hvis du har en eksisterende tilstand, som diabetes eller hjertesykdom, bør du diskutere dette med helsepersonell før operasjonen. De vil skreddersy behandlingsplanen din for å imøtekomme dine spesifikke helsebehov.
Hvordan kan jeg støtte mitt emosjonelle velvære under rekonvalesensen?
Rehabilitering kan være utfordrende, både fysisk og følelsesmessig. Søk støtte fra familie og venner, vurder å bli med i en støttegruppe, og ikke nøl med å snakke med en psykisk helsepersonell om nødvendig.
Konklusjon
Beger-prosedyren er et betydelig kirurgisk alternativ for pasienter med bukspyttkjertelproblemer, og tilbyr en rekke fordeler, inkludert smertelindring og forbedret livskvalitet. Å forstå rekonvalesensprosessen, potensielle komplikasjoner og ettervern er avgjørende for et vellykket resultat. Hvis du eller en du er glad i vurderer denne prosedyren, er det viktig å snakke med en lege for å diskutere din spesifikke situasjon og sikre best mulig behandling.




 Beste sykehus i nærheten av meg i Chennai
Beste sykehus i nærheten av meg i Chennai
