आपातकालीन कक्ष (ईआर) में एक चोट ग्रस्त मरीज़ का इलाज ईएमएस टीम (आपातकालीन चिकित्सा सेवा) के हाथों अपने आपको पूरी तरह सुपुर्द कर देने के साथ शुरू होता है जिसका प्रारंभ अस्पताल पहुंचने के पहले जो देखभाल मरीज़ को प्रदान की जाती है।
अस्पताल पहुंचने से पहले चोट की देखभाल
अस्पताल लाने के पहले चोट ग्रस्त मरीज़ की देखभाल और चोट की गंभीरता पर निर्भर करती है लेकिन हमेशा इस बात पर ध्यान केंद्रित करना चाहिए कि कैसे मरीज़ की हालत स्थिर रखते हुए उसे जल्द से जल्द अस्पताल पहुंचाया जाए। समय के अभाव को देखते हुए ईएमएस टीम द्वारा एबीसीडीई दृष्टिकोण का ध्यान देते हुए सबसे अधिक उपयोग किया जाता है।
अस्पताल पहुंचाने से पहले ईएमएस टीम द्वारा मरीज़ को निम्न जीवन रक्षक इंटरवेंशन दिए जाते हैं लेकिन वे यहीं तक सीमित नहीं हैं:
- सर्वाइकल कालर लगाना (यदि प्राथमिक सर्वे या चोट लगने की प्रक्रिया के आधार पर सी-स्पाइन में आघात होने का संदेह होता है )
- नेज़ल केन्युला या इंटयूबेशन के द्वारा ऑक्सिजन प्रदान करना (यदि सांस लेने में तकलीफ है या वायुमार्ग असुरक्षित है)
- आईवी फ्ल्यूड का प्रबंध (यदि रक्तस्त्राव या लो ब्लड प्रेशर है)
- एनाल्जेसिया का प्रबंध
- रक्तस़्त्राव नियंत्रण के लिए प्रेशर बेंडेज का उपयोग ।
प्राथमिक सर्वेक्षण (एडवांस्ड ट्रामा लाइफ सपोर्ट)
प्राथमिक सर्वेक्षण पांच चरणों में होता है जो इस प्रकार हैं-
श्वास नली ( सी-स्पाइन वाले भाग के स्थिरीकरण सहित)
- यदि सवालों के उपयुक्त जवाब दिए जाएं तो मरीज़ के लिए श्वास नली खुली हुई होती है ।
- मरीज़ की इस बात के लिए निगरानी कि कहीं उसे श्वास लेने में तकलीफ तो नहीं है ।
- यह जानने के लिए मुंह और गले का निरीक्षण करें कि कहीं कोई चोट तो नहीं है।
- जब तक यह सिद्ध नहीं हो जाता कि बात कुछ और है तब तक यह मान लेना कि चोटग्रस्त मरीजों में सी-स्पाइन की ही चोट है ।
- यदि मरीज़ अचेत अवस्था में है या उसे श्वास लेने में तकलीफ हो रही है तो उसे इन्टयूब लगाने की योजना बनाए ।
- सर्वाइकल कालर के अग्र भाग को हटाने के साथ ही इन्टयूब लगाने या वेंटीलेट करने की योजना बनाना या उसे मानवीय रूप से स्थिर रखना ।
- जिन मरीज़ों को जलने के घाव हैं और इस बात के प्रमाण हैं कि उन्हें श्वास लेने संबंधी तकलीफ भी शामिल है वहां तुरंत इन्टयूब लगानी चाहिये ।
- यदि मुश्किल हो तो क्रिकोथायरोटामी का उपयोग करना चाहिये ।
श्वास लेना
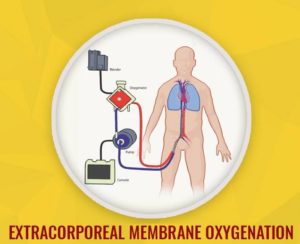
- पल्स ऑक्सीमेट्री के साथ ऑक्सिजन की स्थिति का आकलन करना ।
- घावों का पता लगाने के लिए छाती का निरीक्षण करना, थपथपाना और स्टेथोस्कोप द्वारा जांच करना।
- इमेजिंग के अभाव में तनाव, न्यूमोथोरेक्स या हेमोथोरेक्स के रोगी के उपचार में देरी न करें ।
रक्त संचार (रक्तस्त्राव के नियंत्रण के साथ)
- केंद्रीय और परिधीय नाड़ियों का परिक्षण करके तुरंत यह जानना कि रक्तसंचरण की स्थिति क्या है।
- ब्लड प्रेशर तुरंत मापा जाना चाहिये लेकिन इस बात का ध्यान रखा जाना चाहिये कि यदि प्राथमिक सर्वेक्षण में बाधा आ रही है, तो इसे रोका भी जा सकता है।
- आईवी फ्ल्यूड की पहुंच को सुनिश्चित करने के लिए इसे आईवी लाइनों वाले दो बड़े बोर (कम से कम 16 गेज वाले ) में अच्छी प्रकार से रखा जाना चाहिये जिससे जरूरत पड़ने पर ब्लड ग्रुपिंग, टायपिंग, क्रास मेचिंग और दोबारा होश में लाने के लिए इसका इस्तेमाल किया जा सके।
- यदि इंट्रावेनस लाइन लगाना संभव ना हो या मुश्किल हो तो उसके स्थान पर इंट्राओसियस लाइन का उपयोग किया जाना चाहिये ।
- रक्तस्त्राव पर मानवीय दबाव या तकनीकी दबाव के जरिये नियंत्रण करना।
- यदि असामान्य रूप से लो ब्लड प्रेशर है तो आईवी क्रिस्टलाइड्स का इस्तेमाल करना चाहिये।
- यदि कोई पुराना रक्तस्त्राव है या रक्तस्त्राव हो रहा है तो तुरंत मासिव ट्रांसफ्यूजन प्रोटोकाल की योजना बनाकर उस पर अमल किया जाना चाहिये।
- यदि रक्तस़्त्राव बहुत अधिक हो रहा है और इससे हीमोडायनामिक अस्थिरता का खतरा है तो प्लाजमा, प्लेटलेट्स और पैक्ड आरबीसी 1:1:1 के अनुपात में ट्रांसफ्यूज किया जाना चाहिये।
- सोनोग्राफी के साथ ध्यान केंद्रित कर चोट का आकलन करना चाहिये या तेज गति से जांचें की जानी चाहिये, विशेष रूप से तब जब मरीज़ हीमोडायनेमिकली अस्थिर हो।
- बाहरी रक्तस्त्राव के लिए परीक्षण
- हमेशा इन अंगों में होने वाले आंतरिक रक्तस्त्राव को नियंत्रित करें: वक्ष, श्रोणी, उदर गुहा और जांघें
विकलांगता (मस्तिष्क संबंधी मूल्यांकन के साथ)
- मरीज़ के ग्लासगो कोमा स्केल स्कोर का आंकलन कीजिये। जीसीएस 8 से कम होना इस बात का संकेत है कि इन्टयूबेशन किया जाना चाहिये।
- आँखों की दोनों पुतली का आकलन करें।
- यदि मरीज़ बात करने में सक्षम है तो मोटर फंक्शन और लाइट टच सेंसेशन का इस्तेमाल कीजिये।
जोखिम ( वातावरण पर नियंत्रण के साथ)
- मरीज़ को पूरी तरह निर्वस्त्र कर दीजिये।
- गुप्त या अदृष्य चोटों के लिए मरीज़ की पीठ सहित पूरे शरीर की जांच करें ।
- यदि मरीज़ का शरीर पूरी तरह से ठंडा है तो उसे गर्म कंबल से लपेट दीजिये और गर्म आईवी तरल पदार्थ उसके भीतर पहुंचाइये।
- रीड की हड्डी को स्पर्श करके उसकी कोमलता और मलाशय की स्थिति की जाँच करें।
नैदानिक जांचें
किस प्रकार की जांचें की जानी चाहिये ये बात नैदानिक फैसलों और चोट की प्रक्रिया पर निर्भर करती है। किसी भी प्रकार की नैदानिक जांच का फैसला रक्तसंबंधी स्थिरता आने के बाद ही लिया जाना चाहिये और उससे इस बात का निर्णय लेना चाहिये कि क्या इसे ऑपरेटिव इन्टरवेंशन की या तुरंत बदलने की आवश्यकता है?
एक्स रे
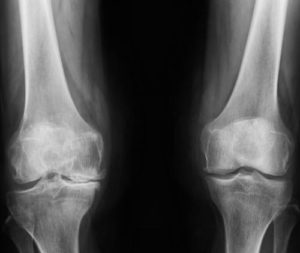
- प्रारंभिक सर्वेक्षण के बाद जटिलता से प्राप्त
- सी-स्पाइन, चेस्ट और पेल्विस का स्क्रीनिंग एक्स-रे आमतौर पर की जाती है लेकिन यदि सीटी-स्केन किया जाता है तो स्क्रीनिंग एक्स-रे की अधिक जरूरत नहीं होती। छाती और पेट में तकलीफ देह चोटों वाले मरीज़ो के लिए चेस्ट एक्स-रे के साथ साथ सीटी-स्केन भी जरूरी होता है।
फास्ट जाँच
- प्रारंभिक सर्वेक्षण के दौरान जटिलता से किया जाने वाला (विशेषरूप से रक्तसंचार संबंधी अस्थिरता वाले मरीजों के लिए )
- एक विस्तारित रूप (ई-फास्ट) वैकल्पिक रूप से इस्तेमाल किया जा सकता है जिससे न्यूमोथोरेक्स और हीमोथोरेक्स के बारे में पता चलता है।
सीटी स्कैन्स
- इसे रक्तसंचार संबंधी स्थिरता वाले मरीजों पर प्रारंभिक सर्वेक्षण के बाद जटिलतापूर्वक इस्तेमाल किया जाता है। (जब मरीज़ स्केनर के भीतर होता है तब उसे नुकसान पहुंचने का अंदेशा होता है और यह आपत्तिजनक हो सकता है)
प्रयोगशाला जांच
निम्न प्रयोगशाला परीक्षण शामिल हैं लेकिन यहीं तक सीमित नहीं हैं:
- सीबीसी
- गुर्दों और बदहज़मी (रीनल एंड मेटाबोलिक) प्रोफाइल
- प्रोथ्रोम्बिन टाइम
- यूरीनलेसिस
- यूरिन प्रेग्नेंसी टेस्ट (बच्चा पैदा करने वाली उम्र की सभी महिलाओं पर)
- ब्लड ग्लूकोज़
- एबीजी (यदि सदमे से संबंधित है)
द्वितीय सर्वेक्षण
- यह तब किया जाता है जब प्राथमिक सर्वेक्षण पूरा हो चुका होता है और मरीज़ की हालत पूरी तरह से स्थिर हो चुकी होती है।
- पूरा इतिहास और तमाम शारीरिक परीक्षणों सहित।
- अतिरिक्त नैदानिक जांचें बचे हुए लक्षणों, चोट की प्रक्रिया और ऐसे मरीजों पर की जाती हैं जो एक ही समय में एक से अधिक बीमारी से पीड़ित हैं।
- मुख्य लक्ष्य छूटी हुई चोटों का जोखिम कम करना।
तृतीय सर्वेक्षण
- रोगी की पुनः जांच (सामान्य रूप से भर्ती किए जाने के 24 घंटे बाद)
- मुख्य उद्देश्य है पहले जिन चोटों की शिनाख्त नहीं हो पाई थी उनकी वजह से होने वाले बदलावों की पहचान करना।